Вторая стадия рака эндометрия характеризуется
Рост в цервикальный канал. 2 стадия рака эндометрия указывает на продвижение опухоли в сторону шейки матки: обнаружив прогрессирование карциномы, необходимо максимально быстро выполнить радикальную операцию.
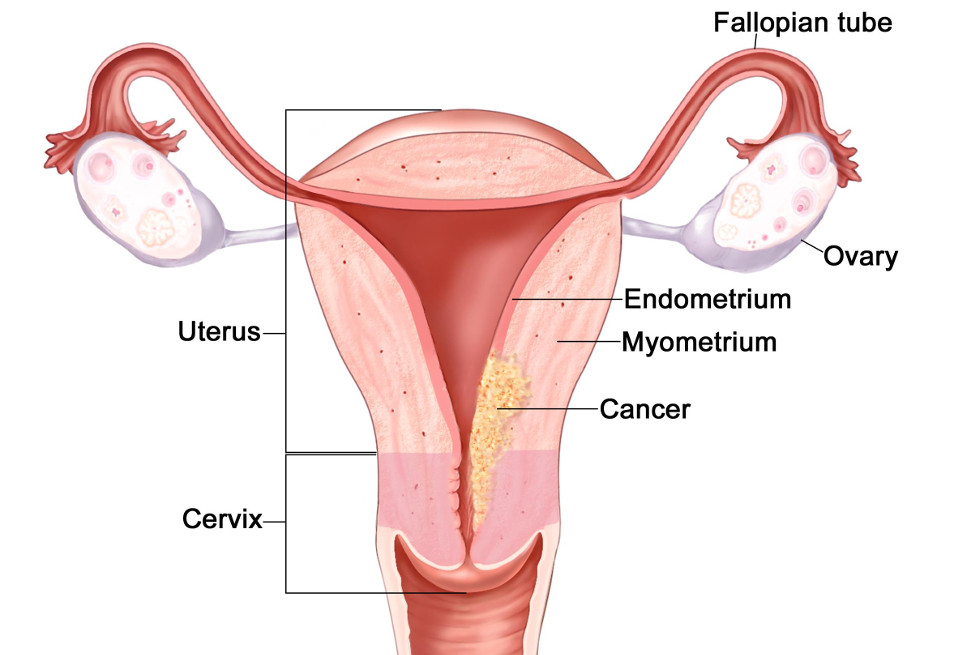
Инвазивный рост в сторону цервикального канала
2 стадия рака эндометрия
Злокачественное новообразование медленно растет, расширяя сферу своего влияния. 2 стадия рака эндометрия – это прорастание в эндоцервикс. Пока опухоль ограничена пределами полости матки и цервикального канала, но это ненадолго. Выделяют 2 варианта опухолевого роста при второй стадии карциномы матки:
- T2a – поражение только цилиндрического эпителия эндоцервикса;
- T2b – прорастание вглубь шеечного канала.
Оба вида неблагоприятны, но в большинстве случаев еще есть масса шансов для проведения радикальной операции, при которой можно обеспечить пациентке выздоровление. Но – надо поторопиться, потому что вероятность появления микрометастазов раковых клеток в близко расположенных тканях резко возрастает.
Диагностические исследования
Подозрение на наличие опухоли чаще всего возникает при проведении ультразвукового сканирования влагалищным датчиком. Следующим этапом диагностических исследований являются:
- Гистероцервикоскопия с обязательным взятием биопсии;
- МРТ с контрастом для оценки состояния тканей и органов малого таза.
При необходимости и по показаниям врач может назначить проведение специальных исследований (цистоскопии, ректороманоскопии, лимфографии), если возникают сомнения в том, что это 2 стадия рака эндометрия. Получив результат гистологического исследования, доктор выставит точный диагноз с определением гистотипа и TNM-стадии онкологии. Только после этого можно выбирать метод терапии.
Лимфогенное метастазирование
Чаще всего распространение раковых клеток из первичного очага в матке происходит по лимфатической системе. Прорастание в цервикальный канал значительно повышает риск поражения тазовых лимфоузлов – до 50% при выявлении следующих факторов:
- Атрофический патогенетический вариант;
- Низкодифференцированная опухоль;
- Распространение на эндоцервикс (2 стадия рак эндометрия);
- Глубокое поражение маточной мышцы.
В этом самая большая опасность – недооценка карциномы. Кажется, что еще не должно быть никакого лимфогенного метастазирования, но в тазовых лимфоузлах уже есть раковые клетки.
2 стадия рака эндометрия – лечебная тактика
Радикально выполненная операция. Простой экстирпацией матки с придатками не обойтись. 2 стадия рака матки – это показание для проведения расширенной пангистерэктомии. Врач во время хирургического вмешательства удалит следующие органы и ткани:
- Матку вместе с шейкой;
- Верхнюю треть влагалища;
- Полностью придатки с обеих сторон;
- Весь связочный аппарат матки;
- Тазовые лимфатические узлы;
- Клетчатку малого таза, расположенную вокруг матки.
Никаких иллюзий – 2 стадия рака эндометрия, в отличие от карциномы матки 1 стадии, относится к жизнеугрожающим болезням, при которых нельзя даже думать об органосохраняющих методиках операции. Кроме этого, в послеоперационном периоде необходимо провести комплексную терапию (облучение, лекарственные препараты).
Статистический прогноз для 2 стадии рака матки – 1 год проживут 85% пациенток, 5-летний рубеж преодолеют 66%. Однако надо знать и помнить: сухие цифры статистики дают усредненные показатели, далеко не всегда отражающие индивидуальную реальность для каждой женщины.

Рак эндометрия – частое онкологическое заболевание репродуктивной системы. Патология имеет скрытое начало, поэтому редко диагностируется на ранних стадиях. Рассмотрим подробнее рак эндометрия: симптомы и признаки, причины, формы, основные направления терапии.
Рак эндометрия – факторы риска
У пациенток, у которых обнаруживается рак эндометрия, возраст зачастую превышает 45-50 лет. Пусковым механизмом для структурных изменений в клетках маточного слоя, являются процессы связанные с климаксом. Угасание репродуктивной системы не проходит бесследно для организма. Среди других возможных факторов риска врачи выделяют такие состояния, как:
- нарушения эндокринной системы, обменных процессов организме – сахарный диабет, ожирение;
- артериальная гипертензия;
- гормональнозависимые нарушения репродуктивной системы – гиперэстрогенизм;
- гормонально-активные опухоли яичников – опухоль Бреннера в каждом пятом случае сопровождает рак;
- синдром Штейна-Левенталя – сочетается с раком эндометрия в 30% случаев;
- генетическая предрасположенность;
- отягощенная наследственность – наличие у близких родственников опухолевидных патологий;
- позднее начало половой жизни, ее отсутствие;
- отсутствие беременностей и родов в анамнезе;
- поздняя менопауза (после 55 лет);
- прохождение гормональной терапии (применение Тамоксифена).
Рак эндометрия – классификация
Согласно гистологической Международной классификации, рак эндометрия матки подразделяют на следующие морфологические формы:
- аденокарцинома;
- светлоклеточная аденокарцинома;
- плоскоклеточный рак;
- железистый рак;
- муцинозный;
- серозный рак;
- железисто-плоскоклеточный;
- недифференцированный рак.
Светлоклеточная аденокарцинома встречается чаще других форм патологии. Для этого типа рака характерно наличие в пораженных участках ткани крупных многогранных эпителиальных клеток. При этом нередко отмечается присутствие типичных клеток, которые встречаются поочередно с элементами светлоклеточных аденокарцином. Некоторые специалисты относят к этой группе патологии и мезонефроидные клетки. Данные элементы внешне напоминают сапожный гвоздь с шляпкой.
Железистый рак эндометрия – это патология, при которой в процесс вовлекаются преимущественно железистые клетки. На практике железистая аденокарцинома поражает маточную полость и цервикальный канал. Данный тип рака составляет около 70% всех онкологических процессов, чаще диагностируется у женщин старшего возраста, но встречается и у молодых.

Плоскоклеточный рак матки относится к злокачественным неоплазиям. Формирование опухоли происходит из клеток плоского эпителия, которые приобретают различную степень атипии. При прогрессировании патологии на поздних стадиях происходит переход измененных клеток на область цервикального канала. В таких случаях онкология диагностируется при проведении гинекологического осмотра. Из-за отсутствия яркой клинической картины она не обнаруживается на ранних этапах. К редким симптомам патологии можно отнести:
- боли в области таза;
- нарушение функций мочевого пузыря и прямой кишки;
- кровянистые выделения и бели.
Железисто-плоскоклеточный рак эндометриальной ткани – отдельная форма патологии. Отличительной чертой его является наличие опухоли, которая имеет диморфное строение. В составе таких образований присутствуют плоскоклеточные и железистые компоненты. Как правило, плоскоклеточный преобладает над железистым. Данная форма рака эндометрия составляет 4% от всех случаев патологии. Чаще встречается у женщин старше 55 лет, в единичных случаях возникает у молодых.
В сравнении с другими аденокарциномами железисто-плоскоклеточный рак имеет низкую дифференцировку. Из-за таких особенностей строения опухоль зачастую приобретает агрессивное течение. Макроскопически, без использования аппаратов с большим увеличением, данная форма практически не отличается от других аденокарцином. Внешне напоминает полиповидное или изъязвленное образование. Определение формы патологии проводится на микроскопическом уровне с учетом степени дифференцировки отдельных компонентов.
Серозный рак относится к большой группе эпителиальных новообразований. Патология формируется из измененных или переродившихся клеток эпителиальной ткани. При этом зачастую происхождение таковых установить сложно. Данная форма характеризуется скрытым течением, и обнаруживается при случайном обследовании женщины по поводу нарушения цикла, работы репродуктивной системы. Признаки рака эндометрия этой формы диагностировать самой женщине сложно.

Этот тип онкологии характеризуется разрастанием клеток, которые внутри себя содержат внутрицитоплазматический муцин. Такая форма патологии составляет 10% от всех случаев онкологии тела матки. Отличительной чертой новообразования является высокая дифференцировка элементов опухоли, что подтверждается проведением УЗИ диагностики и дальнейшей микроскопией образца ткани. Муцинозный рак зачастую врачи рассматривают как следствие приема синтетических гестагенов.
Рак эндометрия матки – симптомы и признаки
Когда развивается рак эндометрия, симптомы патологии возникают спустя длительное время. Большинство пациенток на момент обнаружения новообразования не предъявляет жалоб. Это и объясняет частую случайную диагностику заболевания в ходе поиска причин нарушений работы репродуктивной системы. Главным из симптомов, указывающим на рак, являются маточные кровотечения.
Эти выделения не имеют связи с менструальными. Они необильны, нередко сопровождаются незначительной болезненностью, что вводит в заблуждение пациенток. Сами женщины принимают симптоматику за внеочередные месячные и обращаются к врачу только при неоднократном их повторении. Проведение дифференциальной диагностики помогает установить истинную причину кровянистых выделений – рак маточного эндометрия.
По мере прогрессирования патологии, нарастает и симптоматика. Среди других признаков такого заболевания, как рак эндометрия, необходимо выделить:
- Появление белей – патологические выделения из половых путей. Возникают при росте опухоли. Накопление в маточной полости таких выделений, вызывает болезненные ощущения внизу живота, тянущего характера.
- Гнойные выделения из влагалища. Нарушение оттока белей может вызвать присоединение инфекции, спровоцировать образование пиометры – скопление гноя в маточной полости. Женщина при этом фиксирует появление боли распирающего характера, повышение температуры тела, ухудшение общего самочувствия.
- Болевой синдром – появляется при распространении патологического процесса, инфильтративных изменениях в полости малого таза. При быстром росте опухоли, происходит сдавление мочеточника, появляются боли в поясничной области.
- Нарушение процесса мочеиспускания и дефекации. Большие размеры первичной опухоли провоцируют появление дополнительной симптоматики (болезненность при мочеиспускании, дефекации, тенезмы – ложные, болезненные позывы к дефекации).
- Нарушение менструального цикла – удлинение, укорочение, увеличение объема менструальной крови. Зачастую связаны с гормональными изменения в организме пациентки.

В зависимости от клинических проявлений и степени нарушения, выделяют следующие стадии рака эндометрия матки, согласно классификации Международной федерации акушеров-гинекологов (FIGO):
1. Нулевая стадия (0) – наблюдается атипическая гиперплазия эндометрия, которая является начальной стадией онкологии.
2. Первая стадия – опухоль не выходит за пределы тела матки (ІА-С). Принято различать:
- ІА стадию – опухоль не прорастает внутрь, ограничивается слоем эпителия;
- ІВ стадию – в патологический процесс вовлекается мышечный слой, при этом не достигает его середины;
- ІС стадию – карцинома прорастает половину мышечного слоя и глубже, но не достигает серозной оболочки.
2. Вторая стадия подразделяется на:
- ІІА – вовлекаются исключительно железы;
- ІІВ стадию – поражается строма.
3. Третья стадия – рак эндометрия покидает границы органа, но не выходит за пределы малого таза. В зависимости от клинических особенностей, данная стадия подразделяется на:
- ІІІА – карцинома прорастает серозную оболочку или поражает придатки;
- ІІІС – характеризуется появлением метастазов в расположенных рядом лимфатических узлах.
4. Четвертая стадия:
- опухоль прорастает в мочевой пузырь или прямую кишку – IVA.
- появление отдаленных метастазов за пределами малого таза – IVB.
Рак эндометрия – диагностика
Присутствующие признаки рака эндометрия матки являются показанием для комплексного обследования пациентки. С целью этого проводятся:
- влагалищное УЗИ органов малого таза;
- гистероцервикоскопия – выскабливание тканей таза и шейки для дальнейшего микроскопирования;
- эхография органов брюшной полости;
- колоноскопия;
- цистоскопия.
Рак эндометрия на УЗИ, признаки которого описаны выше, удается диагностировать путем трансвагинальной эхографии. При этом исследовании врач обнаруживает образование округлой или неправильной формы. Небольшие опухоли обладают повышенной эхогенностью и однородной структурой. При этом контур опухоли чаще ровный (при инфильтрации края изменяются). Повышенная звукопроводимость опухоли формирует акустический эффект, который усиливает эхосигнал. Так врачи диагностируют рак эндометрия матки, симптомы наличия которого также подтверждаются анализами.
Онкомаркеры – биологически активные вещества, синтезируемые в раковой клетке. Они состоят из молекулы белка, к которой прикрепляются липид и углевод. Маркеры вырабатываются в зависимости от фазы патологического процесса, особенностей строения опухоли. Частично они проникают в кровь, где и выявляются с помощью лабораторных исследований. Чтобы диагностировать микроинвазивный рак эндометрия, пациенткам назначаются анализы на следующие онкомаркеры:
- антиген плоскоклеточной карциномы (SCCA);
- CA 125;
- раково-эмбриональный антиген (РЭА);
- онкомаркер CA 27-29.

Рак эндометрия – лечение
Узнав о страшном диагнозе, первый вопрос пациенток: лечится или нет рак эндометрия. Врачи говорят о возможном выздоровлении. Благополучный исход зависит от вида патологии, выраженности заболевания, стадии. При лечении используются следующие виды терапии:
- хирургический метод;
- лучевая терапия;
- химиотерапия;
- гормонотерапия.
Выбор способа лечения зависит от множества факторов. При подборе методики терапевтического воздействия учитываются:
- стадия заболевания;
- размер опухоли;
- гистологическое строение;
- степень дифференцировки;
- глубина прорастания;
- распространение опухоли за пределы пораженного органа.
Из названных методов хирургический используется чаще остальных. Он снижает рецидивы рака эндометрия. Во время операции врачи не только удаляют пораженные участки тканей из органа, но и проводят осмотр близлежащих. Хирургическое стадирование включает:
- ревизию брюшной полости;
- проведение биопсии лимфоузлов;
- цитологическое исследование образца ткани.
По результатам полученным в ходе осмотра, принимается решение о объеме проводимой операции:
- экстирпация матки (полное удаление органа) с придатками;
- радикальная экстирпация матки с придатками и лимфаденэктомией – удаление матки вместе с местными лимфоузлами.
Рак эндометрия – прогноз
Определяющими при прогнозе исхода заболевания являются:
- стадия патологии;
- возраст;
- глубина инвазивных изменений;
- степень дифференцировки;
- размер опухоли.
Одним из определяющих факторов являются метастазы рака эндометрия, которые локализуются в лимфоузлах. Статистически установлено, что с момента постановки диагноза рак эндометрия первой стадии 82% пациенток живут пять лет и больше. При диагностике заболевания на второй стадии, и правильном проведении терапии, 65% всех пациенток живут больше пяти лет. В 25% случаев патологии отмечается прогрессирование заболевания с неблагоприятным прогнозом.
Диагностика
При подозрении на гиперпластический процесс и рак слизистой тела матки особое внимание уделяется изучению так называемого срединного маточного эха (М-эха) - отражения от эндометрия и стенок полости матки. При этом оценивают его форму, контуры и внутреннее строение. Важное значение придают определению величины переднезаднего размера (ПЗР) М-эха, учитывая наибольшую прогностическую ценность данного критерия при патологической трансформации эндометрия. В репродуктивном периоде максимальные значения ПЗР неизмененного М-эха наблюдаются в период расцвета желтого тела (секреторная фаза менструального цикла) и варьируют в пределах 10-16 мм. Поэтому увеличение переднезаднего размера М-эха свыше указанных значений необходимо рассматривать как возможное проявление патологического процесса.
Несомненно, трансвагинальное ультразвуковое сканирование представляет высокоинформативный метод диагностики патологической трансформации слизистой тела матки. Тем не менее, эхография не может и не должна применяться для установления морфологической структуры неопластического процесса:
- во-первых, диагностировать тип морфоструктурных преобразований в слизистой тела матки с высокой степенью точности с помощью ультразвукового сканирования не представляется возможным;
- во-вторых, определение морфотипа патологической трансформации эндометрия не имеет клинического значения, так как лечение больных проводят только с учетом данных гистологического исследования биоптата эндометрия.
Акустической особенностью полипов эндометрия является появление внутри расширенной полости матки округлой или овоидной формы образования с ровными контурами и высокой эхоплотностью. Ультразвуковая картина срединной структуры матки при полипах эндометрия отличается выраженным полиморфизмом и зависит от размеров, локализации и формы полипа. Вместе с тем, лишь идентификация четких границ между патологическим образованием и стенками полости матки является убедительным признаком данной формы гиперпластических процессов эндометрия. При наличии маточного кровотечения граница между контурами эндометрия и полипом усиливается и определяется на сканограммах в виде эхонегативного ободка - акустической тени, отражающей скопление крови.
Один из дифференциально-диагностических критериев полипов эндометрия - отсутствие деформации М-эха, так как полипы, в отличие от подслизистых узлов миомы, не изменяют форму полости матки. Однако в редких случаях (при фиброзных полипах сравнительно больших размеров - до 20-25 мм) мы наблюдали деформацию срединной маточной структуры.
Ультразвуковая диагностика гиперплазии эндометрия основывается на выявлении в зоне расположения срединного маточного эха овоидной формы образования, увеличенного в переднезаднем направлении с однородной структурой и повышенной эхоплотностью - тип 1.
Для второго типа эхограмм характерно появление ровных утолщенных (до 4-7 мм) контуров эндометрия с низким уровнем звукопроводимости, ограничивающих гомогенную зону с меньшим волновым импедансом.
До настоящего времени дискутируется вопрос о возможности и целесообразности эхографической диагностики рака эндометрия. Результаты исследований, проведенных в нашей клинике, а также данные литературы убеждают, что эхографическая диагностика рака эндометрия представляет определенные трудности, обусловленные, главным образом, двумя причинами:
1) на начальных этапах формирования злокачественной трансформации эндометрия отсутствуют какие-либо специфические акустические критерии заболевания;
2) образование при длительном маточном кровотечении фибрина симулирует ультразвуковую картину рака эндометрия, что значительно усложняет интерпретацию эхограмм.
Таким образом, вопрос о диагностической ценности ультразвукового сканирования при раке эндометрия остается открытым. Вместе с тем, не вызывает сомнений, что ценность любого дополнительного метода исследования определяет возможность диагностировать патологический процесс до появления его клинической симптоматики. Как известно, основным клиническим признаком рака эндометрия является маточное кровотечение в постменопаузе. По мнению В.П. Козаченко, данный симптом наблюдается у 43.3% больных раком матки. Кроме этого, в генезе злокачественной трансформации эндометрия немаловажная роль отводится нарушениям менструальной функции по типу ановуляции в различных возрастных периодах.
Наличие изложенных выше клинических признаков в большинстве случаев (почти в 100%) является показанием для биопсии эндометрия с целью изучения его морфоструктуры. Следовательно, в подобных наблюдениях применение ультразвукового сканирования для диагностики гиперпластических процессов и рака эндометрия не имеет практического значения. В то же время, эхография представляет оптимальный метод диагностики патологических состояний эндометрия при массовых обследованиях населения и в ряде случаев способствует выявлению доклинических форм злокачественной трансформации эндометрия, главным образом, при 0 и la стадиях заболевания.
Высота слизистой определяется продолжительностью маточного кровотечения. При отсутствии последнего может достигать 20 мм; в основном - варьирует в пределах 10-15 мм. Сосудистый рисунок резко выражен, однако какие-либо его особенности, патогномоничные для гиперплазии, обнаружить не удается. Выводные протоки трубчатых желез четко визуализируются, расположены равномерно. Устья маточных труб, как правило, свободны; реже - не выявляются из-за резкого отека слизистой.
Полиповидная форма гиперплазии эндометрия характеризуется появлением множества полиповидных разрастаний (шарообразной формы структуры на широком основании) бледно-розового или сине-багрового цвета, свисающих в просвет полости матки. Величина полиповидных разрастаний колеблется от нескольких миллиметров до 1.0-1.5 см. При данной форме гиперплазии устья маточных труб обычно не идентифицируются, так как полиповидные разрастания, локализованные преимущественно в области дна матки и трубных углов, перекрывают их просвет.
Эндоскопически железистые и железисто-фиброзные полипы практически не отличаются от полипов, покрытых функциональным слоем. Цвет их бледно-розовый или бледно-серый, наиболее частой локализацией (так же как и полипов, покрытых функциональным слоем) являются дно и проекция углов матки. В ряде случаев железисто-фиброзные полипы характеризуются выраженным сосудистым рисунком (гистологически - расширенные периферические кровеносные сосуды).
Фиброзные полипы определяются в виде образований округлой или овальной формы, бледно-розового или бледно-желтого цвета, с гладкой поверхностью и более широким основанием, чем у железистых или смешанных полипов. Сосудистый рисунок на поверхности фиброзных полипов не идентифицируется. Размеры их редко превышают 15 мм, как правило, фиброзные полипы единичные.
Эндоскопическая картина полипов с очаговым аденоматозом идентична таковой железистых или железисто-фиброзных полипов, поскольку в последних при гистологическом исследовании могут выявляться очаги аденоматоза. Аденоматозные полипы определяются в виде образований тускло-серого цвета с неровной поверхностью. Величина этих полипов варьирует от 5 до 30 мм, иногда поверхность аденоматозных полипов отличает багрово-синюшный оттенок (гистологически - локальное нарушение кровообращения) или выраженный сосудистый рисунок (гистологически - многочисленные расширенные капилляры). Необходимо уточнить, что обнаружение во время гистероскопии образований тускло-серого цвета с неровной поверхностью позволяет лишь заподозрить аденоматозные полипы, так как установление морфотипа полипа и его пролиферативной активности -приоритет гистологического исследования микропрепаратов.
В ряде наблюдений определенные трудности вызывает дифференциальная диагностика фиброзных полипов эндометрия и подслизистых узлов миомы небольших размеров. Следует отметить, что полипы слизистой тела матки под давлением потока жидкой среды совершают колебательные движения, нехарактерные для подслизистой миомы.
При раке эндометрия в полости на матки (на отдельных участках ее стенок или на всем протяжении) выявляются папилломатозные разрастания серого или грязно-серого цвета с фрагментами кровоизлияния и некроза, а также усиленный сосудистый рисунок слизистой матки. В целом гистероскопическая картина злокачественной трансформации слизистой зависит от стадии неопластического процесса и, как правило, достаточно однотипна. Более того, при изменении объема вводимой жидкости раковая ткань легко распадается, крошится и кровоточит, что позволяет в 100% наблюдений установить правильный диагноз (безусловно, за исключением преинвазивной карциномы и la стадии рака).
Нами проведен ретроспективный анализ результатов комплексного обследования больных гиперпластическими процессами и раком эндометрия (комплекс диагностических мероприятий составили клиническое исследование, трансвагинальная эхография и гистероскопия), в ходе которого установлено, что точность клинической диагностики не превышает 46.6%. В клинике у этих больных преобладали нарушения менструальной функции: ациклические маточные кровотечения на фоне периодических задержек менструаций, межменструальные кровянистые выделения в скудном количестве, кровянистые выделения до и после менструации, а также маточные кровотечения в постменопаузе. Информативность ультразвукового и эндоскопического методов достигла соответственно 88.4% и 96.3%.
Необходимо еще раз подчеркнуть, что решающим методом диагностики гиперпластических процессов эндометрия является гистологическое исследование полного соскоба слизистой. Выскабливание эндометрия следует производить накануне ожидаемой менструации или в ее первые часы. Особенно тщательно удаляют слизистую в области дна матки и ее трубных углов - наиболее частой локализации полипов и очаговых форм гиперплазии. Гистероскопию следует применять как до выскабливания - для уточнения характера патологической трансформации эндометрия, так и после него - с целью контроля за тщательностью выполняемой операции.
Полученный соскоб направляют в патоморфологическую лабораторию, в сопроводительном бланке кратко указывают основные сведения о больной: возраст, основные жалобы и клинические симптомы, длительность заболевания, характер менструальной функции, дату последней менструации или начала кровянистых выделений из половых путей, клинический диагноз.
Клиническое значение гистерорезектоскопии в комплексе лечения гиперпла стических процессов эндометрия
Лечебная тактика при гиперпластических процессах в эндометрии строится с учетом следующих факторов: возраста пациентки, особенностей этиологии и патогенеза заболевания, клинических проявлений, патоморфологического строения слизистой тела матки, сопутствующих гинекологических и экстрагенитальных заболеваний, переносимости гормональных препаратов, противопоказаний к тому или иному методу терапии.
Оценивая клиническое значение гистерорезектоскопии в комплексе лечения больных гиперпластическими процессами в эндометрии, следует отметить, что эндохирургический метод должен применяться строго в соответствии с показаниями к традиционному оперативному лечению - т.е. резектоскопия является альтернативой только радикальному хирургическому вмешательству, а не терапии гиперпластических процессов в целом (безусловно, гистерорезектоскопия не может быть использована для хирургического лечения рака слизистой тела матки).
Однако резекция слизистой сопряжена с высоким риском ранения маточных сосудов и перфорации матки. Аблация эндометрия шарообразным электродом (или электродом идентичного типа) не позволяет получить ткань для морфологического анализа. Тем не менее, этот метод абсолютно безопасен в отношении таких серьезных осложнений как ранение маточных сосудов и перфорация матки. В собственных исследованиях для деструкции слизистой мы прибегаем к ее аблации с помощью шарообразного электрода, а для удаления полипов используем электрод-петлю.
Операцию начинают с диагностического осмотра слизистой тела матки, последовательно изучают состояние устьев маточных труб, дна матки, ее стенок. Задача диагностического исследования - уточнить клинический диагноз и определить тип необходимого электрода. Начинающие хирурги должны использовать электроды с широким основанием и только после получения определенных навыков использовать проникающие электроды (петля, нож, игла). В тех наблюдениях, когда гиперплазия слизистой сочетается с полипом эндометрия или подслизистой миомой матки, аблации слизистой предшествует иссечение патологического образования.
Непременным условием аблации эндометрия является соблюдение определенной системы последовательной деструкции слизистой.
Мы придерживаемся следующей схемы: дно матки (линия, соединяющая устья маточных труб), трубные углы, передняя стенка матки и далее по часовой стрелке. Оптимальная мощность электрического сигнала зависит от типа электрода, среды растяжения полости матки, индивидуального биоэлектрического потенциала пациентки, модели электрохирургического аппарата. Поэтому мощность подбирают эмпирически с учетом перечисленных выше факторов. Эндоскопическими критериями адекватного электрохирургического воздействия на слизистую тела матки следует считать изменение ее оттенка (ткань вокруг активированного электрода приобретает белесый цвет, причем изменение цветовой гаммы происходит радикально по отношению к электроду в соответствии с распространением электрической энергии) и появление пузырьков газа вблизи термически измененной зоны эндометрия.
Вместе с тем, следует избегать применения высоких мощностей электрического потока, вызывающих карбонизацию (обугливание) тканей. Во-первых, карбонизация слизистой тормозит процессы ее репарации в послеоперационном периоде и нередко является причиной инфильтрации окружающих тканей. Во-вторых, обугливание ткани сопровождается ее обезвоживанием и, как следствие, стремительным повышением электрического сопротивления, что, в свою очередь, препятствует разрушению более глубоких слоев эндометрия и соответственно обеспечивает полноценную аблацию.
Не следует также применять повторные проходы активированного электрода по уже деструктированной поверхности слизистой, поскольку воздействие электрического тока на высушенную ткань вызывает лишь ее обугливание. Медленная и системная электродеструкция эндометрия позволяет достигнуть максимально благоприятного лечебного эффекта.
С внедрением в клиническую практику гистерорезектоскопии внесены существенные коррективы в тактику лечения больных предраком эндометрия. Среди преимуществ гистерорезектоскопии как альтернативы радикальному хирургическому лечению больных предраком эндометрия необходимо выделить: а) меньшую травматичность, б) более высокую экономичность (в частности, благодаря значительному снижению послеоперационного койко-дня), в) уменьшение длительности операции (средняя продолжительность гистерэктомии составляет 60 мин, в то время как длительность аблации эндометрия варьирует в пределах 20-40 мин).
Читайте также:

