Все кисте в средней черепной ямке
а) Границы среднего отдела основания черепа. С медиальной стороны средняя черепная ямка отделена от передней черепной ямки задней поверхностью клиновидной площадки, с латеральной стороны—малыми крыльями клиновидной кости. Передняя стенка и дно средней черепной ямки образованы большими крыльями и телом клиновидной кости; в задних отделах дно представлено передней поверхностью пирамид височных костей.
С латеральных сторон средняя черепная ямка ограничена чешуей височной кости и передненижней частью теменной кости. Сзади средняя и задняя черепные ямки ограничены задними наклоненными отростками с медиальных сторон, и каменистыми гребнями пирамид височных костей с латеральных сторон. Каменисто-затылочный шов, щель между медиальным краем каменистой части височной кости и латеральной частью ската, подразделяет среднюю черепную ямку на один центральный и два латеральных отдела.
Шов легко увидеть на снимках КТ, он служит важным ориентиром для предоперационного планирования, поскольку находится вблизи различных отверстий средней черепной ямы.
Турецкое седло, sella turcica, расположено между передними и задними наклоненными отростками. Оно занимает центральную часть средней черепной ямки. В турецком седле выделяют три отдельных анатомических области. В направлении спереди назад к ним относятся бугорок седла, округлое костное возвышение между каналами зрительных нервов; гипофизарная ямка, широкое углубление в центре, в котором находится гипофиз; и спинка седла. На спинке турецкого седла расположена борозда сигмовидного синуса, по которой внутренняя сонная артерия следует по дну черепной ямки через верхушку пирамиды по направлению к кавернозному синусу.
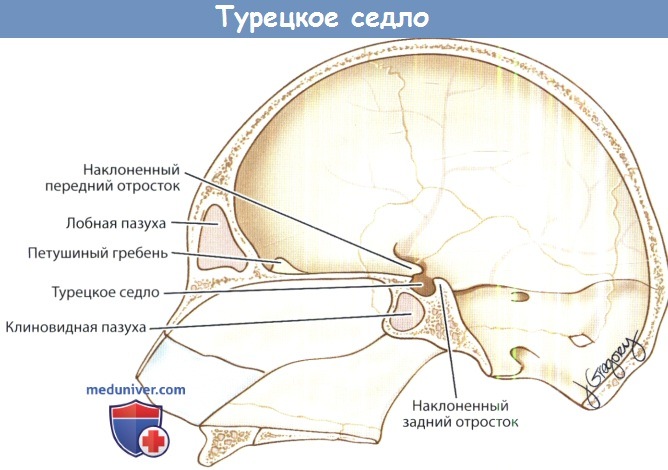
На дне средней черепной ямки и вдоль ее латеральных стенок часто можно различить борозду средней менингеальной артерии, где она следует вверх и назад, пересекая внутричерепную часть птериона (участок схождения теменных, лобных костей, чешуи височной кости и больших крыльев клиновидной кости, где толщина костного слоя минимальна). Область птериона легко повреждается при травмах головы. В результате происходит разрыв средней менингеальной артерии, что является частой причиной формирования эпидуральной гематомы. Каменистый гребень, идущий вдоль верхней поверхности пирамиды височной кости, является задней границей средней черепной ямки.
В углублении на верхнемедиальной поверхности пирамиды лежит тройничный (ЧН V) или гассеров ганглий, он расположен в кармане из твердой мозговой оболочки, который называется меккелевой полостью. Эта полость выслана паутинной мозговой оболочкой и содержит ликвор; в ней находятся ганглий и нервные пучки ЧН V. Затем три ветви ЧН V покидают среднюю черепную яму, каждая через индивидуальное отверстие (обсуждаются ниже).
На передней поверхности пирамиды височной кости находится дугообразное возвышение, которое образовано верхним полукружным каналом. Дугообразное возвышение служит важным ориентиром при доступе к внутреннему слуховому проходу через среднюю черепную ямку. Он используется для обнаружения коленчатого ганглия лицевого нерва (ЧН VII) и внутреннего слухового прохода. Дегисценции костного канала в области коленчатого ганглия встречаются не так уж и редко, поэтому при работе в этой области твердую мозговую оболочку нужно выделять крайне осторожно, чтобы не повредить лицевой нерв.
С латеральных сторон дно средней черепной ямки образовано тонкой крышей барабанной полости и крышей сосцевидного отростка; травма или ятрогенное повреждение этой области при операции на среднем ухе или сосцевидном отростке может привести к повреждению твердой мозговой оболочки и ликворее.
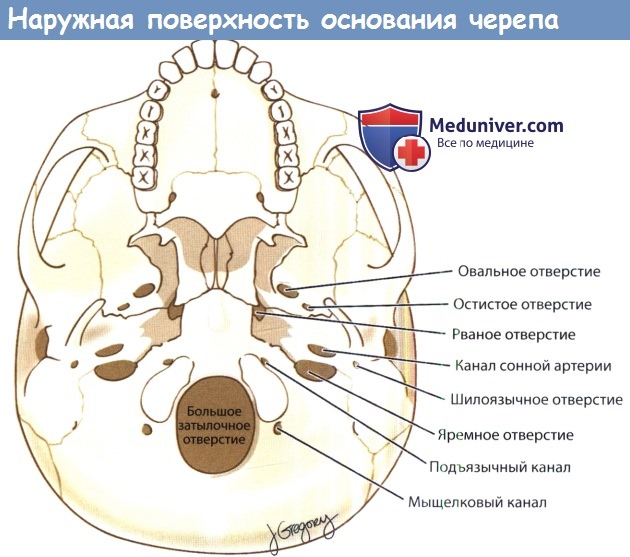
б) Отверстия среднего отдела основания черепа (средней черепной ямки). Как уже говорилось выше, верхняя глазничная щель и канал зрительного нерва открываются в передний отдел средней черепной ямки. Сзади и снизу от верхней глазничной щели и латеральнее турецкого седла расположено круглое отверстие, foramen rotundum, через которое проходит вторая ветвь тройничного нерва (ЧН V2), она идет от средней черепной ямки вдоль латеральной стенки кавернозного синуса и входит в крылонебную ямку. Покинув полость черепа, ЧН V2 начинает называться подглазничным нервом, который обеспечивает чувствительную иннервацию щеки и верхних зубов. Книзу и медиальнее от круглого отверстия расположен видиев канал, через который проходят одноименные артерия и нерв.
Видиев нерв образуется в результате слияния большого поверхностного каменистого нерва и глубокого каменистого нерва.
В отличие от первых двух веток тройничного нерва, третья ветвь (ЧН V3) не проходит через кавернозный синус; вместо этого она выходит из полости Меккеля через овальное отверстие. Также, в отличие от глазничной (ЧН V1) и верхнечелюстной (ЧН V2) ветвей, нижнечелюстная ветвь (ЧН V2) содержит не только чувствительные волокна, но и двигательные, которые обеспечивают иннервацию жевательной мускулатуры (жевательная, височная, латеральная и медиальная крыловидные мышцы); челюстно-подъязычной мышцы; мышцы, напрягающей барабанную перепонку; мышцы, напрягающей мягкое небо; а также переднего брюшка двубрюшной мышцы.
Также она обеспечивает чувствительную иннервацию слизистой оболочки щек, кожи нижней части лица, нижних зубов. Кроме нижнечелюстного нерва, через овальное отверстие проходит малый поверхностный каменистый нерв, менингеальная ветвь верхнечелюстной артерии, эмиссарные вены к крылонебному сплетению и подвисочной ямке. Кзади и латеральнее расположено остистое отверстие, foramen spinosum, в котором находится средняя менингеальная артерия (описана выше). Канал сонной артерии, сформированный большими крыльями клиновидной кости и верхушкой пирамиды, содержит в себе внутреннюю сонную артерию (на этом уровне она называется каменистой сонной артерией) и ее симпатическое сплетение.
Медиальнее овального отверстия имеется рваное отверстие, foramen lacerum. Это название не точное, т. к. это не истинное отверстие, а хрящевое дно горизонтальной части каменистого отдела сонного канала.
в) Содержимое средней черепной ямки. В средней черепной ямке расположено несколько жизненно важных анатомических образований, в том числе височные доли головного мозга, гипофиз, кавернозные синусы, внутричерепная часть внутренних сонных артерий, тройничный ганглий, черепные нервы с I по VI. В центральной части плотные отроги твердой мозговой оболочки образуют диафрагму турецкого седла, оболочку, охватывающую гипофиз. Сверху через нее проходят воронка (стебель) гипофиза и гипофизарные вены.
Пещеристый синус представляет собой парное венозное образование с перегородкой, выстланное твердой мозговой оболочкой. Кровь из них оттекает вниз к крыловидным сплетениям и внутренним яремным венам. Данная область венозных синусов ограничена с латеральных сторон передней и задней каменисто-клиновидными складками твердой мозговой оболочки, а кзади она распространяется от верхней глазничной щели до верхушки пирамиды. Через нее проходит сразу несколько важных нервно-сосудистых образований. В центре, вдоль латеральной стенки клиновидной пазухи и через кавернозный синус проходит внутричерепная порция внутренней сонной артерии. Следующие черепные нервы проходят через латеральную стенку (указаны по направлению сверху вниз): глазодвигательный (ЧН III), блоковый (ЧН IV), глазничный (ЧН V1, верхнечелюстной (ЧН V ). Только отводящий нерв (ЧН VI) проходит через центр венозного синуса.
Из-за сложных нервно-сосудистых связей, кавернозный синус играет важную роль в распространении инфекции в полость черепа. В кавернозный синус оттекает кровь от бесклапанных вен лица, околоносовых пазух и зубов; за счет этого возможно крайне быстрое распространение инфекционного процесса из этих передних, внечерепных структур сразу в кавернозный синус.
г) Взаимоотношения среднего отдела основания черепа с внечерепными структурами. Хирургические доступы к средней черепной ямке основаны на близости гипофиза и ската к клиновидной пазухе и носоглотке снизу. Пневматизация турецкого седла делает возможным эндоскопическое или микроскопическое транссфеноидальное удаление опухолей гипофиза, потому что в среднюю черепную ямку можно войти через крышу клиновидной пазухи. При операциях на клиновидной пазухе следует избегать повреждения ее латеральных стенок, поскольку сразу за этой тонкой костной перемычкой расположены зрительный нерв и внутренняя сонная артерия. Иногда из-за наличия костных дегисценций внутренняя сонная артерия, ЧН II или Видиев нерв открываются в просвете клиновидной пазухи.
При получении доступа к внутренней сонной артерии через среднюю черепную ямку используется транстемпоральный доступ через чешую височной кости, через который можно добраться до внутренней сонной артерии сверху.
Носоглотка расположена кзади и книзу от клиновидной пазухи и кпереди от ската. Рваное отверстие и горизонтальная часть внутричерепной внутренней сонной артерии, как уже говорилось выше, лежат сразу выше верхней границы носоглотки. На верхнелатеральной стенке носоглотки расположены пазухи Морганьи, клинически значимая область мышечных дегисценций. Здесь мышца, поднимающая небную занавеску, и хрящевая часть слуховой трубы проходят через верхний констриктор глотки; через эту область наименьшего сопротивления инфекции и опухоли носоглотки могут поражать основание черепа.
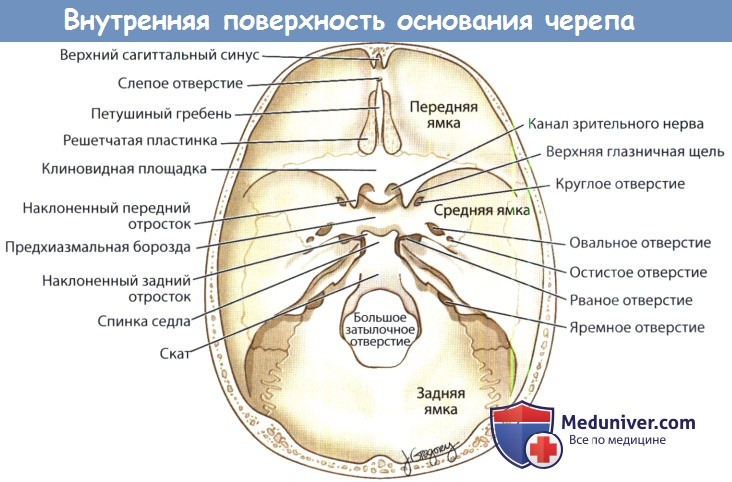
Внутреннее основание черепа (basis cranii interna) представляет неровную вогнутую поверхность, в которой различают три черепные ямки: переднюю, среднюю и заднюю (рис. 1).
Передняя черепная ямка (fossa cranii anterior) образована носовыми и глазничными частями лобной кости, малыми крыльями клиновидной кости, решётчатой пластинкой решётчатой кости. Через отверстия в пластинке проходят обонятельные нити I пары черепных нервов. Посередине ее возвышается петушиный гребень , впереди которого расположено слепое отверстие . На глазничных отростках лобной кости видны мозговые возвышения и вдавления извилин, от прилегания борозд и извилин мозга.
Средняя черепная ямка (fossa cranii media) образована клиновидной и височной костями. От передней черепной ямки она отграничена задним краем малых крыльев, от задней — верхним краем пирамиды височной кости и спинкой турецкого седла. Средняя черепная ямка состоит из трех частей: двух боковых и центральной. Центральная часть образована турецким седлом , на дне которого имеется гипофизарная ямка, — место для гипофиза. Кпереди от нее располагаются бугорок седла и предперекрестная борозда , продолжающаяся в зрительный канал, через который из глазницы выходит II пара черепных нервов. По латеральной поверхности тела клиновидной кости проходит сонная борозда . Кзади и книзу от нее имеется рваное отверстие , рядом с которым на верхушке пирамиды височной кости открывается внутренняя апертура сонного канала .
На передней поверхности пирамиды височной кости находится тройничное вдавление : здесь под твердой оболочкой головного мозга лежит тройничный узел. Кзади от вдавления по передней поверхности пирамиды проходят борозды, ведущие в расщелины каналов малого и большого каменистых нервов , еще дальше расположены дугообразное возвышение и крыша барабанной полости .
Рис. 1. Внутреннее основание черепа: а — анатомические образования внутреннего основания черепа: 1 — слепое отверстие; 2 — петушиный гребень; 3 — глазничная часть лобной кости; 4 — передняя черепная ямка; 5 — предперекрестная борозда; 6 — бугорок седла; 7 — зрительный канал; 8 — гипофизарная ямка; 9 — большое крыло клиновидной кости; 10 — круглое отверстие; 11 — овальное отверстие; 12 — рваное отверстие; 13 — остистое отверстие; 14 — каменисто-затылочная щель; 15 — внутреннее слуховое отверстие; 16 — борозда нижнего каменистого синуса; 17— яремное отверстие; 18— канал подъязычного нерва; 19 — большое отверстие; 20 — затылочная чешуя; 21 — внутренний затылочный гребень; 22 — задняя черепная ямка; 23 — мыщелковый канал; 24 — борозда сигмовидного синуса; 25 — борозда верхнего каменистого синуса; 26 — каменисто-чешуйчатая щель; 27 — скат; 28 — средняя черепная ямка; 29 — клиновидно-каменистая щель; 30 — тройничное вдавление; 31 — клиновидно-затылочный синхондроз; 32 — спинка седла; 33 — сонная борозда; 34 — малое крыло клиновидной кости; 35 — клиновидное возвышение; 36 — решётчатая пластинка
б — детали строения средней черепной ямки: 1 — клиновидное возвышение; 2 — предперекрестная борозда; 3 — зрительный канал; 4 — передний наклоненный отросток; 5 — верхняя глазничная щель; 6 — круглое отверстие; 7 — бугорок седла; 8 — сонная борозда; 9 — остистое отверстие; 10 — расщелина и борозда малого каменистого нерва; 11 — крыша барабанной полости; 12 —дугообразное возвышение; 13 — борозда верхнего каменистого синуса; 14 — овальное отверстие; 15 — рваное отверстие; 16 — задний наклоненный отросток; 17 — спинка седла; 18 — гипофизарная ямка; 19 — расщелина и борозда большого каменистого нерва; 20 — тройничное вдавление; 21 — верхушка пирамиды височной кости; 22 — большое крыло клиновидной кости; 23 — малое крыло клиновидной кости
В основании больших крыльев имеются три отверстия (спереди назад): круглое , овальное и остистое . Через круглое отверстие в крыловидно-нёбную ямку проходит верхнечелюстной нерв, через овальное в подвисочную ямку — нижнечелюстной нерв, а через остистое в среднюю черепную ямку — средняя менингеальная артерия. В переднебоковых отделах средней черепной ямки между малыми и большими крыльями располагается верхняя глазничная щель (fissura orbitalis superior) , через которую проходят III, IV, VI черепные нервы и глазной нерв.
Задняя черепная ямка (fossa cranii posterior) образована затылочной костью, задней поверхностью пирамиды, телом клиновидной кости и частично теменной костью. Эта ямка более глубокая, чем передняя и средняя. В ее центре лежит большое отверстие . Кпереди от него проходит скат (clivus) , образованный телом клиновидной и базилярной частью затылочной кости. Сзади и выше от большого отверстия располагается внутренний затылочный выступ , в стороны от которого идет борозда поперечного синуса . Она продолжается в борозду сигмовидного синуса , ведущую к яремному отверстию . На задненижней поверхности пирамиды видно внутреннее слуховое отверстие , куда входит лицевой нерв и откуда выходит преддверно-улитковый нерв. Между латеральной частью тела затылочной кости и медиальным краем пирамиды находится борозда нижнего каменистого синуса (sulcus sinus petrosi inferioris) . В задней черепной ямке, сбоку от большого отверстия, лежат полушария мозжечка, а на скате — продолговатый мозг и мост.
На границе мозгового и лицевого черепа имеются очень важные в практическом отношении ямки: височная, подвисочная и крыловидно-нёбная (рис. 2).
Височная ямка (fossa temporalis) ограничена сверху и сзади височной линией, снаружи — скуловой дугой, снизу — подвисочным гребнем большого крыла клиновидной кости, спереди — скуловой костью. В височной ямке лежит височная мышца.
Подвисочная ямка (fossa infratemporalis) ограничена сверху подвисочной поверхностью большого крыла клиновидной кости и чешуей височной, медиально — латеральной пластинкой крыловидного отростка, спереди — подвисочной поверхностью верхней челюсти и частично височной поверхностью скуловой кости, латерально — скуловой дугой и ветвью нижней челюсти. Подвисочная ямка через нижнюю глазничную щель сообщается с глазницей, через крыловидно-верхнечелюстную щель (fissura pterygomaxillaris) — с крыловидно-нёбной ямкой и через остистое и овальное отверстия — со средней черепной ямкой.
Крыловидно-нёбная ямка (fossa pterygopalatina) ограничена спереди бугром верхней челюсти , медиально — перпендикулярной пластинкой нёбной кости, сзади — передним краем крыловидного отростка, сверху — верхнечелюстной поверхностью большого крыла клиновидной кости (см. рис. 2). Через крыловидно-верхнечелюстную щель эта ямка снаружи открывается в подвисочную ямку. Через крыловидный канал она сообщается с областью рваного отверстия, через круглое отверстие — со средней черепной ямкой, через клиновидно-нёбное отверстие (foramen sphenopalatinum) — с полостью носа, через нижнеглазничную щель — с глазницей и через большой нёбный канал — с полостью рта.
Рис. 2. Височная, подвисочная и крыловидно-нёбная ямки:
а — положение височной ямки;
б — височная, подвисочная и крыловидно-нёбная ямки (скуловая дуга удалена): 1 — височная поверхность большого крыла клиновидной кости; 2 — подвисочный гребень; 3 — латеральная пластинка крыловидного отростка; 4 — крючок медиальной пластинки крыловидного отростка; 5 — наружное слуховое отверстие; 6 — нижнечелюстная ямка; 7 — суставной бугорок; 8 — шиловидный отросток; 9 — ость клиновидной кости; 10 — перпендикулярная пластинка нёбной кости; 11— клиновидно-нёбное отверстие; 12— задние верхние альвеолярные отверстия; 13 — бугор верхней челюсти; 14 — нижняя глазничная щель; 15 — вход в крыловидно-нёбную ямку; 16 — границы подвисочной ямки
Анатомия человека С.С. Михайлов, А.В. Чукбар, А.Г. Цыбулькин

Операция на арахноидальную кисту
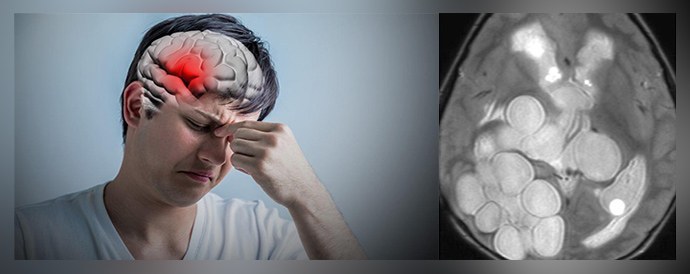
Арахноидальная киста состоит из скопившегося ликвора, это спинномозговая жидкость, влияющая разрушительным образом на головной мозг и его деятельность (ликворная киста). В статье мы выясним размеры арахноидальной кисты, когда требуется операция.
Причинами появления арахноидальной кисты могут быть как факторы врожденные, связанные с внутриутробным развитием, приемом беременной неподходящих препаратов, так и приобретенные (влияние болезни, негативное воздействие от полученного травмирования и патологические последствия). Большая половина людей с таким диагнозом могут спокойно прожить жизнь, не подозревая о наличии у себя такой патологии как арахноидальная киста.
Ратроцеребеллярная киста
Ратроцеребеллярный вид располагается в дальней зоне головного мозга и может разрушительно влиять на его ткани, что является источником порождения отмирания клеток. Его появлению предшествуют такие факторы, как инсульт, энцефалит, нарушенное кровоснабжение головного мозга и прочие обстоятельства. Локализуется в толще головного мозга, где ранее на месте погибло серое вещество.
Оба вида кист: арахноидальную и ратроцеребеллярную в головном мозге относят к доброкачественным опухолевым новообразованиям, и протекает их развитие бессимптомно.
Симптомокомплекс
Проявление симптомов, прежде всего, зависит от локализации и объема кистозного новообразования. При оказании давления кисты, связанной с увеличенным ее размером, на какую-либо зону головного мозга, у больного возникают:
- резкая боль в голове;
- головокружения, что внезапно появляются;
- резке приступы тошноты и рвотные реакции;
- состояние постоянной усталости;
- сонливость, галлюцинации;
- расстройство координации движений;
- нарушения зрения и слуха;
- наличие судорог и припадков.
Среди первостепенных симптомов отличаются – судороги, галлюцинации, частичный паралич тела, дезорганизация функционирования психики. При наличии таковых следует немедленно обратиться за специализированной помощью и пройти полное обследование для назначения дельнейшего лечения.

Как поставить диагноз?
Для этого организовывается лабораторное исследование, применяются инструментальные методы диагностики, магнитно-резонансная томограмма, компьютерная томография с контрастированием, доплерография сосудов.
Также к методам диагностики относят неврологический осмотр врача, сдачу анализов, в том числе и крови, измерение артериального давления.
Норма размеров и назначение операции
Норма касается состояния отсутствия кисты, если же есть арахноидальная киста, не важно, какого она размера, это уже аномалия. Арахноидальная киста может достигать различных величин, однако, сильно она расти не может – из-за оказания давления жидкости самого мозга происходит противодействие сжиманию.
При диагностировании кистозного новообразования небольшого размера (1-2 мм) проводится наблюдение за изменениями в объеме, растет ли арахноидальная киста. Обычно это на начальной стадии её развития. К средним размерам кисты относятся объемы около 0,9-1 см, а более серьезные, тяжелые ее состояния – более 1 см и до 12 см.

В ситуации, когда арахноидальная киста имеет постоянный размер и не увеличивается у взрослых людей, нет необходимости в проведении операции по ее удалению. Врач назначает определенные рекомендации и последующее постоянное ежегодное обследование с целью наблюдения за изменениями в кисте.
Арахноидальное новообразование большого размера имеет врожденный характер и формируется еще у плода совместно с центральной нервной системой. Небольшие объемы арахноидальной кисты характерны в случаях приобретения у взрослых, увеличения за счет скопившейся внутри нее жидкости.
Если при наблюдении замечаются изменения в размере, она растет, начинает проявляться ее симптоматика, то хирургическое вмешательство просто неотложно необходимо. Необходимость оперирования заключается также в негативных последствиях таких факторов, как: увеличенного давления внутри черепа, кровоизлияний в мозг, судорог, разрыва самой кисты.
Удаление кисты
Оперирование проводится несколькими методами:
- Способом пункции удаляют содержимое кисты. Это возможно при помощи вводимой через отверстие небольшого размера в черепе иглы.
- Метод шунтирования – проводится через специальную трубочку, по которой происходит отток жидкости из кисты в брюшную полость.
- Метод фенестрации – с помощью различного эндоскопического метода производится иссечение стенок кистозного образования для ее удаления.
- Также проводят нейрохирургическую операцию.
Киста головного мозга представляет собой полую структуру не онкологической природы, дислоцированную во внутренних тканях ЦНС или в её оболочках и заполненную цереброспинальной или иной жидкой средой. Это образование диагностируются как у взрослых так и у детей, имеет изменяющиеся симптомы и разные схемы лечения.

Что это за образование и чем опасно
Подобная киста в голове имеет код по МКБ 10 G93 (другие поражения головного мозга).
Иногда новообразования выглядят как опухоли, поэтому требуется тщательная дифференциальная диагностика. Для уточнения назначается специальное региональное МРТ.
Более чем в половине всех случаев киста ЦНС обнаруживается случайно при общем МРТ головного мозга.
Размеры кист сильно изменчивы:
Такая патология представляет опасность, но потенциальную.
Все зависит от двух факторов:
- диаметр;
- дислокация, расположение.
Примерно в 70% из всех случаев новообразование имеет бессимптомное или субклиническое течение (отсюда и высокий процент случайных обнаружений при медосмотре).
Механизм развития патологической манифестации базируется также на двух моментах:
- киста сдавливает окружающие ткани ЦНС — пережимаются сосуды, нарушается кровоснабжение, изменяются нейронные связи;
- новообразование само по себе занимает определенный объём, на месте которого в норме должна быть нервная ткань.
Обычно симптоматика не сильно выражена и не представляет опасности для жизни.
Но иногда, при крупной кисте, может произойти:
- отек головного мозга;
- внутримозговое кровоизлияние;
- деструкция жизненно важных зон в результате недостаточности кровоснабжения (ишемия).
Кто в группе риска
Киста головного мозга у ребенка в настоящее время диагностируется примерно у 30% новорожденных. Малышам с каждым пятилетием последние лет 30 подобный диагноз ставят всё чаще.
Специалисты связывают это:
- с ухудшением условий экологии;
- с распространением вирусных инфекций;
- рост потребления населением продуктов фармацевтической промышленности.
У взрослого человека данное новообразование обнаруживается реже, чем у младенца (примерно 10%).
Киста у плода во время беременности, в рамках наступления подобного случая, происходит в результате:
- тератогенного воздействия, например, антибиотиков (тетрациклины, сульфаниламиды);
- при внутриутробном заражении (например, вирусом Эпштейна-Барр, цитомегаловирусом).
То есть в группе риска находятся женщины с хроническими инфекциями, включая ЗППП.
Классификация
По основной классификации все кисты делятся на:
- врожденные;
- приобретенные.
Врождённые кистозные структуры в головном мозгу формируются в антенатальный период (от момента образования зиготы до завершения беременности).
Врождённая церебральная киста симптоматически проявляет себя чаще в возрасте 30-55 лет, реже в юношеско-подростковом возрасте и практически никогда в детском возрасте.
Существующие врожденные варианты:
По локализации такие новообразования делятся на две большие группы:
- арахноидальная киста;
- внутримозговая киста.
Первая располагается в оболочках мозга, вторая — во внутренних тканях мозга.
- Арахноидальная форма дислоцируется в мозговых оболочках (паутинных оболочках).
— Формируется за счет накопления цереброспинальной жидкости в очагах воспаления оболочек.
— Часто её обнаруживают в височной области.
— Арахноидальное образование бывает приобретённое и врождённое. - Внутримозговая (ретроцелебеллярная) форма образуется на месте некроза участка внутренней структуры мозга.
— В качестве примера подходит перивентрикулярная киста ЦНС.
— Бывает и арахноидальная ретроцелебеллярная киста, когда образование регистрируется в межоболочковом пространстве.
Основная классификация приобретенных кист включает 6 разновидностей:
- посттравматическая;
- эхинококковая (паразитарная);
- постинсультная;
- постишемическая;
- постинфекционная;
- возрастная.
Иногда выделяют постгеморрагическое кистозное поражение, но это не слишком корректно, поскольку кровоизлияние в мозг может быть и при инсульте, и при механической травме.
- Посттравматическая форма.
— Возникает вследствие механического повреждения, черепно-мозговой травмы.
— Появляется в результате образования регионального отека мозговой ткани. - Эхинококковая кистозная форма.
— Возникает в результате заражения человека одним из видов ленточных червей эхинококком.
— Попав в ЖКТ, личинки эхинококка проходят через стенки кишечника и через систему воротной вены попадают в кровоток, а оттуда разносятся по организму.
— Чаще всего они формируют кистозные очаги в печени, но могут попадать и в мозг.
— В головном мозгу личинка поражает эпифиз (шишковидная железа).
— Также киста пинеальной железы может возникать при закупорке канала, выводящего вырабатываемый эпифизом мелатонин. - Постишемическая и постинсультная кисты часто взаимосвязаны.
— Они возникают на фоне регионального нарушения кровообращения.
— Недостаточность кровоснабжения приводит к хроническому кислородному голоданию.
— Нейроны начинают отмирать, возникают очаги микронекроза.
— Если ишемическое поражение оказалось обширным, то отмечаются кистозно глиозные изменения головного мозга.
— Когда формируется не одно образование, а несколько структур, напоминающих виноградную гроздь.
— Ишемической природы является субэпендимальная форма, когда зона желудочков испытывает недостаток в кровоснабжении. - Постинфекционная кистозная форма.
— Может развиться в результате инфекционного отека тканей головного мозга, а также из-за повреждения нейронных структур инфекцией.
— Таким возбудителем могут стать менингококки, вирус клещевого энцефалита, клещевой боррелиоз (болезнь Лайма). - Среди патологий, возникающих вследствие возрастных патологий, например, атеросклероза, наиболее известна лакунарная киста.
— Дислоцируемая в зоне варолиева моста или подкорковых узлов (очень редко – мозжечок).
- Посттравматическая форма.
Локализации новообразований головного мозга сильно различаются:
По содержимому эти патологические структуры делятся на:
- Ликворные кисты.
— Содержит внутри цереброспинальную жидкость, которая постоянно обращается в желудочках головного мозга, выполняя функции поддержки внутричерепного давления, электролитного тканевого баланса, трофики и метаболизма. - Слизисто-гнойные.
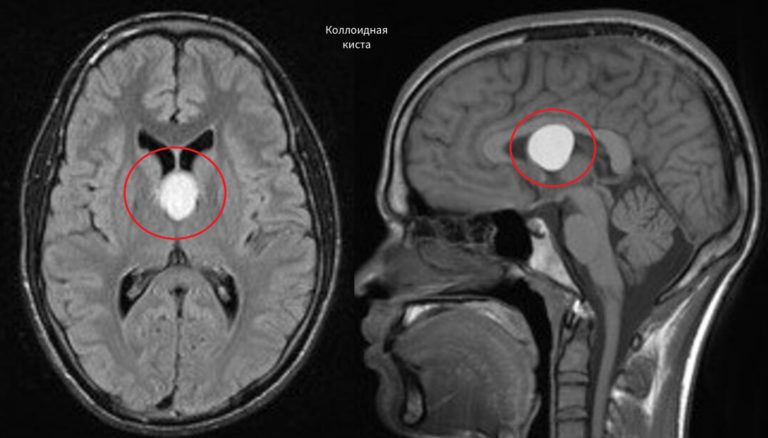
— Типичным примером будет киста клиновидной пазухи носа (основной пазухи головного мозга). - Коллоидальная форма.
— Содержит белковую желеобразную массу, наполненную нейроэпителиальными и эндодермальными клетками.
— Возникает внутриутробно, предположительно, по причине генетических аномалий, определяется в третьем желудочке. - Эхинококковая киста.
— Наполнена, в основном, продуктами жизнедеятельности паразита. - Тератома.
— Наполнена кусочками эпителиальной и прочих тканей, и даже зачатками органов, так как является рудиментом паразитического близнеца.
Основные причины
Врожденная киста головного мозга начинает формироваться не ранее 4-ой недели. Другой пик уязвимости наступает в середине второго триместра.
- тератогенное воздействие фармацевтических препаратов — это антибиотики, некоторые антидепрессанты (соли лития, Диазепам), противоэпилептические (Фенобарбитал, Этосуксимид), гипотензивные (Хлоротиазид);
- заражение плода инфекцией от матери через гематоплацентарный барьер (хронические вирусные инфекции, типа различных видов вируса герпеса);
- неблагоприятные экологические факторы (химическое и радиационное загрязнение региона проживания);
- вредные факторы в образе жизни матери (курение, злоупотребление алкоголем);
- внутриутробная или родовая асфиксия ребёнка;
- нарушение кровообращения через гематоплацентарный барьер и как следствие – ишемия тканей плода;
- генетические дефекты;
- определённое значение имеет и психосоматика матери – регулярные стрессы не идут на пользу и будущему младенцу.
Приобретённые (вторичные) кисты возникают в результате иных факторов воздействия:
При этом признаки кистозного образования в мозге могут быть совершенно одинаковыми как для врождённой, так и для приобретённой кисты.
Симптомы заболевания

Симптомы кисты головного мозга проявляются далеко не всегда. Выраженность симптоматики зависит от двух пунктов: размер и место.
- головные боли, не купирующиеся обезболивающими средствами;
- онемения конечностей, судороги и парезы;
- спонтанные головокружения и дезориентация в пространстве;
- приступы тошноты и рвоты, которая не улучшают состояние;
- нарушения сна;
- психоэмоциональные нарушения (неврозы, тревожные состояния, эмоциональная нестабильность);
- ощущение давления и пульсации внутри головы;
- ухудшение памяти.
Ни один из перечисленных симптомом не является однозначным указателем на наличие образования. Необходимо стойкое присутствие хотя бы 3-4 симптомов, чтобы дать предварительный диагноз.
Особенности диагностики
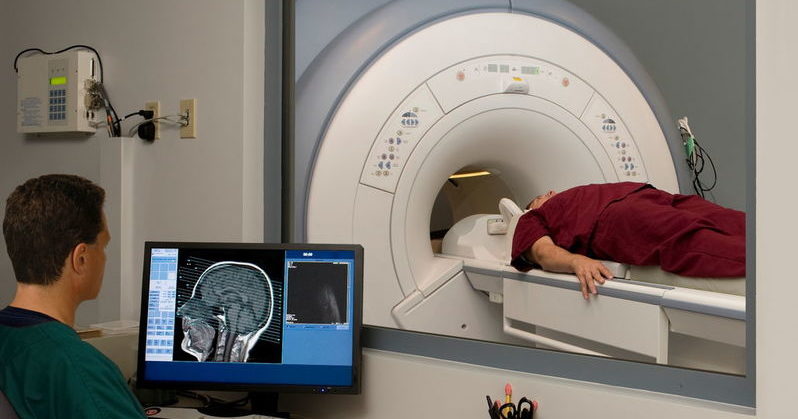
Стандартные методы (анализ крови и пр.) и даже функционально-диагностические методы (аудиометрия, визиометрия, периметрия, офтальмоскопия) здесь не являются достоверными.
- УЗИ может показать изменённую эхогенность, но этого недостаточно.
- Также к УЗИ прибегают для выявления некоторых видов кист в пренатальный период.
- Энцефалография способна зарегистрировать повышенное давление.
Но только МРТ головного мозга и КТ являются окончательно достоверными нейровизуализирующими диагностическими методами.
На МРТ кистозное образование можно визуально локализовать с высокой точностью, а также определить тип кисты. Однако исследование в рамках дифференциальной диагностики лучше проводить с контрастированием. Т.к. только опухоли склонны к накоплению контрастного вещества.
Дополнительно могут провести доплерографию для оценки состояния сосудов ЦНС. Новорожденным младенцам кисту выявляют с помощью нейросонографии.
Способы лечения
Лечение кисты в голове далеко не всегда необходимо. При диагностировании подобной структуры в мозгу выбирается выжидающая тактика с регулярным наблюдением, включая самонаблюдения пациента.
По данным статистике 70%-75% всех образований в головном мозге:
Медицинская помощь требуется только в особых случаях:
- нетипичный вариант, например, тератома головного мозга;
- новообразование уже в момент диагностирования крупное;
- активно прогрессирует в размерах;
- произошёл разрыв;
- киста угрожает работе каких-то центров головного мозга;
- пациента длительное время мучает тяжёлая симптоматика, включая развитие гидроцефалии.
Поскольку речь идёт о медицинском вмешательстве в область ЦНС, то в определённых случаях приходится пользоваться услугами зарубежной медицины. Например, лечение в Германии и Израиле.

Без операции избавиться от кистозного образования довольно сложно. Киста может самопроизвольно рассосаться, но ни один врач не скажет с уверенностью, является ли это результатом медикаментозной терапии, или новообразование исчезло бы и так.
В данном случае прибегают к препаратам:
- для нормализации АД (Каптоприл, Тенокс, Профлосин, Конкор, АД-баланс);
- для снижения сосудистых спазмов (блокатор кальциевых каналов Циннаризин);
- снижение холестерина низкой плотности (Симгал, Нолипрел, Розукард);
- против тромбов (Берлиприл, Престариум, Лизиноприл);
- БАДы для мозга (типа Гинкго Билоба), но их эффективность не доказана.
Лечение кисты головного мозга народными средствами, вообще говоря, не рекомендовано. Ведь даже фармацевтические средства будут бесполезны в большинстве случаев. Травяные компрессы на лоб, отвары травяных сборов, втирания – всё это поможет ослабить неприятную симптоматику, но на саму причину вряд ли повлияет.
Народная медицина может быть рекомендована как вспомогательная мера в послеоперационный период.
Так, внутричерепное давление хорошо снижают водные настои спаржи, полевого хвоща, чёрной бузины, фиалки.

Удаление данного новообразования – прерогатива нейрохирурга. Здесь очень много решающих факторов:
- размеры кисты;
- её дислокация;
- её этиология;
- динамика развития.
Всё это влияет на выбор методики хирургического вмешательства:
- Если новообразование создаёт критически высокий уровень внутричерепного давления, то потребуется срочное наружное вентрикулярное дренирование.
- Если произошёл разрыв патологической структуры, необходимо радикальное иссечение кисты, для чего проводится трепанация.
— Также трепанация является обязательным выбором, если киста оказалась паразитарной или тератомой с множеством жёстких включений. - Эндоскопия в данном случае это основной способ хирургического вмешательства, когда операция по удалению кисты головного мозга плановая.
— Такой вариант операции имеет самую низкую степень травматичности – аспирация происходит через небольшое фрезевое отверстие в черепе.
— Эндоскопический прокол кистозной структуры может быть противопоказан пациентам имеющим проблемы со зрением.
— Дополнительно могут установить соединения с естественными ликворными полостями мозга, что предупредить рецидив. - Для этого же производят шунтирование, которое бывает необходимо при высоком риске повторного заполнения кистозной полости.
— Здесь устанавливают отвод (дренаж) путём кистоперитонеального шунтирования, когда жидкость патологии уходит в брюшную полость по шунту. - В современной медицине прибегают к использованию гамма-ножа (лазер).
— Метод хорош тем, что не предполагает классической хирургической инвазии.
— Лазер действует угнетающе на прогрессирующие новообразования.
Необходимо повторить, что хирургическое вмешательство всегда рассматривается как вынужденная мера. Сам по себе диагноз в рамках G93 не предполагает какого-то целенаправленного лечения.
Основная уязвимость в послеоперационный период обусловлена риском инфекционного заражения. Это надо учитывать.
Восстановительная программа подразумевает следующие мероприятия:
- рефлексотерапия;
- посещение нейропсихотерапевта;
- ЛФК (лечебная физкультура);
- лечебный массаж;
- приём препаратов, снимающих отёк и способствующих рассасыванию гематом.
Время восстановительного периода индивидуальна для каждого больного.
Берут ли в армию с кистой
При таком диагнозе возможен полный медотвод, либо отсрочка от армии.
- стойкое повышение внутричерепного давления;
- неврологические нарушения;
- патологии вегетососудистой системы;
- хронические головные боли и периодические проблемы со сном.
Дадут ли инвалидность
Такой диагноз не является поводом для инвалидности. Инвалидность устанавливается только в случае стойких нарушений, когда пациент частично или полностью становится нетрудоспособен.
Противопоказания
Противопоказания при кисте головного мозга являются спорными, так как у всех данное заболевание может проявляться по-разному.
Основные врачебные предостережения таковы:
- спорт при кисте не противопоказан, но необходимо избегать чрезмерных нагрузок (только лёгкие, умеренные) и тех видов спорта, где высок риск серьёзных ЧМТ: бокс и большинство прочих единоборств (исключая, пожалуй, только ударные стили с запретом на удары в голову), альпинизм и скалолазание, экстремальные виды спорта;
- необходимо избегать перегревов (например, в летнюю жару);
- надо отказаться от курения, а потребление алкоголя свести к минимуму;
- минимизация стрессов и достаточный сон.
Соблюдение противопоказаний является частью профилактических мер.
Заключение
Читайте также:

