Врачи нашли причину рака

Баловство внуков никогда не беспокоило Валентину Анатольевну, но в один летний вечер ей очень захотелось, чтобы они пришли домой с прогулки пораньше. Бабушка очень их ждала, чтобы отправить в круглосуточную аптеку, — нестерпимо болела спина. Она не стала им говорить по телефону, что плачет от боли, — пусть ребята ещё погуляют, погода ведь такая хорошая.
Наконец ничего не подозревающие внуки вернулись и увидели: их любимая бабуля вся в слезах сидела в кресле в скрюченной позе. Она очень часто повторяла: "Всё хорошо, просто что-то заболело" — и просила ребят сходить в аптеку. Те сразу же помчались за обезболивающим. 14-летняя девочка и 17-летний парень, к сожалению, не додумались вызвать скорую или хотя бы позвонить родителям, которые жили неподалёку. Бабушка никому жаловаться тоже не стала.
После обезболивающего стало немного легче, и Валентина Анатольевна не пошла с утра в поликлинику. Всё-таки уже не молодая, размышляла она, всякое может заболеть. Спустя пару недель, когда такие сильные боли были уже каждый день, она всё-таки пошла к врачу.
Её положили в больницу и поставили диагноз — остеохондроз. Назначили массаж, физиотерапию, курс уколов, расслабляющих мышцы. Женщина лежала в больнице две недели, а ей становилось только хуже. Несколько раз она даже теряла сознание от сильных болей — врачи не могли понять, что с ней происходит.
Её дети несколько раз приходили к главврачу — как же так, лечение есть, а эффекта нет? Врачи только разводили руками: "Не волшебники же мы, в конце концов".
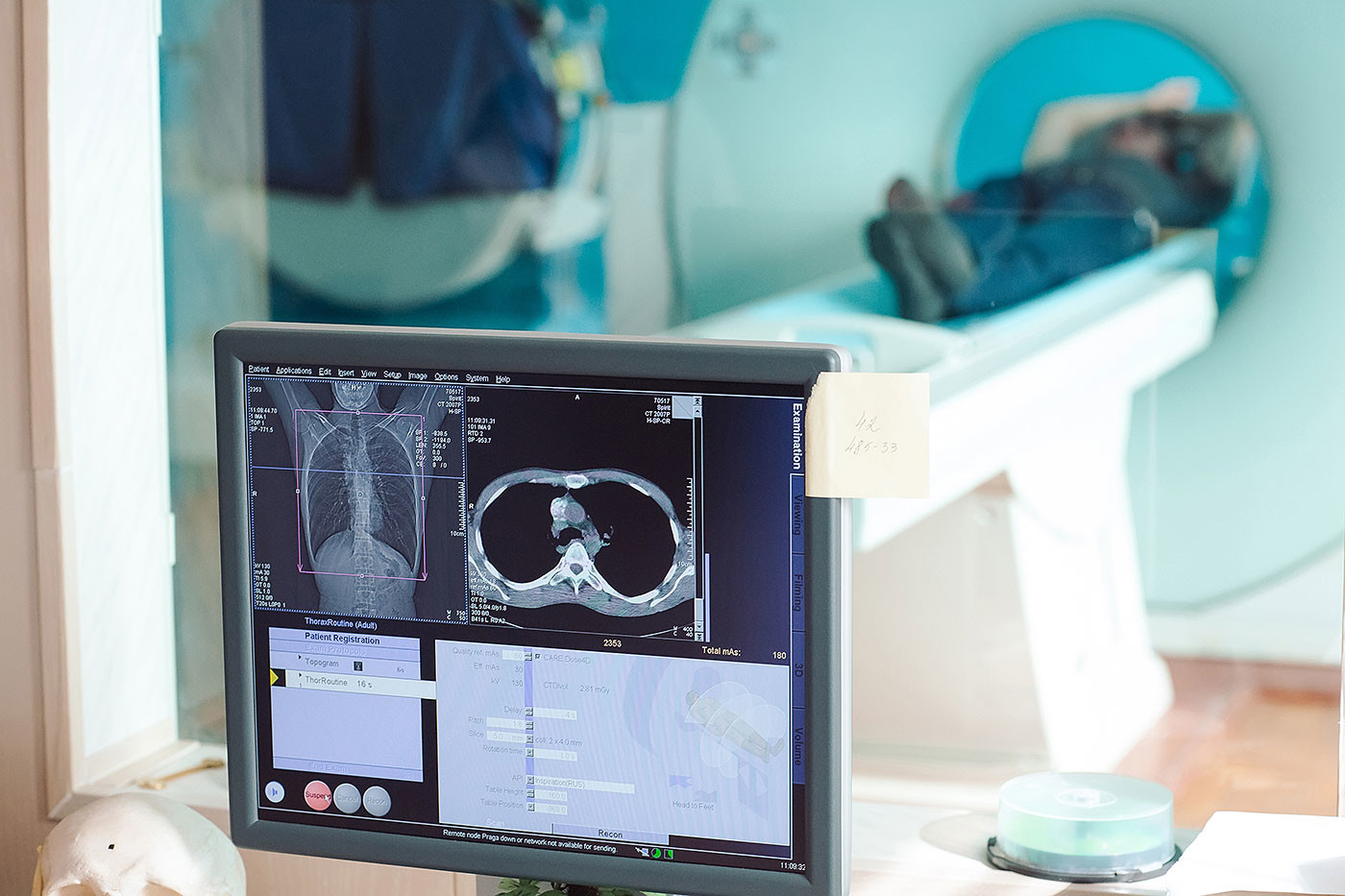
Наконец терпение родственников лопнуло, они забрали Валентину Анатольевну на выходные домой и сразу же повезли на обследование в частную клинику. Во время УЗИ глаза врача, который контролировал обследование, становились всё удивлённее. Потом анализ крови, рентген, пункция. После всех анализов врач собрал родственников у себя в кабинете и с сожалением подытожил: "У вашей матери последняя стадия рака. Ведь она же так долго обследовалась, куда коллеги мои смотрели?"
Оказалось, что уже как минимум год Валентина Анатольевна носила в своём желудке огромную опухоль. А спина болела из-за того, что позвоночник попросту начал распадаться из-за метастазов (распространения опухолевых клеток). Врачи госбольницы, где бабушку лечили от остеохондроза, были искренне шокированы результатами обследования и даже извинились перед родственниками. Только оправдания были уже никому не нужны. Через два месяца женщина умерла.
Это реальная история, которая произошла в Москве в прошлом году (имя пациентки изменено по просьбе её родственников). Они не хотят огласки, да и родного человека уже не вернуть.
В России живёт более 3,5 млн людей с онкологическими заболеваниями. Рак можно по праву назвать скрытым убийцей. Только в Москве, по данным службы помощи онкологическим больным "Ясное утро", около 40% пациентов с онкологией узнают о своей болезни уже на последней стадии, когда шансы выжить близки к нулю.
Именно о таких пациентах ранее неоднозначно высказался заммэра Москвы по социальной политике Леонид Печатников. По его словам, те, кто "проморгал" свою болезнь и узнал о раке на последней стадии, виноваты сами, потому что не следили за своим здоровьем и не ходили на диспансеризацию. А значит, и лечиться они могли бы за свой счёт, как это происходит в некоторых азиатских странах, заявил Печатников.
Высказывания заммэра вызвали волну обсуждений в Сети. При этом факт остаётся фактом — лишь единицы успевают "отловить" свой рак на первых стадиях, сделать операцию и продолжают жить дальше.
История Валентины Анатольевны очень типична. Тут сразу три основные причины, из-за которых рак выявляют слишком поздно. И пропуск диспансеризации — далеко не самая главная.
"Врачи не заточены на онкологическое видение"
Первая. Врачи в поликлиниках и больницах не "заточены" на онкологическое видение, с сожалением констатирует Константин Титов, хирург-онколог. Вот, например, как в случае с Валентиной Анатольевной — что мешало врачам госбольницы провести такое же полное обследование, с анализом крови на онкомаркеры, рентгеном, компьютерной томографией и УЗИ, как в частной клинике? Скорее всего, медики просто были не заинтересованы в том, чтобы найти реальную причину болезни, а просто пытались снять симптомы.
Кроме того, онкологов-специалистов, которые помогают людям бороться с раком, порой просто не хватает.
— Специалистов не хватает по всей стране, и Москва здесь не исключение. Ведь такого понятия, как "онколог широкого профиля", нет. Есть онкогинекологи, онкомаммологи и другие специалисты узкого профиля, — рассказывает Ирина Боровова, президент Ассоциации онкологических пациентов. — Вот буквально на днях был пример. Одна из пациенток, которая к нам обратилась, в Москве в Юго-Восточном округе не могла попасть к онкогинекологу два месяца. И это при том, что она только что выписалась из стационара после операции. Мне было непонятно, почему поликлиника сразу не принимает пациента. Человек уже пожилой, у неё не получалось записаться через Интернет. И поэтому почти два месяца ей приходилось с семи утра занимать очередь в поликлинике.
Вторая причина. Пациенты действительно часто пренебрежительно относятся к своему здоровью и не ходят к врачу. Кто-то — из-за лени, кто-то — из-за недоверия. Действительно, наслушаешься рассказов про хамов в регистратуре или невнимательных медиках — и всякое желание к ним обращаться отпадёт. Кому-то попросту не хватает времени, чтобы стоять в очередях, ведь даже в Москве при всей информатизации здравоохранения они ещё много где остались.
— Проблема поздней диагностики злокачественных опухолей во многом обусловлена несвоевременной явкой населения на диспансеризацию, несмотря на настойчивые рекомендации врачей. Ранняя диагностика рака значительно сократила бы смертность. Тем не менее, к сожалению, большинство людей в России предпочитает не обследоваться, а жить по принципу "пока гром не грянет", — считает Эдуард Цнобиладзе, врач Курского областного онкологического диспансера.
Характер самого заболевания — третья причина.
— Рак — это действительно очень скрытная болезнь, которая до последнего может не проявляться никак, — говорит Константин Титов. — В этом состоит страшная особенность этого заболевания. Человек действительно может не чувствовать никаких отклонений в работе своего организма, пока внутри растёт опухоль. А потом резко начинает терять сознание от боли. В таких случаях спасти человека уже становится гораздо сложнее.
Кроме того, рассказывают специалисты, в некоторых случаях онкологическое заболевание может развиваться стремительно — достаточно пары месяцев, чтобы опухоль выросла до неоперабельных размеров и распространила по организму метастазы. Получается, бывают случаи, когда никто не виноват.
Есть ли шансы выжить?
— Выживаемость сильно зависит от того, какой именно рак диагностирован, — рассказал Константин Борисов, онколог медцентра "Медскан". — Рак молочной железы и рак яичников высокочувствительны к химиотерапии — многие пациенты живут годами после лечения. Хориокарцинома матки и герминогенные опухоли яичника и яичка очень высокочувствительны к химиотерапии — пациенты вылечиваются в большинстве случаев после одного курса. И даже пациенты с 4-й стадией рака в 90% случаев выздоравливают.
Но при этом есть такие виды рака, которые плохо поддаются лечению, отметил врач. Например, рак поджелудочной железы и рак лёгкого. В том числе влияет позднее выявление — при 4-й стадии с метастазами добиться излечения практически невозможно.
Но, естественно, болезнь всегда лучше предотвратить, чем потом долго, сложно и дорого её лечить.
— Самое главное — это профилактика, а к ней относится не только активный образ жизни, рациональное и правильное питание, но и ежегодное посещение участкового терапевта, — считает онколог Константин Мусанов. — Для женщин обязательны осмотр гинеколога, маммография (с 39 лет), для мужчин — посещение уролога. Врачам необходимо быть внимательными не только к своей работе, но и к пациентам — слушать их и правильно собирать анамнез.
Специалисты уточняют, что это лишь некоторые рекомендации для здоровых людей. А если у вас среди родных есть или были те, кто перенёс онкологию, то обследования должны быть тщательнее и чаще. Самое главное — не бойтесь идти к врачу. Вполне возможно, что один лишний поход в поликлинику спасёт вашу жизнь.
Ученые нашли причину появления рака. Можно ли от него защититься?
Фото: Phanie / NCI-ARNOLD / Diomedia
Опасные сожители
Известно, что основными причинами рака являются курение, нездоровое питание, а также воздействие инфекционных агентов, включая вирусы, бактерии и паразитов. Инфекции стоят на третьем месте среди лидирующих факторов развития опухолей и отвечают за 10 процентов смертей от этой болезни. В то же время на поверхности и внутри человеческого тела обитают миллионы микроорганизмов, чей состав уникален для каждого человека и составляет его микробиом. Микробиом влияет на здоровье человека, защищает его, но при нарушениях может спровоцировать развитие целого ряда заболеваний, включая онкологические. Микробы отвечают за уязвимость к раку, его прогрессирование и восприимчивость к лечению.
Важную роль в защите от бактерий играет слизистая оболочка, выстилающая внутреннюю поверхность пищеварительных, дыхательных и других органов. Она содержит гликопротеины — соединения, пронизывающие мембраны клеток эпителия. Эти молекулы формируют защитный слой. Степень гликозилирования (то есть уровень гликопротеинов) слизистой оболочки определяет уровень невосприимчивости к инфекциям. Однако во время заражения происходят изменения в гликопротеинах, затрагивающие как ту часть (домен), что находится внутри клетки, так и наружную. Это может либо способствовать ликвидации микроба, либо привести к инфекции и воспалению.
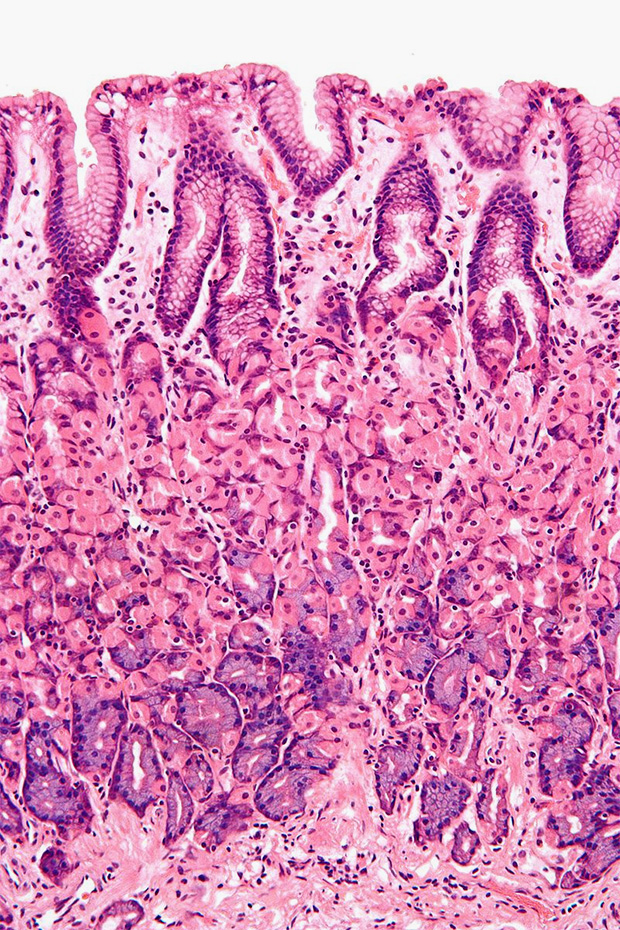
Слизистая оболочка и эпителиальная ткань
Защитник и враг
Когда наружная часть MUC1 связывается с бактерией, происходит отделение внутреннего домена. К нему присоединяются фосфорные остатки, что запускает целый ряд разных процессов: синтез провоспалительных факторов, адгезию (сцепление) эпителиальных клеток, их дифференциацию и программируемую клеточную смерть, называемую апоптозом.
Пока бактерии не рассматриваются как основная причина раковых заболеваний в отличие от тех же вирусов. Лишь для нескольких бактерий показано, что они могут спровоцировать развитие злокачественных опухолей через провоцирование воспалительных процессов, выделение токсинов и других повреждающих ДНК метаболитов или нарушение сигнальных путей клеток. Известны две широко распространенные бактериальные инфекции, которые могут вызывать рак. Это Helicobacter pylori, связанная с раком желудка и лимфомой, и Salmonella typhi, связанная с карциномой желчного пузыря у тех, кто страдает от хронического тифа. Но могут быть и другие инфекции, повышающие риск.
Главные угрозы
Campylobacter jejuni — одна из самых частых причин инфекционных отравлений, возбудитель кампилобактериоза. Бактерия проникает через слизистый слой в эпителиальную ткань пищеварительного тракта, провоцируя гастроэнтерит. Когда микроорганизм связывается с MUC1, гликопротеин высвобождается вместе с микробом в слой слизи. Пока неизвестно, предотвращает ли это развитие рака. Сама бактерия попадает в организм человека через загрязненную пищу и воду. В группу риска входят дети, пожилые люди, пациенты с ослабленным иммунитетом. Методом профилактики является правильное приготовление пищи.
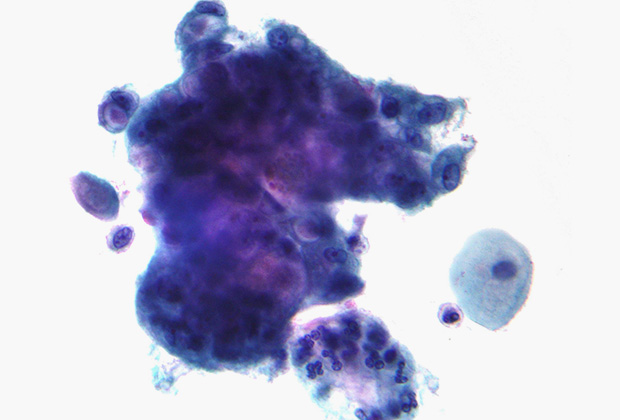
Клетка с вакуолями, содержащими муцины
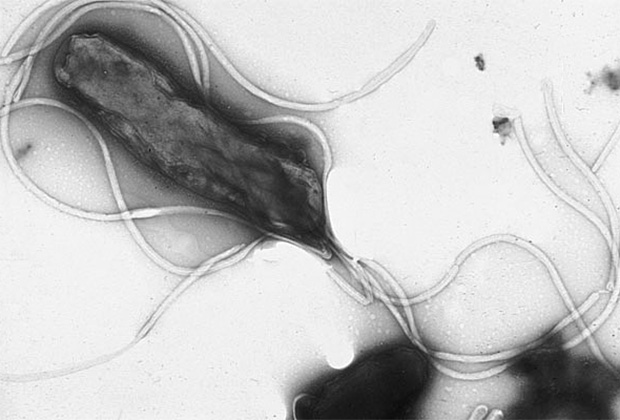
Хроническая инфекция Helicobacter pylori приводит к язвам и раку. Показано, что муцины являются важным препятствием для бактерии. Однако внутриклеточный домен MUC1 при связывании с бактерией способен взаимодействовать с NF-kB — транскрипционным фактором, который отвечает за регулирование апоптоза и клеточного цикла. Нарушение регуляции данного сигнального пути приводит к воспалениям, аутоиммунным заболеваниям и развитию опухолей. Для профилактики инфекции специалисты рекомендуют соблюдать гигиену рук. Заражение происходит через контакт с загрязненными предметами и людьми — носителями инфекции.
Haemophilus influenzae вызывает инфекции дыхательных путей, в том числе пневмонию. При хронической обструктивной болезни легких (ХОБЛ) дыхательные пути часто колонизируются этой бактерией. Кроме того, ХОБЛ является одним из факторов риска рака легких. Показано, что взаимодействие микроба с MUC1 вызывает изменения в регуляции специфических рецепторов, которые, в свою очередь, участвуют в прогрессировании легочных аденокарцином.
Еще одним потенциальным виновником опухолей является кишечная палочка Escherichia coli, возбудитель заболеваний кишечника. При взаимодействии микроба с MUC1 возникает воспалительный процесс. Показано, что инфекции связаны с колоректальным раком и раком мочевого пузыря, но пока не совсем понятно, могут ли они быть онкогенным фактором.
Другие вредители
Среди онкогенных вирусов достаточно известны вирус Эпштейна-Барр (вирус герпеса) и вирус папилломы человека. Первый ассоциирован с крайне агрессивной назофарингеальной карциномой (рак носоглотки), лимфомой Ходжкина (рак лимфатической системы), лимфомой Беркитта, Т-клеточной лимфомой и раком желудка. Второй может вызвать рак шейки матки, а также опухоли на гениталиях, в заднем проходе, горле и голове. При отсутствии вируса рак шейки матки не развивается, то есть это заболевание четко связано с хронической инфекцией.
Опасность представляют и другие вирусы, в том числе возбудитель гриппа, однако при подобных инфекциях MUC1 эффективно защищает слизистую от патогена. Вирус гепатита часто становится причиной рака печени.
Что касается паразитов, то к онкологическим заболеваниям могут привести заражение кровяной шистосомой, которая проникает в организм человека через мочевыводящие пути. Червь провоцирует развитие плоскоклеточного рака мочевого пузыря, являясь второй ведущей причиной этого заболевания. Заражение обычно происходит в тропических регионах планеты при купании в естественных водоемах. Часто жертвами паразита становятся туристы и жители развивающихся стран с неблагополучной санитарной обстановкой. По подсчетам, во всем мире инфицировано более 207 миллионов человек.
Еще одним онкогенным паразитом является червь Opisthorchis viverrini, заражающий желчный пузырь и способствующий развитию холангиокарциномы. Этот тип опухолей редко встречается в западных странах, но распространен в Юго-Восточной Азии.
Как спастись
Некоторое время назад исследователи из Американского онкологического общества (ACS) пришли к выводу, что причиной половины случаев заболевания раком является нездоровый образ жизни. В целом внешние факторы среды отвечают за львиную долю онкологических заболеваний, неподконтрольными остаются лишь генетические факторы и просто случайные мутации в ДНК, на которые мы никак не можем повлиять.
Многие из воздействий можно исключить, другие — снизить до минимума. Среди этих мер обычно называют поддержание здорового веса, физические упражнения, отказ от курения и алкоголя, избегание длительного воздействия солнечных лучей и контакта с различными химическими загрязнителями. Однако теперь к этому можно добавить прививки (особенно, от ВИЧ и гепатита) и другие типы профилактики инфекционных и паразитарных заболеваний.








К сожалению, у меня не осталось фотографий, где я в самом начале болезни, когда еще не выпали волосы после химиотерапии. У меня украли ноутбук с жестким диском, где был фотоархив: прямо возле онкологического центра, где я проходила лечение, разбили стекло в машине и все вытащили. Кроме первой серии проекта, пропали все съемки за последние три года. Для меня это был удар. Тогда я постоянно думала, как бы не сломаться, как бы не опустить руки. Какое-то время я даже не фотографировала. . Фото: Алена Кочеткова
5 января в Санкт- Петербурге умер Андрей Павленко – знаменитый хирург-онколог, у которого в марте 2018-го обнаружили рак желудка третьей стадии. Такой тяжелый диагноз для многих – в том числе и для самого Андрея Николаевича – стал полной неожиданностью: по его же собственным словам, он не входил ни в какие группы риска, вел здоровый образ жизни и правильно питался. Между тем, отмечают специалисты, случай это хоть и редкий, но, к сожалению, вовсе не уникальный.
- Рак – заболевание, которое, как правило, протекает бессимптомно, - рассказывает директор НИИ онкологии имени Петрова, главный внештатный онколог Северо-Западного федерального округа Алексей Беляев. – И когда проявляются какие-то признаки, речь идет уже обычно о третьей-четвертой стадии. Исключения, конечно, возможны: например, опухоль может появиться где-то в узком месте, и тогда человек сразу почувствует какой-то дискомфорт, препятствие. Но в большинстве случаев этого, к сожалению, не происходит, и болезнь остается скрытой.

Андрей Павленко никогда не терял бодрости духа. Даже понимаю всю тяжесть своего диагноза, он ухитрялся шутить и подбадривать родных. Фото: СОЦСЕТИ

Павленко невероятно ценили на работе. Когда из-за химиотерапии у него начали выпадать волосы, восемь его коллег побрились налысо в знак поддержки. Фото: СОЦСЕТИ
При этом, отмечает эксперт, если бы рак удалось выявить раньше – хотя бы за год, на первой-второй стадии заболевания, можно рассчитывать на излечение или существенно лучший прогноз. На третьей же стадии такая форма рака не оставляет человеку шансов – жизнь больного можно продлить, но спасти уже нельзя. И, ведя свой блог, общаясь с людьми, честно и правдиво рассказывая о течении своей болезни и сложностях, с ним связанных, Андрей Павленко прекрасно это понимал – не мог не понимать.

На момент смерти Андрею Павленко был всего 41 год. Фото: СОЦСЕТИ
Рак желудка - одно из самых распространенных онкологических заболеваний в России . У мужчин по частоте выявления он занимает третью строчку, у женщин – четвертую. При этом чаще всего у мужчин встречается рак легкого, а у женщин – рак молочных желез.
Посмертное обращение онколога Андрея Павленко.
СЛУШАЙТЕ ТАКЖЕ
ТЕМА ДНЯ в Петербурге. Массовое обследование на онкологию в России не возможно
ЧИТАЙТЕ ТАКЖЕ
Врач, с марта 2018-го боровшийся с раком желудка, ушел из жизни в окружении семьи. У него осталось трое детей - две дочки и сын (подробности)
Проводить врача в последний путь пришли родные, коллеги, пациенты и те, кто не был знаком с ним лично (подробности)
Знаменитый хирург-онколог Андрей Павленко, который с 2018-го года борется с раком желудка, написал прощальное письмо
По словам мужчины, его внутренний враг оказался сильнее (подробности)
В СПбГУ учредят премию имени умершего онколога Андрея Павленко
Сам врач скончался от рака желудка 5 января 2020 года (подробности)
Если от рака умирают врачи, есть ли надежда у пациентов?
В социальных сетях 2020 год начался с прощального поста питерского онколога Андрея Павленко, который сам обнаружил у себя рак и в течение полутора лет – на странице в Фейсбуке, в многочисленных интервью, выступлениях на телевидении – рассказывал о своей борьбе с недугом.


Рассказывает заместитель директора НМИЦ онкологии им. Блохина Александр Петровский:
О временах и сроках
– Если говорить обобщённо, то, по статистике, 50% онкологических пациентов излечиваются полностью. При этом прогноз на ожидаемую продолжительность жизни в каждом конкретном случае зависит от вида рака, поскольку общего ответа на этот вопрос не существует. Рак – это не одна болезнь, а множество различных заболеваний. Есть прогностически благоприятные виды рака, при которых даже на продвинутой стадии, при наличии отдалённых метастазов, пациенты имеют высокий шанс либо на выздоровление, либо на переход болезни в хроническую форму. Но есть и такие разновидности болезни, от которых пациенты быстро сгорают, даже если рак был обнаружен на начальной стадии.
Однако каждый год ситуация меняется. Ещё 5 лет назад рак лёгкого считался приговором. Сегодня появились лекарства, благодаря которым люди живут с этим диагнозом достаточно долго.
Что касается таких распространённых видов рака, как рак молочной железы, колоректальный рак, рак яичников, лимфомы и т. д., то с ними пациенты могут жить 10–15 лет и более.

– Врачи говорят, что рак важно обнаружить на ранней стадии. Но при этом в начале заболевания симптомов нет. Как быстро развивается недуг и переходит из одной стадии в другую?
– Есть агрессивные, быстрорастущие опухоли. К ним, например, относятся некоторые виды рака у детей. Но в среднем от появления раковой клетки в организме до формирования клинически значимой опухоли (размером около 1 см) проходит 5–7, иногда 10 лет. Понятно, что шансы обнаружить болезнь на ранней стадии при регулярных осмотрах есть – и они достаточно велики.
Семейная история
– К группе риска относятся люди, у близких родственников которых был выявлен рак?
Поэтому свою семейную историю нужно знать и ни в коем случае не игнорировать. При определённых видах генетической предрасположенности у врачей есть возможность провести превентивные профилактические процедуры, в том числе и хирургические, которые снизят риск появления рака.
– Для молодых рак действительно опаснее, чем для пожилых?
– В целом да. Рак желудка, рак молочной железы, диагностируемые в молодом возрасте, часто очень агрессивны и опасны. Однако детский рак мы сегодня вылечиваем полностью в 80% случаев.
– Врачи часто говорят о том, что многое зависит от индивидуальных характеристик опухоли и её чувствительности к назначаемым препаратам, но при этом назначают лечение по стандартам, одинаковым для всех.
– Стандарты – это экономическое обоснование лечения, а само лечение назначается по клиническим рекомендациям. Практика показывает, что, несмотря на то что каждая опухоль индивидуальна, 80% всех онкологических заболеваний можно описать стандартными подходами. В эти стандартные подходы входит определение индивидуальной чувствительности опухоли к тем или иным противоопухолевым лекарственным препаратам с помощью иммуногистохимических и молекулярно-генетических методов. В остальных случаях всегда есть возможность перейти на индивидуальное лечение – для этого врачу достаточно собрать врачебную комиссию.

Революция отменяется?
– Может ли пациент проверить, правильно ли его лечит врач?
– Все клинические рекомендации есть в открытом доступе, и пациент может их найти, вникнуть и попытаться в них разобраться. Однако без медицинского образования сделать это сложно. Это всё равно что пытаться проконтролировать мастера, который ремонтирует сломанный холодильник. Лучше довериться профессионалу, а система должна делать всё для того, чтобы это доверие было оправданно.
– Каждый день СМИ сообщают о новых случаях заболеваний – в том числе и у известных людей. Заболеваемость раком действительно выросла?
– Выросла как заболеваемость, так и выявляемость онкологических заболеваний. И нужно быть готовым к тому, что пациентов с раком с каждым годом будет всё больше. Сегодня в нашей стране от сердечно-сосудистых заболеваний умирают 50% пациентов, от онкологических – 15%, а в Японии онкологическая заболеваемость уже вышла на первое место, поскольку рак – это болезнь пожилых людей, а продолжительность жизни там одна из самых высоких в мире.
Хорошая новость заключается в том, что выросла не только заболеваемость, но и эффективность лечения. Продолжительность жизни онкологических пациентов постоянно растёт, в том числе и у тех, у кого болезнь была обнаружена уже на продвинутой стадии.

– Ожидается ли появление новых прорывных технологий в лечении рака, сопоставимых с иммунотерапией?
– Не стоит ждать и возлагать все надежды на появление революционных методов и недооценивать возможности проверенных лекарств и технологий. С врачебной точки зрения эволюция – развитие имеющегося метода – лучше, чем революция, которая чаще приносит больше разрушений, чем побед. Уже сегодня у онкологов есть всё необходимое, чтобы помочь большей части пациентов. Дальнейшие исследования в области онкологии необходимы, и они проводятся во всём мире. Онкология – это одна из самых динамично развивающихся отраслей медицины. Только за последний год было зарегистрировано более 50 новых препаратов и показаний для лечения различных видов опухолей. Задача человека – просто прийти к врачу, и желательно сделать это как можно раньше.
Александр Владимирович Воробей, 64 года, окончил Минский мединститут, интернатуру по хирургии. Завкафедрой хирургии БелМАПО, член-корреспондент НАН, доктор медицинских наук, профессор, главный внештатный проктолог Минздрава РБ. Член Международной ассоциации университетских колоректальных хирургов; Всемирной ассоциации хирургов, гастроэнтерологов и онкологов; Европейской медицинской лазерной ассоциации; почетный член ассоциации хирургов-гепатологов России и стран СНГ ; член Правления Белорусской ассоциации хирургов. Председатель аттестационной комиссии МЗ РБ по хирургии и экспертного совета ВАК Беларуси по хирургии.
- Александр Владимирович, рак толстой кишки выходит в Беларуси на первое место, в мире ежегодно диагностируют 600 миллионов новых случаев. В чем причина?
- Влияет урбанизация, особенности питания: много мяса, особенно прожаренного, отсутствие клетчатки - банальные вещи. В Африке , где живут в основном на фруктах и овощах, этих заболеваний гораздо меньше. А цивилизованный мир любит мясо, гриль - гастроэнтерологи уже считают его вредным.
У нас заболеваемость этим видом рака выше, чем у ряда европейских стран. На 9,5 миллиона белорусов почти 5,5 тысяч новых случаев (за 2017 год. - Ред.) - это огромная цифра.
Плюс масса пациентов, которые продолжают лечение. Толстая кишка состоит из ободочной и прямой - в среднем это 1,5 метра. На I - III стадиях выявляется всего 52% случаев. Пятилетняя выживаемость на этих операбельных стадиях около 60%, а при запущенном раке пятилетняя выживаемость - 8%. Раньше этой патологии было меньше, мы выявляли ее поздно: если брать времена конца СССР , запущенных случаев было 60%.
- Поздно - потому что колоноскопии не было?
- В 80-е годы ее только учились делать. Я застал эту ситуацию, придя в нашу областную больницу. Был один колоноскоп, он был большего диаметра, чем теперешние, не очень удобный, картинка выводилась на экран не очень качественно.
Сегодня аппараты цифровые, есть технологии усиливающей колоноскопии - врачу проще увидеть проблему и более прицельно взять анализ для биопсии.
Залог улучшения 5-летней выживаемости - это раннее выявление опухоли. А усиливающая эндоскопия дает возможность увидеть образование на ранней стадии - еще плоское и не выступающее над поверхностью кишки.
У нас постепенно идет переоснащение с устаревших волоконно-оптических колоноскопов на цифровые. Есть эндоскопы высокого разрешения с зум-увеличением на экране монитора - как у современного фотоаппарата. Кроме того, есть возможность проведения виртуальной окраски слизистой с помощью различных технологий. Но, к сожалению, такие аппараты пока единичные в стране.
- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Это чисто материальный вопрос. 10-я и 2-я клиники Минска уже добились, что у них каждая колоноскопия идет с обезболиванием.
У нас в Минской областной больнице проблему решили отчасти - с обезболиванием идут процедуры в понедельник и пятницу. Человеку вводят седативный препарат, и он не так остро реагирует на процесс, состояние можно назвать легким сном. В это время возле пациента должны находиться анестезиолог и медсестра, поскольку любой наркоз может дать осложнение.

-Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь. Фото: Святослав ЗОРКИЙ
- Рак толстой кишки - один из медленно растущих раков. От первой клетки до видимой эндоскопом опухоли может пройти от двух до четырех лет.
- Как человеку понять, что у него проблема?
- Самое первое - любые нарушения нормального пищеварения: началось повышенное газообразование, урчание в животе, изменение стула, запоры, поносы. У пожилых людей и так есть склонность к запорам - так вот на фоне запоров появилось что-то новое: острые боли, еще тяжелее оправляться, появилась кровь. Кровь в кале важно не списывать на геморрой. После 40 лет он у многих, и это повод для ошибок - люди долго не подозревают, что это не геморрой, а запущенный рак. Должно тревожить появление в кале слизи - беловатого желе, как вареный крахмал. Это один из ярких симптомов либо большого полипа - предрака, либо опухоли левой половины толстой кишки.
- Слизь может быть признаком дисбактериоза кишечника?
- И это тоже повод для ошибок, лучше перестраховаться. Еще симптомом опухоли толстой кишки может быть анемия. Но у нас есть и примеры, когда у пациента тяжелейшая опухоль с метастазами, а анализ крови в норме. Хороший анализ крови при появившихся нарушениях пищеварения - повод не для спокойствия, а для колоноскопии. Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь.
Это медленно развивающийся рак, и умереть до развития непроходимости почти никому не удается. Человек с дикими болями, с огромным животом и крайне запущенным раком все равно придет в больницу. А оперировать уже поздно и помочь невозможно.
- Это те случаи, когда отрезанную кишку выводят в бок с калоприемником?
- Да, это та ситуация. При запущенной опухолевой непроходимости не идет речь об органосохраняющих операциях - задача попытаться спасти жизнь. И это уже удается плохо: при запущенной непроходимости до 80% пациентов умирают после операции. Но когда человек приходит своевременно, если нет метастазов, иногда достаточно одной операции: удаляем опухоль, восстанавливаем кишечную проходимость - и все. При необходимости, как и во всем мире, делаем пластические операции на толстой кишке.
- Тогда зачем калоприемник?
- Есть ситуации, когда необходимо удалить задний проход вместе с опухолью. Мы пытались, как и многие страны, воссоздавать из мышц бедра искусственный сфинктер, но эффективность таких операций невысокая. В хирургии толстой кишки позиция такая: если сохранен хотя бы задний проход длиной в несколько сантиметров и его сфинктеры - принципиально возможно восстановить кишечную проходимость и не иметь стому.
- Были в вашей практике случаи, когда люди сами себе сильно вредили?
- Был у меня пациент - умнейший человек, крупный строитель, я знаю всю его семью. Еще в 80-е мы выявили у него опухоль, еще не было кишечной непроходимости, но он решил, что его огромная сила воли в сочетании с таинственными упражнениями победят рак. Кончилось как у всех - метастазами, когда оперировать было поздно.
- Правда, что часто раком болеют целые семьи?
- Слышала, что иногда семьи болеют раком негенетическим.
- Да, есть так называемый семейный раковый синдром - по необъяснимым причинам в конкретной семье раки возникают чаще, причем разные. Был пациент из Борисова , в 30 лет у него диагностировали рак прямой кишки. В 28 лет такой же рак возник у его сына. И генетики тут нет - это подтвердила наша лаборатория. Но есть особенность семьи: может, питания, может, что-то есть такое в жилище - никто не знает.
- При боязни кононоскопии можно для начала сделать УЗИ органов брюшной полости. Совсем маленькую опухоль не увидят, но есть так называемый симптом полого органа - и это подозрение на рак толстой кишки.
- А онкомаркеры для рака толстой кишки информативны?
- Да, можно начать с этого. Это не 100% диагностика, но сигнал для пациента. Есть маркер РЭА (раково-эмбриональный антиген), если результат больше 5 - это повод для беспокойства. Есть и так называемая виртуальная колонография, ее делают в компьютерном томографе (без введения каких-либо аппаратов в толстую кишку), где есть специальная программа для обследования кишечника.
- Где лучше делать колоноскопию?
- В частных центрах нередко работают специалисты стационаров, по совместительству. Главное - выбирайте колоноскопию с усиливающей эндоскопией, не во всех аппаратах она есть.
- Есть страх, что во время колоноскопии удалят полип, и это даст толчок раку…
Считалось, что если размер полипа меньше сантиметра - он доброкачественный. Первыми забили тревогу японцы - даже в 5-миллиметровых полипах могут быть раковые клетки. Любой полип нужно немедленно удалять и сдавать на исследование - чтобы исключить ранний рак. В раннем отщипывании полипов не опасность, а профилактика рака.
Еще один повод для возникновения рака анального канала - длительно существующие анальные трещины или свищи. Это хронические воспаления, которые рано или поздно приведут к раку, в данном случае - к раку кожи. Если такой пациент долго не обращается к врачу, то почти безобидная болезнь превращается в рак перианальной области - они плохо протекают и имеют высокую смертность.

- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Фото: Святослав ЗОРКИЙ
- Сколько лет было самому молодому вашему пациенту?
- 18 лет, парнишка из Гомеля . На разных этапах ему долго ставили болезнь Крона (воспалительная болезнь кишечника), а у него была огромная опухоль прямой кишки.
- Почему не диагностировали вовремя?
- Потому что 18 лет - всем хотелось думать, что в таком возрасте рака толстой кишки не бывает. И ему долго не делали полнослойную биопсию (исследование подозрительных тканей прямой кишки).
- С возрастом обмен веществ замедляется. Посоветуйте - как поддержать работу кишечника?
- Нужно менять образ жизни, следить за питанием, есть побольше овощей, фруктов, клетчатки. Полезно делать себе массаж живота - поглаживая круговыми движениями по часовой стрелке. И не нужно слишком всего бояться, важно вовремя обследоваться. Страхов много, например, у молодых женщин с полипозами, после наших операций.
ЧИТАЙТЕ ТАКЖЕ
О таком докторе для своего ребенка мечтает каждая мама. Только вот встретиться с ним - недетский труд даже для журналиста [продолжение здесь]
Уролог Антон Главинский: На приеме у уролога жена узнает про мужа много интересного!
Узнали, как ЗОЖ мужа мешает наступлению беременности, всегда ли можно сказать, кто первый заболел, почему частенько мужчина с любовницей может, а с женой – нет и как укрепить брак [продолжение здесь]
Читайте также:

