Возраст особо интенсивного роста гемангиомы тест
Гемангиома – термин, характеризующий доброкачественное новообразование, происходящее из кровеносных сосудов. Речь идет о сосудистой опухоли, частой болезни, практически не представляющей опасности. Недуг может иметь каждый человек, даже не зная об этом. Гемангиомы могут возникать не только в кожном покрове, поражается также подкожная клетчатка, внутренние органы. Гемангиомы в значительной степени наследуются, иногда могут появляться на теле человека в течение жизни.
Причины возникновения гемангиомы
Причины развития гемангиомы не полностью известны. Доказана ее связь с генетикой, определенную роль в частоте возникновения играет возраст. В частности, у малышей возникают подкожные и кожные формы гемангиом, многие из них присутствуют у младенцев уже при рождении. Гемангиома – один из самых распространенных видов доброкачественной онкологии у детей. Подавляющее большинство врожденных форм исчезает спонтанно. Подобно обстоят дела и с наростами на любом другом участке тела.
При гемангиоме в печени существует связь с гормональными эффектами – заболевание чаще встречается у женщин, длительное время принимающих гормональные контрацептивы.

Теории развития
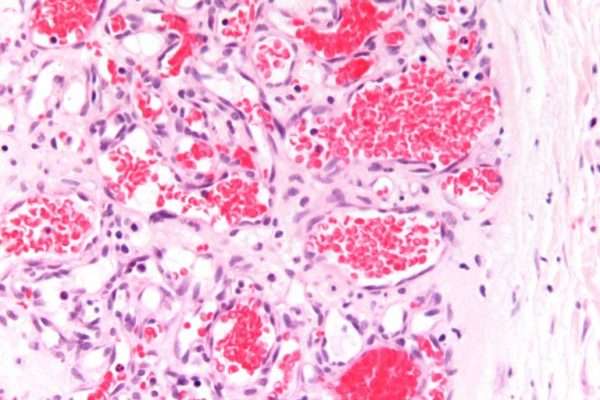
В патогенезе гемангиомы важную роль играет механизм ангиогенеза. Ангиогенез – это многоступенчатый процесс, основными стадиями которого являются:
- растворение базальной мембраны,
- пролиферация эндотелиев, их миграция,
- морфогенез нового сосуда.
Процесс регулируется рядом гуморальных факторов:
- цитокинами,
- интегринами,
- адгезивными молекулами,
- протеолитическими ферментами,
- низкомолекулярными веществами.
Их взаимодействия во всех деталях неизвестны. В физиологических условиях факторы, стимулирующие образование кровеносных сосудов, находятся в равновесии с ангиогенными факторами.
Такахаши с командой в 1994 году изучали взаимосвязь между гемангиомой и ангиогенными факторами. Они провели обширное иммуногистохимическое исследование, сравнили экспрессию 9-ти знаков на образцах гемангиоматозных тканей в различных фазах: ростовой, стационарной, регрессионной.
Гемангиома характеризовалась повышенным PCNA (пролиферирующим клеточным ядерным антигеном), VEGF (фактором роста эндотелия) и коллагеназой типа 4 в фазе пролиферации – периода интенсивного роста. Заболевание также характеризовалось повышенной экспрессией TIMP (ингибитора протеолитического фермента) в фазе инволюции ангиогенеза. При пролиферативной и регрессионной фазе был продемонстрирован повышенный мочевой FGF (фактор роста фибробластов).
Мочевой bFGF использовался в течение нескольких месяцев для мониторинга лечения у пациентов (особенно детей), получавших интерферон-α, с тяжелыми гемангиомами.
GLUT-1 используется при транспорте глюкозы и обычно обнаруживается в микрососудистых эндотелиальных тканях гематоэнцефалического барьера – например, в головном мозге, сетчатке, плаценте, эндонурии. Недавно GLUT-1 также был описан как специфический маркер гемангиом на всех стадиях их развития. Он присутствует в эндотелиальной сосудистой оболочке поражения, отсутствует в сосудистых мальформациях, гнойной гранулеме, некоторых типах гемангиоэндотелиомы.
Гемангиомы показывают иммунореактивность сосудистых антигенов FclRII, расположенных в плаценте. Этот общий сосудистый фенотип привел к предположению о том, что заболевание возникает из их искаженных ангиобластов, которые дифференцируются по отношению к плацентарному фенотипу. Следующее мнение предполагает его происхождение из эмболизированных плацентарных клеток у детей. Гемангиомы, однако, не являются эктопическими плацентарными тканями, потому что им не хватает сгустковой структуры, у них отсутствуют известные маркеры плацентарной троопластики.
Другим объяснением патогенеза болезни является соматическая мутация сосудистого регулирующего гена. Предполагается, что ген расположен в области 5q31-33.
Исследования показали, что понимание различных механизмов, участвующих в процессе ангиогенеза, может иметь значительные клинические последствия. Пока существующие теории возникновения болезни дают лишь предпосылки для будущих исследований. Изучение ангиогенных факторов может быть важным в диагностике или прогнозе не только гемангиом, но и других опухолей (в т.ч. рака).
Различные клинические стадии заболевания коррелируют с биологическими маркерами, но их регрессия не полностью объяснена.
Механизм развития
Доброкачественное новообразование вызывают формирующиеся капилляры или кавернозная ткань, напоминающая губчатые тела. Речь идет либо об аномалии врожденной ткани гамартогенной природы, либо о настоящей опухоли, в зависимости от метода распространения и быстрого роста.
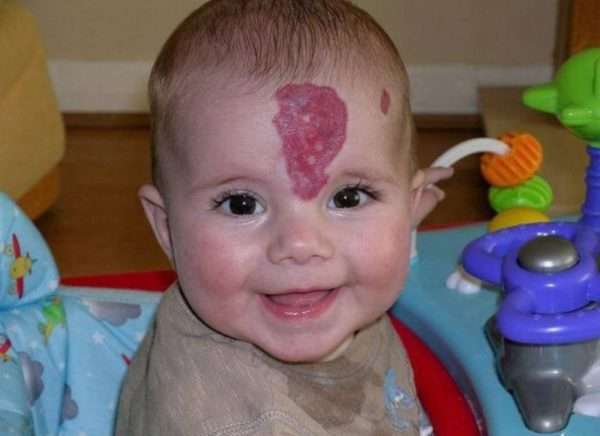
Гемангиома – это не злокачественная опухоль обычно красного или темно-малинового цвета. Инфантильные гемангиомы (ИГ), которые преимущественно вызывает формирующаяся кавернозная ткань, имеют несколько фаз:
- фазу пролиферации, она длится 3-8 месяцев (большая часть – 80% – новообразований достигает конечного размера до 3-месячного возраста грудничка),
- стационарную фазу (9-17 месяцев),
- фазу регрессии, начинающуюся примерно в 12-месячном возрасте ребенка, продолжающуюся несколько лет.
Заболевание затрагивает около 2% новорожденных, среди представителей белой расы – до 10% детей. ИГ чаще встречается у недоношенных детей, особенно с весом при рождении ниже 1500 г или у рожденных до 30-й недели беременности. Чаще болезнь диагностируется у девочек (60-70%). Примерно в половине случаев поражение кожи видно уже при рождении.
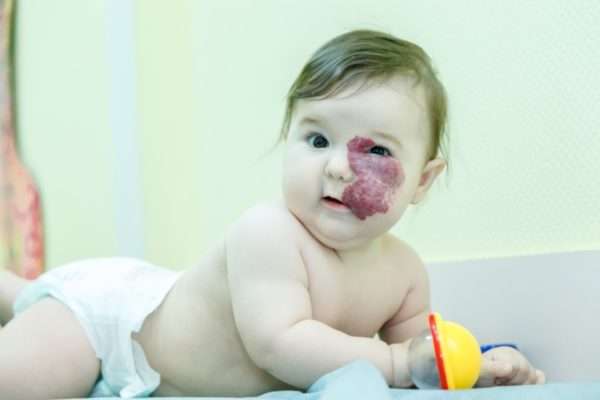
50% гемангиом регрессируют в течение 5 лет, 70% – до 7 лет, 90% – до 9 лет. Болезнь локальная. Чаще всего поражения встречаются на следующих участках тела:
- на шее и голове – на волосистой части головы, на лбу, щеках, ушах – 60%,
- на туловище – на грудной клетке, животе, бедрах, области позвоночника – 25%,
- на конечностях (на ноге или на руке) – на голенях, ступнях около 15%.
Иногда очаги локализованы на пальцах рук. Кавернозная ткань или капилляры могут формироваться в любом месте внутри организма. Поэтому гемангиома может возникать не только на поверхности кожи, но и быть внутренней (такое расположение характеризуется определенным поражением органа, но в большинстве случаев нарушения функций отсутствуют).
Встречается локализация на половых органах, когда кавернозная ткань или капилляры образованы в области шейки матки и других участках. В таких случаях гемангиома обнаруживается при прохождении обследования.
Этиопатогенез включает нарушение ангиогенеза, обычно регулируемое цитокинами, интегринами, адгезивными молекулами, протеолитическими ферментами и другими гуморальными эффектами. Нарушение баланса между факторами стимуляции кровеносных сосудов и антиангиогенными факторами приводит к появлению гемангиом.

Гистологические исследования показали, что на стадии пролиферации происходит активное деление эндотелиальных и интерстициальных клеток. Быстрая пролиферация гемангиом в раннем детстве объясняется потерей ингибиторов ангиогенеза, возникающей из плаценты. Апоптоз эндотелиальных клеток считается основным механизмом инволюции гемангиом.
Гемангиомы классифицируются в соответствии с механизмом развития, множественностью, расположением (поверхностная, внутримышечная), временем возникновения и другими параметрами, особенностями, характеристиками. В соответствии с механизмом развития, расположением болезнь делится на 5 видов.
По времени происхождения гемангиома делится на врожденную и инфантильную (приобретенную). Врожденная:
- полностью развита при рождении,
- врач может диагностировать болезнь во время беременности женщины, поскольку локализации обычно большие,
- как правило, не растет после родов,
- делится на 2 типа: проходящую и не проходящую,
- форма – круглая или овальная,
- при прикосновении место поражения более теплое, чем другие части тела.
Инфантильная (детская) развивается после рождения. Разница между врожденной и приобретенной гемангиомами представлена в таблице.
| Врожденная | Приобретенная |
| Присутствует сразу после рождения, диагностируется до рождения | Выявляется через 2-8 недель после рождения |
| После родов не растет, рост быстро прекращается | Быстрый рост, растет в среднем в течение 8 месяцев |
| Встречается одинаково у обоих полов | Чаще встречается у девочек, чем у мальчиков (в 5 раз) |
| Быстрое сокращение или отсутствие сокращения | Постепенное, медленное сокращение продолжительностью от нескольких месяцев до нескольких лет |
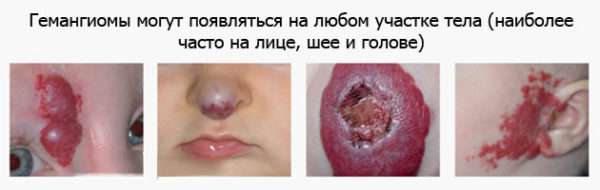
Локализация гемангиом на коже и в органах
Расположение очагов на коже выглядит следующим образом:
- голова и шея – 60%,
- туловище – 25%,
- конечности – 15%.
Локализация очагов в органах:
- печень,
- кишечник,
- гортань,
- поджелудочная железа,
- желчный пузырь,
- селезенка,
- лимфатические узлы,
- легкие.
- в основном округлены, более крупные опухоли могут имитировать форму пораженного участка,
- размер варьируется, некоторые гемангиомы очень малы (1 мм), другие – очень большие (20 мм и более).
Проявления
Проявления этих доброкачественных опухолей зависят от локализации. Чаще всего они возникают через несколько месяцев после рождения (т.н. инфантильный тип). Рост гемангиомы начинается с появления красного пятна на коже в любом месте тела. В течение первого года жизни оно слегка возвышается над поверхностью кожи, обретает губчатую консистенцию. Клиническая картина:
- наиболее заметны подкожные и кожные гемангиомы,
- поверхностные очаги красные, цвет обусловлен поверхностными капиллярами,
- для подкожных локализаций характерен фиолетовый, синий цвет (фиолетовая окраска появляется из-за крови, просвечивающейся через кожу),
- опухоли, расположенные глубоко, могут не проявляться, часто их обнаруживают случайно во время обследования или при возникновении осложнений (кровотечение в результате лопнувших сосудов, атрофия, разрушение окружающих тканей во время роста),
- гемангиомы, растущие в ушном канале, вызывают ухудшение слуха, в гортани – ухудшают дыхание, на веках – приводят к ухудшению зрения,
- обычно болезнь не приводит к серьезным проблемам, но вызывает комплексы из-за внешнего вида (опасны опухоли, поменявшие цвет, потемневшие – иногда окраска изменяется вплоть до черного оттенка, это является подозрением на кровотечение).
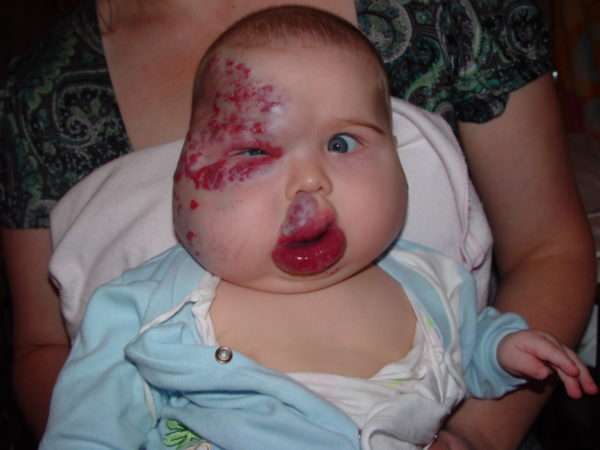
Эти доброкачественные опухоли спонтанно регрессируют. При инволюции гемангиомы ее цвет меняется от красного к серому, она начинает уменьшаться вплоть до исчезновения без следов, кожа обретает здоровое состояние.
Диагностика
Врач определяет диагноз ИГ, исследуя общее клиническое состояние, составляя и оценивая анамнестические данные пациента. При необходимости выполняется биопсия. Гистологическое исследование, демонстрирующее маркер GLUT-1, помогает отличить диагноз ИГ от других форм сосудистых аномалий.
Диагноз ИГ основан на физическом осмотре. Гемангиомы, присутствующие при рождении, диагностируются неонатальным педиатром, дальнейший мониторинг проводится терапевтом или дерматологом.
В случае посева нескольких небольших точечных гемангиом нужно пройти исследования с помощью методов визуализации, направленных на выявление висцеральных поражений, чаще всего печени, селезенки, легких, ЦНС, ЖКТ. Визуализационные методы рекомендуются в случае присутствия более 5 локализаций на коже.
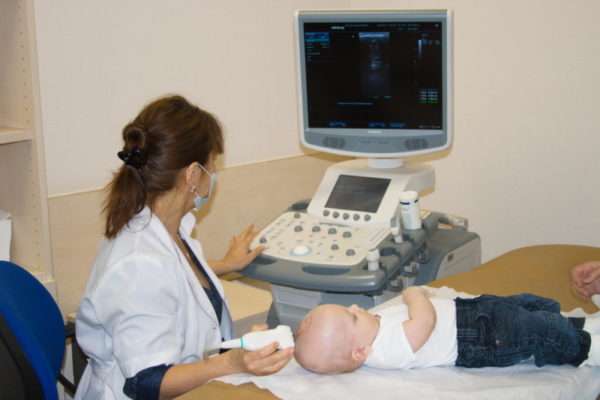
Первым выбором является УЗИ. Исследование проводится при выявлении множественных очагов или подозрении на висцеральную гемангиому.
МРТ использует магнитное поле для отображения органов и структур в теле. Исследование проводится для изучения и определения степени сегментарных гемангиом, связанных с осложнениями и аномалиями развития.
Биопсия кожи – при этой процедуре отбирается часть ткани, которая затем исследуется под микроскопом. Это исследование важно для различения атипичных гемангиом от других сосудистых повреждений. Известно несколько типов биопсии.
- Биопсия Core-cut – отбор ткани через кожу специальной иглой. Метод в основном используется при диагностике поражения печени.
- Инцизионная биопсия – образец ткани отбирается путем разреза.
- Пробационная биопсия – частичное или полное удаление патологического очага при осязаемых и доступных поверхностных локализациях.
Для изучения структуры клеток применяется цитологическое исследование.
К лабораторным исследованиям относится анализ крови, результаты которого, однако, менее надежны, чем выводы других исследований. Забор крови проводится утром. Для анализа достаточно нескольких миллилитров крови.
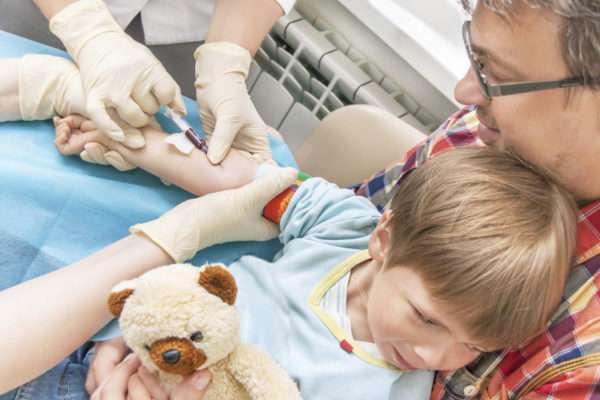
Более широкое междисциплинарное сотрудничество необходимо для пациентов с множественными, обширными гемангиомами, локализациями в рискованных местах, присутствием редких сопровождающих синдромов. Важны консультации педиатра, дерматолога, радиолога, онколога. Эти специалисты также контролируют дальнейший прогресс в диагностике, лечение заболевания.
Лечение
Существует несколько вариантов и способов избавления от болезни. Самый старый метод терапии – устранение хирургическим путем. Он выбирается, если гемангиома распадается. Иногда принимается решение о лечении кортикостероидами и лазером. В последние месяцы обретает популярность другой терапевтический подход. Французские врачи обнаружили, что вылечить заболевание можно с помощью β-блокаторов.
Обратите внимание! Устранение проявлений заболевания в домашних условиях противопоказано! Кроме развития инфекции, при неправильной манипуляции присутствует риск перерождения новообразования в злокачественную опухоль.
Убрать гемангиому можно путем применения нескольких процедур:
- лазер,
- склеротерапия,
- криотерапия (замораживание, использование жидкого азота),
- электрокоагуляция.
Наиболее часто применяющийся метод – лечение лазером. Процедура повторяется несколько раз, иногда процесс проводится в течение года. Лазером в основном лечатся большие очаги, расположенные на лице, руках.
Хирургическое лечение имеет свою специфику, применяется только в исключительных случаях. Оперативное удаление используется для устранения гемангиом с окружающей пораженной тканью.
Сегодня лечением первой линии является использование β-блокаторов. Они применяются в виде таблеток, крема (непосредственно на пораженный участок).
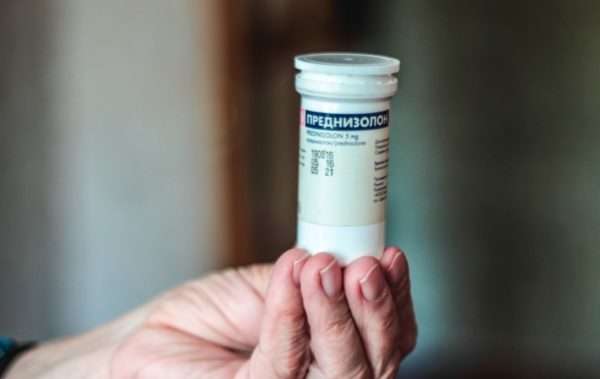
При кортикоидной системной терапии используется Преднизолон в фазе пролиферации развития ИГ. Недостаток терапии – долгосрочный, несколькомесячный прием с необходимостью медленного прекращения лечения и риском неблагоприятных эффектов, типичных для кортикостероидов.
В случае неэффективности кортикостероидной терапии используется Интерферон-α. Это потенциальный ингибитор ангиогенеза. Применение препарата связано с рядом серьезных осложнений, поэтому лечение рекомендуется только при тяжелых состояниях.
Для лечения обширных локализаций или висцеральных гемангиом, устойчивых к лечению кортикостероидами, используется Винкристин. Метод имеет значительные неблагоприятные последствия, поэтому рекомендуется в исключительных случаях.
В 2008 году были опубликованы результаты лечения Пропранололом пациентов, у которых развилась обструктивная гипертрофическая кардиомиопатия. Эти больные сначала применяли Преднизолон, но ввиду быстрого увеличения гемангиомы, развития нарушений кровообращения, терапия была дополнена Пропранололом.
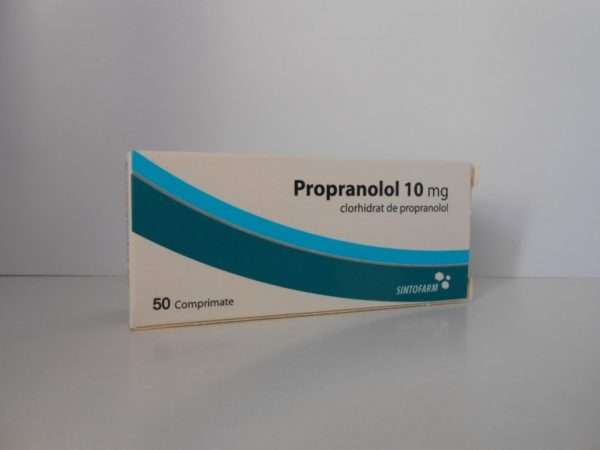
Перед началом лечения пациент должен пройти кардиологическое тестирование. Также важно установить присутствие противопоказаний, включающих следующие состояния:
- кардиогенный шок,
- синусовая брадикардия,
- AV-блокада II и III степени,
- гипотензия,
- бронхиальная астма,
- сердечная недостаточность,
- гиперчувствительность к гидрохлориду пропранолола.
Из-за нежелательных эффектов Пропранолола рекомендуется начинать лечение при более низкой дозе, контролировать пациента во время госпитализации, постепенно увеличивать дозировку. Эффект лечения проявляется уже в течение 1-й недели применения препарата. Продолжительность терапии зависит от клинического ответа пациента. Рекомендуемая длительность лечения – как минимум, в течение фазы пролиферации.
Положительный результат лечения Пропранолом наблюдается при поверхностных гемангиомах. Окончание терапии характеризуется постепенным снижением дозы лекарства. На этом этапе болезнь может развиться снова. Этот эффект часто (до 82%) наблюдается при глубокой гемангиоме в области околоушной железы.
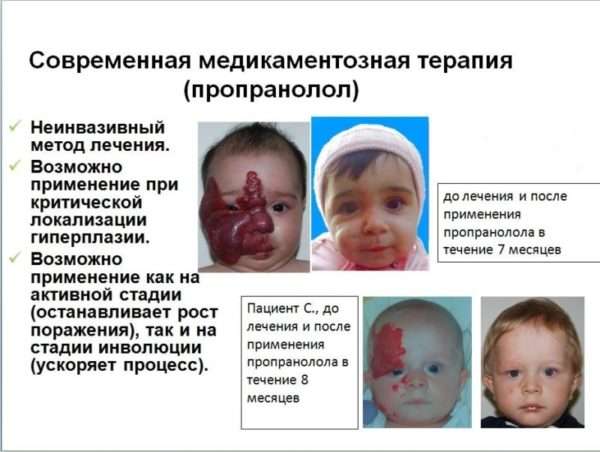
В некоторых случаях, при обширных очагах или противопоказаний к системному лечению Пропранололом, может быть использовано местное применение средств с этим активным веществом. Данный метод менее эффективен, терапия длится дольше.
Превентивные меры
К сожалению, предотвратить развитие гемангиомы невозможно, т.к. отсутствует информация о причинах возникновения заболевания. Но можно предотвратить осложнения, защищая места, где находится очаг поражения. Это обезопасит их от травм и последующего кровотечения, которое иногда трудно остановить.

- Причины возникновения гемангиомы
- Классификация гемангиомы
- Симптомы гемангиом различных видов
- Осложнения гемангиомы:
- Диагностика гемангиомы
- Лечение гемангиомы
Гемангиома (haemangioma) – опухоль доброкачественного характера, представляющая собой скопление сосудистой ткани. Локализуется на коже, слизистых и паренхиме внутренних органов. Внешне выглядит как плоское либо незначительно возвышающееся над поверхностью кожи сосудистое образование различного размера с неровными краями. Цвет опухоли варьирует от интенсивно розового до багрово-красного или синюшного.
Сосудистое пятно может сформироваться у человека в любом возрасте, но самые крупные и обезображивающие образования наблюдаются у новорожденных. У них причиной появления опухоли является сбой в эмбриональном формировании и развитии кровеносных сосудов. В этом случае неонатологи говорят о врожденной гемангиоме – самой распространенной доброкачественной опухоли у детей, составляющей около 50% от общего числа всех опухолевидных разрастаний мягких тканей. Врожденные гемангиомы выявляются у 1,1–3% новорожденных, на первом году жизни у 10% малышей. В 2–5 раз чаще у девочек.
Маленькое сосудистое разрастание каких-либо нарушений не вызывает, симптоматики не дает. Опасность представляет опухоль большого размера. В зависимости от локализации она способна механически сдавливать как сам орган, на котором располагается, так и прилегающие к нему ткани соседнего органа.
Несмотря на доброкачественный характер, гемангиома имеет склонность к бурному прогрессирующему инфильтративному росту, особенно в первые дни жизни малыша. Косметический дефект – самое безобидное последствие такой гемангиомы. Разрастаясь вглубь и вширь, она может привести к нарушению функций органов, например, при повреждении барабанной перепонки ребенок может лишиться слуха.
Причины возникновения гемангиомы
Этиология до сих пор не выяснена. Ученые предполагают, что врожденное сосудистое пятно развивается вследствие нарушения формирования, развития и роста сосудов у плода во внутриутробном периоде. На каком этапе эмбриогенеза происходит сбой и как его избежать определить нельзя, т.к. медицина в настоящее время не располагает необходимым оборудованием для подобного отслеживания. Пока единственными субстратами для исследований являются мертворожденные младенцы и эмбрионы, полученные при аборте.
Гемангиому еще называют сосудистой гиперплазией. Этот термин объясняет механизм развития образования. От воздействия внешних или внутренних факторов на каком-то этапе жизни человека возникает патология сосудистой ткани, приводящая к ее разрастанию. В результате на коже или внутреннем органе, часто на печени либо почках, появляется единичная гемангиома.
Предположительно нарушение васкулогенеза у плода может возникнуть из-за перенесенных острых вирусных или бактериальных инфекций, к примеру, ОРВИ, а также приема беременной женщиной определенных лекарств. Отрицательно сказывается неблагоприятная экологическая обстановка, гормональный фон преждевременно появившегося на свет малыша.
Другие предполагаемые факторы, провоцирующие развитие гемангиом у взрослых:
- Длительное воздействие ультрафиолетовых лучей.
- Наследственная предрасположенность.
- Заболевания внутренних органов воспалительного характера, затрагивающие элементы сосудистой ткани и приводящие к характерным нарушениям.
Классификация гемангиомы
Градация гемангиом в зависимости от морфологического строения:
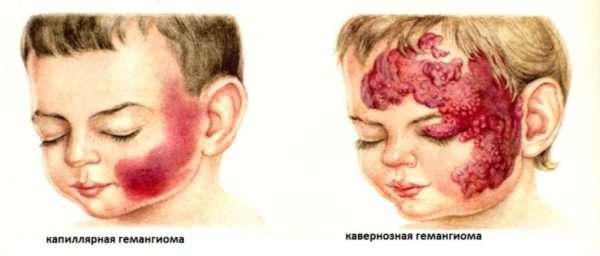
- Ювенильная, или капиллярная, сосудистая опухоль малинового либо красно-фиолетового цвета с четкими границами и плоской или бугристо-узловой поверхностью локализуется на поверхности кожи. При надавливании бледнеет, но через несколько секунд первоначальный цвет восстанавливается. Гемангиома такого типа склонна к бурному инфильтративному росту.
- Пещеристая, или кавернозная опухоль представляет собой бугристое подкожное образование, состоящее из разного размера каверн, разделенных между собой перегородками. Имеет мягкую эластическую поверхность. Кавернозные полости заполнены кровью, которая сворачивается с образованием сгустков. Впоследствии тромботическая масса прорастает соединительной тканью.
- Рацемическая сосудистая опухоль – редко наблюдаемое новообразование из извилистых толстостенных артерий или вен. Располагается преимущественно на шее либо голове. Внешне напоминает врожденное уродство.
- Смешанная гемангиома сложна по своему морфологическому строению. В ней сосудистая ткань сочетается с элементами других тканей – нервной, лимфоидной, соединительной и т.д. К гемангиомам смешанного типа относят гемлимфангиому, ангиофиброму, ангионеврому и другие. Подобные опухолевые образования характерны для взрослых. Их консистенция, цветность и внешний вид варьируют в зависимости от входящих в состав тканей.
- Комбинированная опухоль сочетает в себе признаки пещеристой и простой (капиллярной) гемангиомы. Локализуется одновременно в подкожной-жировой клетчатке и на эпидермисе. Преобладание того или иного компонента (кавернозного или капиллярного) сказывается на особенностях клинического проявления такого образования.
Виды сосудистых разрастаний относительно их локализации:
![]()
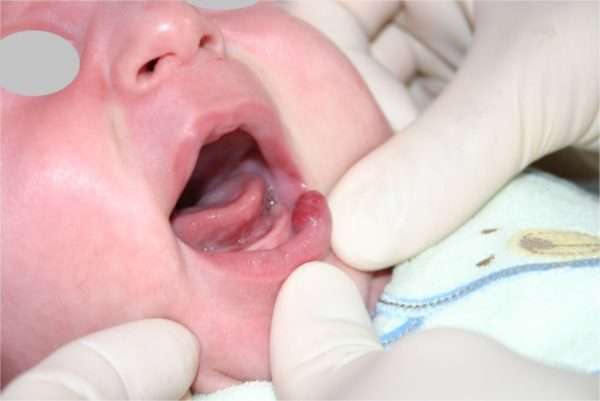
Кожная гемангиома – самая часто выявляемая сосудистая опухоль, локализующаяся на эпидермисе – верхнем слое кожи. Представляет наименьшую опасность, не требует лечения и не дает осложнений. Исключение составляет покровное опухолевидное образование, сформировавшееся в области уха, глаза или половых органов. Поверхностная сосудистая опухоль может появиться на любом участке кожного покрова – на лице (носу, нижнем веке, лбу, губе), голове, конечностях. Часто наблюдаются множественные мелкие сосудистые пятнышки на коже живота и туловища.- Гемангиома слизистой формируется в подслизистом слое или на многослойном плоском эпителии внутренней (слизистой) оболочки, к примеру, полости рта или половых органов.
![]()
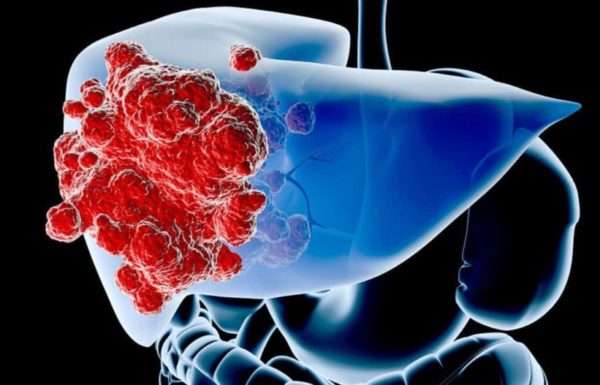
Внутренняя сосудистая опухоль – сосудистое образование на различных внутренних органах. Формируеся на головном мозге, почках, селезенке, печени и т.д. Нередко при обнаружении маленькой паренхиматозной гемангиомы лечения не требуется, врач выбирает тактику наблюдения и контроля. При большой опухоли необходимо консервативное лечение, направленное на остановку роста патологического образования. В печени возможно обнаружение гемангиомы атипичной формы.![]()
Сосудистая опухоль опорно-двигательного аппарата. По сравнению с паренхиматозной, она менее опасна, хотя из-за стремительного увеличения в размерах, опережающего рост костей у детей, может привести к серьезным последствиям в виде деформации скелета. Часто формируется на позвоночнике, реже на других костях, например черепа или таза.
Вертебральная гемангиома – одно из распространенных заболеваний позвоночника в этой категории. Образование локализуется на позвоночном столбе, чаще в шейном или поясничном отделе. Опасна гемангиома тела позвонка, т.к. происходит его разрушение, клинически проявляющееся сильными болями в спине.
Симптомы гемангиом различных видов
Врожденная гемангиома обнаруживается после рождения малыша, редко в первые недели, крайне редко – в первые месяцы его жизни. До полугода ребенка она интенсивно растет, потом рост значительно замедляется либо полностью прекращается. Гемангиома значительного размера приводит к косметическому дефекту либо, в зависимости от месторасположения, к нарушению функций того или иного органа. Простая опухоль у детей склонна к самопроизвольной регрессии.
Клинические проявления зависят от локализации, размера и вида сосудистого разрастания. Плоская поверхностная гемангиома визуалируется как гладкое пятно на коже интенсивно розового, малинового или багрово-фиолетового цвета с четкими либо размытыми краями. Иногда оно немного возвышается над поверхностью кожи. Часто наблюдается звездчатая гемангиома, выглядящая как розовое пятно с радиально расходящимися от него расширенными сосудами.
При надавливании пальцем на пятно, оно бледнеет из-за оттока крови, потом цвет восстанавливается до первоначального. Травмирование опухоли может привести к кровотечению.
Гемангиома пещеристого типа располагается под кожей в виде образования из каверн, заполненных кровью. Возвышается на кожей. Имеет красно-синюшный цвет, меняющийся по мере роста опухоли на багрово-фиолетовый. Такое сосудистое образование часто обнаруживается у новорожденных. При кашле, крике оно выпячивается вследствие притока крови к полостям-кавернам.
Внешний вид и консистенция комбинированной или смешанной гемангиомы зависит от превалирования той или иной ткани в составе. Она может выглядеть как капиллярная опухоль либо как пещеристая.
В клинике паренхиматозного образования важны его размеры и точная локализация. Большая гемангиома нередко приводит к сдавлению участка органа, на котором она располагается. Нарушаются его функции, клетки страдают от гипоксии, не исключено развитие очагов некроза. Это приводит к сильным длительным болям.
При гемангиоме позвоночного столба больного беспокоят боли в том отделе, где она локализуется. При значительном размере или прогрессирующем росте опухоли возможно ограничение двигательной активности вплоть до частичного обездвиживания.
Осложнения гемангиомы:
- кровотечение при травме опухоли;
- флебит;
- тромбоцитопения;
- изъязвление с последующим присоединением инфекции;
- компрессионное сдавление органа с нарушение его функционирования.
Диагностика гемангиомы
При поверхностной гемангиоме особой диагностики не требуется, разрастание сосудистой ткани видно без специальных приборов. Пальпация, относящаяся к методам физикального обследования, позволяет определить консистенцию образования и его границы. Цвет виден при визуальном объективном осмотре опухолевого образования.
Для исключения синдрома Казабаха-Мерритт необходимо сдать анализ крови на гемостаз. Коагулограмма является основным методом комплексного исследования показателей свертываемости крови.
- УЗИ поверхностной гемангиомы с измерением скорости и особенностей кровотока в периферических сосудах и ее паренхиме.
- УЗИ + допплерография паренхиматозной гемангиомы и органа, на котором она образовалась. Помогает определить размер опухоли, степень компрессии органа и ее последствия.
- КТ или магнитно-ядерный резонанс (МРТ).Назначают при недостатке полученных данных при УЗ-исследовании.
- Рентгенография черепа, позвоночника или других костей, на которых сформировалось сосудистое разрастание.
- Пункция сосудистой опухолидля выяснения ее морфологического строения.
- Ангиография. Помогает выявить особенности ангиоархитектоники и кровоснабжения гемангиомы, а также взаимоотношения с другими сосудами.
Лечение гемангиомы
Не требует лечения поверхностная (простая) опухоль маленького размера, которая заметно регрессирует или не увеличивается в размере, а также множественные гемангиомы на коже, величиной меньше булавочной головки. В этих случаях выбирается тактика выжидания и наблюдения.
Нельзя откладывать лечение врожденного разрастания сосудистой ткани, локализующегося на лице, ушах, голове, слизистой ротовой полости, в области гениталий, т.к. его быстрый рост в первые 6 месяцев жизни малыша может привести к серьезным нарушениям функционирования органов. Также незамедлительно начинают лечить активно разрастающуюся опухоль, опухоль больших размеров, несклонную к регрессии, инфицированную, осложненную некрозом или кровотечением.
Способов лечения гемангиомы несколько, нужный выбирается руководствуясь принципом достижения максимально косметического, онкологического и функционального результата. Учитывается возраст пациента, вид опухоли, ее размер, степень прорастания вглубь кожи или внутреннего органа.
Варианты лечения гемангиомы:
- Электрокоагуляция(диатермоэлектрокоагуляция). Этот метод применяется при лечении простых сосудистых опухолей без осложнений. Патологическое кожное образование удаляется электрическим током. Дополнительно проводится термическая коагуляция поврежденных сосудов, что исключает возникновение кровотечения.
- Лучевая терапия. Показана для лечения капиллярной гемангиомы, затронувшей большую площадь поверхности кожи, а также для опухолей, находящихся в труднодоступных местах либо в том случае, когда другие способы лечения исключены, например, при разрастании сосудистой ткани в области глазницы.
- Криодеструкция – метод воздействия жидким азотом, позволяющий избавиться от точечных пятен путем их заморозки.
- Лазеротерапия. При воздействии на гемангиому углекислотным лазером происходит коагуляция патологически разросшихся сосудов и полное удаление опухоли без механического и термического травмирования близлежащих здоровых тканей.
- Склеротерапия – деструкция сосудов путем инъекционного введения в них специального склерозирующего раствора. Эффективна при комбинированных или кавернозных опухолях небольших размеров.
- Гормональная терапия. Гормоны назначают для остановки патологического разрастания сосудистого сплетения у детей.
- Операция. Хирургическому иссечению подлежать внутренние гемангиомы, особенно больших размеров, для избавления от которых остальные способы не подходят.
Высокую эффективность дает комбинирование методов лечения. Например, рентгено- + гормонотерапия, хирургическое удаление с последующей криодеструкцией.
Читайте также:




