Влажная опухоль в глазу
Опухоли глаза – это патологические новообразования, возникающие в глазных тканях. Образования разделяют на злокачественные и доброкачественные. Встречается болезнь редко, по статистике диагностируется у 3% пациентов с различными видами опухоли. При её возникновении происходят сбои в процессе работы клеток и нарушаются биохимические реакции. Часто лечение проводится с хирургическим вмешательством.
Факторы, провоцирующие офтальмологические болезни, до конца не выявлены. Установлена генетическая предрасположенность к их развитию. В зоне риска находятся люди, живущие в экологически загрязнённой обстановке. Чтобы предотвратить заболевание, врачи рекомендуют сохранять орган зрения от попадания ультрафиолетовых лучей.
По статистике в половине случаев у больных диагностируется опухоль век или конъюнктивы. Ещё у трети пациентов выявляют внутриглазные образования. У пятой части поражена орбита глаза.
Разновидности опухолей
В зависимости от характера, выделяют 3 вида новообразований. Классификация:
- Злокачественный. Опухоли этого вида встречаются чаще всего и могут поражать любую часть глаза. Быстро распространяются на другие ткани организма и поражают их, оказывая токсическое влияние. На последних стадиях жизнь человека находится под угрозой. К ним относят рак конъюнктивы, саркому и меланому.
- Доброкачественный. Характеризуется медленным развитием. Не приводит к интоксикации и не распространяется на другие органы. Может преобразовываться и наносить больному серьёзный вред. К этому типу относятся невус, киста, папилломы.
- Местнодеструирующий. Относят к предраковому состоянию. Местнодеструирующие опухоли увеличиваются в размере, но впоследствии метастазов не дают. Самый распространённый пример – базалиома.
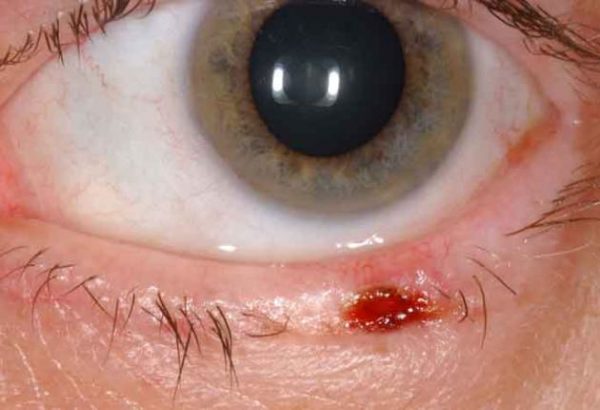
Опухолевые новообразования локализуются в разных местах зрительного органа, но чаще они возникают на веке и в железе. Есть четыре опухолевых заболевания, которые встречаются чаще других.
Эту патологию причисляют к сосудистым разновидностям. Развивается медленно, часто увеличивается из-за напряжения. Является доброкачественной, но при затянувшемся лечении приводит к отслоению сетчатки. Внешне проявляется в выпученности глазного яблока.
Формируется из соединительных тканей орбиты. Выделяют ангио-, фибро- и хондросаркому. При прогрессировании наблюдается опухание века, выталкивание вперед глазного яблока, ухудшение зрения. Если вовремя не оказать лечение, есть риск, что пациент ослепнет на один глаз.
Наиболее распространённая опухоль глазницы. Врождённая патология доброкачественного типа. Снаружи имеет гладкую бледную поверхность, а внутри содержит сальные железы. Постепенно киста увеличивается в размере и постепенно досягает диаметра 2-3 см. Веко при этом выглядит опухшим, как после удара.
Располагается снаружи и не выталкивает вперед глазное яблоко. Угрозы для жизни нарост не представляет, но ухудшает её качество, поэтому требует удаления.
Злокачественное новообразование, представляющее серьёзную угрозу для жизни. Диагностируется преимущественно у пожилых людей, чаще у мужчин. В зоне риска находятся светлокожие люди с голубыми глазами.
Меланома возникает на месте пигментного эпителия сетчатки, часто берёт начало под глазом. Характерно серьёзное ухудшение зрения, изменения в цвете, кровотечение, возникновение узлов и язв. На верхнем веке появляется отёчность.
Для лечения применяют лучевую и химиотерапию. В особых случаях, когда жизнь больного ставится под угрозу, поражённый орган подлежит удалению.
Причины возникновения
Конкретные факторы, вызывающие опухоли глаз, не выявлены до конца. Замечено, что патологию чаще обнаруживают у голубоглазых пациентов с русыми волосами и белой кожей.
Взрослый человек подвержен вторичному возникновению раковых клеток в глазу. Они распространяются на орган зрения из других поражённых участков через лимфу.
Специалисты выделяют ряд неблагоприятных обстоятельств, которые повышают риск развития заболевания:
- Генетическая предрасположенность. Выявлено, что наследственность влияет на развитие опухоли. Риск её образования повышен у тех, чьи родственники перенесли какую-либо форму онкологии. Из-за нарушений гены могут передаваться даже спустя несколько поколений.
- Слабый иммунитет. Сюда относят пожилых, ВИЧ-инфицированных и людей, подвергавшихся тяжёлым операциям.
- Неблагоприятная внешняя среда – ещё одна распространённая причина развития онкологии. Человек, постоянно проживающий в загрязнённом районе или промышленном городе, имеет больший риск развития патологий.
- Вредоносные бактерии. Через домашних питомцев передаются патогенные вирусы, при попадании в организм которых воспаляется конъюнктива, что в некоторых случаях служит причиной возникновения опухолей.
- Папилломы. Несвоевременное лечение вируса приводит к последующему развитию карциномы глаза.
- Внешнее воздействие. Сюда относят воздействие ультрафиолетовых лучей и вредоносных веществ, повреждение невусов возле органов зрения или неудачные попытки их удаления.
- Неправильное питание. Большое количество консервантов и жиров в ежедневном рационе повышает риск появления новообразований.

Симптоматика
Разные виды опухоли глаза по-разному себя проявляют. При предварительном осмотре из первых признаков можно заметить перемены на веках и наружной оболочке.
Симптомы также разнятся в зависимости от расположения, величины опухоли, стадии развития и степени поражения сосудов.
На первых стадиях развития симптомов не отмечается. Постепенно при увеличении новообразования ухудшается зрение, беспокоит боль в области зрительного органа, появляется кровотечение. При детальном осмотре наблюдается отслоение сетчатки.
Поражает наружную оболочку. Характерно быстрое разрастание, внешне напоминает нарост белого цвета либо мутный пучок. У пациента появляются болевые ощущения, ухудшается способность видеть.
Наблюдается уплотнение век, появление наростов, схожих с бородавками. Сопровождается мучительной болью и слезоотделением, нарушается зрение. В тяжёлых случаях, когда ткань съедена язвами, происходит смещение глазного яблока.
Главный симптом при патологии хориоидеи – снижение остроты зрения, возможно появления точек перед глазами. На ранних этапах признаки выявить трудно. Постепенно опухоль может привести к косоглазию или вторичной глаукоме.
Затрагиваются кости вокруг глазного яблока, глаза расширяются и сетчатка отслаивается. Наблюдается гиперемия век и диплопия.
И у детей, и у взрослых отмечаются симптомы, характерные для всех типов: нарушение зрения, отёк верхнего и нижнего века, наличие мутных наростов или плёнки, боль, слезоточивость, неожиданные внешние изменения. На запущенных стадиях – выпуклость или сдвиг глазных яблок, распространение рака на ближайшие клетки. Интоксикация организма вызывает тошноту, повышенную температуру тела, слабость, мигрень.

Диагностика
При обнаружении серьёзных симптомов необходимо незамедлительно обратиться к специалисту.
Распознавание новообразований происходит последовательно. В первую очередь офтальмолог проводит консультацию и изучает анамнез. Затем производится осмотр глаза с помощью специальной лампы.
Щелевая лампа даёт возможность детально разглядеть как передние, так и задние части органа. Для разных увеличений внутри её корпуса расположен микроскоп.
Врач обязательно проверяет границы поля зрения и его качество. Чтобы установить общий уровень здоровья, пациенту необходимо сдать несколько анализов: на уровень сахара в крови, на наличие гепатита и сифилиса, общий анализ крови. Ребёнок обязательно должен пройти осмотр педиатра.
Если выявлены другие заболевания, больного направляют к нужному специалисту.
Проводится при выявлении новообразований век. Заключается в сборе шприцем материала из поражённого места для последующего детального исследования в лаборатории. Анализ показывает наличие или отсутствие опухоли, и при обнаружении патологии определяет её характер.
Один из основных методов диагностики. Помогает установить место образования опухоли и даёт возможность её измерить, полученные сведения отображаются на мониторе. Процесс базируется на эхолокации и происходит безболезненно.
Этот метод диагностики позволяет провёсти тщательное сканирование сетчатки, хориоидеи и эпителия. Одного сеанса ОКТ недостаточно, раковый больной регулярно подвергается данному обследованию с целью наблюдения за развитием заболевания и результативности лечения.
Во многих случаях дополнительно выполняют рентген, компьютерную томографию и МРТ.
Лечение
Удаление новообразований происходит микрохирургическим путём. Для этого применяют:
- Выпаривание лазером – опухолевая ткань испаряется лазерным лучом.
- Электроэксцизия – удаление тканей при помощи электрического ножа. При таком методе ткани восстанавливаются без нагноения.
- Криохирургия – мгновенная заморозка тканей с целью их омертвения.
- При сосудистых новообразованиях вводят химические вещества, а затем опухоль удаляют хирургическим методом.
При возникновении опухоли в дальних участках глаза без хирургического лечения не обойтись. Глазное яблоко подлежит удалению и замене на протез. Если опухоль имеет злокачественный характер, применяется радиотерапия.
Последствия и прогноз
В зависимости от вида и характера протекания заболеваний, шанс полного выздоровления разнится. При своевременном медицинском вмешательстве прогнозы обычно утешительные.
Большинство больных с меланомой размерами до 0,7 мм успешно излечиваются. Если её величина превышает 1,5 мм, удаётся пережить болезнь лишь половине.
При патологии сальных желёз постепенно развиваются вторичные образования, которые чаще всего поражают дыхательную систему и позвоночный канал. По статистике менее половины больных проживают 5 лет после получения диагноза. Метастазы поражают жизненно важные органы и быстро приводят к летальному исходу.
При благополучном устранении опухоли глазного яблока на первых этапах развития есть высокая угроза возникновения рецидива. Осложнения возникают из-за структур, поражённых метастазами. Большой риск летального исхода.
Прогнозы для пациентов с поражением хориоидеи утешительны. Из серьёзных осложнений – риск полной или частичной утраты зрения.
При своевременном лечении новообразований глаза прогноз выживаемости превышает 80%
Профилактические меры
Особенных мер профилактики, препятствующих развитию опухоли глаза, не существует. Снизить риск возникновения заболевания поможет соблюдение нескольких рекомендаций:
- Самая действенная мера профилактики – поддержание иммунитета в хорошем состоянии. Для этого рекомендуется регулярно употреблять комплекс витаминов и включать в рацион питания больше свежих овощей и фруктов. Количество вредного холестерина лучше сократить.
- Активный образ жизни и частые прогулки на свежем воздухе помогают минимизировать риск развития патологий.
- Регулярная уборка дома и соблюдение гигиены.
- Надежная защита органов зрения от ультрафиолетовых лучей.
- Снижение употребления алкогольных, табачных и наркотических изделий или полный отказ от таковых.
- Систематические визиты к офтальмологу в целях профилактики.
- Отстранение от внешних негативных факторов: испарений ядовитых газов, дыма, скопления пыли.
- Минимизация риска травм.
- Избегание переутомления.
- Лечение хронических болезней своевременно.
- Исключение самолечения и попыток снять симптомы самостоятельно при повреждениях и нарушениях органов зрения.
- При появлении симптомов поражения органов зрения незамедлительный визит к офтальмологу.
У детей
Чаще всего у детей встречается гемангиома – опухоль сосудов. Относится к доброкачественному типу. Обычно страдают недоношенные младенцы. Гемангиома представляет уплотнение, которое появляется над кожей. Возможно также расположение в подкожной клетчатке, тогда внешний вид эпидермиса останется прежним, а при надавливании на новообразование оно уменьшится в размерах и затем вернет прежний вид. Болезнь развивается медленно и диагностируется в первые месяцы жизни ребёнка.

Выделяют три главные причины образования гемангиомы:
- Гормональные сбои и индивидуальные особенности развития детей, в частности недоношенных.
- Приём медицинских препаратов во время беременности.
- Заболевания и инфекции, перенесённые матерью в первые месяцы беременности.
Основой для диагностики служит присутствие красного пятна, которое при нажатии становится белым, а после быстро возвращает цвет и форму. Затем проводится детальное исследование кровеносных сосудов с помощью ангиографии и составляется план лечения.
Если жизни ребёнка опухоль не вредит, достаточно регулярно посещать офтальмолога и наблюдать её. После двух лет гемангиома начинает сама рассасываться и к 6 годам исчезает окончательно.
При осложнениях прибегают к комплексному лечению, которое может включать в себя лазерную коагуляцию, криохирургию и склерозирующую терапию. После сужения и ослабевания новообразования профилактический осмотр проводится каждый год.
Так как гемангиома начинает развиваться в период внутриутробного формирования плода, в целях минимизации риска образования патологии во время беременности необходим постоянный контроль и регулярные медицинские обследования. Беременной женщине настоятельно рекомендуется исключить употребление алкоголя, никотина и наркотических веществ, избегать стрессов и перенапряжения.
Макулярный отек сетчатки — это синдром, характеризующийся отеком центральной части сетчатки глаза (макулы), что вызывает нарушение центрального зрения. Диаметр макулы относительно небольшой и составляет примерно 5 мм, однако, именно эта часть сетчатки характеризуется скоплением клеток, обладающих светочувствительной функцией, – фоторецепторов, и формирует центральное предметное зрение. Скопление жидкости в центральной зоне сетчатки, и получило название макулярный отек глаза или отек макулы.

Почему развивается отек макулы?
Макулярный отек сетчатки глаза не классифицируется как отдельная нозология, а является симптомом, который возникает при следующих глазных заболеваниях:
- Тромбоз центральной вены сетчатки и ее ветвей.
- Диабетическая ретинопатия, как глазное осложнение сахарного диабета.
- Последствия офтальмологических операций (в частности, после осложненного удаления катаракты).
- Воспаления сосудистой оболочки глаза (увеиты).
- Посттравматические изменения вследствие ранения и тупой травмы органа зрения.
- Отслойка сетчатки.
- Доброкачественные и злокачественные внутриглазные новообразования.
- Глаукома.
- Воздействие токсических веществ.
Кроме того, отек макулярной области сетчатки может возникать при различных не офтальмологических заболеваниях: инфекционные болезни (ВИЧ, токсоплазмоз, туберкулез); атеросклероз; ревматизм; патология почек; артериальная гипертензия; заболевания головного мозга (менингит, травмы головы); болезни крови; аллергические реакции.
Образование отека макулы имеет различные механизмы, которые зависят от основной причины заболевания.
Диабетический макулярный отек развивается вследствие поражения сосудов сетчатки глаза, что вызывает изменение проницаемости капилляров, пропотевание и застой жидкости в макулярной области.

При окклюзии центральной вены сетчатки кистозный макулярный отек развивается по причине нарушения венозного оттока, вследствие чего жидкость проникает в околососудистую область и накапливается в центральной зоне сетчатки.
При посттравматических и воспалительных поражениях сетчатки возникают витреоретинальные сращения (соединительнотканные мембраны, соединяющие стекловидное тело с сетчаткой). Вследствие этого стекловидное тело оказывает тракционное (тянущее) воздействие на сетчатку, таким образом, вызывая отек макулы, а иногда и отслоение или разрыв сетчатки.
 |
| Тракционный макулярный отек сетчатки |
Механизм послеоперационного отека макулы (синдрома Ирвина-Гасса) до конца не изучен. Вероятнее всего, он также вызван формированием витреомакулярных тракций. Из всех офтальмологических операций макулярный отек глаза чаще всего возникает после удаления катаракты. По статистике чаще макулярным отеком осложняется операция экстракапсулярной экстракции (в 6,7% случаев) в сравнении с операцией факоэмульсификации.
Симптомы макулярного отека сетчатки глаза
Клиника макулярного отека обусловлена накоплением жидкости непосредственно в слоях макулы, что вызывает следующие нарушения зрения:
- нечеткое, смазанное изображение преимущественно в центральной зрительной области;
- эффект визуальной деформации прямых линий;
- изображение в ряде случаев может приобретать розоватый цвет;
- повышенная фоточувствительность, болезненное восприятие яркого света, вплоть до формирования фотофобии;
- в некоторых случаях наблюдается циркадность ухудшения остроты зрения (циклично, в зависимости от времени суток).
 |
| Симптомы отека макулы |
При неосложненном течении макулярного отека глаза абсолютной потери зрения чаще всего не происходит, но восстанавливается зрение достаточно медленно – от двух месяцев до года. Хронический отек макулы, сохраняющийся более 6 мес., характеризуется необратимым повреждением зрительных рецепторов сетчатки с последующим их замещением фиброзной тканью и необратимым снижением центрального зрения. Это доказывает актуальность ранней верификации диагноза и необходимость полноценного лечения данной патологии.
В зависимости от причины, вызвавшей отек макулярной зоны, патогенеза развития и клинических проявлений выделяют следующие виды макулярного отека сетчатки глаза:
Диабетический макулярный отек
Диабетический макулярный отек – это отек, формирующийся в результате осложненного течения сахарного диабета и развития диабетической ретинопатии, при этом в зависимости от площади поражения различают две формы:
- Фокальный – отек не распространяется на макулярную зону и занимает по площади менее 2-х диаметров диска зрительного нерва (ДЗН).
- Диффузный занимает более двух диаметров ДЗН и захватывает центральную область сетчатки. Такой отек макулы имеет более неблагоприятное течение, поскольку вызывает дегенеративные процессы с последующим развитием дистрофии сетчатки, стойкими и значительными нарушениями зрительной функции.
Диабетический отек макулы развивается в результате длительного течения сахарного диабета, осложненного диабетической ретинопатией. Механизм его формирования заключается в поражении мелких сосудов сетчатки, выработки эндотелиальных факторов роста. Нарушается проницаемость капилляров, часть плазмы проникает из сосудистого русла в сетчатку, таким образом, вызывая отек макулы. При фокальном отеке основную играет роль развитие микроаневризм сосудов сетчатки. При диффузном диабетическом макулярном отеке происходит поражение всей капиллярной сети сетчатки, расширение капилляров, истончение сосудистой стенки, нарушение проницаемости кровеносных сосудов. Стойкая гипергликемия при отсутствии адекватной коррекции вызывает утолщение и поражение мембраны капилляров, высвобождение свободных радикалов. В итоге это приводит к необратимым изменениям вплоть до гибели фоторецепторов. Наличие и степень отека макулы зависит от давности наличия сахарного диабета, степени коррекции гликемии, типа сахарного диабета, наличия сопутствующих заболеваний (тяжелая артериальная гипертензия, дислипопротеинемия, гипоальбуминемия).
Кистозный макулярный отек
Кистозный макулярный отек (КМО) – это формирование в сетчатке микрополостей (микрокист), заполненных жидкостью. Кистозный макулярный отек объединяет виды макулярного отека, вызванные различными заболеваниями, но имеющие общий патогенетический механизм – в сетчатке происходит накопление транссудата, вызванное изменением целостности гематоофтальмического барьера. В результате этих патологических процессов нарушается соотношение осмотического давления в сетчатке и сосудистой оболочке глаза, что в сочетании с образованием витреоретинальных тракций провоцирует выработку воспалительных факторов (фактор роста эндотелия, а также фактор роста тромбоцитов) и образование избыточного количества жидкости в макулярной области. Если кистозный макулярный отек существует непродолжительное время, то вероятность последующего восстановления высокая. Такой вариант считается относительно безопасным для глаз. При длительном течении кистозного макулярного отека существует риск слияния мелких кистозных образований в крупные кисты, что может привести к ламеллярному разрыву в центральной ямке сетчатки и необратимым нарушениям центрального зрения.
 |
| Кистозный макулярный отек |
Отек макулы при влажной дистрофии сетчатки
 |
| Макулярный отек глаза при влажной форме макулодистрофии |
Отек макулы глаза является серьезной патологией, сопровождающейся утратой центрального зрения и потенциально приводящее к полной слепоте. Своевременное выявление заболевания на ранних стадиях помогает не только сохранить, но и восстановить зрение. Основные диагностические методы выявления заболевания включают как стандартные методы офтальмологического обследования, так и специализированные исследования:
- Офтальмоскопия позволит выявить выраженный отек сетчатки по характерной картине глазного дна. Однако, небольшой, локальный отек макулярной области иногда визуально не определяется, но его можно заподозрить по комплексу дополнительных косвенных признаков.
- Тест Амслера используется для выявления метаморфопсий и скотом.
- Оптическая когерентная томография (ОКТ) признана золотым диагностическим стандартом, позволяет оценить структурные изменения сетчатки, а также ее толщину и объем.
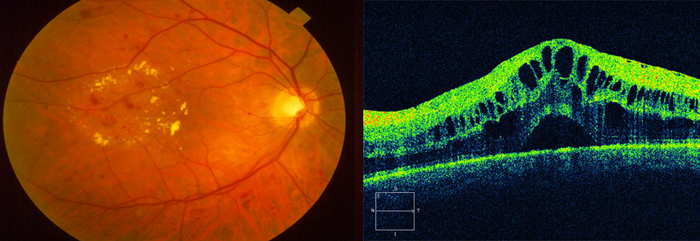 | |
| Осмотр глазного дна | Томография сетчатки |
- Гейдельбергская ретинальная томография (HRT) верифицирует отек макулярной области и измеряет толщину сетчатой оболочки в центральных отделах.
- Флюоресцентная ангиография (ФАГ) глазного дна позволяет выявить участки ишемии сетчатки, сосудистые нарушения, в особенности при окклюзии центральной вены.
Диагностический алгоритм определяется врачом индивидуально для каждого конкретного пациента и зависит от типа макулярного отека и наличия сопутствующих офтальмологических заболеваний.
Лечение макулярного отека
Выбор варианта лечения макулярного отека сетчатки глаза различается при разных видах отека, а также может варьировать в зависимости от причин и давности заболевания. Выделяют три основных варианта лечения макулярного отека глаза: консервативное, лазерное и хирургическое.
При диабетическом макулярном отеке самым действенным способом лечения является метод лазерной коагуляции. Лазерное лечение диабетического макулярного отека заключается в коагуляции измененных сосудов и централизации кровотока. Таким образом, купируется отек и предотвращается дальнейшее развитие заболевания. Лечение диабетического макулярного отека также включает интравитреальное введение лекарственных препаратов (кеналог). При пролиферативной диабетической ретинопатии интравитреально может вводиться anti-VEGF, что позволяет улучшить состояние сосудов сетчатки.
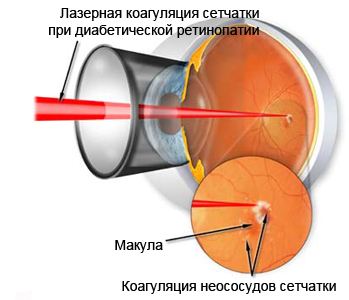 |  |
| Лазерное лечение макулярного отека | Интравитреальное введение anti-VEGF |
Лечение кистозного макулярного отека включает применение системных и местных нестероидных противовоспалительных препаратов, интравитреальное введение пролонгированных глюкокортикостероидов (Озурдекс) и ингибиторов эндотелиальных факторов роста. С целью оптимизации кровообращения в центральной области может также применяться лазерная коагуляция сетчатки.
При экссудативной форме возрастной макулярной дегенерации основное лечение макулярного отека глаза сводится к интравитреальным инъекциям ингибиторов эндотелиального фактора роста (Авастин, Луцентис, Афлиберцепт), что приводит к обратному развитию вновь образованных сосудов, а также восстановлению капиллярной сети и нормализации кровообращения в сетчатке.
 |  |
| Эйлеа (Афлиберцепт) | Луцентис (Ранибизумаб) |
Хирургическое лечение макулярного отека является наиболее высокотехнологичным и эффективным методом, когда иные способы лечения либо проявили свою нерезультативность, либо приводят к незначительному или нестойкому улучшению состояния сетчатки в макулярной области и не сопровождаются стабилизацией или повышением зрительных функций.
Оперативное лечение диабетического и кистозного макулярного отека сетчатки глаза заключается в выполнении операции, которая называется витрэктомия. В условиях Клиники им. Святослава Федорова витрэктомия выполняется в формате 25-27G, когда диаметр рабочей части инструмента составляет менее 0,5 мм! Малоинвазивный характер операции позволяет проводить ее в условиях местного обезболивания, без использования общего наркоза и без госпитализации пациента в стационар клиники. В ходе витрэктомии производится иссечение стекловидного тела и удаление эпиретинальных мембран, оказывающих тракционное воздействие на сетчатку и поддерживающих диабетический и кистозный макулярный отек. Лечение отека макулярной области вследствие развития у пациента влажной формы макулярной дегенерации сопровождается удалением субретинально расположенных новообразованных сосудов, формирующих субретинальную неоваскулярную мембрану, являющуюся причиной макулярного отека.
Своевременно проведенное лазерное или хирургическое лечение макулярного отека существенно оптимизирует результаты лечения и значимо влияет на прогноз заболевания. Кроме того, прогноз зависит от этиологии, давности заболевания, наличия сопутствующей патологии, степени выраженности отека и наличия осложнений. Самый благоприятный прогноз отмечают при послеоперационном отеке макулярной области с полным восстановлением зрения и купированием отека за несколько месяцев. Неблагоприятный прогноз для зрительной функции может быть при осложненных формах отека, при формировании дистрофических изменений, разрывов сетчатки, гибели фоторецепторов. Такие патологические процессы могут привести к необратимому нарушению зрительной функции вплоть до полной слепоты.
Микрохирургия глаза. Клиника им. Святослава Федорова оснащена новейшей аппаратурой, которая позволяет провести детальную диагностику и качественное высокотехнологичное лечение с минимальными рисками и максимальным зрительным результатом. Задачей пациента остается лишь следить за своим здоровьем и зрением, и вовремя обратиться к специалисту при наличии тревожных симптомов.

- Описание проблемы
- Причины отечности сетчатой оболочки глаза
- Симптомы и проявления
- Лечение консервативными методами
- Хирургическое лечение
- Народные средства
- Видео по теме
Глаза человека – сложный орган, включающий множество элементов. Все они выполняют отдельные функции и крайне важны для острого и качественного зрения. Если поражается хотя бы один, из строя выходит вся цепочка, человек может остаться слепым. Сетчатка представляет собой оболочку, расположенную в глубине глазного яблока. В сетчатке находятся зрительные рецепторы, воспринимающие свет и преобразующие его в нервные импульсы. Если по каким-либо причинам развивается отек сетчатки глаза, зрительные функции человека резко снижаются. Без незамедлительного оказания врачебной помощи прогрессирующая отечность приведет к полной утрате зрения.
Описание проблемы
Отек сетчатки глаза – это, по своей сути, осложнение других офтальмологических патологий, которые привели к скоплению жидкости в органах зрения. Нередко отечность появляется в макулярной области: поражается так называемое желтое пятно, расположенное в центре сетчатой оболочки. Желтое пятно или макула отвечает за восприятие цвета и форм объектов. Потому, если развивается макулярный отек сетчатки, качество зрения человека резко снижается, проигнорировать такую патологию сложно.
Механизм образования отека сетчатки глаза будет понятнее, если знать строение органов зрения. Сетчатка представляет собой внутреннюю оболочку, выстилающую глазное яблоко по задней стенке. К окружающим тканям она практически не прикреплена за исключением отдельных участков, что делает сетчатку особенно уязвимой. Но при этом она выполняет важнейшие функции – улавливает световую волну, формирует ее в зрительные импульсы и передает ее головному мозгу.
Световой луч улавливают рецепторы глазного дна. В его центре расположено небольшое округлое пятно – это выход зрительного нерва. Интенсивнее всего световую волну воспринимает макула – пятно вокруг зрительного нерва. Питание сетчатки и ее отдельных элементов осуществляется через вены и артерии. Повреждения любого сосуда достаточно, чтобы сетчатая оболочка начала накапливать влагу и отекать.
Причины отечности сетчатой оболочки глаза
Причины образования отека сетчатки глаза могут быть в механическом повреждении глазных структур или же в патологических изменениях, вызванных нарушениями кровообращения. Чаще всего набухание сетчатой оболочки и глазного дна происходит при таких заболеваниях:
- воспалительные процессы органов зрения;
- хирургическое вмешательство на глазах;
- ухудшение микроциркуляции крови в сосудах глаза по причине повышенной проницаемости сосудистых стенок;
- смещение хрусталика при травмах или операции, на фоне злокачественных образований;
- англиопатия;
- ретинопатия;
- артериальная гипертензия;
- тромбы в сосудистой системе глаза, в частности, в центральной вене, питающей сетчатку;
- миелоидная лейкемия;
- липидная дистрофия.
При диабетическом отеке основные причины патологического явления заключаются в неправильном липидном обмене и высоком уровне глюкозы в крови, что негативно влияет на эластичность стенок сосудов. Они задерживают жидкость, из-за чего ткани глазного дна не получают достаточно кислорода и питательных веществ. Чтобы компенсировать дефицит, организм образует новые сосуды. Они с одной стороны обеспечивают глазное дно необходимыми микроэлементами. Но при этом дополнительно впитывают влагу и увеличивают отечность тканей. Если полости растянутых сосудов, заполненных жидкостью, объединяются, развивается кистозный отек.
Симптомы и проявления
Проявления патологии будут зависеть от того, где именно локализуется отек, насколько он сильный и чем спровоцирован. Если признаки болезни выражены достаточно ярко, уже по ним врач сможет определить причину отечности и оптимальные способы ее уст ранения.
Основные симптомы отека глазного дна, которые должны обеспокоить человека и послужить основанием обращения к врачу:
- нечеткость зрительной картинки – типичный признак отека при диабетической ретинопатии;
- часто возникающая пелена перед глазами – также отмечается при осложнениях сахарного диабета;
- нарушенное цветовосприятие;
- неправильное восприятие форм и очертаний предметов;
- снижение остроты зрения;
- повышенная фоточувствительность, особенно при ярком дневном или искусственном освещении.
Признаки заболевания долгое время могут быть нечеткими, смазанными, периодически становиться выраженными, но затем вновь уходить. Исследования показали, что в 70% случаев пациенты списывают нарушения зрения на возрастные изменения и по этой причине не обращаются к врачу, просто подбирают наугад очки или стараются адаптироваться к ухудшению зрения.
Более чем в половине случаев макулярный отек обнаруживается случайно при профилактическом плановом осмотре органов зрения. В этом случае выигрывают пациенты, страдающие хроническими формами сахарного диабета или гипертензии: они должны проходить плановый осмотр органов зрения каждые полтора-два месяца, что позволяет сразу обнаружить первые изменения сетчатки.
Лечение консервативными методами
Основная цель лечения в данном случае – устранить не отек, а причину, вызвавшую его. То есть, необходимо восстановить микроциркуляцию крови и отток внутриглазной жидкости. Если отеки незначительны и нарушения зрительных функций обратимы, врач назначит медикаменты, стимулирующие кровообращение. Они могут быть как системного, так и местного действия.
Если механизм образования отечности макулы обусловлен трофическими изменениями сосудов, необходимы противовоспалительные препараты. Обычно это мази или капли местного действия.
При сахарном диабете следует подобрать препараты, которые нормализуют уровень сахара в крови и будут поддерживать его, а также препараты, восстанавливающие жировой обмен в клетках сосудов.
Для рассасывания тромбов и устранения кровоизлияний в стекловидном теле и сетчатке используются такие препараты:
- тауфон – глазные капли местного действия;
- йодистый калий – системно или местно;
- лидаза;
- химотрипсин.
Если установлено, что отечность спровоцирована тромбом в центральной вене сетчатки, показаны инъекции препаратов, способствующих разжижению крови:
- Дексамезазон;
- Дипроспан;
- Траватан;
- Тимолол;
- Бетопник.
Если отек носит аллергический характер, местно применяются офтальмологические капли антигистаминного действия – Лотопреднилон, Кетотифен.
Полезный совет: Чтобы усилить эффективность медикаментозного лечения и ускорить выздоровление, рекомендуется придерживаться простых мер предосторожности. Не стоит во время курса терапии посещать сауну, баню, бассейн – высокие температуры и влажность будут провоцировать отечность, кроме того, в общественных местах повышается риск подхватить грибковую или вирусную инфекцию. По этой же причине следует избегать контактов с лицами, зараженными инфекциями любого происхождения. От декоративной косметики пока лучше отказаться, как и от использования контактных линз.
Хирургическое лечение
Хирургическое лечение отека сетчатки глаза показано в том случае, если скопление влаги в оболочках и нарушение кровообращения вызваны травмами, смещением хрусталика или же диабетической ретинопатией. В большинстве случаев отек, вызванный воспалительными процессами в органах зрения, удается устранить с помощью медикаментозных средств. Но если улучшения все же не наступило, также проводится хирургическая операция по устранению отека. В зависимости от причины отека, степени нарушений зрения используются различные виды операций.
- Витрэктомия – наиболее распространенный метод. Заключается он в удалении деформированного стекловидного тела глаза, которое давит на сетчатку, смещает хрусталик и провоцирует отечность.
- Лазерная коагуляция – такая процедура показана при фокальной отечности глазных структур. Вначале врачу требуется обнаружить сосуды, через стенки которых просачивается жидкость и провоцирует отеки. Затем с помощью лазерного луча эти сосуды спаиваются. Таким образом внутри глаза восстанавливается нормальное кровообращение, улучшается питание тканей глаза. Этот метод наиболее эффективен на ранних стадиях отека. Если пациент своевременно обратился за помощью, вероятность полного восстановления зрения достигает 100%.
После операции заболевание лечат дальше консервативными методами. Это необходимо для предотвращения рецидива.
На заметку: с помощью лазерной коагуляции лечат также отечность при диабетической ретинопатии. Лазерным лучом хирург-офтальмолог припаивает сетчатую оболочку к тканям стекловидного тела. Такая манипуляция позволяет укрепить сетчатку, сделать ее плотнее и прочнее, также с помощью лазерной коагуляции можно предупредить разрыв и отслойку сетчатой оболочки.
Народные средства
Вылечить данное заболевание народными средствами невозможно – это должен понимать и осознавать каждый пациент. Существуют рецепты, с помощью которых можно снизить внутриглазное давление, улучшить кровообращение и стимулировать отток жидкости. Но процесс этот будет очень медленным, постепенным. При этом если не устранить основную причину застойных явлений в глазных структурах, то лечение народными средствами приведет только к усилению отека и дополнительным осложнениям.
Тем не менее, щадящие и доступные народные средства против отека сетчатки и макулы глаза достаточно эффективны при склонности к сосудистым заболеваниям или в послеоперационный период для профилактики рецидива. Вот какие рецепты пользуются наибольшей популярностью среди адептов нетрадиционной медицины:
- Настойка боярышника или рябины. Это средство нормализует артериальное давление и поддерживает в норме кровообращение. Применяют его для устранения отеков сетчатки, сопровождающих артериальную гипертензию.
- Смесь морковного и свекольного сока. Морковь содержит каротин и ряд витаминов, которые крайне полезны для укрепления глазных структур и поддержания остроты зрения. Свекла улучшает кровообращение и укрепляет сосудистые стенки, что также полезно при склонности к закупорке сосудов и застойным явлениям. Фитотерапевты рекомендуют смешивать по полстакана свежеотжатых соков корнеплодов, добавлять ложечку меда и выпивать каждое утро натощак. Курс лечения длится не менее 21 дня, но нужно дополнительно проконсультироваться с гастроэнтерологом, нет ли противопоказаний со стороны органов пищеварения.
- Полевой хвощ. Из этого лекарственного растения готовят настойку, которую следует принимать по 100 мл трижды в день на протяжении четырех недель. Полевой хвощ способствует рассасыванию тромбов, укрепляет стенки сосудов, останавливает кровоизлияния в тканях глаза.
- Донник и каштан конский. Также укрепляют сосуды, рассасывают тромбы, стимулируют кровообращение в глазных сосудах. Народные целители рекомендуют добавлять в лекарство немного прополиса или пчелиного молочка.
Не стоит возлагать больших надежд на эффективность лечения народными средствами. Скорее они работают как общеукрепляющие и профилактические. Пить отвары трав и есть тертую морковь не будет вредным никому, однако при серьезных поражениях сетчатки сохранить зрение помогут только комплексная медикаментозная терапия или хирургическая операция.
Резюме: Сетчатка – один из самых важных и при этом самых деликатных элементов наружных органов зрения человека. Она расположена по задней стенке глазного яблока и плотно прилегает к сосудам. По этой причине, если изменяется состояние сосудов, страдает и сетчатка тоже. В большинстве случаев избавиться от отека глазного дна удается путем восстановления функций сосудов. Но если состояние вен и артерий очень плохое, а ткани глазного яблока серьезно деформированы, сохранить зрение можно только с помощью хирургического вмешательства.
Читайте также:

