Видно ли саркому на рентгене

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
В зависимости от гистологических особенностей различают эпителиальные опухоли - рак и соединительнотканные - саркомы (остеогенные, хондросаркомы, ретикулосаркомы и др.). Поражение челюстей происходит вторично в результате прорастания опухоли, развившейся из эпителия слизистой оболочки различных отделов полости рта. Среди опухолей преобладает рак, на долю сарком приходится не более 10 %. Метастазы в челюстях возникают при аденокарциномах молочной, щитовидной и предстательной желез, гипернефроме.
Рак слизистой оболочки верхнечелюстной пазухи. Из слизистой оболочки верхнечелюстной пазухи развиваются преимущественно плоскоклеточные формы рака. Иногда на внутриротовых контактных рентгенограммах премоляров и моляров обнаруживают деструкцию кортикальной пластинки альвеолярной бухты, что должно привлечь внимание врача. Разрушение хорошо определяется на ортопантомограммах, боковых панорамных рентгенограммах, внеротовых косых и внутриротовых контактных снимках.
В зависимости от распространенности опухолевого процесса различают внутрипазушную фазу и фазу, когда опухоль выходит за ее пределы. Возможности рентгенологического выявления опухоли во внутрипазушной фазе ограничены. Практически пока не произойдет деструкция костных стенок пазухи рентгенологически невозможно предположить наличие злокачественного процесса.
Вследствие нарушения оттока из пазухи и присоединения вторичного воспалительного процесса ее затемнение, как правило, имеет диффузный характер. Нередко рак обнаруживают случайно после морфологического исследования материала, полученного при выполнении оперативного вмешательства по поводу предполагаемого гайморита.
Прорастание опухоли в костные стенки пазухи проявляется вначале их истончением (стенки не имеют обычной интенсивности), а затем их очаговой и полной деструкцией. В дальнейшем опухоль выходит за пределы пазухи и определяется в виде мягкотканной тени в прилежащих к пазухе полостях (глазнице, полости носа, решетчатом лабиринте, крылонебной и подвисочной ямках). Прорастание опухоли в мягкие ткани щеки хорошо определяется на полуаксиальных и аксиальных рентгенограммах черепа в виде симптома мягкотканной сопровождающей тени, расположенной параллельно нижнеглазничному краю. Периостальные реакции отсутствуют.
Рентгенологические симптомы рака слизистой оболочки верхнечелюстной пазухи заключаются в ее затемнении, деструкции костных стенок, появлении мягкотканной тени.
Важное значение в оценке локализации и распространенности опухоли имеет компьютерная и магнитно-резонансная томография.
Прорастание опухоли в передний отдел полости носа хорошо определяется на прямых панорамных рентгенограммах. При вовлечении в патологический процесс верхнечелюстной пазухи в области премоляров и моляров исчезает изображение кортикальной пластинки ее дна на том или ином протяжении. Этот симптом, определяемый и на внутриротовых контактных рентгенограммах, более отчетливо виден на ортопантомограммах и боковых панорамных рентгенограммах. Прорастание рака в верхнечелюстную пазуху часто сопровождается присоединением вторичного воспаления, что проявляется в виде ее равномерного затемнения на рентгенограмме.
Рак слизистой оболочки твердого неба встречается редко. Оценить состояние костной ткани, особенно в начальных стадиях опухолевого процесса, сложно. На боковой рентгенограмме челюстно-лицевой области вследствие суммации теней неизмененных отделов твердого неба невозможно определить начальные деструктивные изменения. При более выраженном процессе отмечается снижение интенсивности тени, образуемой твердым небом.
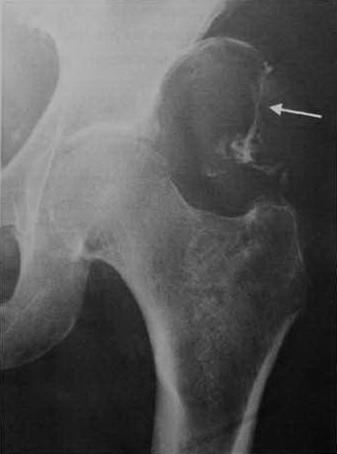
Остеогенная саркома (остеосаркома). Челюсти поражаются в 3-6 % всех случаев остеогенных сарком скелета. Среди больных 75 % составляют дети, преимущественно мальчики, и юноши в возрасте от 10 до 25 лет. Чаще поражается нижняя челюсть. Остеогенная саркома развивается внутри кости из костеобразующей соединительной ткани.
По рентгенологической картине различают остеосклеротические (остеопластические), остеолитические (остеокластические) и смешанные саркомы.
В начальной стадии на рентгенограмме определяется одиночный очаг деструкции костной ткани неправильной формы с нечеткими контурами. Распространяясь и разрушая корковый слой, опухоль отслаивает и смещает надкостницу. Для выявления периостальных наслоений пораженный участок кости должен быть выведен при рентгенографии в краеобразующее положение (рентгенограммы в тангенциальной проекции). Периодонтальные щели зубов, расположенных в зоне роста опухоли, расширены.
При остеопластической форме саркомы с выраженным костеобразова-нием видны беспорядочно расположенные бесформенные сливающиеся и проецирующиеся друг на друга очаги уплотнения.
При смешанном варианте имеют место также очаги деструкции и участки уплотнения; при остеолитических саркомах происходит лишь деструкция костной ткани.
Характерным видом периостальных наслоений являются так называемые спикулы - тонкие игольчатые разрастания, идущие перпендикулярно поверхности кости, возникающие в результате обызвествления адвентициального слоя сосудов надкостницы, перфорирующих корковый слой кости. Нейротрофические нарушения, сопровождающие развитие опухоли, вызывают остеопороз прилегающих к новообразованию отделов кости.
Хондросаркома. Хондросаркома чаще развивается у мужчин в возрасте 20-60 лет (преимущественно на 4-м десятилетии жизни) в переднем отделе верхней челюсти. Излюбленная локализация на нижней челюсти - область премоляров и моляров, подбородочный отдел, венечный и мыщелковый отростки.
Рентгенологически опухоль вначале определяется в виде очага деструкции с бугристыми нечеткими контурами. В дальнейшем, начиная с периферических отделов, на его фоне появляются беспорядочные очаги обызвествления. В зоне опухоли отмечается резорбция верхушек корней зубов.
При прорастании коркового слоя может возникать периостальная реакция в виде спикул, опухоль распространяется в мягкие ткани, образуя внекостный компонент.
Ретнкулосаркома. Развиваясь внутри тела нижней челюсти или в стенке верхнечелюстной пазухи из ретикулярной соединительной ткани, опухоль в дальнейшем прорастает в пазуху и околочелюстные мягкие ткани.
Рентгенологически выявляются очаги деструкции костной ткани, обычно с нечеткими контурами, в сочетании с участками остеосклероза. Очаги деструкции без четких границ переходят в окружающую костную ткань, и их сравнивают по внешнему виду с тканью, изъеденной молью. Картина иногда напоминает пчелиные соты: множество очагов деструкции костной ткани преимущественно округлой формы, сливающихся между собой и образующих более крупные очаги. Надкостница реагирует на рост опухоли образованием спикул. Отличительное распознавание с амелобластомой и миксомой возможно лишь на основании результатов гистологического исследования.
Значительные трудности возникают при диагностике саркомы Юинга, которая развивается преимущественно у детей и подростков. Начальные признаки саркомы Юинга напоминают клинические проявления остеомиелита. Диагноз устанавливают лишь после гистологического исследования.
Что такое саркома мягких тканей и почему она развивается
- Соотношение мужчины: женщины - 3:2.
- Частота 1-2:100 000
- 40% пациентов имеют возраст более 40 лет
- Доброкачественные опухоли мягких тканей встречаются в 100 раз чаще, чем злокачественные
- Гетерогенная группа злокачественных опухолей мягких тканей
- Расположение: 40% - нижние конечности, 30% - туловище, в 15% случаев поражает голову, горло, шею; 15% — верхние конечности; редко - забрюшинное расположение Гистологическое исследование: лейомиосаркома, фибросаркома, липосаркома (миксоидная липосаркома), рабдомиосаркома мягких тканей (преимущественно дети), злокачественная фиброзная гистиоцитома (наиболее частая злокачественная опухоль мягких тканей у взрослых), нейрогенная саркома, мезотелиома, гемангиосаркома (очень редко), синовиальная саркома, ангиосаркома.
- Объемное поражение со смещением локальных структур
- Образование псевдокапсулы
- Саркомы мягких тканей высокого риска: диаметром более 5 см, глубокое проникновение в мышечные ткани, гистологическая стадия II-III.
Какой метод диагностики саркомы мягких тканей выбрать: МРТ, КТ, рентген, УЗИ
- Локальная стадия: МРТ
- Стадия отдаленных метастазов: КТ грудной клетки/брюшной полости.
- Объемное образование мягких тканей с гладкими, четкими границами, поражающее конечности.
- Выявление или исключение деструкций кости.
Мужчина 67 лет с синовиальной саркомой в левой ягодичной мышце. Рентгенологическое исследование демонстрирует типичные кальцинаты в опухоли.
Липосаркома :
- элементы жировой ткани в пределах опухоли
- Обычно имеет участки с изображением в виде оперения и интенсивность сигнала, эквивалентную жировой ткани на Т1-взвешенном изображении
- Высокодифференцированная липосаркома демонстрирует меньшее накопление контрастного вещества, чем недифференцированные опухоли
- Муцинозный компонент опухоли и участки некроза определяются гиперинтенсивными на Т2-взвешенном изображении.
Синовиальная саркома мягких тканей:
- расположение в области сустава
- Наличие перегородки и расслоение жидкости в связи с кровоизлиянием
- Обычно обнаруживаются кальцинаты (при рентгенологическом исследовании и КТ).

а, b Мужчина 36 лет с липосаркомой в сгибательной области левого бедра: а) Аксиальная Т1-взвешенная SЕ-последовательность. Гипоинтенсивная опухоль с типичным гиперинтенсивным компонентом перегородок является показателем ее липоидного происхождения; b) Определяется опухоль с выраженным контрастным усилением.
Клинические проявления
Типичные проявления или симптомы саркомы мягких тканей:
- Безболезненный отек
- В 20-30% случаев локальный или отраженный болевой синдром
- Общие признаки опухоли (потеря веса, слабость, анемия).
Методы лечения
- Лечение фибросаркомы мягких тканей, липосаркомы, синовиальной саркомы и других разновидностей опухоли зависит от стадии процесса и наличия патологических переломов
- Широкая резекция
- Предоперационнная и послеоперационная адъювантная химиотерапия, с/без регионарной гипертермии при саркомах высокой степени риска
- Послеоперационная лучевая терапия, особенно после резекции R1/R2.
Течение и прогноз
- Гематогенные метастазы: легкие (70%)
- Метастазы в печень при первичной опухоли брюшной полости и забрюшинного пространства
- Лимфатические метастазы встречаются редко
- Прогноз при лечении саркомы мягких тканей зависит от гистологической стадии, размеров опухоли, распространенности и расположения
- Опухоли низкой дифференцировки (I стадия) имеют частоту 5-летней выживаемости 75%; промежуточной стадии, дифференцированные опухоли - 56%; высокой градации (III стадии) - 26%
- Высокая частота местных рецидивов при злокачественной фиброзной гистиоцитоме (до 45%). Прогноз при липосаркоме на стойкое выздоровление составлят 30-40%.
Что хотел бы знать лечащий врач
- Инвазия сосудов, нервов, костей
- Расположение опухоли: поверхностное или глубокое в области мышечных пространств
- Размеры и распространение опухоли
- Отдаленные метастазы
Какие заболевания имеют симптомы, схожие с саркомой мягких тканей
Липома
- Дифференциальная диагностика с липосаркомой
- Т1-взвешенное изображение демонстрирует только жировую ткань с гиперинтенсивным сигналом
- Отсутствие гиперинтенсивных включений на изображениях с подавлением МР-сигнала от жировой ткани
- Отсутствие накопления контрастного вещества
Гематома
- Отсутствие солидного компонента
- Контрастное усиление только периферической области
Внекостные опухоли кости
- Например, саркома Юинга; дифференциальная диагностика невозможна
Оссифицирующий миозит
- Анамнез пациента: травма
- Через 7-10 дней: припухлость мягких тканей
- Через 2-6 нед. - кальцинаты
- Через 6-8 нед. - окостенение
Советы и ошибки
Ошибочная интерпретация саркомы мягких тканей как доброкачественного поражения или гематомы.
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
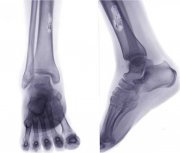
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей. Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости. Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность. Можно сказать, что остеосаркома — в данном случае исключение. Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости. Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом). Если поражена нога, человек начинает хромать.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.

Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект. Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы. Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства. В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии. После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.

Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции. Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:
Саркома Юинга — это злокачественная опухоль, которая чаще всего поражает детей и подростков. Заболевание является очень опасным из-за низкого процента выживаемости и проблем в диагностировании. Его нередко обнаруживают уже на поздней стадии, когда прогноз неутешителен.
Основные симптомы очень легко спутать с последствиями травм, остеопорозом и другими распространенными патологиями костей. Юный возраст большинства заболевших также создает трудности в обнаружении опухоли. Дети и молодые люди обычно не рассматриваются как группа риска в онкологии, а бытовые или спортивные повреждения суставов для них не являются редкостью.
Общие сведения о заболевании
Саркома Юинга может развиваться в любой части скелета и даже в мягких тканях, но чаще всего поражает конечности и длинные трубчатые кости. Еще Джеймс Юинг, открывший ее в 1921 году, писал об этом свойстве опухоли. Болезнь прогрессирует очень быстро с ранним развитием метастаз в костном мозге и легких.

Сама опухоль представляет собой маленькие круглые злокачественные клетки с небольшой цитоплазмой. Для них характерна правильная форма, низкая митотическая активность и перестройка определенной хромосомы (под номером 22). Характерной особенностью новообразования является раннее распространение на окружающие ткани, даже при локализованной форме обнаруживается мягкотканный компонент.
В одну группу заболеваний входят атипичная саркома Юинга и несколько других злокачественных периферических нейроэктодермальных опухолей. В момент постановки диагноза, метастазы обнаруживаются у 15-50% заболевших. Достаточно часто пациенты впервые обращаются за медицинской помощью уже при метастатическом поражении внутренних органов. Современный подход к лечению саркомы Юинга подразумевает наличие отдаленных микрометастазов практически у всех больных с локализованной формой опухоли.
Чаще всего опухоль развивается в следующих областях:
- Большеберцовой или малоберцовой кости (около 10% случаев);
- Костях таза (20-25%);
- Бедренных костях (до 27%);
- Верхних конечностях (15%).
Гораздо реже данный вид саркомы локализуется в ребрах, позвоночнике и ключице. Чем старше пациент, тем вероятнее обнаружить опухоль в нехарактерных для нее костях — черепе, лопатках, стопе, кистях или позвонках. В 2/3 случаев заболеваний отмечается поражение нижних конечностей и области таза. Нетипичными областями поражения являются: желудочно-кишечный тракт, почки, эндометрий, предстательная железа. В зарубежных источниках также упоминается опухоль Аскина, относящаяся к группе сарком Юинга, при которой новообразования распространяются в грудной полости, охватывая легкие и плевру.
Распространенность и группы риска
Пик заболевания приходится на возраст от 10 до 25 лет, период активного роста скелета наиболее опасен. Однако злокачественные образования данного типа могут поражать людей всех возрастов, известны случаи обнаружения опухоли у очень пожилых пациентов и младенцев. У больных старше 30 лет и детей младше 5-ти саркома Юинга встречается крайне редко. Начиная с 14-15 лет юноши болеют чаще девушек в 1,5 раза. Белые подростки подвержены опухоли в гораздо большей степени, чем чернокожие и азиаты.
Примерно у 40% пациентов 
саркома Юинга появляется после травмы. Ученые считают генетическую предрасположенность одним из определяющих факторов. Саркома Юинга является второй по частоте распространения среди опухолей костей у детей и подростков. Все же заболевание встречается достаточно редко — в среднем 0,6-3 случая на 1 млн населения.
Основные симптомы
Одним из первых симптомов заболевания отмечают локальную боль в области поражения. Сначала она носит периодический характер и может самопроизвольно ослабевать, но впоследствии становится интенсивной и постоянной. При поражении костей саркомой Юинга наблюдаются следующие симптомы:
- Небольшой отек в области очага развития опухоли;
- Повышенная температура (38-40С);
- Боль, локализующаяся в месте поражения;
- Расширение вен, расположенных близко к коже;
- Гиперемия участка поражения;
- Потеря в весе на фоне сниженного аппетита;
- Лихорадка;
- Общая слабость;
- Анемия и лейкопения.
Обычно с момента появления первых болевых симптомов до постановки окончательного диагноза проходит 6-12 месяцев. По мере развития заболевания опухоль быстро увеличивается в размерах, становится болезненна при пальпации.

Распространение опухоли в тазовой области провоцирует нарушение работы внутренних органов. Опухоль Аскина, относящаяся к группе сарком Юинга, вызывает дыхательную недостаточность и кровохарканье.
Боль усиливается по мере роста опухоли. Примерно в 1/3 случаев наблюдается локальное повышение температуры в области поражения. На более поздних стадиях (через 3-4 месяца) может происходить патологический перелом, он наблюдается у 5-10% больных.
Диагностика
Дифференциальная диагностика опухоли затруднена из-за ее схожести с другими мелкоклеточными злокачественными образованиями. По этой причине применяется несколько дополнительных исследований для постановки окончательного диагноза. При подозрении на саркому Юинга назначаются следующие виды обследований:
- Рентгенография области, пораженной опухолью;
- Магнитно-резонансная (МРТ) или компьютерная томография (КТ) ;
- Биопсия опухоли и костного мозга;
- Ультразвуковое исследование (УЗИ);
- Биохимический анализ крови;
- Позитронно-эмиссионная томография (ПЭТ);
- Цитогенетическое исследование;
- Иммуногистохимическое обследование;
- Молекулярно-генетический анализ;
- Флуоресцентная гибридизация;
- Миелограмма;
- Электрокардиограмма;
- Ангиография;
- Оостеосцинтиграфия.
Рентгенография места поражения проводится двух проекциях. Обследование должно определить наличие деструкции кости и распространение опухоли на мягкие ткани.

Для постановки диагноза одного гистологического исследования недостаточно. Морфологически саркома Юинга очень схожа с другими злокачественными опухолями, такими как синовиальная саркома, рабдомиосаркома, нейробластома и ряд других. Клетки расположены без видимой структуры и разделены фиброзными прослойками, для них характерен зеркальный вид за счет дисперсии хроматина в клеточных ядрах. Достаточно часто наблюдается некроз опухолевой ткани, при котором жизнеспособные клетки локализуются вокруг сосудов.
Диагностика заболевания требует выполнения расширенного иммуногистохимического исследования. Практически все клетки опухоли (95%) вырабатывают на своей поверхности определенный гликопротеин, который является продуктом онкогена. Для них также характерна экспрессия виментина, что отличает саркому Юинга от нейробластомы. Иммуногистохимический анализ подтверждает диагноз, поставленный на основе рентгенографического обследования.
Для цитологического исследования 
опухоли проводится биопсия. Процедура выполняется только опытным онкологом-ортопедом. Открытая инцизионная методика получения образцов ткани является более предпочтительной, чем тонкоигольная и трепан-биопсия. Многие специалисты также считают необходимым исследование костного мозга, поскольку его поражение является возможным даже при отсутствии метастазов в костях.
Магнитно-резонансная томография применяется для определения стадии заболевания. Метод позволяет оценить степень поражения мягких тканей, размеры опухоли и ее структуру.
Полимеразная цепная реакция используется при исследовании микроскопических метастазов в периферической крови и костном мозге. Биохимический анализ показывает повышение уровня С-реактивного белка, а также мочевины и креатинина, дисбаланс калия, натрия, кальция и другие характерные для опухоли изменения.
Лечение
Основными методами лечения Саркомы Юинга являются:
- Индукционная химиотерапия;
- Лучевая терапия;
- Хирургическая операция с эндопротезированием.
Комбинированное лечение саркомы Юинга является общепринятым, его длительность варьируется от 18 месяцев до 2-х лет. Химиотерапия обычно включает в себя несколько циклов с применением различных комбинаций следующих препаратов:
- Винкристин;
- Циклофосфан;
- Адриамицин;
- Цисплатин;
- Доксорубицин;
- Дактиномицин;
- Ифосфамид;
- Этопозид;
- Актиномицин.

После операции рекомендовано использование лучевой терапии. Объем и интенсивность определяют в зависимости от успеха предшествующего лечения, его показывает гистологическое исследование. При положительном исходе после завершения терапии пациентов обследуют сначала раз в 2-3 месяца в течение 2 лет, затем каждые 3 года.
Прогноз и успешность лечения
Выживаемость и успех лечения во многом зависят от локализации первичной опухоли. Прогноз благоприятнее при поражении длинных трубчатых костей, новообразования в тканях черепа гораздо труднее поддаются лечению. Локализованная форма саркомы Юинга при своевременной комплексной терапии характеризуется 70% выживаемостью. Прогноз значительно хуже для пациентов, лечение которых началось на стадии метастазирования в костный мозг. В этом случае даже химиотерапия в высоких дозах, тотальное облучение и операция по трансплантации не дают результатов выживаемости более 30%.
Однако методики и протоколы 
химиотерапии постоянно совершенствуются. Совсем недавно успешность лечения саркомы Юинга не превышала 10% от общего числа больных с метастатической формой заболевания. До начала применения цитостатических препаратов показатели 5-летней выживаемость оставались крайне низкими.
В борьбе со злокачественными периферическими опухолями костей и мягких тканей достигнут значительный прогресс. Сейчас можно с уверенностью сказать, Саркома Юинга излечима. Многие пациенты живут полноценной жизнью после завершения терапии, если к комплексному лечению приступают на ранней стадии заболевания.
Читайте также:

