Узи новообразования на коже


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
В последние годы во всем мире отмечается стремительный рост заболеваемости злокачественными новообразованиями кожи, каждый год регистрируется до 3 млн новых случаев рака кожи.
Злокачественные опухоли кожи среди всех злокачественных новообразований человека занимают третье место, уступая раку желудка и легкого. Как и при другой онкологической патологии, вероятность развития заболевания повышается с возрастом: пожилые люди в возрасте старше 70 лет в 7 раз чаще болеют злокачественными опухолями кожи по сравнению с лицами в возрасте от 40 до 49 лет и в 230 раз чаще, чем в возрасте до 40 лет [1].
Злокачественные опухоли кожи по гистологическому строению можно разделить на 3 основные группы: рак (базальноклеточный, карцинома), меланома, саркома. Если рак и меланома возникают из элементов эпителия, то саркома - из соединительнотканных образований кожного покрова.
Рак достигает наибольшей частоты среди всех прочих злокачественных опухолей кожи - 12-14% (3-5 место); поражает почти одинаково часто мужчин и женщин. Показатели заболеваемости колеблются от 50 до 60, а у пожилых 140-145 на 100 тыс. жителей, пик заболеваемости приходится на возраст 60-70 лет [2].
Саркомы встречаются редко (менее 1% от всех злокачественных опухолей), развиваются в возрасте 35-50 лет, локализуются чаще на коже туловища и конечностей. Саркомы возникают на месте многократных травм, рубцов, на фоне туберкулезной волчанки, после лучевой терапии, а также в предшествующих фибромах, ангиофибромах, липомах (трансформация в саркому отмечается в 3-12% случаев).
В структуре злокачественных новообразований кожи на меланому приходится около 10%, причем заболеваемость этой опухолью во всем мире имеет тенденцию к росту на 2,6-11,7% в год, увеличиваясь приблизительно в 2 раза каждые 10-15 лет в первую очередь за счет лиц молодого трудоспособного возраста [3].
До недавних пор меланому кожи относили к заболеваниям с непременным фатальным исходом, однако внедрение в последние годы в практику новых химиои иммунопрепаратов позволило добиться улучшения результатов лечения и в настоящее время меланома кожи считается потенциально излечимым заболеванием при условии раннего выявления и назначения адекватной терапии [4].
Основными прогностическими факторами при меланоме кожи являются такие характеристики первичной опухоли, как ее толщина по Бреслоу (Breslow) и уровень инвазии по Силвен-Кларк (Sylven and Clark) (рис. 1), а также состояние регионарных лимфатических узлов как зоны возможного метастазирования [5].
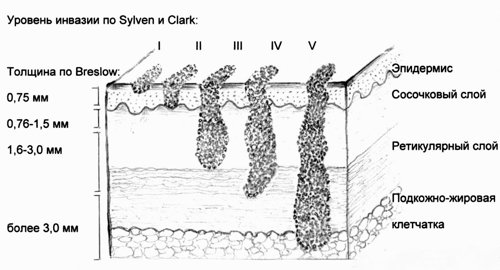
Уровни инвазии по Силвен и Кларк, толщина по Бреслоу.
В настоящее время хирургический метод является основным в лечении первичной меланомы кожи, причем с целью снижения вероятности метастазирования объем иссечения должен определяться толщиной опухоли. Так, при индексе Бреслоу 1,0 мм или меньше требуется отступить от края опухоли на 1,0 см; от 1,0 до 4,0 мм - 2,0 см; более 4,0 мм - более 2,0 см 8.
По общепринятой методике толщину первичной меланомы кожи определяют после ее удаления при гистологическом исследовании. Как следствие, либо возникает необходимость выполнения реэксцизии в соответствии со значением индекса Бреслоу, либо, во избежание повторной операции, планируется заведомо избыточный объем иссечения, что нежелательно с косметической точки зрения, особенно при расположении опухоли на открытых участках тела и лице.
Своевременная оценка местного распространения (толщины и уровня инвазии) опухоли и состояния регионарных лимфатических узлов до начала лечения имеет принципиальное значение, так как не только влияет на выбор адекватного объема операции, но и позволяет планировать адъювантную химио- и иммунотерапию еще на дооперационном этапе.
Такой неинвазивный метод прижизненного исследования тканей, как ультразвуковое исследование (УЗИ) выгодно отличается возможностью количественной оценки структур кожи и в последние 10-15 лет стал активно развиваться благодаря появлению высокочастотных датчиков - 17,5 МГц и более [9], хотя использование избыточного слоя геля позволяет получить детальное изображение слоев кожи и при рабочих частотах от 7,5 до 13,0 МГц. Таким образом, внедрение УЗИ кожи и стандартизация измерений является актуальной задачей.
Целью настоящей работы явилось уточнение возможности дифференциации слоев кожи и дооперационного определения распространенности первичной опухоли по критериям Бреслоу и Силвен-Кларка при исследовании обычными датчиками для поверхностных органов с частотой от 7,5 до 13,0 МГц.
Проанализированы результаты УЗИ 52 пигментных образований кожи у 21 мужчины и 31 женщины в возрасте от 24 до 89 лет (средний возраст 64,5±3,6 года).
Первичная опухоль располагалась на коже головы и шеи в 7 случаях, туловища - в 25, рук - в 14, ног - в 6. Исследования проводились за 8-60 дней до дня операции (в среднем за 26 дней).
При исследовании пользовались методикой, предложенной Г.С. Аллахвердян [10] заключающейся в применении в качестве акустического окна наполненного гелем колечка, накладываемого на кожу в зоне исследуемого образования. Применение колечка вместо стандартной гелевой насадки на датчик полностью исключает фактор сдавливания и без того часто крайне тонкого образования, что приводит к улучшению визуализации и к отсутствию искажений в измерениях.
УЗИ проводили на современных ультразвуковых аппаратах линейными датчиками с частотой от 7,5 до 13,0 МГц в режиме сканирования Small Parts Superficial. С целью оптимизации изображения в серой шкале применяли тканевую гармонику, режим HI ZOOM. Измеряли толщину опухоли в миллиметрах от наиболее поверхностной до наиболее глубокой границы опухоли, анализировали размеры, форму, эхогенность, структуру, контуры, локализацию образования относительно слоев кожи и подкожной жировой клетчатки, наличие дополнительных акустических эффектов, таких как тенеобразование или дистальное усиление эхосигнала. В режиме цветового допплеровского картирования оценивали наличие и характер васкуляризации, в режиме компрессионной эластографии (у 11 пациентов) - жесткость образования.
Эпидермис при УЗИ визуализировался в виде узкой гиперэхогенной полоски с несколько неровным наружным контуром толщиной от 0,03 до 1,0 мм. Минимальная толщина эпидермиса отмечалась на внутренней поверхности плеча и бедра, максимальная - в области крупных суставов и верхней части спины, что согласуется с литературными данными о зависимости толщины эпидермиса человека от локализации.
Описанная в литературе слоистость эпидермиса при исследовании с частотой 17,5 МГц, при частотах 7,5-10,0 МГц не прослеживалась. При частоте 13,0 МГц слоистость эпидермиса определялась нечетко и лишь при большом увеличении в режиме HI ZOOM (рис. 2).
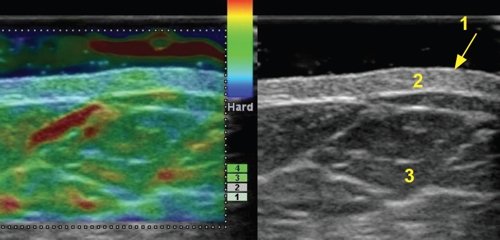
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка.
Дерма визуализировалась в виде полоски повышенной или средней эхогенности однородной структуры толщиной от 0,5 до 4,0 мм (также в зависимости от зоны исследования). Эхогенность дермы обусловлена наличием коллагеновых и эластических волокон. Сосуды в дерме и эпидермисе на неизмененных участках кожи не визуализировались, что объясняется их малым диаметром и низкой скоростью кровотока.
При осмотре в режиме эластографии гелевая прослойка внутри кольца между поверхностью датчика и кожей окрашивалась трехслойно (красный-зеленыйсиний), неизмененный эпидермис - равномерно в голубой цвет. Дерма окрашивалась по смешанному типу с преобладанием голубого цвета и участками зеленого цветов.
Отчетливо дифференцировать слои дермы - сосочковый и ретикулярный, и тем более поверхностную и глубокую зоны сосочкового слоя при исследовании датчиками 7,5-13,0 МГц ни в режиме серой шкалы, ни при эластографии не представлялось возможным.
Подкожно-жировая клетчатка визуализировалась в виде зоны пониженной эхогенности с наличием тонких гиперэхогенных перегородок, являющихся отражением пучков соединительной ткани, переплетающихся и образующих крупнопетлистую сеть, в ячейках которой находится жировая ткань в виде долек. В перегородках находятся коллагеновые волокна, кровеносные и лимфатические сосуды и нервы. В прилегающих к дерме участках подкожно-жировой клетчатки при осмотре в режиме ЦДК визуализировались мелкие артериальные и венозные сосуды. При осмотре в режиме эластографии подкожно-жировая клетчатка окрашивалась мозаично с равным количеством голубого, зеленого и красного цвета. Полученные данные согласуются с представлением о том, что эпидермис и дерма плотнее, чем подкожно-жировой слой.
При УЗИ получено 51 изображение из 52 пигментных образований кожи. В 1 случае пигментное образование не визуализировалось и никаких дополнительных акустических эффектов, утолщения слоев кожи или изменений васкуляризации или жесткости, не отмечалось.
Морфологически исследованные пигментные образования оказались в 22 наблюдениях - базалиомой, в 8 - раком кожи, в 18 - меланомой, в 4 - пигментным невусом.
Базалиома и рак кожи (рис. 3, 4) визуализировались как гипоэхогенные образования, чаще неправильной формы (реже - веретенообразные), имели преимущественно умеренно неоднородную структуру, контур чаще неровный, акустическая тень не определялась, в 1 случае отмечалось дорсальное усиление эхосигнала (при аденокистозной базалиоме вульвы). Толщина базалиомы составляла в среднем 4,9 мм (от 2,3 до 7,0 мм), толщина рака - в среднем 6,1 мм (от 2,1 до 10,0 мм). Во всех образованиях регистрировался кровоток в виде единичных питающих сосудов преимущественно с венозным спектром. При осмотре в режиме эластографии базалиома окрашивалась мозаично, рак кожи в режиме эластографии не исследован.
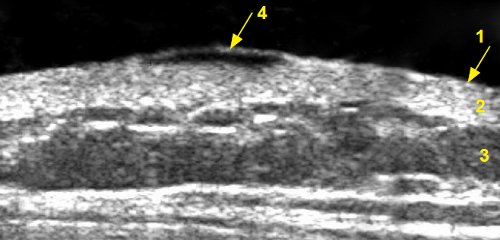
1 - эпидермис, 2 - дерма, 3 - подкожно-жировая клетчатка, 4 - базалиома толщиной 1,0 мм.

Сеть дерматологических клиник
-
Москва, ул. Большая Молчановка, д. 32, стр. 1
- м. Баррикадная (930 м)
- Пн-Пт: c 09:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, ул. Клары Цеткин, д. 33, к. 28
- м. Войковская (1.41 км)
- Пн-Пт: c 08:00 до 22:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Сиреневый б-р, д. 32А
- м. Первомайская (890 м)

Сеть дерматологических клиник
-
Москва, Ярославская ул., д. 4, к. 2
- м. ВДНХ (820 м)
- Пн-Пт: c 08:00 до 22:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, ул. Трёхгорный Вал, д. 12, стр. 2
- м. Улица 1905 года (590 м)
- Пн-Пт: c 09:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Цветной б-р, д. 30, к. 2
- м. Цветной бульвар (100 м)
- Пн-Пт: c 09:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Воронцовская ул., д. 8, стр. 6
- м. Марксистская (260 м)
- Пн-Пт: c 09:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Волгоградский пр., д. 42, к. 12
- м. Текстильщики (470 м)
- Пн-Пт: c 09:00 до 22:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Глухово, ул. Советская, д. 8
- м. Тушинская (12.93 км)
- Пн-Пт: c 08:00 до 21:00
- Сб: c 08:00 до 21:00
- Вc: c 08:00 до 21:00

Сеть дерматологических клиник
-
Москва, Ленинградское ш., д. 47А
- м. Речной вокзал (1.02 км)
- Пн-Пт: c 08:00 до 23:00
- Сб: c 08:00 до 21:00
- Вc: c 08:00 до 21:00

Сеть дерматологических клиник
-
Москва, 2-й Сыромятнический пер., д. 11
- м. Курская (620 м)
- Пн-Пт: c 08:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Нижегородская ул., д. 83, стр. 1
- м. Таганская (4.59 км)
- Пн-Пт: c 08:00 до 23:00
- Сб: c 08:00 до 21:00
- Вc: c 08:00 до 21:00

Сеть дерматологических клиник
-
Москва, Зубовский б-р, д. 35, стр. 1
- м. Парк культуры (530 м)
- Пн-Пт: c 09:00 до 21:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, ул. Лётчика Бабушкина, д. 48Б
- м. Бабушкинская (1.19 км)

Сеть дерматологических клиник
-
Москва, Ленинский пр., д. 90
- м. Новые черемушки (1.97 км)
- Пн-Пт: c 08:00 до 22:00
- Сб: c 08:00 до 22:00
- Вc: c 08:00 до 22:00

Сеть дерматологических клиник
-
Москва, Ленинский пр., д. 66
- м. Университет (880 м)
- Пн-Пт: c 08:00 до 21:00
- Сб: c 10:00 до 18:00
- Вc: c 10:00 до 17:00

Сеть дерматологических клиник
-
Москва, Ленинский пр., д. 146
- м. Юго-Западная (1.1 км)

Сеть дерматологических клиник
-
Москва, Старопетровский пр-д, д. 7А, стр. 22
- м. Войковская (770 м)
- Пн-Пт: c 08:00 до 22:00
- Сб: c 09:00 до 21:00
- Вc: c 09:00 до 21:00

Сеть дерматологических клиник
-
Москва, Большой Власьевский пер., д. 9
- м. Смоленская (640 м)

Сеть дерматологических клиник
-
Москва, пр. Мира, д. 105, стр. 1
- м. ВДНХ (720 м)
- Пн-Пт: c 08:00 до 20:00
- Сб: c 10:00 до 20:00
- Вc: c 10:00 до 20:00
- 1
- 2
- Пациентам
- Дерматологические клиники
- Врачи дерматологи
- Услуги и цены
- Врачам и клиникам
- Добавить клинику
- О проекте
- Контакты
Есть противопоказания. Посоветуйтесь с врачом.

Рубрика: Медицина
Дата публикации: 06.11.2019 2019-11-06
Статья просмотрена: 1123 раза
В статье рассматриваются современные методы ультразвуковых исследований новообразований кожи. Проанализированы основные ультразвуковые характеристики наиболее распространенных дерматологических новообразований.
Ключевые слова: ультразвуковое исследование кожи; ультразвуковые датчики, доброкачественные образования кожи, злокачественные образования кожи, дерма.
Введение
Внастоящее время ультразвуковое исследование широко применяется в дерматологии и дерматокосметологии. Этот метод дает возможность исследовать состояния кожи, подкожной жировой клетчатки, ногтей и даже волос. Применение ультразвука в дерматологии растет в последние годы в связи с развитием новейшего оборудования, работающего с максимальной эффективностью, а также появлением зондов переменной частоты, позволяющих оптимально изучать поверхностные структуры. Среди преимуществ современной аппаратуры также отмечены достаточно легкие датчики, которые могут быть расположены на поверхности кожи в области различных частей тела, даже в анатомически сложных участках. Данное оборудование способствует более детальному изучению анатомических образований кожи и подкожно жировой клетчатки. Это в свою очередь может облегчить диагностику и лечение различных дерматологических заболеваний, среди которых доброкачественные (эпидермальная киста, атерома, киста пилонидальная, пиломатриксома, дерматофиброма, сосудистые аномалии) и злокачественные (плоскоклеточный рак кожи, меланома) новообразования. Применение данного метода открывает перспективы к возможной детализации информации не только в области патологического образования, но и окружающих тканей с целью обеспечения индивидуального подхода к терапии.
Кожа представляет собой самый большой орган человеческого тела, который обеспечивает жизненно важные процессы, такие как: регенерация, регуляция температуры, депо воды, жира, синтез витамина D и имеет открытую структуру. Данный факт способствует тому, что любая травма может легко повлиять на самооценку и качество жизни человека.
Кожа раскрывает такие характеристики человека, как возраст, пол, этническую принадлежность и здоровье. Волосы и ногти являются придатками кожи. Они поддерживают терморегуляцию и имеют защитную функцию, а также социальную роль [1,2].
Ультразвуковое исследование (УЗИ) в дерматологии началось с использования оборудования фиксированной частоты (20–100 MHz) и могло различать только глубокие слои кожи и не способно было детально рассмотреть поверхностные структуры кожи [3,4]. Ультразвуковые аппараты фиксированной частоты отличаются низким проникновением (5–6 мм при 20 МГц, 3 мм при 75 МГц и 1 мм при 100 МГц), а также отсутствием опции цветового допплера.
Проблема глубины проникновения очень актуальна, потому что нормальная кожа на различных участках тела имеет различную толщину. Для примера, толщина только дермы в области спины может превышать 3 мм [5,6].
В настоящее время применяется современное и уникальное оборудование для подробной визуализации кожи. Эти аппараты оснащены мощными процессорами и датчиками с верхним диапазоном частот от 15–22 МГц. На таком оборудовании существуют цветное допплеровское картирование, импульсный допплер. Данная аппаратура снабжена легкими датчиками, которые могут успешно располагаться на коже в разных частях тела. Более того, существуют датчики в форме хоккейной клюшки, позволяющие исследовать поверхность кожи на анатомически сложных участках (лицо, язык, ушная раковина и ногти).
Преимуществом ультразвука переменной частоты является хорошее проникновение и разрешение, а также возможность в реальном времени оценить состояние кожи, определить и измерить кровоток. Информация, предоставленная при ультразвуковом исследовании, в идеале должна отличаться или дополнять то, что уже диагностировано хорошим врачом в клинических условиях.
Таким образом, отчеты дерматологических исследований включают анатомические данные о размере, точном местоположении, кровоснабжении, активности и тяжести кожной патологии. Эта информация может позволить изменить тактику лечения, а также метод и степень хирургического вмешательства, предотвратить рецидивы и определить происхождение (дерматологическое или нет). Этот метод безопасен в применении, не требует введения контраста, отсутствует риск облучения. Следует добавить, что в наше время, высоко информированные пациенты требуют кроме правильно подобранного метода лечения, учитывать все возможные косметические моменты.
Цель данного обзора: дать представление о причинах проведения данного обследования, дать информацию о том, как его выполнять, учитывая технические требования и анатомическое строение кожи. Подробно разобрать ультразвуковую анатомию кожи и подкожно жировой клетчатки. Проанализировать основные ультразвуковые характеристики наиболее распространенных дерматологических новообразований.
В настоящее время для исследования кожи используется оборудование высокого разрешения, которое работает с зондами переменной частоты. В идеале рекомендуемая частота для изучения кожи — 7–15 МГц. При исследовании кожи используется техника, применяемая для локальных поражений кожи. Она состоит из физикального осмотра зоны интереса, а затем нанесения обильного количество геля на исследуемый участок кожи. После осмотра в серой шкале, следует цветовой Доплер. Оценивается степень эхогенности, производиться измерение размера и устанавливается локализация. Затем производиться идентификация и измерение кровотока (распределение сосудов, тип и степень кровотока в сосудах). Обязательно указываются вовлеченные в процесс более глубокие слои мягких тканей. При наличии асимметричных поражений, самая глубокая часть считается основной для измерения толщины при УЗИ обследовании [7,8]. При исследование ногтевых пластин исследованию подвергаются обе стороны ногтевых и около ногтевых пластин [9]. При ультразвуковом исследовании на волосистой части головы основным условием является смещение волос и создание проборов для оптимального контакта между кожей и ультразвуковым датчиком. [8,9] Исследование требует переменной степени освещенности в комнате. Яркое освещение используется для изучения участка кожи вовремя физикального осмотра. Непосредственно при ультразвуковом исследовании обычно используется затемнение в комнате. При наличии множественных пораженных зон используется последовательное освещение и затемнение для того, чтобы быть уверенным в правильном расположении датчика. Настройки оборудования должны включать энергетический Доплер, самые низкие частоты импульсов, а также самые низкие значения фильтра стенок и самые низкие значения PRF. Трехмерные реконструкции (с истечением 5–8 секунд) и цветовые фильтры обычно используются для того, чтобы улучшить представление и более детально изучить полученное изображение [9,10].
Ультразвуковая анатомия кожи
Доброкачественные образования кожи
Эпидермальная киста (ЭК)
Эпидермальные кисты могут быть обусловлены эмбриологическими, травматическими или послеоперационными причинами. Гистологически, эпидермальные кисты состоят из стратифицированного плоского эпителия, и содержат кератин. На УЗИ, эпидермальные кисты хорошо различимы. Неповрежденная эпидермальная киста овальной или округлой формы, анэхогенной или гипоэхогенной структуры. Локализуется в дерме и подкожно жировой клетчатке. Редко, внутри кисты обнаруживаются гиперэхогенные линии, которые представлены фрагментами волоса. Также можно обнаружить гиперэхогенное пятно из-за кальциевого отложения. Гигантские кисты, которые содержат компактный кератин могут выглядеть, как гипоэхогенные, круглые или овальные образования, ‘похожие на луковицу’. Это обусловлено слоистым строением,более яркая эхогенность внутри полости и гипоэхогенные плотные, наружные оболочки. Воспаленные кисты гипоэхогенны и более крупные по размеру. Разрыв кисты при ультразвуковом исследовании характеризуется наличием неправильной или дольчатой формы. Сопровождается усилением эхогенности окружающей подкожной жировой клетчатки, это чаще всего связано с наличием отека. Кератин, который распространяется в окружающую ткань при травматизации кисты, производит реакцию ткани, подобную инородному телу.
Атерома
Киста сальной железы в 90 % случаях располагается на коже волосистой части головы. Атеромы содержат кератин, секрет сальной железы, а иногда и фрагменты волос. На УЗИ, они показаны как одиночные или множественные четкие, анэхогенные или гипоэхогенные структуры, расположенные в дерме и подкожной клетчатке. Внутри кисты могут обнаруживаться соединительнотканные волокна в субэпидермальной области. На УЗИ они могут проявлятся, как гипоэхогенный ободок и гиперэхогенный центр. Этот гиперэхогенный центр обычно состоит из пучков волос или кальциевых отложений, или из обоих частей. Воспаленная атерома при ультразвуковом исследовании характеризуется усиленным кровотоком по периферии кисты [9,11,12].
Киста пилонидальная (ПК)
Эти кисты обычно наблюдаются у мужчин и часто в межъягодичной области. Они могут быть связаны с травмой кожи, а также могут возникать, как самостоятельный элемент. ПК являются следствием обратного проникновения волосяных пучков через кожу, что приводит к растяжению фолликулярного мешка и очень часто к воспалительному процессу. Гистологически они состоят из синусов, выстланных плоским эпителием, содержащим фрагменты волоса, грануляции и воспаление ткани. Часто к ПК присоединяется бактериальная флора, что приводит к нагноению кисты. При ультразвуковом исследовании она представлена гипоэхогенной псевдокистой овальной формой. Они расположены в дерме и гиподерме. Воспаленные ПК показывают усиленную васкуляризацию по периферии. Важно отметить, что ультразвук позволяет определить степень воспалительного процесса. Может детально определить строение кисты, встречаются многокамерные кисты. Все это очень важно для планирования хирургического лечения [2,6,13,14].
Пиломатриксома
Это доброкачественные опухоли, развивающиеся из матрикса волоса. Их также называют кальцифицирующимися эпителиомами Малерба. Они наблюдаются чаще всего у детей и молодых людей. Преимущественно локализуются на волосистой части головы, шее и конечностях. Гистологически пиломатриксомы состоят из безъядерных клеток плоского эпителия, и гигантских клеток инородных тел. Оболочка кисты состоит из базолоидных клеток с базофильнными ядрами. Внутри опухоли очень часто отмечаются отмершие клетки кожи, кальцификаты и гигантские клетки инородных тел. Клинически неправильный диагноз сообщается до 56 % случаев [2,6,15]. При ультразвуковом исследовании данные образования могут показать широкий спектр проявлений. Наиболее распространенной ультразвуковой картиной является ‘мишень ’, когда гипоэхогенный ободок и гиперэхогенный центр. Чаще всего визуализируются в дерме и гиподерме. В центре образования при ультразвуковом исследовании могут определятся гиперэхогенные пятна. Это вызвано отложением кальция. При ультразвуковом исследовании, эти кальцинированные пятна дают симптом задней акустической тени. Кальций является ключевым элементом для диагностики этих опухолей, в 80 % случаев именно этот признак позволяет дифференцировать это образование [16–19]. На Цветном допплере пиломатриксомы показывают переменную степень кровоснабжения, от гиповаскулярных к гиперваскулярным типам. При гиперваскулярной форме кровотока отмечается усиленный наружный (на оболочке) и внутренний (в центре) кровоток. При физикальном осмотре они могут даже имитировать гемангиомы. В более редких случаях пиломатриксома представлена полностью кальцинированным образованием, при этом на УЗИ это выглядит как гиперэхогенный узелок с задней акустической тенью. Пиломатриксома может представлять собой анэхогеную кисту с гиперэхогенным твердым узелком. Узел представлен крошечным гиперэхогенным пятном, окруженным септами, которые соединяют его с гипоэхогенной толстой, волокнистой стенкой [2,6,15–19].
Дерматофиброма
Это фиброзная опухоль, обычно локализуется в области нижних конечностях или на туловище преимущественно у женщин среднего возраста. Она также называется фиброзной гистиоцитомой. Дерматофиброма является реакцией кожи на травму или укусы насекомого, но может быть и первичным, самостоятельным образованием. Гистологически состоят из шпинделя клетки, гиалиновых коллагеновых стром, рассеянный липид-Ладена, гистиоцитов, многоядерных гигантских клеток и гемосидериновых отложений. При ультразвуковом исследовании, они представлены как образования не правильной или овальной формы. Гипоэхогенной и неоднородной структуры. Располагаются в дерме. Кровоснабжение гиповаскулярное с низкой скоростью кровотока [6].
Сосудистые аномалии
Классификация Mulliken и Glowacki, предложенная в 1982, подразделяется на 2 основных типа сосудистых аномалий:
Гемангиомы младенчества — это самые часто встречающиеся сосудистые образования мягких тканей у детей. Гистологически состоят из пролиферации эндотелия. Проявляются они сразу после рождения, могут локализоваться на различных участках тела. Характеризуются активным ростом сразу после рождения и в течение первых 1- 2 лет жизни. Затем наблюдается медленный период регрессии, который обычно длится от 4 до 5 лет. Эхографически гемангиомы различаются по фазе роста и развития. В фазе быстрого роста они представлены как гипоэхогенные солидные образования с усиленным кровотоком. В них можно различить артериальные и венозные сосуды, а иногда артериовенозные шунты. Во время фазы частичной регрессии часть гемангиомы превращается в гиперэхогенное, неправильной формы образование со сниженным кровотоком. В фазе полной регрессии гемангиома становится гиперэхогенной и гиповаскулярной [2,6].
Сосудистые пороки развития
Это аномальные разрастания сосудистой сети, и они не являются истинной опухолью. Они могут быть классифицированы согласно типу сосудов. На артериальные, венозные, капиллярные, лимфатические или смешанные. Также, они разделяется на сосудистые образования с высокой скоростью кровотока (артериальные и артериовенозные) и с низкой скоростью кровотока (венозные, капиллярные и лимфатические). На УЗИ, сосудистые мальформации обычно присутствует в центре анэхогенных протоков или лакунарных кистозных областях. Капиллярные мальформации с низкой скоростью кровотока можно распознать, как гиперэхогенные островки в гиподерме или гипоэхогенные зоны в дерме. Ультразвуковое исследование позволяет контролировать динамику лечения, а также выбрать правильную тактику лечения (эмболизация, склеротерапия, хирургическое иссечение или лазерная коагуляция). Такие возможности ультразвука позволяют реже прибегать к другим видам исследования, таким как МРТ. Исключением являются случаи со множественным поражением или вовлечением в процесс глубоких слоев ткани [2,6].
Вывод
Ультразвуковое исследование помогает в дифференциальной диагностике большинства кожных новообразований. Это облегчает подбор методов лечения и планирование хирургического вмешательства. УЗИ в полной мере отражает активность и тяжесть общей картины кожных образований, а также может предотвратить рецидивы повторного роста. Наконец, ранняя диагностика и подробная анатомическая информация об новообразовании может улучшить косметический прогноз.
- Farinelli N, Berardesca E: The skin integument: Variation relative to sex, age, race, and body region. In: Serup J, Jemec GBE, Grove GL (eds): Handbook of Non-Invasive Methods and the Skin, (ed2) Boca Raton, FL, Taylor & Francis. 2006. P. 27–31.
- Wortsman X: Common applications of dermatologic sonography. J Ultrasound Med. 2012. Vol. 31. №.1. P. 97–111.
- Fornage BD, McGavran MH, Duvic M, et al: Imaging of the skin with 20-MHz US. Radiology. 1993. №.189. P.69–76.
- Desai TD, Desai AD, Horowitz DC, et al: The use of high-frequency ultrasound in the evaluation of superficial and nodular basal cell carcinomas. Dermatol Surg. 2007. №.33. P.1220–1227
- Wortsman X, Wortsman J: Clinical usefulness of variable-frequency ultrasound in localized lesions of the skin. J Am Acad Dermatol. 2010. №.62. P.247–256
- Wortsman X: Sonography of cutaneous and ungual lumps and bumps. Ultrasound Clin. 2012.
- Aldrete JA: Modifications to the post anesthesia score for use in ambulatory surgery. J Perianesth Nurs. 1998. №.13. P.148–155
- Wortsman X, Wortsman J, Soto R, et al: Benign tumors and pseudotumors of the nail: A novel application of sonography. J Ultrasound Med. 2010. №.29. P.803–816
- Wortsman X, Wortsman J, Matsuoka L, et al: Sonography in pathologies of scalp and hair. Br J Radiol. 2012. №.85. P.647–655
- Gniadecka M: Effects of ageing on dermal echogenicity. Skin Res Technol. 2001. №.7. P.204–207
- Folpe AL, Reisenauer AK, Mentzel T, et al: Proliferating trichilemmal tumors: Clinicopathologic evaluation is a guide to biologic behavior. J Cutan Pathol. 2003. №.30. P. 492–498
- Chang SJ, Sims J, Murtagh FR, et al: Am J Neuroradiol. 2006. №.27. P.712–714
- Harlak A, Mentes O, Kilic S, et al: Sacrococcygeal pilonidal disease: Analysis of previously proposed risk factors. Clinics. 2010. №.65. P.125–131
- Mentes O, Oysul A, Harlak A, et al: Ultrasonography accurately evaluates the dimension and shape of the pilonidal sinus. Clinics. 2009. №.64. P.189–192
- Roche NA, Monstrey SJ, Matton GE: Pilomatricoma in children: Common but often misdiagnosed. Acta Chir Belg. 2010. №.110. P.250–254
- Hwang JY, Lee SW, Lee SM: The common ultrasonographic features of pilomatricoma. J Ultrasound Med. 2005. №.24. P.1397–1402
- Choo HJ, Lee SJ, Lee YH, et al: Pilomatricomas: The diagnostic value of ultrasound. Skeletal Radiol. 2010. №.39. P.243–250
- Solivetti FM, Elia F, Drusco A, et al: Epithelioma of Malherbe: New ultrasound patterns. J Exp Clin Cancer Res. 2010. №.29. P.42
- Wortsman X, Wortsman J, Arellano J, et al: Pilomatrixomas presenting as vascular tumors on color Doppler ultrasound. J Pediatr Surg. 2010. №.45. P.2094–2098
Читайте также:

