Уротелиальный рак клинические рекомендации
Уротелиальный рак (карцинома) — это злокачественная опухоль, которая развивается из уротелия (эпителия, который покрывает мочевыводящие пути). Данное заболевание может развиваться на уровне чашечно-лоханочной системы почки, мочеточника, мочевого пузыря и уретры. Именно в этих отделах присутствует уротелий. Обычно опухоль возникает у людей от 50 до 80 лет. Мужчины заболевают чаще чем женщины. В 90-95% случаев поражается мочевой пузырь.
- Этиология
- Клиническая картина
- Классификация
- Диагностика
- Как лечить заболевание
- Медицинское наблюдение после лечения и прогноз
Этиология
Риск развития уротелиального рака возрастает в следующих случаях:
- Воздействие ароматических аминов. Данные вещества являются канцерогенными и образуются в различных производственных процессах. К ним относится нефтяная, лакокрасочная, химическая и угольная промышленность. Как правило, уротелиальный рак развивается при длительном контакте с данными канцерогенами.
- Курение. Сигаретный дым повышает риск развития опухоли по различным данным до семи раз.
- Прием некоторых лекарственных препаратов. Имеются основания полагать, что длительный прием некоторых обезболивающих средств и цитостатического препарата — циклофосфамида может вызвать уротелиаальный рак.
- Облучение мочевыделительной системы с целью лечения опухолей другой локализации. Заболевание развивается спустя много лет после воздействия на человека поражающего фактора.
В некоторых странах мира (Судан, Египет) распространены гельминты (шистосомы), которые проникают в мочевыделительную систему, вызывая ее повреждения. Это может способствовать онкологическому перерождению уротелия. Однако Россия не является страной, эндемичной по данному паразитическому заболеванию, поэтому этот механизм не актуален.
Клиническая картина
Чаще всего уротелиальный рак проявляется безболезненной макро- или микрогематурией, то есть кровью в моче в больших или малых количествах. В некоторых случаях может наблюдаться учащенное мочеиспускание, императивные (неотложные, сильные) позывы, боль и жжение при опорожнении мочевого пузыря. Если опухоль находится в области мочеточника или лоханки почки, может отмечаться пальпироваться одностороннее опухолевидное образование в области поясницы, сопровождающееся болью в боку.
Помимо местных симптомов, указывающих на поражение мочевыделительной системы, у пациентов могут возникать системные признаки, общие для многих онкологических заболеваний. К ним относят потерю массы тела, слабость вялость, тошноту, лихорадку. Данные проявления развиваются обычно на поздних стадиях рака.
Классификация
Существуют несколько основных подходов к классификации уротелиального рака. Всемирная организация здравоохранения разделяет данное заболевание на три степени, в зависимости от уровня злокачественности.
В клинической практике наиболее распространена система TNM, которая учитывает характеристики первичной опухоли, состояние лимфоузлов и отдаленные метастазы. На основании этой системы выделяют четыре стадии заболевания.
Также существует морфологическая классификация рака, в которой выделяют следующие формы:
- Высокодифференцированная папиллярная уротелиальная карцинома.
- Низкодифференцированная папиллярная уротелиальная карцинома.
- Плоская неинвазивная уротелиальная карцинома.
- Инвазивная уротелиальная карцинома.
Также существуют редкие морфологические типы уротелиального рака. К ним относятся: гнездный, лимфоэпителиомоподобный и микропапиллярный варианты.
Диагностика
Для диагностики уротелиального рака рекомендуется проводить следующие лабораторно-инструментальные методы исследования:
- Цистоскопия с биопсией.
- Цитологическое исследование мочи.
- Ультразвуковое исследование мочевого пузыря.
- Мультидетекторная компьютерная урография.
- Магниторезонансная томография (МРТ).
- Уретеропиелоскопия с биопсией — эндоскопическое исследование просвета мочеточника и лоханки почки с взятием образца тканей для гистологического исследования.
- Дополнительно выполняется общий анализ крови, мочи, биохимический анализ крови, коагулограмма.
При необходимости, в план обследования могут быть включены и другие методы, а также назначены консультации профильных специалистов. Диагностический этап является чрезвычайно важным, так как он позволяет определить точную форму рака, определить стадию и подобрать эффективное лечение.
Как лечить заболевание
Лечение уротелиального рака зависит от его расположения, стадии и вида. В случае небольших высокодифференцированных опухолей мочевого пузыря золотым стандартом является трансуретральная резекция. Это эндоскопическое вмешательство в полость органа с доступом через уретру. Операция малотравматична. Также возможно лазерное удаление опухолевой ткани. После проведения данных операций пациенту необходимо регулярно проводить цитологическое исследование мочи и цистоскопию. Низкодифференцированный инвазивный рак требует более радикального метода — резекции мочевого пузыря или цистэктомии. При частых рецидивах используется введение в полость органа бацилл Кальмета-Герена (БЦЖ), которые вызывают разрушение опухолевых клеток.
Если опухоль располагается в районе верхних мочевых путей, то выполняется радикальная нефруретерэктомия. Данная операция подразумевает резекцию мочеточника совместно с мочевым пузырем. Кроме того, как правило, хирург удаляет лимфатические узлы.
По показаниям назначается до- и послеоперационная терапия цитостатическими препаратами, содержащими платину. Лучевая терапия также может применяется в сочетании с хирургическим лечением.
Медицинское наблюдение после лечения и прогноз
После лечения уротелиального рака требуется контроль за состоянием пациента с целью раннего выявления возможного рецидива. Пациенту необходимо регулярно проводить цистоскопию и цитологическое исследование мочи. При необходимости назначают и другие методы диагностики, например, УЗИ мочевого пузыря. Точный план наблюдения составляет лечащий врач.
Выживаемость пациентов, в первую очередь, определяется стадией процесса и степенью дифференцировки клеток уротелиального рака. При инвазивной опухоли на последних стадиях пятилетняя выживаемость составляет около 10-50%. Еще одним фактором, влияющим на последующий прогноз, является возраст. Пожилые люди имеют худшие показатели выживаемости по сравнению с молодыми. Наилучших результатов можно добиться при выявлении начальной стадии уротелиальной карциномы и хорошем ответе на проводимое лечение. В такой ситуации зачастую удается достичь длительной ремиссии.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
УРОТЕЛИАЛЬНЫЙ РАК ВЕРХНИХ МОЧЕВЫВОДЯЩИХ ПУТЕЙ
Год утверждения (частота пересмотра): 2020
- Общероссийский национальный союз "Ассоциация онкологов России" - Общероссийская общественная организация "Российское общество онкоурологов" - Общероссийская общественная организация "Российское общество клинической онкологии" - Общероссийская общественная организация "Российское общество урологов"
Одобрено Научно-практическим Советом Минздрава РФ
ВОЗ - Всемирная организация здравоохранения
КТ - компьютерная томография
ЛТ - лучевая терапия
МКБ-10 - Международная классификация болезней 10-го пересмотра
МРТ - магнитно-резонансная томография
МСКТУ - мультиспиральная компьютерная томографическая урография
РНУ - радикальная нефроуретерэктомия
УРВМП - уротелиальный рак верхних мочевыводящих путей
CIS - carcinoma in situ, карцинома in situ
ECOG - Восточная объединенная группа онкологов
FISH - флуоресцентная in situ гибридизация
** - жизненно необходимые и важнейшие лекарственные препараты
# - препарат, применяющийся вне показаний (офф-лейбл)
Термины и определения
Адъювантная химиотерапия - лекарственная терапия, проводимая после выполнения радикальной операции, направленная на уничтожение отдаленных микрометастазов с целью увеличения безрецидивной и общей выживаемости пациентов.
Второй этап реабилитации - реабилитация в стационарных условиях медицинских организаций (реабилитационных центров, отделений реабилитации), в ранний восстановительный период течения заболевания, поздний реабилитационный период, период остаточных явлений течения заболевания.
Неоадъювантная химиотерапия - лекарственная терапия, проводимая непосредственно перед хирургическим удалением первичной опухоли для улучшения результатов операции или лучевой терапии.
Нефроуретерэктомия - операция по удалению почки и мочеточника целиком (включая интрамуральный отдел мочеточника), в ряде случаев требующая одновременного выполнения резекции мочевого пузыря.
Первый этап реабилитации - реабилитация в период специализированного лечения основного заболевания (включая хирургическое лечение/химиотерапию/лучевую терапию) в отделениях медицинских организаций по профилю основного заболевания.
Предреабилитация (prehabilitation) - реабилитация с момента постановки диагноза до начала лечения (хирургического лечения/химиотерапии/лучевой терапии).
Третий этап реабилитации - реабилитация в ранний и поздний реабилитационный периоды, период остаточных явлений течения заболевания в отделениях (кабинетах) реабилитации, физиотерапии, лечебной физкультуры, рефлексотерапии, мануальной терапии, психотерапии, медицинской психологии, кабинетах логопеда (учителя-дефектолога), оказывающих медицинскую помощь в амбулаторных условиях, а также выездными бригадами на дому.
1. Краткая информация
1.1 Определение заболевания или состояния (группы заболеваний или состояний)
Уротелиальный рак занимает 4-е место по распространенности злокачественных опухолей после рака предстательной железы, молочных желез, легкого и колоректального рака [1]. Данный вид опухоли может возникать как в нижних мочевыводящих путях (мочевой пузырь или уретра), так и в верхних (чашечно-лоханочная система почки или мочеточник).
1.2 Этиология и патогенез заболевания или состояния (группы заболеваний или состояний)
Уротелиальный рак верхних мочевыводящих путей (УРВМП) представляет собой более агрессивную по своей природе опухоль, так, 60% УРВМП на момент установления диагноза представлены инвазивными формами, у 7% пациентов есть метастазы, в то время как при раке мочевого пузыря инвазивные формы встречаются в 15 - 25% случаев [2, 3]. Пик заболеваемости приходится на 70 - 90 лет, при этом УРВМП в 3 раза чаще встречается у мужчин, чем у женщин [4].
Наследственные случаи УРВМП связаны с наследственным неполипозным колоректальным раком [5]. Пациенты с подтвержденным высоким риском развития неполипозного колоректального рака должны пройти секвенирование ДНК, как и члены их семей [6]. У 98% пациентов с УРВМП, ассоциированным с синдромом Линча, по данным иммуногистохимического анализа была выявлена мутация гена, которая проводит к потере экспрессии белка, отвечающего на предрасположенность к развитию нарушений системы MMR (mismatch repair) (у 46% пациентов отмечалась микросателлитная нестабильность, у 54% - микросателлитная стабильность) [7]. Большинство опухолей развивались у носителей мутации MSH2 [8].
В настоящее время ряд факторов окружающей среды оказывает влияние на развитие УРВМП [9]. Однако опубликованные данные, подтверждающие роль этих факторов, недостаточно достоверны, за исключением влияния курения и аристолоховой кислоты. Курение увеличивает риск развития УРВМП с 2,5 до 7 [10]. Профессиональная деятельность, связанная с определенными ароматическими аминами (лакокрасочная, текстильная, химическая, нефтяная и угольная промышленность), также является фактором риска [9]. У людей, занятых на таких производствах, реализуется карциногенный эффект определенных химических веществ (бензидин и 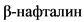
). Экспозиция составляет приблизительно 7 лет, с латентным периодом до 20 лет. Риск развития УРВМП после контакта с ароматическими аминами повышается в 8 раз [9].
Аристолоховая кислота - нитрофенантренкарбоновая кислота, вырабатываемая растениями рода Aristolochia, оказывает множественное влияние на мочевыводящие пути. Аристолоховая кислота необратимо повреждает проксимальные канальцы почек, что приводит к хроническому тубулоинтерстициальному нефриту, в то время как мутагенные свойства этого химического канцерогена приводят к развитию УРВМП [11, 12]. Аристолоховая кислота также связана с развитием рака мочевого пузыря, почки, гепатоцеллюлярной карциномы и внутрипеченочной холангиокарциномы [13]. Известны 2 пути воздействия аристолоховой кислоты: загрязнение сельскохозяйственных продуктов растениями рода Aristolochia (Кирказон) (например, случай балканской эндемической нефропатии [14]) и прием средств на основе этих растений [15, 16]. Травы рода Aristolochia используются во всем мире, особенно в традиционной китайской медицине и в Тайване [17]. У менее чем 10% людей, подвергшихся воздействию аристолоховой кислоты, развивается УРВМП [11].
1.3 Эпидемиология заболевания или состояния (группы заболеваний или состояний)
Наибольшее число случаев (90 - 95%) уротелиального рака представлены раком мочевого пузыря, УРВМП встречается гораздо реже - в 5 - 10% случаев [19, 20], в западных странах ежегодная заболеваемость УРВМП составляет почти 2 случая на 100 тыс. населения. За последние несколько десятилетий этот показатель вырос за счет лучшей выявляемости и увеличения выживаемости пациентов раком мочевого пузыря [2]. Опухоли лоханки почки встречаются в 2 раза чаще, чем опухоли мочеточника. Сопутствующая карцинома in situ (carcinoma in situ, CIS) верхних мочевыводящих путей диагностируется с частотой от 11 до 36% [2]. У 17% пациентов с УРВМП также выявляют рак мочевого пузыря [21]. Рецидив заболевания в мочевом пузыре встречается у 31 - 50% пациентов, страдающих УРВМП [22], в то время как рецидив в лоханке с контралатеральной стороны - только в 2 - 6% случаев [23].
1.4 Особенности кодирования заболевания или состояния (группы заболеваний или состояний) по международной статистической классификации болезней и проблем, связанных со здоровьем
По Международной статистической классификации болезней 10-го пересмотра (МКБ-10) такие опухоли классифицируются в соответствии с органом первичного происхождения новообразования:
- C65 - злокачественное новообразование почечных лоханок;
- C66 - злокачественное новообразование мочеточника.
1.5 Классификация заболевания или состояния (группы заболеваний или состояний)
Более 95% уротелиальных раковых опухолей развиваются из уротелия и относятся к УРВМП или к раку мочевого пузыря. Что касается УРВМП, морфологические варианты описаны как более часто встречаемые при уротелиальных опухолях почки. Эти варианты относятся к опухолям высокого злокачественного потенциала (high-grade) и соответствуют одному из следующих вариантов: микропапиллярному, светлоклеточному, нейроэндокринному или лимфоэпителиальному. Рак собирательных протоков имеет сходные характеристики с УРВМП благодаря общему эмбриональному происхождению.
Опухоли верхних мочевыводящих путей с неуретральной морфологической структурой довольно редки. Эпидермоидный рак верхних мочевыводящих путей диагностируется менее чем в 10% случаев опухолей чашечнолоханочной системы и еще реже наблюдается при опухолях мочеточника. Другие морфологические типы представлены аденокарциномой ( 2 см или несколько метастазов в лимфатических узлах;
*Импакт фактор за 2018 г. по данным РИНЦ
Журнал входит в Перечень рецензируемых научных изданий ВАК.
Читайте в новом номере
R.A. Gafanov, A.G. Dzidzaria, I.B. Kravtsov, S.V. Fastovets
The Russian Scientific Center of Roentgenology and Radiology, Moscow
Urothelial carcinoma is one of the most common malignancies in the developed countries. Although 50–75% of new cases are diagnosed with non–muscle-invasive malignancy, most patients will develop a recurrent disease, with further development of muscle-invasive or metastatic form. For such patients clinical outcomes remain unsatisfactory, although recent therapeutic advances have brought new hope to the field. This publication will discuss the main systemic treatment options available for the treatment of patients with advanced disease. The review begins with traditional chemotherapy, which remains the first line option for many patients. The second section will focus on the evolving landscape of immunotherapy, in particular, on approved checkpoint inhibitors and the problems associated with the use of these agents. Finally, we address advances in targeted treatments, including angiogenesis and fibroblast growth factor receptor (FGFR) inhibitors as well as antibody-drug conjugates. Given the lack of predictive data for the treatment response, studies are continuing to develop biomarkers or molecular profiles that can optimize the choice of treatment for patients.
В статье обсуждаются основные варианты системной терапии пациентов с прогрессирующим уротелиальным раком. Описана традиционная химиотерапия, ландшафтная иммунотерапия. Рассмотрены достижения в таргетных методах лечения, включая ингибиторы рецептора фактора роста фибробластов, а также конъюгаты моноклональных антител.

В свое время появление химиотерапевтического агента цисплатина вызвало большие надежды для лечения уротелиального рака, подобно тому оптимизму, который мы сейчас наблюдаем по поводу ингибиторов иммунных контрольных точек. Однако, несмотря на первые обнадеживающие данные крупных рандомизированных исследований, доказано, что плато терапевтического ответа и выживаемости достигается с использованием комбинаций химиопрепаратов. Схема MVAC (метотрексат, винбластин, доксорубицин и цисплатин) продемонстрировала клиническую активность [6] и преимущество в выживаемости по сравнению с другими комбинированными методами лечения [7]. Несмотря на долгий, в несколько десятилетий, исследовательский поиск эффективных комбинаций химиопрепаратов, ни одна из них не смогла превзойти MVAC по показателю выживаемости. Основным положительным результатом в химиотерапии стало снижение токсичности с введением в практику комбинации гемцитабина с цисплатином (GC) в качестве стандарта лечения: уменьшилась частота мукозита и нейтропенической лихорадки у пациентов с уротелиальным раком [8].
Только для зарегистрированных пользователей
Онкологический процесс может начать развиваться в любом органе человека. У людей среднего возраста, по большей части мужчин, нередко диагностируется уротелиальная карцинома мочевого пузыря. Это опасное заболевание несёт серьёзную угрозу жизни человека. Для того, чтобы не допустить раннего летального исхода, необходимо знать первые признаки недуга. Это поможет своевременно его выявить и предпринять экстренные меры для устранения.
Чаще всего, в 90% случаев, онкоопухоли локализуются в эпителиальном слое мочевого пузыря. В их образовании непосредственное участие принимают слизистые клеточные структуры, которые в медицинской терминологии называют уротелий или переходные. Поэтому такая форма патологии имеет 2 названия – переходноклеточный или уротелиальный рак мочевого пузыря.
Уротелиальный рак мочевого пузыря
От того, в какой именно части стенки мочевика зародился онкологический процесс, выделяют 2 вида карцином:
- Поверхностная. Развивается из самых верхних, слизистых, клеток, выстилающих изнутри мочевой пузырь. Эта разновидность онкоопухоли диагностируется чаще всего.
- Инвазивная. Аномальные клеточные структуры проникают глубоко в стенки органа, поражая мышечные структуры.
Частота возникновения патологического состояния такого типа обуславливается функциональной нагрузкой, возложенной на моченакопительный орган. Когда он пустой, выстилающие его переходные клетки располагаются плотными слоями, а после наполнения жидкостью и растягивания перераспределяются в один ряд. В связи с этим в контакт с токсичными отходами, содержащими канцерогены, вступают все поверхностные клеточные структуры. Длительное воздействие мочи провоцирует в клетках начало их трансформации (изменения строения) и приводит к аномальному бесконтрольному росту и появлению агрессивности.
Классификация: виды, типы и формы карциномы
Чтобы не ошибиться в подборе наиболее адекватного в каждом конкретном случае протокола лечения, специалист должен знать, по какому типу происходит развитие онкоопухоли. Для систематизации этих данных все карциномы принято классифицировать по нескольким критериям.
Так онкоопухоль, развившуюся из поверхностных переходных клеток эпителиального слоя подразделяют на 3 гистологические формы:
- Уротелиальная карцинома мочевого пузыря g1. Это высокодифференцированное новообразование с низкой злокачественностью. Изменения в клеточных структурах незначительны, поэтому большинство из них не утратило способности к нормальному функционированию. Высокодифференцированный уротелиальный рак мочевого пузыря отличается замедленным ростом, также он не склонен к прорастанию. Онкоопухоль такого типа лучше всего поддаётся полному излечению.
- Уротелиальная карцинома мочевого пузыря g2. Умеренно дифференцированный тип патологии, поражающий поверхностные эпителиальные структуры мочевого пузыря практически полностью. Клетки этой разновидности онкоопухоли приобретают значительные отличия в строении от нормальных и более быстрый рост, чем высокодифференцированные. Из них формируется первичный злокачественный очаг.
- Уротелиальная карцинома мочевого пузыря g3. Низкодифференцированная опухоль, с высокой степенью агрессии. Все без исключения здоровые клетки эпителия при этой форме патологического состояния подвергаются мутации. Уротелиальная карцинома мочевого пузыря низкой дифференциации характеризуется быстрым ростом и активным метастазированием.
Гистологический тип ракового новообразования оказывает непосредственное влияние на объём оперативного вмешательства, необходимого для максимально эффективной терапии. Также опухоль такого типа классифицируют и по внешнему виду. Здесь выделяется папиллярная уротелиальная карцинома мочевого пузыря, выглядящая как бородавчатые наросты на внутренней поверхности органа. В некоторых случаях у них может присутствовать явно выраженная ножка. Второй разновидностью, образующейся значительно реже, является язвенная опухоль, внешне похожая на имеющую размытые очертания воспалённую язву.
Исходя из степени распространённости в толщину стенок опухоли, карциному делят на 3 вида:
- Неинвазивный папиллярный уротелиальный рак мочевого пузыря. Он локализуется на внутренней слизистой поверхности мочевого пузыря. Опухоль менее агрессивна и не даёт метастаз.
- Инвазивная уротелиальная карцинома мочевого пузыря. Злокачественные структуры активно прорастают в глубокие слои мышц моченакопительного органа.
- Метастатическая. Аномальные клетки проникают в лимфоток и разносятся лимфой по всему организму, достигая даже самых отдалённых его участков.
В переходноклеточном новообразовании, независимо от характера его развития и типа роста, наряду с плоскоклеточной метаплазией встречаются участки с железистой. Если преобладают плоскоклеточные аномальные структуры, специалисты отмечают более неблагоприятное течение недуга.
Стадии уротелиального рака мочевого пузыря
Как и любая другая онкология, карцинома, развивающаяся из уротелиальных клеток эпителия, не возникает одномоментно. Для того, чтобы полностью озлокачествиться, она должна пройти несколько этапов.
Выделяют следующие стадии рака мочевого пузыря такого типа:
- 1 степень. Аномальные структуры располагаются исключительно на поверхности эпителия. Мышечные волокна на этом этапе не повреждаются, также не происходит метастазирования в регионарные лимфоузлы. На этой стадии можно достаточно легко справиться с недугом, однако выявление его в это время большая редкость и чаще всего бывает случайной находкой.
- 2 степень. Онкоопухоль начинает прорастать в мышечные слои. Нередко оказываются поражёнными и лимфоузлы, но в близлежащие ткани и органы метастазы не прорастают. На этом этапе болезнь выявляется чаще, так как у большинства людей появляется в моче кровь, что требует проведения медицинского обследования.
- 3 степень. Карцинома, состоящая из уротелиальных клеток, распространяется по всему органу, окружающим его лимфоузлам и близлежащим органам. Прогноз болезни на этом этапе значительно ухудшается, а благоприятный результат болезни зависит исключительно от особенностей организма онкобольного.
- 4 степень. Она по праву считается самой опасной, так как не поддаётся радикальному хирургическому лечению. Метастазы прорастают в самые отдалённые участки организма. Лечение в этом случае может быть только паллиативным, то есть направленным не на избавление от онкоопухоли, приводящее к полному выздоровлению, а на уменьшение мучительной симптоматики.
Важно! Стадия развития уротелиального рака мочевого пузыря оказывает непосредственное влияние на выбор терапевтической методики. Онкобольным эта информация необходима для того, чтобы они имели возможность представлять предстоящий вариант лечения и психологически настроиться на длительную и трудную борьбу с недугом.
Причины возникновения уротелиального рака мочевого пузыря
Точных причин, способных спровоцировать появление в мочевом пузыре карциномы уротелиального типа, на сегодняшний день не выявлено, однако существуют убедительные доказательства того, что на её возникновение непосредственное влияние оказывают канцерогены. Чаще всего, до половины случаев, опухоль мочевого пузыря, развивающуюся из уротелиальных клеток эпителия, диагностируют у курильщиков. Причём в основном страдают те люди, у которых функциональный полиморфизм (многообразие форм) N-ацетилтрансферазы-2 (системы, отвечающей за детоксикацию) менее выражен. Чтобы узнать о наличии этой генетической патологии, достаточно сдать специальный анализ крови.
Существует и несколько факторов риска, при наличии которых в жизни пациента уротелиальная карцинома мочевого пузыря разовьётся очень быстро:
- длительные задержки мочи при психологических или физиологических проблемах с мочеиспусканием;
- бесконтрольный приём некоторых лекарственных препаратов;
- проводимая ранее лучевая терапия органов малого таза;
- врождённые дефекты моченакопительного органа;
- хронические воспалительные процессы в мочевом пузыре;
- работа на химических производствах;
- злоупотребление алкоголем.
Важно! Минимизировать риск развития рака мочевого пузыря можно только в том случае, если устранить факторы, способные спровоцировать недуг. Если это невозможно, как в случае с проводимыми ранее курсами ЛТ, необходимо максимально повысить внимание к состоянию своего здоровья и при появлении малейших тревожных признаков обращаться к врачу за консультацией.
Симптомы и проявление уротелиальной карциномы мочевого пузыря
Опасность рака мочевого пузыря заключается в его практически бессимптомном протекании на начальных этапах развития онкологического процесса, когда можно добиться полного выздоровления пациента. Основной патологический признак, кровь в моче, появляется только на 2 стадии, но в это время терапевтические мероприятия становятся намного сложнее и шансы на жизнь у человека значительно сокращаются.
Помимо гематурии о том, что развивается уротелиальный рак мочевого пузыря, предположительно может сказать следующая симптоматика:
- частые позывы помочиться и ночное (а на более поздних стадиях и дневное) недержание мочи;
- чувство жжения в промежности или лобковой области;
- болезненность во время мочеиспускания;
- появление в нижней части спины болей;
- неожиданные спазмы мочевого пузыря.
Необходимо помнить! Все эти признаки сходны с симптоматикой уретрита, цистита или простатита, но если они появились, следует немедленно обратиться к врачу, чтобы определить истинную причину, спровоцировавшую появление негативной симптоматики. Только своевременное обнаружение патологического процесса даст человеку шансы на дальнейшую жизнь.
Диагностика заболевания
При появлении у человека признаков, свидетельствующих о том, что у него, возможно, развивается уротелиальный рак мочевого пузыря, специалисты применяют следующий типовой диагностический алгоритм:
- Лабораторное исследование мочи для обнаружения в её осадке атипичных клеток и повышенного содержания эритроцитов, подтверждающих гематурию.
- Биохимический анализ крови на онкомаркеры и общий для выявления анемии.
- УЗИ органов малого таза. Опытный специалист с помощью этого исследования может выявить опухоль мочевого пузыря.
- Рентгенография. Она показывает наличие злокачественных очагов в мочевом пузыре и почках.
- МРТ и КТ. С помощью этих диагностических методик специалисты выявляют даже самые маленькие карциномы, определяют место их локализации и могут обнаружить проросшие метастазы.
- Цистоскопия. Самый информативный метод эндоскопического обследования внутренней поверхности органа, во время которого проводится забор биопсийного материала для гистологического исследования.
Использование в онкологической практике этих диагностических методик позволяет специалисту получить точные результаты патологической картины в моченакопительном органе, поставить правильный диагноз и, соответственно, назначить в каждом конкретном случае наиболее адекватный курс терапии.
Лечение уротелиальной карциномы мочевого пузыря
Выбор терапевтической методики, ведущий онколог, осуществляет на основании многих факторов. В первую очередь учитываются размеры новообразования, его характер и степень агрессивности, наличие регионарных поражений лимфоузлов или метастаз в отдалённых и близлежащих внутренних органах.
Чтобы вылечить уротелиальный рак мочевого пузыря, специалисты применяют в различных комбинациях следующие терапевтические варианты:
- Если карцинома находится на начальном этапе развития и локализуется только в поверхностном эпителиальном слое, проводится частичное удаление опухоли мочевого пузыря.
- На любом этапе болезни, кроме её неоперабельной стадии, в моченакопительный орган вводится вакцина БЦЖ, разрушающая аномальные клеточные структуры.
- После того, как патологическое состояние достигнет 2-3 стадии, требуется радикальная цистэктомия. Эта операция при раке мочевого пузыря включает в себя дополнительную резекцию придатков и матки у женщин, а у мужчин удаляется предстательная железа.
После того, как проведут цистэктомию, необходимо одномоментно решать проблему с мочевыведением. Для этого выбирают один из трёх вариантов – создают стому (отверстие на брюшной стенке, требующее постоянного ношения мочеприёмника), выводят мочеточники в нижний отдел кишечника или формируют искусственный моченакопительный орган, что является оптимальным вариантом.
При невозможности проведения операции или категоричном отказе пациента от резекции ему назначаются химиотерапия или лучевая терапия. В некоторых случаях требуется сочетанное применение этих лечебных тактик. Как дополнительное вспомогательное средство применяется и народное лечение. Во время проведения лечебных мероприятий и длительное время после них необходимо корректировать питание, не допуская попадания в ежедневный рацион продуктов, содержащих канцерогенные вещества.
Метастазы и рецидив при уротелиальном раке мочевого пузыря
Отделение аномальных клеток от материнской онкоопухоли происходит в разное время и зависит от степени её злокачественности. Если опухоль мочевого пузыря низкодифференцированная, метастазы могут появиться уже на первых этапах болезни. Чаще всего метастатический рак мочевого пузыря клинически проявляет себя через год-два после обнаружения злокачественного новообразования и проведения курса лечения. Метастазирование карциномы, развивающейся на стенках моченакопительного органа, происходит чаще всего лимфогенным путём.
На запущенных стадиях болезни аномальные клетки могут распространяться контактно, прорастая в ткани близлежащих органов, или с током крови. В последнем случае они достигают самых отдалённых участков организма, формируя в них вторичные злокачественные очаги.
Возникновение процесса метастазирования зависит от следующих факторов:
- гистологическое строение и степень злокачественности онкоопухоли;
- место локализации первичной карциномы в мочевом пузыре;
- стадия развития новообразования.
От всех этих факторов зависит и вероятность рецидивирования болезни. Чаще всего рецидив развивается в первые два года после радикальной цистэктомии, но не исключаются случаи его возникновения и спустя много лет.
Сколько живут пациенты с уротелиальной карциномой?
От онкоопухоли, развивающейся из эпителиальных клеток мочевого пузыря умирают в основном в том случае, когда присутствует обширное метастазирование в отдалённые органы и клеточные структуры.
В настоящее время прогноз жизни при уротелиальной карциноме мочевого пузыря выглядит следующим образом:
- 5 лет проживают 25% пациентов с метастазами в регионарных лимфоузлах;
- 2-х годичная выживаемость отмечается при отдалённом метастазировании во внутренние органы;
- 6 месяцев для жизни отводится большинству онкобольных с запущенной стадией болезни, метастазами в костные структуры и наличии сопутствующих заболеваний.
Почти все случаи раннего летального исхода отмечаются у пациентов с агрессивным, высокой степени злокачественности раком мочевого пузыря, поэтому важно, как можно раньше выявить эту страшную болезнь. Только своевременное начало адекватного лечения рака мочевого пузыря на начальном этапе развития даёт шансы 90% онкобольных на полное выздоровление.
Читайте также:

