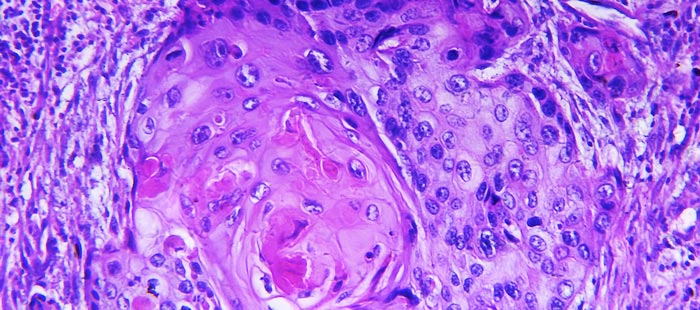
Умеренно дифференцированный рак миндалины
Плоскоклеточный рак, или плоскоклеточная карцинома – это гистологический тип злокачественных опухолей, такой диагноз устанавливают по результатам биопсии после исследования образца опухолевой ткани под микроскопом. Новообразование формируется из плоских клеток эпидермиса, которые выглядят как чешуйки. Оно может возникать на коже, в полости рта, в гортани, трахее, бронхах, пищеводе, на половых органах, в прямой кишке.
В Европейской онкологической клинике диагностикой и лечением плоскоклеточного рака занимаются врачи экспертного уровня, за плечами которых обширный опыт работы в ведущих онкологических центрах Москвы. С пациентом работает команда, в которую входят онкологи, дерматоонкологи, хирурги, химиотерапевты, радиотерапевты и другие специалисты. Мы применяем инновационные методы лечения, препараты последних поколений, проводим противоопухолевую терапию в соответствии с ведущими международными рекомендациями. Европейская онкологическая клиника – первый российский частный онкологический центр, в котором можно получить эффективное паллиативное лечение на поздних стадиях, даже в случаях, когда от пациента отказались в других клиниках.
- Причины возникновения плоскоклеточного рака
- Какие бывают виды плоскоклеточного рака?
- Виды диагностики заболевания
- Лечение плоскоклеточного рака
- Прогноз выживаемости при плоскоклеточном раке
- Профилактика
Причины возникновения плоскоклеточного рака
Основные факторы риска плоскоклеточного рака:
- На коже такие опухоли часто возникают из-за действия ультрафиолетовых лучей. Наиболее уязвимы открытые участки тела.
- Плоскоклеточный рак половых органов, головы и шеи вызывают некоторые типы вируса папилломы человека.
- Риск развития плоскоклеточного рака повышен у курильщиков и людей, которые употребляют много алкоголя.
- Вероятность развития онкологического заболевания повышается с возрастом, так как в клетках тела накапливаются мутации.
- Шрамы, ожоги, хронический воспалительный процесс.
- Воздействие некоторых канцерогенных веществ, например, если человек работает на производстве и контактирует с химикатами.
- Снижение иммунитета.
Ни один из этих факторов не приводит гарантированно к заболеванию – каждый из них лишь в определенной степени повышает вероятность.
Какие бывают виды плоскоклеточного рака?
Злокачественные новообразования данного гистологического типа встречаются на разных частях тела. В зависимости от локализации, могут несколько различаться их свойства, подходы к диагностике и лечению, прогноз для пациента.
Злокачественные опухоли кожи представлены плоскоклеточным раком примерно в 20% случаев. Намного чаще пациенты страдают базальноклеточным раком, который происходит из клеток, находящихся в нижнем слое эпидермиса.
Плоскоклеточный рак более агрессивен по сравнению с базальноклеточным. Он с большей вероятностью прорастет в глубокие слои кожи, будет распространяться в организме с образованием отдаленных метастазов. Тем не менее, это происходит довольно редко. Чаще всего опухоль удается обнаружить и удалить на ранней стадии.
Как правило, плоскоклеточный рак возникает на коже лица, ушей, шеи, тыльной стороне рук, реже – в области половых органов. Нередко новообразование развивается там, где находятся шрамы и хронические повреждения.
Злокачественные опухоли губ составляют не более 1–3% от всех онкологических заболеваний. В большинстве случаев (95%) они представлены плоскоклеточным раком, который бывает двух типов:
- Плоскоклеточный ороговевающий рак ведет себя не так агрессивно, медленно растет, редко образует отдаленные метастазы.
- Плоскоклеточный неороговевающий рак растет быстро, раньше приводит к изъязвлению и чаще метастазирует.
Исследования показывают, что у мужчин этот тип рака встречается в 3–13 раз чаще, чем у женщин. Вероятно, это связано с тем, что представители мужского пола чаще подвергаются воздействию солнечных лучей на рабочем месте, среди них более распространено курение, употребление алкоголя.
Раком ротовой полости называют злокачественные опухоли, которые возникают на слизистой оболочке губ, щек, десен, передних двух третей языка, неба, дна ротовой полости (находится под языком). В 90% случаев они представлены плоскоклеточным раком, из них 5% – плоскоклеточный ороговевающий рак, который менее агрессивен, реже прорастает в окружающие ткани, распространяется в лимфатические узлы и метастазирует.
Слизистая оболочка пищевода выстлана многослойным плоским эпителием, и из него может развиваться плоскоклеточный рак. Чаще всего такие опухоли находятся в шейном отделе пищевода и верхних двух третях грудного отдела. В нижней трети органа чаще встречаются аденокарциномы – злокачественные опухоли из железистых клеток.

Плоскоклеточный рак – наиболее распространенный тип злокачественных опухолей в трахее. Обычно он возникает в нижней части трахеи, довольно быстро растет, прорастает ее стенку, приводит к изъязвлениям и кровотечению. Это редкий тип рака, его основной причиной является курение.
Наиболее распространенным раком легкого является немелкоклеточный рак – он встречается в 80% случаев и в 30% случаев представлен плоскоклеточной карциномой. Нередко эти опухоли находятся в бронхах.
Шейка матки состоит из двух частей. Экзоцервикс находится снаружи, во влагалище, это то, что видит гинеколог во время осмотра. Эндоцервикс – канал шейки матки, он соединяет матку с влагалищем. В норме экзоцервикс выстлан плоским эпителием, а эндоцервикс – железистым. Место, где они встречаются, называется зоной трансформации.
Плоскоклеточным раком представлены 90% злокачественных опухолей шейки матки. Чаще всего новообразование возникает в области зоны трансформации. Раки, которые развиваются из железистых клеток эндоцервикса, называются аденокарциномами.
В редких случаях в шейке матки встречается железисто-плоскоклеточный рак.
Вульвой называют наружные женские половые органы: преддверие влагалища, большие и малые половые губы, клитор. Большинство типов рака, которые развиваются в этой области, представлены плоскоклеточным раком (70–90%). Они делятся на две группы:
- Большая группа – опухоли, происхождение которых неизвестно. Чаще всего их диагностируют у женщин старшего возраста.
- Меньшая группа – злокачественные опухоли, вызванные вирусом папилломы человека.
В большинстве случаев злокачественные опухоли прямой кишки представлены аденокарциномами – железистым раком. Плоскоклеточный рак в этом органе встречается очень редко и составляет от 10 до 25 случаев на каждые 100 тысяч случаев колоректального рака.
Плоскоклеточный рак составляет 90% от всех злокачественных новообразований анального канала – узкого прохода, который соединяет прямую кишку с анусом.
У человека есть четыре вида миндалин: небные (при их воспалении развивается тонзиллит), трубные (находятся в глотке возле отверстий слуховых труб), язычная (позади языка) и глоточная (у детей из-за нее бывают аденоиды). Чаще всего злокачественные опухоли развиваются в небных миндалинах. В большинстве случаев это плоскоклеточный рак. Его сложно диагностировать, поэтому зачастую он выявляется на поздних стадиях.
Виды диагностики заболевания
Врач-онколог назначает пациенту те или иные виды диагностики, в зависимости от того, в каком органе находится злокачественная опухоль:
Место локализации рака
Методы диагностики
Во всех случаях, когда обнаружено патологическое образование, проводят биопсию – исследование, во время которого получают фрагмент подозрительной ткани и отправляют в лабораторию для гистологического и цитологического исследования. Биопсия – самый точный метод диагностики рака. Она помогает не только достоверно установить диагноз, но и определить гистологический тип новообразования.Для того чтобы проверить степень распространения рака в организме и уточнить стадию, врач может назначить дополнительные исследования:
- компьютерную томографию, МРТ;
- рентгенографию грудной клетки, костей;
- ПЭТ-сканирование;
- УЗИ и эндоскопические исследования органов, в которые мог прорасти рак.
Лечение плоскоклеточного рака
Лечение зависит от локализации, стадии рака, общего состояния пациента, наличия у него сопутствующих заболеваний и других факторов.
Ионизирующее излучение повреждает опухолевые и другие быстро размножающиеся клетки. Этот вид лечения плоскоклеточного рака может быть назначен до или после операции, либо на поздних стадиях в паллиативных целях.
Радикальные операции возможны, если нет метастазов, и не произошло сильное прорастание рака в окружающие ткани. В одних случаях таким пациентам показано только хирургическое лечение, в других его дополняют противоопухолевыми препаратами, лучевой терапией – это помогает снизить риск рецидива.
При запущенном плоскоклеточном раке может быть выполнено паллиативное хирургическое вмешательство, направленное на ликвидацию симптомов, восстановление проходимости и функции пораженного органа.
Химиотерапия при плоскоклеточном раке может быть адъювантной (после операции), неоадъювантной (до хирургического вмешательства) или применяется в качестве самостоятельного метода лечения на поздних стадиях.
Если опухоль обладает определенными молекулярно-генетическими характеристиками, назначают таргетную терапию. Таргетные препараты прицельно воздействуют на молекулы, которые помогают раку расти и поддерживать свою жизнедеятельность.
Лечение при плоскоклеточном раке и любых других злокачественных новообразованиях должно быть направлено не только на борьбу с самой опухолью, но и на купирование симптомов, улучшение состояния пациента. В Европейской онкологической клинике пациент может получить все виды симптоматической терапии при раке:
- Купирование болевого синдрома в соответствии с трехступенчатой схемой ВОЗ.
- Восстановление проходимости пищевода, кишечника, дыхательных путей.
- Устранение кровотечений, при необходимости – переливание крови.
- Купирование тошноты.
- Устранение сдавления опухолью внутренних органов, нервов, сосудов.
- Лечение экстренных состояний в условиях палаты интенсивной терапии, оснащенной современной аппаратурой.
- Контроль и коррекция нутритивного статуса.
- Поддерживающая терапия помогает комфортно перенести курс химиотерапии, предотвратить и купировать побочные эффекты.

Прогноз выживаемости при плоскоклеточном раке
Прогноз зависит от того, в каком месте начался рост рака, на какой стадии установлен диагноз и начато лечение. Например, зачастую выживаемость при раке кожи и красной каймы губ стремится к 100%, потому что такие опухоли, как правило, удается обнаружить достаточно рано, и они не очень агрессивны. Если появились отдаленные метастазы, шансы на ремиссию становятся крайне низкими. Но таким пациентам все еще можно помочь: затормозить прогрессирование плоскоклеточного рака, продлить жизнь, улучшить общее состояние, купировать мучительные симптомы.
Профилактика
Основные меры профилактики плоскоклеточного рака:
- Отказ от курения и употребления алкоголя.
- Защита от воздействия на кожу ультрафиолетовых лучей – важнейшая мера профилактики рака кожи. Не стоит посещать солярии, ходить на пляж с 10.00 до 16.00 часов, когда наиболее высока солнечная активность. Защититься помогает одежда с длинными рукавами и штанинами, шляпа с широкими полями, солнцезащитные очки.
- Предотвращение заражения ВПЧ, приводящими к развитию рака: нужно избегать беспорядочных половых связей, использовать презервативы. В настоящее время существует вакцина против папилломавирусной инфекции. Прививать рекомендуется всех подростков до начала половой жизни.
Плоскоклеточная ороговевающая карцинома: виды и лечение
Плоскоклеточная карцинома – злокачественная опухоль, характеризующая агрессивным течением и быстрым развитием. Как правило, начинается на слизистой оболочке или коже.
Плоскоклеточная карцинома подразделяется на 3 вида, высоко, умеренно и низко дифференцированную, наиболее часто встречается умеренно-дифференцированная. Чем выше дифференцированность, тем оптимистичнее прогноз, так как болезнь развивается более медленно.
Плоскоклеточная карцинома кожи составляет около 25% всех онкологических заболеваний кожи. Из них почти в 75% заболевание проявляется в районе лица, головы или гортани. В основном встречается у лиц старше шестидесяти пяти лет. Чуть больше у лиц мужского пола.
Данное заболевание в шести процентах случаях может поражать ближайшие лимфоузлы, а порой даже кости и легкие. В этой форме патология имеет свойство быстро увеличиваться, возможно также возникновение болей, поэтому, если вы не знаете, какая причина боли в той или иной части тела – советуем незамедлительно обратиться к врачебному специалисту.

Признаки данного заболевания следующие:
есть несколько форм плоскоклеточного рака, язвенная характеризуется резко приподнятыми краями, окружающими язву по периметру. Визуально подобная язва может напоминать кратер, к тому же могут наблюдаться кровянистые выделения. Подобный вид онкологического заболевания довольно быстро прогрессирует, увеличиваясь не только вширь, но и вглубь; визуально образование на коже может напомнить капусту. Поверхность воспаление имеет бугристую основу, основание широкое. Цвет может быть разнообразный, от коричневого до красного. На поверхности опухоли могут возникнуть язвы или эрозии; последний вид характеризуется формой в виде бляшки, кровянистыми выделениями и бугристыми бугорками на поверхности опухоли. Очень быстро распространяется, при этом вначале поражается лишь поверхность кожи, а затем воздействию подвергаются внутренние органы.
Данная патология может появляться на многих частях тела, но наиболее часто её можно встретить:
Особенности рака гортани
Плоскоклеточная карцинома гортани представляет собой около 60% заболеваний этого органа. Есть два типа этого заболевания, инфильтрационно-язвенный рак имеет более прогрессивную форму. Признаками рака гортани могут являться следующие.
изменение голоса (проявляется в его охриплости или полной его утере – афонии); затруднение дыхания (из-за роста опухоли просвет в гортани может перекрываться); боли при глотании; кашель (возникает из-за раздражения стенок гортани); кровохаркание; ощущение инородного предмета в гортани.
Очень важно при проявлении этих признаков или просто болью или неприятными ощущениями в области гортани обратиться к врачу для прохождения диагностики.
Особенности рака шейки матки
Плоскоклеточная карцинома шейки матки является крайне опасным заболеванием. Основной причиной считается вирус папилломы, который встречается у 75% девушек и женщин, страдающих от рака шейки матки. Существует два вида заболевания в этой области, неинвазивная болезнь и инвазивная.
Как известно, шейка матки покрыта многослойным неороговевающим эпителием, поэтому чаще всего карцинома шейки матки проявляется обычно в зоне перехода плоского эпителия в цилиндрический.
Лечение шейки матки нельзя откладывать, так как пациентка может утратить свою детородную функцию, а в худшем случае возможен летальный исход. Признаками рака шейки матки принято считать следующие:
-
кровотечения из влагалища вне менструации; боли в районе шейки матки во время полового акта, а также кровотечения после него; нарушение мочеиспускания; постоянные ноющие боли внизу живота.
Особенности рака предстательной железы
Аналогичному заболеванию подвержен и мужской организм, а именно плоскоклеточному раку предстательной железы.
Простата или по-другому предстательная железа – орган, отвечающий за репродуктивную систему мужчины. Есть два вида онкологического заболевания предстательной железы, если рак возник из железистого эпителия – его называют аденомой, если же из плоского – данный вид рака называется плоскоклеточным. К симптомам патологии предстательной железы можно отнести следующее:
На ранних стадиях отличить рак от аденомы предстательной железы очень трудны, лишь со временем при раке к симптомам добавляются боли в районе мочевого пузыря, а также можно заметить потерю веса.
Различают несколько типов заболеваний предстательной железы.
-
мелкоацинарная; крупноацинарная; криброзный рак; солидно-трабекулярный; железисто-кистозный; слизеобразующий; папиллярная аденокарциома; эндометриозный.
Метастазы при раке предстательной железы развиваются и распространяются лимфогенным и гематогенным путями. Чтобы обнаружить данный вид онкологии на ранних стадиях используют современные методы.
Одним из них является ввод антигена ПСА и в последующем определение его уровня в крови. При подозрении заболеванием раком предстательной железы выполняют биопсию – контрольную экспертизу на установление болезни.
В заключение
Если вы узнали, что у вас плоскоклеточная карцинома – не стоит паниковать, данный вид онкологический заболеваний хоть и необычен, но всё-таки это рак.
А в наше время медицина довольно эффективно борется с ним. Разработано множество методов борьбы с раковыми опухолями, лучевая, химиотерапия лишь самые известные. К тому же, если у вас начальная стадия, то хотим вас обрадовать, вероятность полного излечения близка к ста процентам.
При более поздних стадиях прогноз также довольно благоприятный, не стоит сразу же выписывать самому себе смертный приговор, шансы на излечение есть всегда, даже на последней стадии всегда есть шансы, что ситуация изменится.
Главное – понимать насколько важно прохождение тех процедур, которые назначил вам ваш лечащий врач и всегда посещать их. В таком случае карциному можно будет победить.
Даже если вы не можете излечиться окончательно, прогрессирование болезни медицина остановить в силе и неважно, какой именно подвид онкологического заболевания, умеренно или низко дифференцированная, карцинома гортани или чего-либо ещё.
Важно знать! Не стоит пренебрегать процедурой ежегодного медосмотра, это позволит вам выявить возможно появившиеся заболевания на ранних стадиях.
Плоскоклеточный рак кожи, гортани, желудка, пищевода, легкого, шейки матки и других органов — причины и механизмы развития, разновидности, стадии и симптомы, диагностика и лечение, прогноз
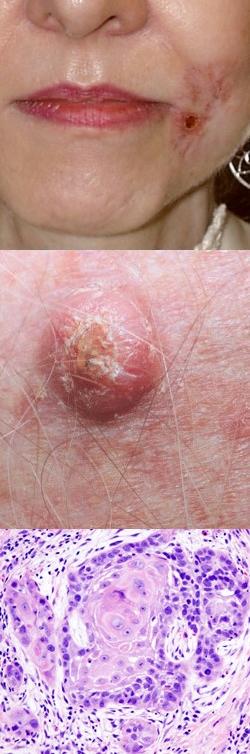
Плоскоклеточный рак – общая характеристика, определение и механизм развития
Причем наиболее часто встречается рак кожи, который развивается в 90% случаев на открытых участках кожного покрова, таких как, лицо, шея, руки и т. д.
Фото плоскоклеточного рака
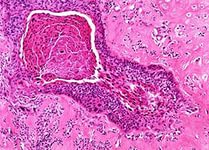
На данной фотографии изображена микроскопическая структура плоскоклеточного неороговевающего рака, которую можно увидеть при гистологическом изучении биопсии (злокачественная опухоль находится в верхней левой части фотографии в виде образования неправильной формы, по контуру ограниченного довольно широкой белой каймой).
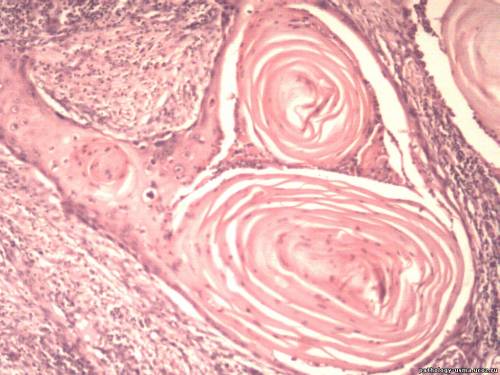
На данной фотографии видна структура плоскоклеточного ороговевающего рака (очаги раковой опухоли – это большие округлые образования, состоящие как бы из концентрических кругов, отделенных друг от друга и от окружающих тканей белой каймой).
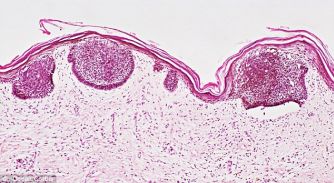
На данной фотографии видны очаги плоскоклеточного рака поверхности кожи.
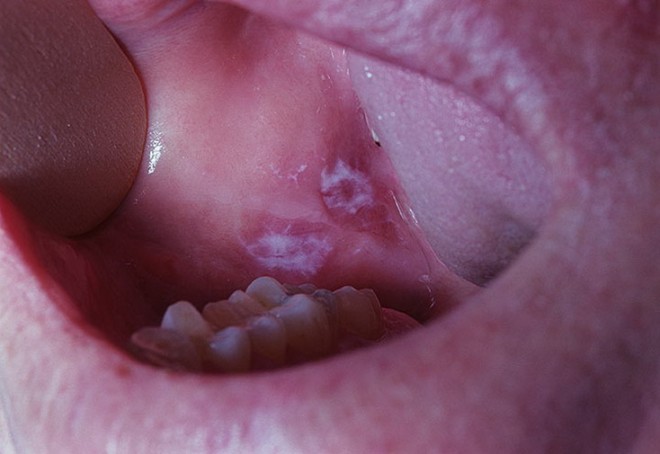
На данной фотографии видны два очага опухолевого роста, которые были квалифицированы, как плоскоклеточный рак после гистологического исследования биопсии.
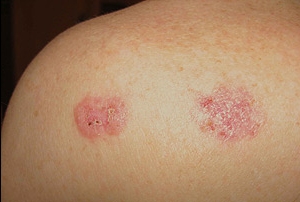
На данной фотографии видны очаги плоскоклеточного рака кожи.
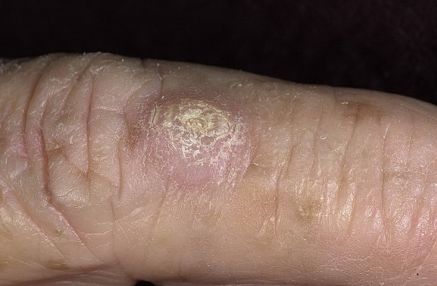
На данной фотографии видна злокачественная опухоль, которая при гистологическом исследовании биопсии была идентифицирована, как плоскоклеточный рак.
Причины развития плоскоклеточного рака
1. Генетическая предрасположенность.
2. Любые хронические воспалительные заболевания кожи и слизистых оболочек, такие, как:
-
Ожоги любого происхождения (солнечные, термические, химические и т. д.); Хронический лучевой дерматит; Хроническая пиодермия; Хроническая язва; Дискоидная красная волчанка; Хронические бронхиты, ларингиты, трахеиты, вульвиты и т. д.
3. Рубцы любого происхождения и локализации:
-
Травматические рубцы, появившиеся после воздействия механических, термических и химических факторов; Рубцы, оставшиеся после заболеваний кожи, например, фурункулов, карбункулов, туберкулезной волчанки и слоновости; Рак кангри или кайро (рак на месте ожогового рубца); Рак после ожогов сандалом или кусочками сандалового дерева.
4. Длительное воздействие ультрафиолетового излучения (длительное нахождение на солнце и т. д.).
5. Воздействие ионизирующего излучения (радиации).
7. Употребление алкогольных напитков, особенно крепких (например, водка, коньяк, джин, текила, ром, виски и т. д.).
9. Хронические инфекционные заболевания (например, онкогенные разновидности вируса папилломы человека, ВИЧ/СПИД и т. д.).
10. Высокий уровень загрязнения воздуха в области постоянного проживания.
11. Прим препаратов с иммуносупрессивным действием.
12. Профессиональные вредности (продукты сгорания угля, мышьяк, каменноугольные смолы, древесная пыль и деготь, минеральные масла).
Классификация (разновидности) плоскоклеточного рака
-
Плоскоклеточный ороговевающий (дифференцированный) рак; Плоскоклеточный неороговевающий (недифференцированный) рак; Низкодифференцированный рак, по виду образующих его клеток похожий на саркому; Железисто-плоскоклеточный рак.
-
Экзофитная форма (папиллярная) характеризуется образованием четко отграниченного от окружающих тканей узелка, который постепенно увеличивается в размерах. В результате формируется опухоль, по внешнему виду напоминающая соцветия цветной капусты и окрашенная в красно-коричневый цвет. Поверхность опухоли имеет выраженную неровную бугристую структуру с хорошо различимой впадиной в центральной части. Такая опухоль может крепиться к поверхности слизистой или кожи тонкой ножкой или широким основанием. Постепенно вся поверхность экзофитной формы рака может изъязвляться, что знаменует собой ее переход в эндофитную разновидность. Эндофитная форма (инфильтративно-язвенная) характеризуется быстрым изъязвлением маленького первичного узелка, на месте которого формируется одна большая язва. Такая язва имеет неправильную форму, плотные и приподнятые над центром края, шероховатое дно, покрытое белесым налетом со зловонным запахом. Язва практически не увеличивается в размерах, поскольку опухоль растет вглубь тканей, поражая мышцы, кости, соседние органы и т. д. Смешанная форма .
Таким образом, общие клинические симптомы плоскоклеточного рака различных локализаций представляют собой только вышеописанные внешние признаки опухоли. Все остальные симптомы плоскоклеточного рака зависят от его локализации, поэтому рассмотрим их применительно к разным органам, в которых может сформироваться данная злокачественная опухоль.
-
Болезненность; Отек окружающих тканей; Зуд; Ощущение жжения; Покраснение кожи, окружающей опухоль; Кровоточивость из поверхности опухоли.
Если у человека хотя бы два из указанных симптомов наблюдаются в течение двух или более недель, то следует обратиться к врачу для обследования, поскольку это может быть признаком рака легких.
-
Раздражение и зуд в области наружных половых органов, усиливающиеся в ночные часы. Зуд и раздражение имеют характер приступов; Изъязвление наружных половых органов; Мокнутие в области входа в половую щель; Боль и уплотнение тканей в области наружных половых органов; Гнойные или кровянистые выделения из половой щели; Отек вульвы, лобка и ног (характерно только для поздних стадий и запущенных случаев).
Внешне плоскоклеточный рак вульвы выглядит как бородавки или ссадины яркого розового, красного или белого цветов.
-
Трудность дыхания (причем человеку может быть трудно, как вдыхать, так и выдыхать); Хриплость голоса или полная утрата способности говорить из-за разрушения голосовых связок; Боль при глотании; Упорный, сухой кашель, не купируемый противокашлевыми средствами; Кровохарканье; Ощущение препятствия или инородного тела в горле.
-
Трудность глотания (сначала человеку становится трудно проглатывать твердую пищу, затем мягкую, а в конце концов и воду); Боль в груди; Срыгивание кусочками пищи; Неприятный запах изо рта; Кровотечение, проявляющееся рвотой или стулом с кровью.
-
Боли, которые также распространяются на окружающие ткани и органы; Усиленное слюновыделение; Неприятный запах изо рта; Затруднения с жеванием и речью.
-
Нарушения стула в виде чередующихся поносов и запоров; Ощущение неполного опорожнения кишечника после дефекации; Ложные позывы на дефекацию; Ленточный кал (кал в виде тонкой ленты); Примесь крови, слизи или гноя в каловых массах; Болезненность при дефекации; Недержание кала и газов (характерно для поздних стадий); Боли в животе и в области ануса; Общая слабость, бледность, анемия и снижение веса на поздних стадиях.
При прорастании рака в мочевой пузырь моча становится темной и мутной, а ее запах похож на таковой у кала. Возможно недержание мочи и частые инфекционные заболевания мочевого пузыря.
Подробнее о раке желудка
Стадии заболевания
-
Тх – данные об опухоли отсутствуют; Т0 – первичная опухоль отсутствует; Тis – рак in situ; Т1 – опухоль менее 2 см; Т2 – опухоль от 2 до 5 см; Т3 – опухоль более 5 см; Т4 – опухоль проросла соседние ткани; N0 – лимфатические узлы не поражены метастазами; N1 – лимфоузлы поражены метастазами; М0 – метастазы в другие органы отсутствуют; М1 – метастазы в другие органы имеются.
Стадии рака на основании классификации TNM определяются следующим образом:
1. Стадия 0 – Т0N0М0;
2. Стадия I – Т1N0M0 или Т2N0M0;
3. Стадия II – Т3N0M0 или Т4N0M0;
4. Стадия III – Т1N1M0, Т2N1M0, Т3N1M0, Т4N1M0 или Т1-4N2М0;
5. Стадия IV – Т1-4N1-2М1.
Прогноз плоскоклеточного рака
Диагностика
-
Визуальный осмотр врачом пораженного участка слизистых оболочек или кожи; Прощупывание болезненной или дискомфортной области; Конфокальная лазерная сканирующая микроскопия (используется только для диагностики рака кожи, поскольку позволяет отличить злокачественную опухоль от других новообразований кожного покрова); Методы эндоскопии (ректороманоскопия, колоноскопия, гастроскопия, эзофагоскопия, гистероскопия, кольпоскопия, ларингоскопия, бронхоскопия и т. д.); Рентгенологические методы (рентген легких, ирригоскопия, гистерография и т. д.); Компьютерная томография; Магнитно-резонансная томография; Позитронно-эмиссионная томография; Гистологическое исследование биопсии, взятой в ходе эндоскопического исследования; Лабораторные методы (определяется концентрация онкомаркеров, при наличии которых производится детальное прицельное обследование на предмет наличия рака).
Обычно диагностика плоскоклеточного рака начинается с врачебного осмотра, после чего производится либо эндоскопическое, либо рентгенологическое исследование с забором биопсии. Взятые кусочки биопсии изучаются под микроскопом и на основании структуры тканей делается вывод, имеется ли у человека рак. Рентгенологические и эндоскопические методы могут быть заменены любым видом томографии.
Антиген плоскоклеточного рака
Плоскоклеточный рак – лечение
-
Хирургическая операция, в ходе которой удаляется первичный очаг и лимфатические узлы, пораженные метастазами; Радиотерапия (лучевая терапия); Химиотерапия.
Если опухоль не слишком большая, то в первую очередь производится операция, в ходе которой удаляются все пораженные ткани. Затем проводится химиотерапия или лучевая терапия. Если опухоль большая, то перед операцией проводят лучевую терапию, чтобы уменьшить размер новообразования и сделать его операбельным. После чего производится химиотерапия.
Виды и степени рака миндалин
Миндалины состоят преимущественно из лимфоидной ткани, и они образуют в глотке своеобразное защитное кольцо.
В лимфоидной ткани задерживаются и обезвреживаются попадающие через верхние дыхательные пути болезнетворные микроорганизмы.
У человека имеется три вида миндалин, это небные, глоточная и язычная. Раковыми клетками могут поражаться любые из них.
Развивающееся злокачественное образование в миндалинах принято делить на три вида:
Язвенный. При этом виде заболевания выявляется дефект поверхностного слизистого слоя и нижерасположенных тканей в виде язвочки с уплотненными краями. Инфильтративный вид злокачественного новообразования проявляется уплотнением с бугристой структурой. Папилломатозный рак приобретает вид полипа, то есть образования растущего на ножке.
При проведении диагностического обследования пациента обязательно выясняется стадия рака, это необходимо для выбора схемы наиболее эффективного лечения. Рак миндалин имеет четыре стадии:
На 1 стадии новообразование расположено только в пределах слизистого слоя. Обычно никаких субъективных ощущений у больного нет, как нет и поражения лимфоузлов. На первой стадии раковая опухоль может быть обнаружена при проведении других обследований. На 2 стадии опухоль распространяется на всю миндалину. Шейные лимфоузлы увеличены на стороне поражения.
Из самых частых жалоб выделить можно боль в горле, дискомфорт при глотании слюны и пищи. 3 стадия пациенту выставляется, когда раковое образование уже выходит за границы миндалин и поражает рядом прилегающий участок глотки. При пальпации определяются увеличенные с двух сторон шеи лимфоузлы. Болеющий человек предъявляет жалобы на усиление болей при глотании, на прожилки крови в слюне, ощущается неприятный запах из ротовой полости. На 4 стадии раковое образование переходит на гортань, носоглотку, поражает кости черепа, евстахиевы трубы. Шейные лимфоузлы резко увеличены, обнаруживаются метастазы в отдаленных органах.
Виды и типы новообразований
Злокачественные новообразования, развивающиеся на миндалинах, подлежат классификации, в зависимости от гистологической структуры:
- Плоскоклеточный рак миндалин – самое распространенное онкообразование, формирующееся из поверхностных клеток эпителия. Плоскоклеточный рак миндалин может быть покрыт ороговевшими клетками, и в таком случае, имеет наиболее благоприятное течение. Иногда плоскоклеточный рак гланд формируется из неороговевших клеток, представляет собой эрозивное поражение, стремительно охватывающие окружающие ткани.
- Лимфосаркома – состоит из перерождённых лимфоидных клеток и соединительной ткани.
- Лимфоэпителиома – в равной степени формируется из лимфоидной и эпителиальной ткани.
- Ретикулосаркома – характеризуется высокой агрессивностью и ранним распространением метастазов. Клетки новообразования ведут себя как при лейкозе, поэтому тяжело поддается лечению.
Как выглядит рак миндалин? Внешне злокачественное новообразование может представлять собой изъявление эпителия, уплотнение или папиллому.
В зависимости от внешнего вида рака миндалин, выделяют три формы новообразования:
- Язвенная – на поверхности гланд образуется небольшое изъявление, иногда имеющее плотные границы. На эрозивной поверхности может появляться белый налет, поэтому на ранней стадии рак часто путают с ангиной.
- Инфильтративная – уплотнение, имеющее твердую оболочку и бугристые края. Развивается гораздо медленнее, чем язвенная форма, выделяет метастазы на поздних стадиях.
- Папилломатозная – формируется опухолевидное образование, по форме напоминающее папиллому, расположенную на тонкой ножке. Папилломатозный рак миндалин необходимо дифференцировать с обычными доброкачественными папилломами.
Также рак гланд различают по локализации — чаще встречается рак небной миндалины, поражающий одну или обе гланды, расположенные в области нёба. Такая локализация опухоли имеет код по МКБ 10 — С09. Также в глотке присутствует еще четыре миндалины – глоточная, язычная и пара трубных, в них злокачественные процессы развиваются крайне редко. Рак язычной миндалины по коду МКБ 10 отмечают, как С02, а злокачественные опухоли глоточных миндалин отмечают, как С11.1.
Симптоматика
Боль в горле — симптом рака миндалин.
Симптомы на начальных стадиях не имеют специфических характеристик. Поэтому рак миндалин верифицируется чаще на 3-4 стадиях, когда болезнь запущена и прогноз на выздоровление неблагоприятен.
Для успешной терапии злокачественного образования миндалин важно своевременное обращение к профильному специалисту, когда рак ещё поддаётся различным методам лечения. Для этого нужно знать симптомы, которые могут косвенно свидетельствовать о наличии злокачественного процесса в области ротоглотки.
Одним из первых признаков, на которые необходимо обратить внимание, является наличие болевых ощущений в горле, особенно носящих длительный характер, с иррадиацией в область ушной раковины и развитием отита. Отмечаются симптомы дисфагии (нарушения глотания), изменение тембра голоса, заложенность носа и появление хронического насморка.
В слюне могут отмечаться прожилки крови.
В более запущенных случаях пальпируются увеличенные лимфоузлы в области шеи, болезненные при надавливании. Это может быть признаком наличия регионарного метастазирования.
Если опухоль миндалин разрастается на основании черепа, происходит деструкция костей с повреждением нервов, что приводит к развитию невралгий тройничного, возвратного нерва с характерной симптоматикой: возможен паралич мышц глаза, развитие атипичной слепоты, пареза мягкого нёба. Присоединяются общие симптомы, характерные при нарушении иннервации: головная и зубная боль, нарушение функции жевания (тризм).
Визуально в ротовой полости отмечаются незаживающие язвы, которые постоянно кровоточат и создают чувство дискомфорта.
В 3-4 стадии заболевания присоединяются общие симптомы, характерные для онкологических заболеваний: потеря массы тела, вплоть до кахексии, тошнота, рвота, изменения в нормальной работе органов и систем при наличии отдалённого метастазирования.
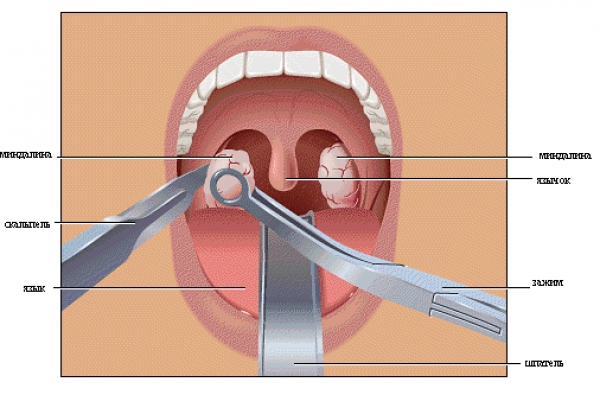
Диагностика
Первичную диагностику заболевания проводит врач-отоларинголог, который осуществляет визуальный осмотр ротовой полости и носоглотки.
Как выглядит рак гланд во время лор-осмотра? Увеличение одной миндалины с несколькими кровоточивыми язвами.
Компьютерная диагностика – это диагностическое исследование результатов послойного сканирования головы и шеи пациента. Данное обследование дает возможность врачу оценить состояние и распространение злокачественного новообразования.
Биопсия. Методика состоит из последовательного проведения забора биологического материала и лабораторного анализа цитологической и гистологической структуры опухоли. Результатом микроскопического изучения участка патологической ткани является установление окончательного диагноза с указанием вида и стадии новообразования.
Методы лечения
Современные принципы противораковой терапии заключаются в комбинировании трех основный методик:
- Хирургическая операция:
Оперативное вмешательство при диагнозе “рак гланд“, как правило, проводится под общим наркозом. В ходе операции удалению подлежит раковая опухоль в совокупности с региональными лимфатическими узлами. После проведенного иссечения пациенту рекомендуется соблюдать диету, которая исключает употребление острой, соленой или перченой пищи. В реабилитационном периоде человек должен проходить плановые профилактические осмотры у врача-онколога для своевременного выявления возможных рецидивов заболевания.
- Лучевая терапия:
Показаниями к проведению радиологического метода считается предоперационная подготовка пациента и паллиативное лечение в случаях неоперабельной формы рака гланд.
Суть метода заключается в воздействии высокоактивного рентгенологического излучения на зону онкологического роста, что вызывает стабилизацию или гибель раковых клеток. Лучевая терапия применяется по несколько курсов, так как не все патологические клетки находятся в активном состоянии на момент их облучения. Данная методика проводится в условиях онкологического стационара с применением стационарного радиологического аппарата.
Использование цитостатических средств проводится с профилактической целью для исключения развития метастазов в отдаленных органах и системах. Длительность и дозировка химиотерапевтических препаратов рассчитывается индивидуально в зависимости от вида и распространенности раковой опухоли. Данная методика обладает комплексным действием на весь организм.
Прогноз
Ранняя диагностика ракового поражения гланд позволяет провести полноценное и комплексное удаление раковой опухоли и обеспечивает благоприятный исход оперативного лечения. Злокачественное новообразование носоглотки на поздних стадиях с множественными метастазами обуславливает негативный прогноз заболевания. На 4 стадии онкологии, в основном, производится паллиативное лечение, которое направлено на устранение некоторых симптомов болезни.
Клиническая картина
Наличие злокачественного новообразования чаще всего диагностируется при осмотре. На миндалине (как правило, одной), можно обнаружить болезненное уплотнение. Она увеличивается в размерах. При пальпации боль иррадиирует в области шеи и уха. В отделяемой слюне могут находиться следы крови.
В патологический процесс вовлекаются региональные лимфатические узлы. При возникновении шейного лимфаденита, в области расположения лимфоузла, наблюдается припухлость.
При осмотре, врач может выявить следующую характерную симптоматику:
- носовое дыхание затрудненно;
- из носовых ходов может вытекать гнойное или слизистое отделяемое;
- развитие отита и как следствие: заложенность слухового прохода и снижение слуха;
- образовываются язвочки на задней части горла или рта, которые не заживают;
- при употреблении в пищу цитрусовых – наблюдаются значительные болевые ощущения;
- развитие неврологической симптоматики (при смещении патологического процесса вверх и вбок);
- постепенное разрушение костей черепа под воздействием развивающегося патологического процесса;
- воспалительный процесс затрагивает тройничный нерв;
- развитие паралича глазных мышц;
- слепота (может протекать без патологического процесса в глазах).
Из дополнительных симптомов, присущих всем злокачественным новообразованиям, расположенным в ротоглотке, можно выделить:
- снижение общей массы тела;
- общее истощение организма;
- слабость;
- отдышка;
- приступы кашля не связанные с простудными заболеваниями;
- ощущение заложенности носовых ходов и ушей;
- присутствие неприятного запаха идущего изо рта;
- ощущение инородного тела в полости рта;
- пропадание голоса;
- изменение тембра голоса;
- хрипота;
- выпадение зубов;
- десна начинают кровоточить;
- процесс глотания может быть затруднен.
Рак миндалин, по гистологическому признаку, можно подразделить на следующие подтипы:
- эпителиома (поражаются клетки эпителия слизистой);
- лимфоэпителиома (клетки слизистой и лимфоидной ткани);
- плоскоклеточный (клетки слизистой оболочки);
- саркома (затрагивается соединительная ткань);
- лимфосаркома (лимфоидная ткань);
- ретикулосаркома (затрагивается элемент лимфоидной ткани – ретикулоциты).
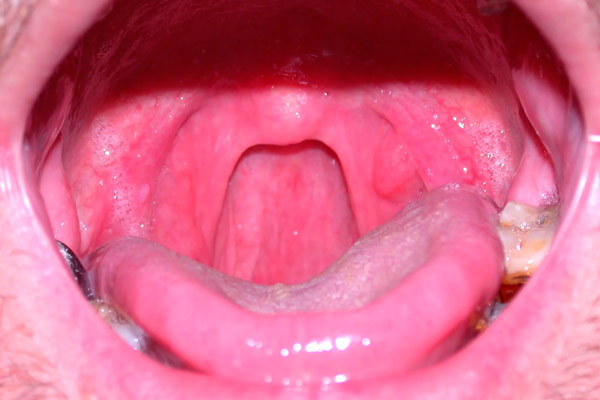
Данное заболевание является очень коварным. Его опасность заключается в том, что первая стадия патологического процесса проходит бессимптомно. Выявить при обычном осмотре рак миндалин практически невозможно.
Первые диагностируемые признаки заболевания начинают проявляться на стадии увеличения опухоли. Патологическое разрастание начинает выходить за границы миндального кольца. Появляется метастазирование в региональные лимфатические узлы.
Читайте также:

