Умеренно дифференцированная опухоль почки это
В мире среди всех злокачественных опухолей рак почки составляет 2%, в России случаев этого заболевания больше, до 3% среди всех онкологических заболеваний. Каждый год врачи выявляют почти 15 000 новых случаев. Чаще всего рак почки наблюдается у пациентов зрелого возраста, от 50 до 70 лет. Заболеваемость мужчин в два раза выше, чем женщин. Курение повышает риск возникновения рака почки до 60%, а лишний вес повышает риск на 20 %, так же как гипертоническая болезнь.
Причины возникновения рака почки
Онкология почек представляет собой разрастание злокачественного новообразования органа. Опухоль может появиться на одной почке или сразу на обеих. Метастазы имеют тенденцию к выявлению в других органах. Специалисты утверждают, что возникновение онкологии почек связано со многими провоцирующими факторами.
- Наследственность – сказывается генетическая предрасположенность организма к развитию заболевания. Если родители болели онкологическими заболеваниями, то у детей с большой долей вероятности возможно появление злокачественных новообразований.
- Часто раковые опухоли появляются вследствие влияния радиации или частых контактов с вредными химическими веществами.
- Способствует проникновению большого количества канцерогенов в организм курение. Большинство пациентов с диагностированным раком почки привержены этой пагубной привычке.
- Ожирение способствует появлению новообразований в почечной ткани уже на ранней стадии появления лишнего веса. Пристрастие к жирной пище увеличивает риск возникновения онкологии.
- Сахарный диабет и гипертония тоже могут стать провоцирующим фактором возникновения рака почек.
- Любое грубое механическое воздействие на почки способно спровоцировать заболевание. Падения, травмы, удары в области почек могут стать причиной возникновения онкологии.
- Чрезмерное увлечение лекарствами и бесконтрольное употребление лекарственных веществ увеличивает риск появления рака почек.
- Хронические заболевания вирусной этиологии и проблемы, связанные с их лечением, провоцирует появление злокачественных опухолей.
Однозначной причины возникновения злокачественных новообразований до сих пор никто не установил. Существует множество точек зрения на этот вопрос. При несомненных успехах в лечении рака почек в Москве, говорить о полной, 100% победе над раком еще рано. Победить раковые заболевания ученые смогут только после того, как будут открыты универсальные механизмы канцерогенеза и способа исключения развития злокачественных опухолей.
Классификация
В настоящее время в России и в большинстве стран мира используется классификация TNM (Т-tumor, N-node, M-metastasis).
- Т — первичная опухоль
- ТХ — первичная опухоль не может быть оценена
- Т0 — нет данных о первичной опухоли
- Т1 — опухоль не более 7 см в наибольшем измерении, ограниченная почкой
- T1a — опухоль до 4 см
- T1b — опухоль 4-7 см
- Т2 — опухоль более 7 см в наибольшем измерении, ограниченная почкой
- Т3 — опухоль распространяется в крупные вены, или инвазирует надпочечник, или окружающие ткани, но не выходит за пределы фасции Герота
- Т3а — опухолевая инвазия надпочечника или паранефральной клетчатки впределах фасции Герота
- Т3b — опухоль распространяется в почечную вену или нижнюю полую вену ниже диафрагмы
- Т3с — опухоль распространяется в нижнюю полую вену выше диафрагмы или инвазирует ее стенку.
- Т4 — Опухоль распространяется за пределы фасции Герота
- N — регионарные лимфатические узлы
- NX — регионарные лимфатические узлы не могут быть оценены
- N0 — нет метастазов в регионарных лимфатические узлах
- N1 — метастаз в одном регионарном лимфатическом узле
- N2 — метастазы более чем в одном регионарном лимфатическом узле
- М — отдаленные метастазы
- МХ — отдаленные метастазы не могут быть оценены
- М0 — нет отдаленных метастазов
- М1 — отдаленные метастазы
- G — гистопаталогическая градация
- GX — степень дифференцировки не может быть оценена
- G1 — высоко дифференцированная опухоль
- G2 — умеренно дифференцированная опухоль
- G3-4 — низкодифференцированная/ недифференцированная опухоль
| Стадия I | Т1 | N0 | M0 |
|---|---|---|---|
| Cтадия II | T2 | N0 | M0 |
| Стадия III | T1 | N1 | M0 |
| Т2 | N1 | M0 | |
| T3 | N0, N1 | M0 | |
| Стадия IV | T4 | N0, N1 | M0 |
| любая Т | N2 | M0 | |
| любая Т | любая N | M1 |
Рак почки: симптомы
Главной проблемой раннего выявления заболевания является бессимптомное течение болезни. На ранних стадиях признаки рака почки отсутствуют, проявляясь лишь на поздних стадиях.
- Появляется острая или ноющая боль в пояснице.
- В моче появляется кровь, возможно со сгустками.
- В проекции почки пальпируется опухолевидное образование.
- Повышение артериального давления, уровня эритроцитов крови, уровня кальция.
- Гипертермия – постоянное повышение температуры тела.
На поздних стадиях заболевания возникают другие характерные симптомы: снижается аппетит, человек резко худеет, анемия вызывает бледность кожных покровов, увеличивается скорость оседания эритроцитов, пациент испытывает общую слабость, быстро утомляется.
- При появлении метастазов в легких появляется кашель и кровохарканье.
- При появлении метастазов в кости возникают сильные боли в проекции пораженного участка, патологические переломы костей, компрессия спинного мозга. При пальпации четко определяется новообразование на кости.
- При метастазах в головном мозге возникают быстро прогрессирующие неврологические проявления.
- При возникновении метастазов в печень возникает желтуха, живот увеличивается за счет скопления в брюшной полости, то есть асцит.
Диагностика
Онкология представляет собой серьезную проблему, но, несмотря на тяжесть заболевания, рак почки лечится, особенно при раннем диагностировании. С болями в области почек следует обращаться к специалисту-урологу. Врач узкого профиля проведет предварительный осмотр, пальпацию, соберет анамнез и назначит сдачу необходимых анализов. Для постановки наиболее точного диагноза назначается дополнительные исследования, которые проводятся в лаборатории с помощью радиоизотопного, ультразвукового, рентгенологического методов.
Все без исключения пациенты сдают кровь на биохимию и делают обычный клинический анализ крови. Проводят общий анализ мочи. Диагностируют наличие опухоли, уточняют ее расположение, выясняют точные размеры, соотношения с внутренними структурами почки и рядом находящимися органами и сосудами.
- Рентгенологический метод диагностирования дает наиболее полную информацию при использовании мультиспиральной компьютерной томографии с контрастированием и трехмерной реконструкцией изображения или МСКТ.
- В некоторых случаях отличный результат дает использование магнитно-резонансной томографии или МРТ.
- Рентгенографию или компьютерную томографию органов грудной клетки используют для диагностики метастазов в легкие.
- Радиоизотопное сканирование костей скелета или остеосцинтиграфия помогает диагностировать метастазы в кости.
- Определить функции обеих почек помогает радионуклидное исследование или нефросцинтиграфия.
Пункция позволяет получить образцы тканей опухоли, которые потом подробно исследуются в лаборатории. Обязательной проверке подвергают состояние лимфоузлов, костей, бронхов и легких, органов, расположенных в брюшной полости. Дополнительные исследования призваны определить наличие метастазов, имеющихся в организме.
Компьютерное 3D-моделирование опухоли и самой операции используют при планировании операции.
Рак почки: лечение
Пациентов, получивших диагноз серьезного заболевания, больше всего интересует вопрос, лечится рак почки или все усилия бесполезны, в том числе хирургическое вмешательство? Опыт работы нашей клиники однозначно подтверждает, что своевременное лечение и удаление опухоли (рака) почки в Москве часто демонстрирует хорошие результаты. При раннем диагностировании и радикальном лечении успех достигается в 90% случаев. Для оказания помощи пациентам врачи-урологи используют несколько конструктивных методик: иммунотерапию, таргетную терапию, оперативное вмешательство.
- Лапароскопическая резекция почки с опухолью используется чаще, чем классическое открытое вмешательство.
- При технической невозможности резекции делают нефрэктомию почки, открытое или лапароскопическое удаление органа вместе с опухолью.
- Криоаблация опухоли под контролем ультразвука.
- Химиоэмболизация.
- При неоперабельном раке и при метастазировании применяют таргетную и симптоматическую терапию.
Мы лечим рак почки, при этом прогноз благоприятный в подавляющем большинстве случаев, если лечение начато на начальной стадии. При обнаружении заболевания и начале лечения в более поздние сроки прогноз будет менее благоприятным. Для исключения факторов риска необходимо ежегодно проводить профилактическое УЗИ почек. Раннее выявление рака, когда еще отсутствуют ярко выраженные симптомы заболевания, дает высокую вероятность положительного результата.
Наилучший результат дает оперативное вмешательство. Чаще всего проводят операции по резекции или полному удалению органа, пораженного злокачественной опухолью.
- Резекция – удаление части органа с обнаруженным и точно локализованным новообразованием.
- Нефрэктомия почки – полное удаление пораженного раком органа.
Разновидность хирургической операции выбирается, в зависимости от стадии заболевания, размера и локализации опухоли. Резекцию применяют на 1 или 2 стадии рака почки. На более поздних стадиях или большом размере новообразования целесообразно удалить всю почку целиком. Стадию заболевания устанавливают по результатам полного анамнеза, обследования, проведенной гистологии. Метод выбирают, учитывая возраст пациента и сопутствующие заболевания.
Врачи нашей клиники имеют возможность максимально бережно отнестись к больному, выбрав щадящие методы лечения. Сейчас наилучшие результаты дают малоинвазивные операции по удалению опухоли с сохранением органа. При этом врачи не совершают открытого вмешательства, не делают глубоких разрезов, чтобы получить доступ к больному органу. Лапароскопические или робот-ассистированные резекции почки облегчают процесс последующей реабилитации. По показаниям назначают дополнительную терапию. Если метастазирования не произошло, то у больного имеются все шансы на здоровую жизнь.
Специальные препараты способны воздействовать на опухоль, вызывая гибель раковых клеток. Таргетные препараты редко вызывают побочных эффектов, легко переносятся. Метод используют в качестве профилактического средства для предупреждения рецидивов рака. Курс назначают в соответствии с общим состоянием организма и учетом тяжести заболевания.
Наиболее часто приходится дифференцировать опухоль от солитарной кисты почки, тем более что оба заболевания иногда сочетаются. В дифференциальной диагностике опухоли и кисты почки может оказать помощь нефротомография, при которой опухоль почки контрастируется, а киста отличается пониженной контрастн.
При осмотре и пальпации выявляются обычно опухоли почки в далеко зашедшей стадии. О большой опухоли почки свидетельствует деформация живота. Осмотр может выявить варикоцеле, а при обструкции нижней полой вены — расширение вен передней брюшной стенки, отечность нижних конечностей.
Поскольку опухоли почечной паренхимы и опухоли лоханки во многом отличаются как по структуре, так и по путям распространения и требуют различных оперативных методов лечения, оправданно их выделение в отдельные группы. В настоящее время принята следующая классификация опухолей почки.
Опухолевые заболевания почки разделяются на доброкачественные и злокачественные. Почечно-клеточный рак возникает из проксимального изогнутого канальца нефрона, является самым частым видом опухоли почки и составляет около 3% в структуре всех злокачественных заболеваний. Частота заболеваемости ежегодн.
Эпителиальные опухоли почечной лоханки и мочеточника представляют собой особую группу новообразований, значительно отличающихся от опухолей паренхимы почки как по клиническому течению, так и по методам лечения. Опухоли лоханки встречаются гораздо реже, чем опухоли почечной паренхимы, составляя приме.
Опухоль Вильмса встречается у детей любого возраста, начиная с новорожденного, но наиболее часто — в возрасте 2—7 лет. Девочки и мальчики заболевают с одинаковой частотой. У 5% больных опухоль Вильмса бывает двусторонней, как правило, у детей раннего возраста. Нередко у ребенка диагностируется.
В диагностике заболеваний почек, предстательной железы, яичка и его придатка, а также семенного пузырька нередко решающее значение приобретает пункционная биопсия. Пункционная биопсия почки может быть открытой и закрытой. Открытую биопсию почки производят при ее обнажении во время операции или специ.


Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Опухоли почек составляют в настоящее время 2-3 % от всех злокачественных новообразований, занимая в структуре заболеваемости по странам СНГ среди мужского и женского населения, соответственно, 13-е и 15-е места. Число больных раком почки на 100 тыс. населения, по данным разных авторов, колеблется в очень больших пределах: от 1,14 до 7,9. Ежегодно в мире регистрируется 78 тыс. смертей и выявляется 150 тыс. новых случаев рака почки, что составляет 1,9 % от общего количества злокачественных новообразований. Заболеваемость раком почки неуклонно растет, и за последнее десятилетие она увеличилась втрое 2.
В России стандартизированный показатель заболеваемости раком почки на 100 тыс. населения среди мужчин и женщин составляет, соответственно, 8,3 и 4,3. Заболевание чаще встречается в возрасте 40-60 лет. Правая и левая почки поражаются с одинаковой частотой. Средний диаметр первичных опухолей - 6,19 см (диапазон от 0,7 до 13 см).
Использование ультразвукового исследования (УЗИ) и компьютерной томографии (КТ) внесло значительный вклад в обнаружение опухолей на ранних стадиях. Случайное обнаружение почечно-клеточного рака и особенно маленьких опухолей увеличилось в ходе диспансерных наблюдений и исследований по поводу других болезней.
Среди всех больных с опухолью почек злокачественные опухоли встречаются в 94 % случаев. Почечный рак составляет от 1,9 до 2,4 % всех раковых новообразований вообще (рис. 1).
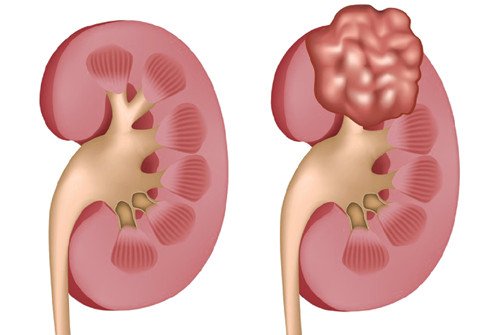
Слева - здоровая почка, справа - опухолевое поражение почки.
В настоящее время бессимптомное течение рака почки и случайное его выявление с помощью современных методов исследования имеет место в 54 % случаев. С увеличением размеров опухоли частота клинически проявляющегося почечно-клеточного рака увеличивается с 6,1 до 48,8 %. Классически характерна триада симптомов в виде: гематурии; локальной болезненности; прощупываемой опухоли.
Настоящая публикация посвящена инструментальной диагностике почечноклеточной и переходно-клеточной формам рака почки.
Почечно-клеточный рак - наиболее часто встречающийся тип рака почки, он составляет около 85 % от всех опухолей почек. Злокачественные клетки почечно-клеточного рака развиваются из выстилки почечных канальцев, образуя раковую опухоль. Обычно это единичная опухоль.
При УЗИ, в случае рака, почка чаще увеличена в размерах, контуры неровные, нечеткие. В проекции нижнего или верхнего полюса визуализируется объемное образование, возможно, содержащее в своей структуре как тканевые, так и жидкостные компоненты (рис. 2, 3).
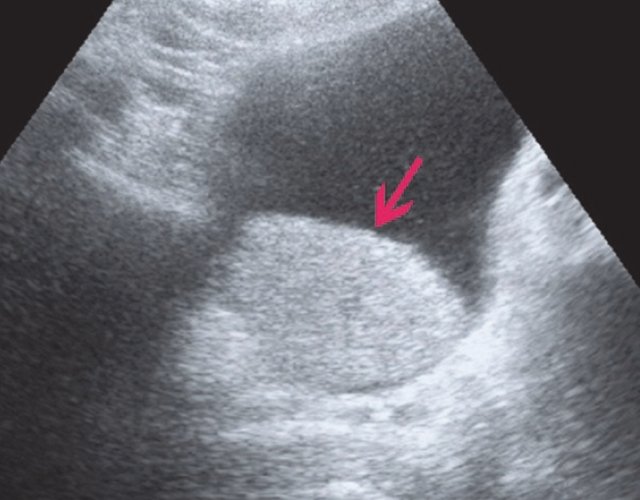
а) В просвете мочевого пузыря пристеночно визуализируется гиперэхогенное образование размером 70×50 мм, по типу сгустка крови.
б) В правой почке в проекции нижнего полюса визуализируется объемное образование общим размером 94х64 мм, содержащее в своей структуре тканевые и жидкостные компоненты.
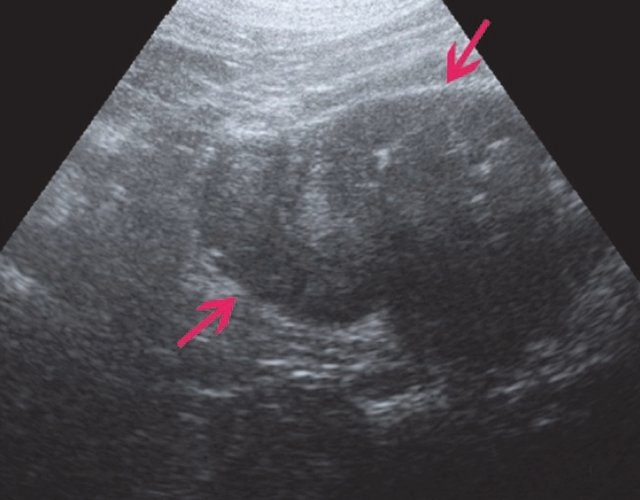
а) В правой почке в проекции верхнего полюса, деформируя контур почки, визуализируется тканевое образование размером 50×80 мм, выраженно неоднородное по эхоструктуре.
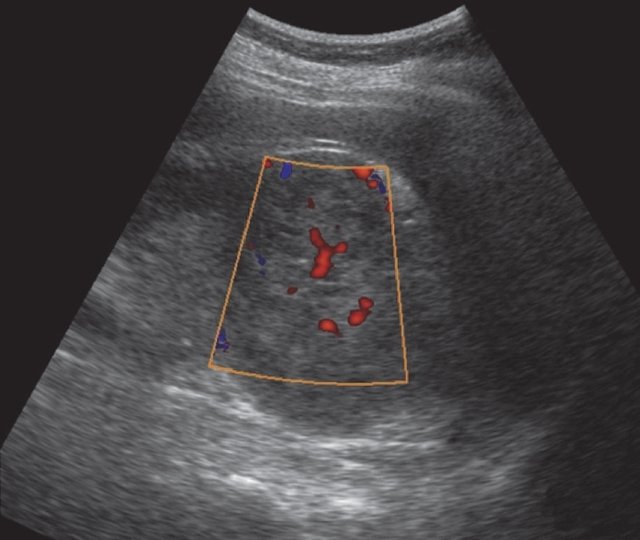
б) Режим ЦДК. Опухоль почки. Визуализируются отдельные сосудистые сигналы внутри образования.
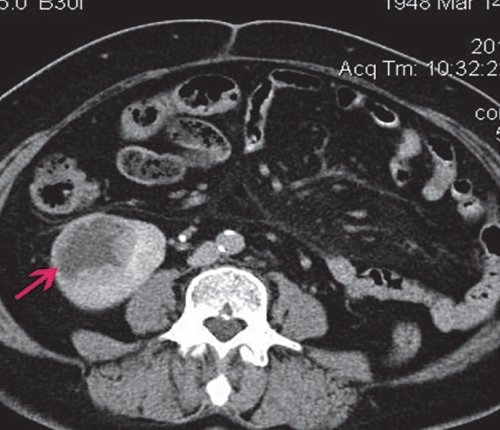
При КТ выявляется образование негомогенной структуры, накапливающее контрастное вещество (рис. 4).
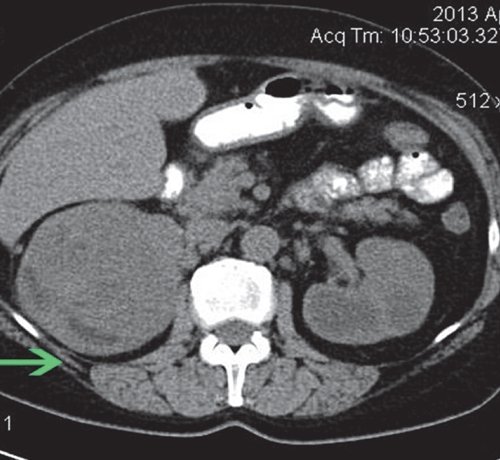
а) Нативная фаза. Правая почка увеличена в размерах и деформирована объемным образованием, размером до 80 мм в диаметре, с бугристым контуром, негомогенной структуры.
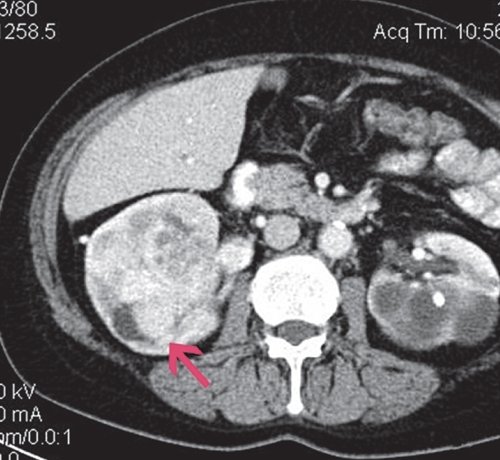
б) Артериальная фаза. Образование фрагментарно накапливает контрастное вещество.
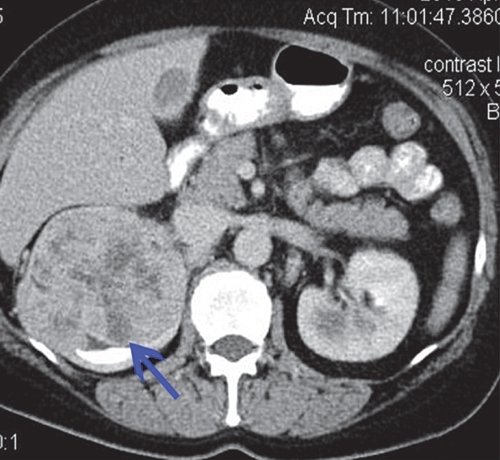
в) Отстроченная фаза. Фрагментарные признаки дефекта наполнения.
Пациентка П. В 2001 г. проведена нефрэктомия по поводу рака левой почки. На момент осмотра жалоб не предъявляет, лечится по поводу сахарного диабета.
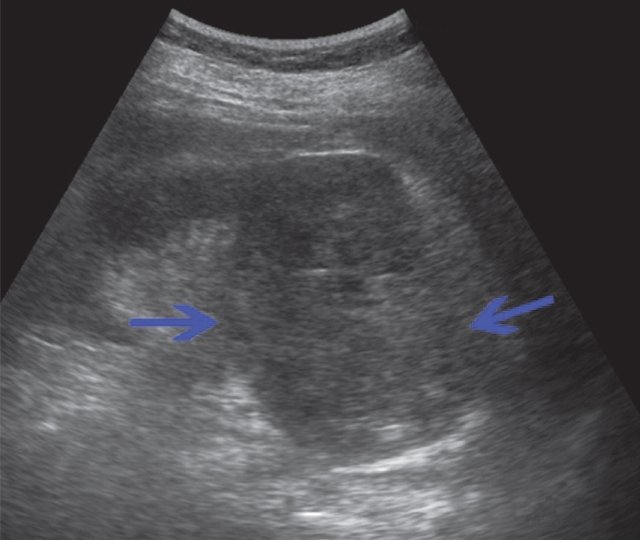
При УЗИ в проекции нижнего полюса единственной правой почки визуализируется образование жидкостного характера, размером 44×37 мм, выходящее на контур почки, содержащее в своей структуре крупный пристеночный тканевой компонент и перегородки. Заключение: "объемное образование правой почки". С учетом анамнеза больше данных за неопластический характер поражения (рис. 5).
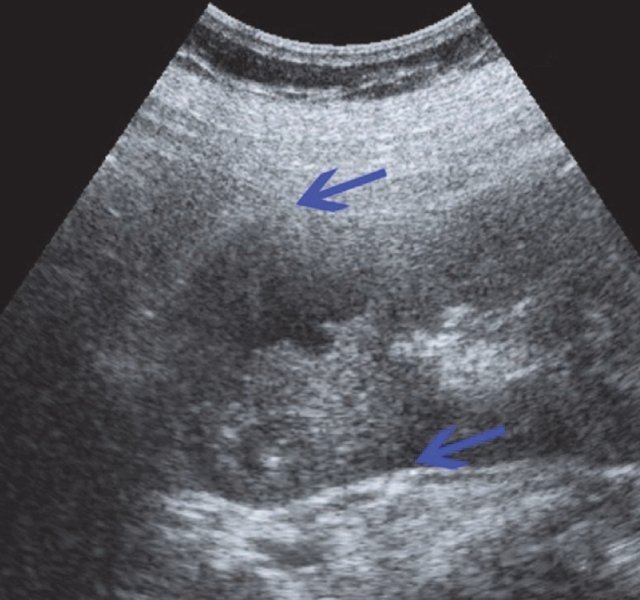
а) В проекции нижнего полюса визуализируется образование жидкостного характера размером 44х37 мм, выходящее на контур почки, содержащее в своей структуре пристеночный тканевой компонент и перегородки.
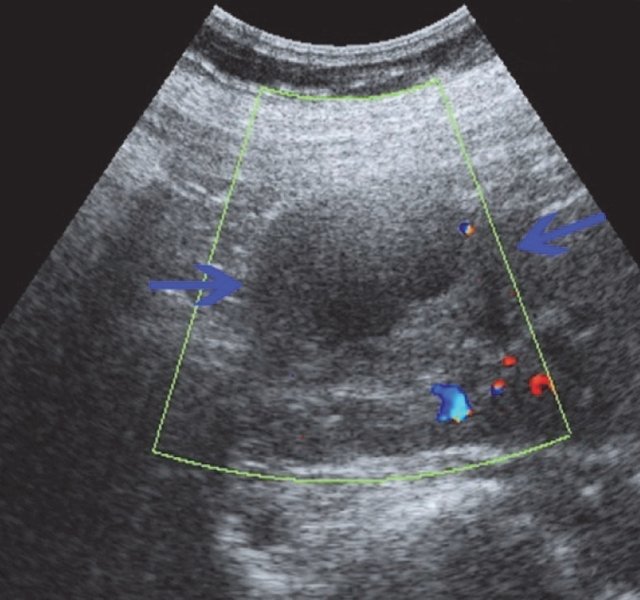
б) Объемное образование правой почки в режиме ЦДК. Регистрируются единичные эхосигналы по периферии образования.
По данным КТ, единственная правая почка расположена типично, размеры не изменены, паренхима не истончена. В нижней трети паренхимы, с выходом на контур, - округлое образование диаметром 47 мм, частично выходящее на латеральный контур, кистозно-солидной структуры, достаточно интенсивно накапливающее контрастное вещество по периферии. Полостная система почки не расширена. Паранефрий заметно не изменен. Заключение: "КТ-картина тумора, с учетом анамнеза, вероятнее всего, вторичного характера" (рис. 6).
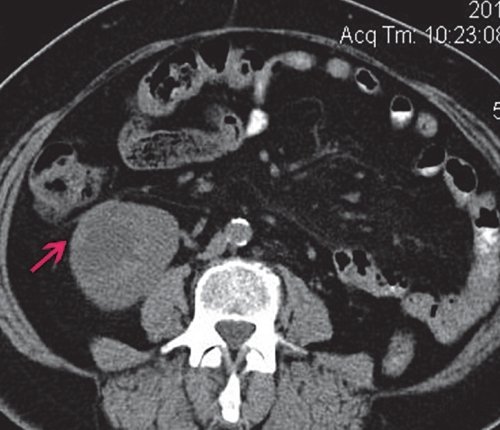
а) Нативная фаза. В нижней трети паренхимы, с выходом на контур, округлое образование, 47 мм в диаметре, частично выходящее на латеральный контур, кистозно-солидной структуры.
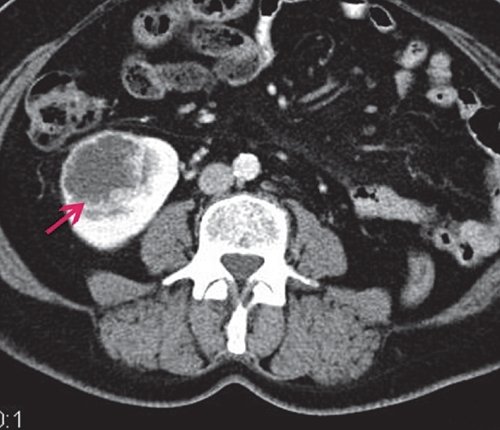
б) Артериальная фаза. Образование, достаточно интенсивно накапливающее контрастное вещество по периферии.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения.
Пациентке выполнена резекция единственной правой почки, при гистологическом исследовании получены клетки почечно-клеточного рака, светлоклеточный вариант.
Около 6-7 % рака почек опухоли возникают не из почечной ткани, а в почечной лоханке. Почечная лоханка - это участок мочевыделительной системы, где почка соединяется с мочеточником. Эта опухоль называется переходноклеточным раком и состоит из раковых клеток, которые отличаются от клеток, характерных для почечно-клеточного рака. Исследования показали связь развития этих опухолей с курением сигарет. Клинические проявления переходно-клеточного рака лоханки подобны симптомам при почечно-клеточном раке, включают гематурию и боли в животе или в пояснице.
Пациент С. считает себя больным в течение 3 месяцев, когда появилась гематурия, боли в поясничной области, лихорадка. При УЗИ в проекции верхней группы чашечек правой почки определяется образование тканевой плотности размером до 20 мм (рис. 7). Заключение: "объемное образование правой почки".
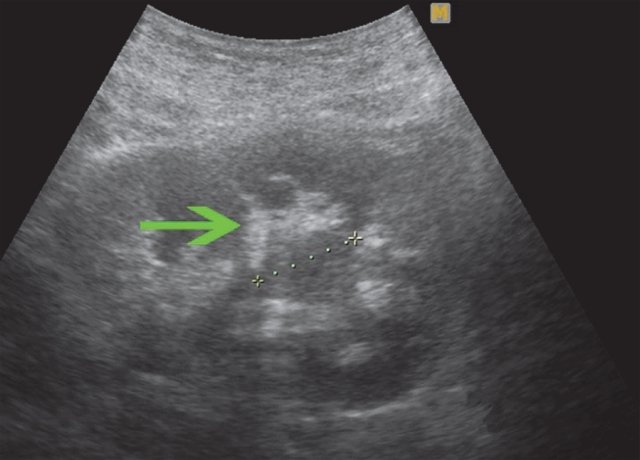
а) В проекции верхней группы чашечек визуализируется тканевой плотности образование, в диаметре до 20 мм, неправильной формы.
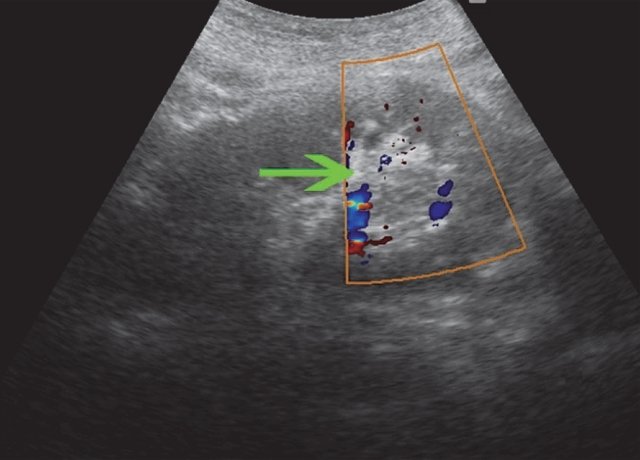
б) Режим ЦДК. Визуализируются отдельные сосудистые сигналы внутри образования.
Проведенная КТ подтвердила диагноз рака правой почки (рис. 8).
а) Нативная фаза. В проекции верхней группы чашечек - неоднородное образование неправильной формы общим размером 20×20 мм.
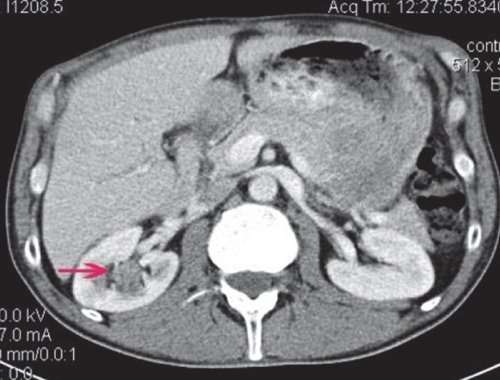
б) Артериальная фаза. Образование неравномерно накапливает контрастное вещество.
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения чашечек.
Пациенту произведена нефрэктомия. При гистологическом исследовании установлен умеренно дифференцированный переходно-клеточный рак почки.
Пациент М. Впервые примесь крови в моче появилась около двух лет назад. В последующем неоднократно повторялась гематурия. За помощью обратился впервые.
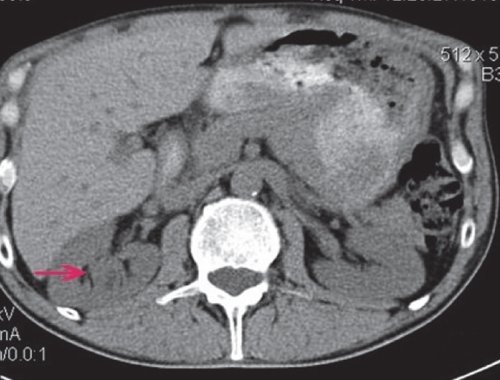
При УЗИ почки расположены типично, в размерах не изменены. Подвижность при дыхании сохранена, контуры ровные, четкие. Полостная система не расширена, мочеточники не визуализируются. В проекции нижней группы чашечек справа визуализируется тканевой плотности гипоэхогенное образование размером до 40 мм (рис. 9). Заключение: "объемное образование правой почки".
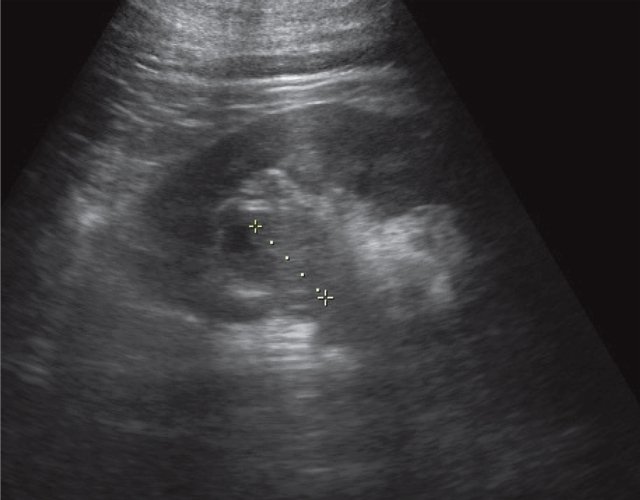
В проекции полостной системы визуализируется тканевой плотности гипоэхогенное образование размером до 40 мм.
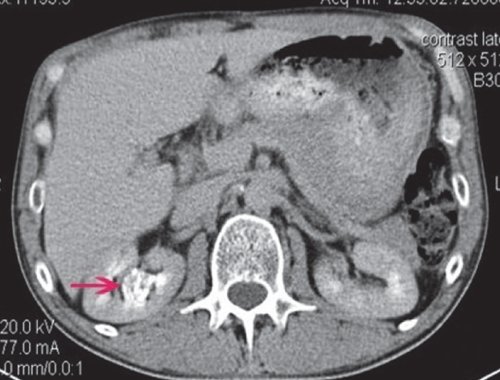
При КТ в нижне-средних отделах ЧЛС справа определяется мягкотканное объемное образование с четкими контурами размером 50×40 мм, деформирующее ЧЛС, фрагментарно накапливает контрастное вещество (рис. 10).
а) Нативная фаза. В нижне-средних отделах ЧЛС справа мягкотканное объемное образование с четкими контурами размером 50×40 мм, деформирующее ЧЛС.
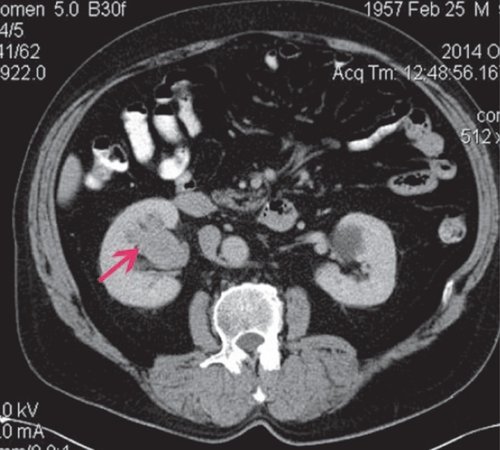
б) Артериальная фаза. Образование неравномерно накапливает контрастное вещество.
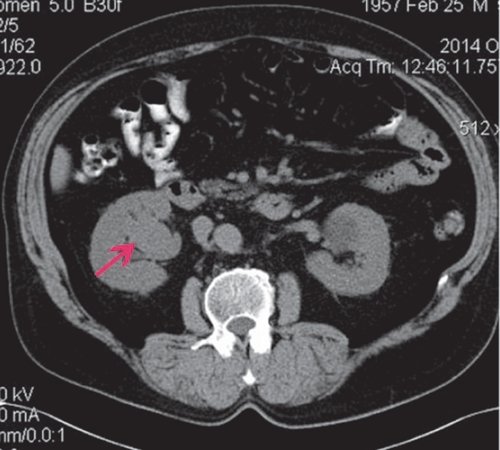
в) Отсроченная фаза. Фрагментарные признаки дефекта наполнения чашечек.
Пациенту проведено оперативное лечение - нефрэктомия. При гистологическом исследовании установлен переходно-клеточный умеренно дифференцированный рак правой почки.
Пациентка Х. жалоб не предъявляла, обратилась на профилактический осмотр.
При УЗИ в проекции верхней группы чашечек левой почки визуализируется тканевой плотности образование размером 30×30 мм, неоднородное по эхоструктуре, преимущественно гиперэхогенное, при ЦДК визуализируются единичные эхосигналы внутри образования (рис. 11).
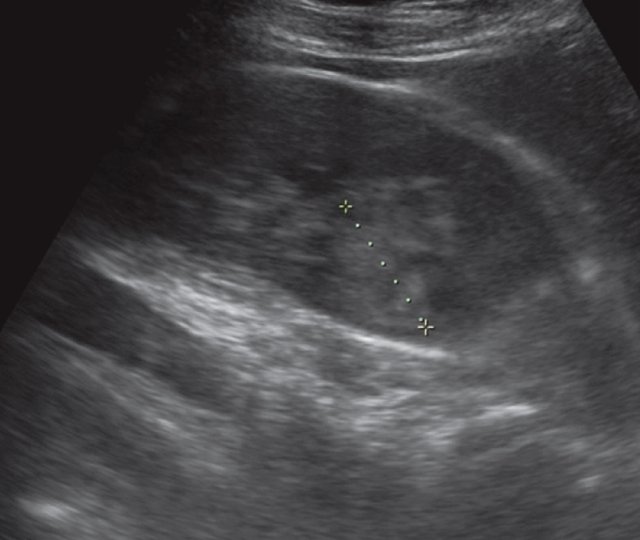
а) В проекции верхней группы чашечек левой почки визуализируется тканевой плотности образование размером 30×30 мм.
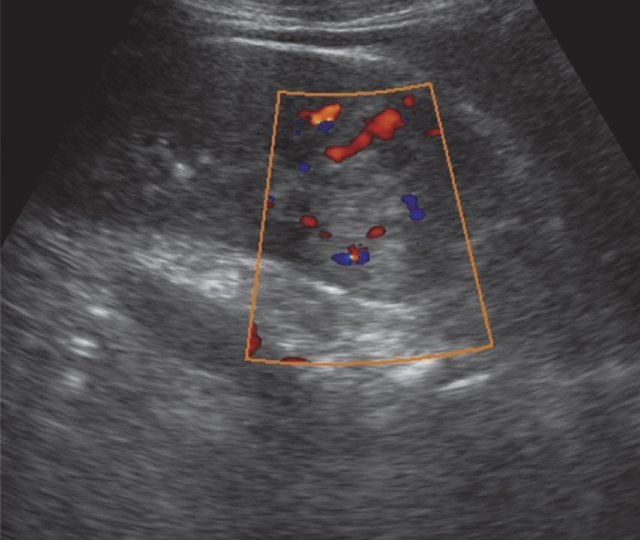
б) Режим ЦДК. Визуализируются единичные эхосигналы внутри образования.
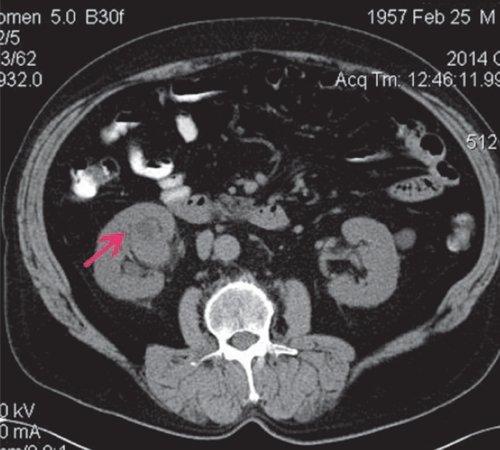
По данным КТ (рис. 12), почки расположены типично, форма не изменена, паренхима не источена. В паренхиме верхней трети левой почки с частичным выходом на задне-медиальный контур определяется образование округлой формы размером 31 мм, гиподенсной нативной плотности (21 HU), диффузно накапливает контрастное вещество до 73 HU, в отсроченную фазу плотность 47 HU. Образование локально несколько деформирует чашечки верхней группы. Полостные системы почек не расширены, функция почек сохранена. Заключение: "объемное образование левой почки".
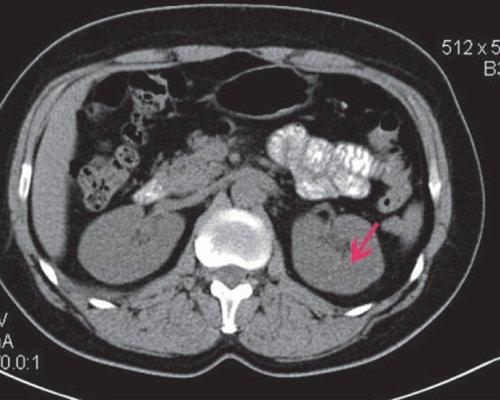
а) Нативная фаза. В паренхиме верхней трети левой почки определяется образование округлой формы размером 31 мм, гиподенсной нативной плотности (21 HU).
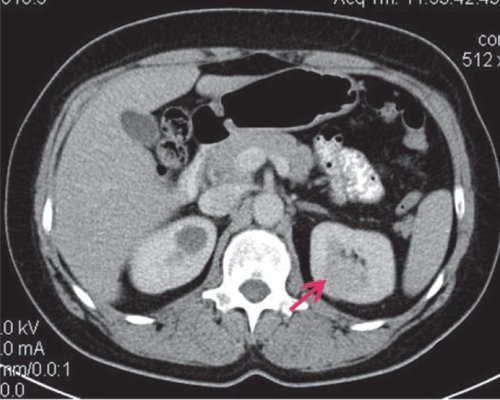
б) Артериальная фаза. Диффузно накапливает контрастное вещество до 73 HU.
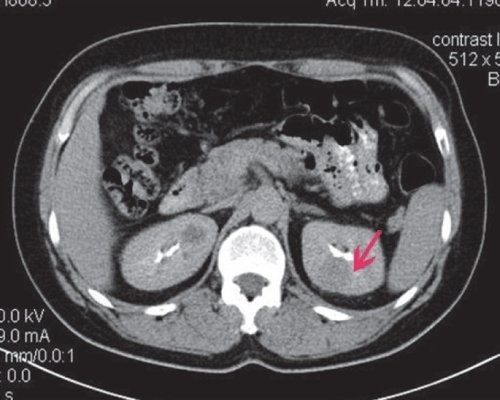
в) Отсроченная фаза. Плотность образования 47 HU.
Пациентке произведена нефрэктомия. При гистологическом исследовании установлен переходно-клеточный умеренно дифференцированный рак левой почки.
Пациент З. с жалобами на гематурию в течение года впервые обратился за помощью.
При УЗИ почек мочевой пузырь наполнен плохо, пристеночно визуализируется гиперэхогенное образование и подвижные множественные гиперэхогенные образования (вероятнее всего, сгустки). Левая почка значительно увеличена в размере до 160 мм, контуры нечеткие. Часть полостной системы слева представлена объемным образованием до 100 мм, содержащим в своей структуре жидкостной и тканевой компоненты. Заключение: "полостная опухоль левой почки" (рис. 13).
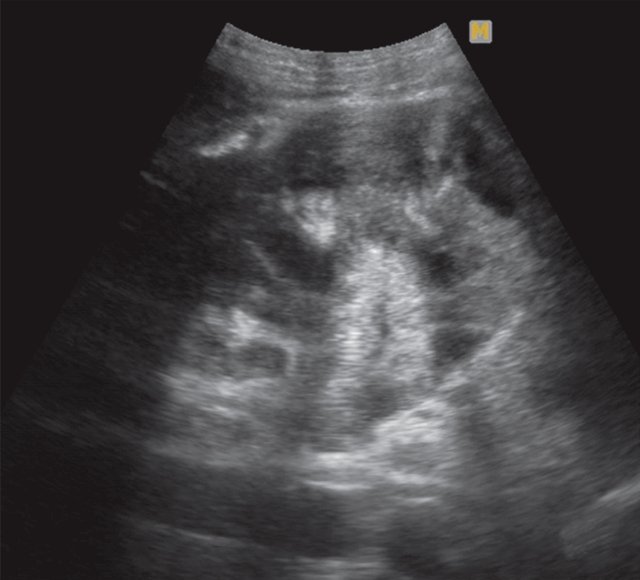
а) В проекции полостной системы слева визуализируется объемное образование размером до 100 мм.
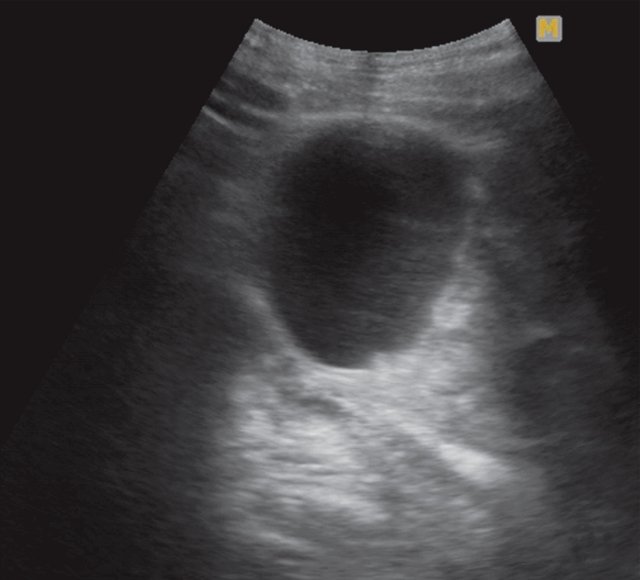
б) Жидкостной компонент в объемном образовании слева.

Злокачественные опухоли выглядят под микроскопом по-разному. В одних случаях они напоминают нормальную ткань, а в других сильно от неё отличаются. В зависимости от этого, патологоанатомы и врачи условно делят злокачественные новообразования на два типа:
- Высокодифференцированные опухоли сохраняют многие черты нормальных клеток и тканей. Они прорастают в соседние органы и метастазируют достаточно медленно.
- Низкодифференцированные опухоли содержат клетки и ткани, которые сильно отличаются от нормальных. Они ведут себя намного агрессивнее, быстрее распространяются по организму.
От степени дифференцировки рака зависит то, насколько быстро он способен распространяться по организму. А это, в свою очередь, напрямую влияет на прогноз для пациента. Кроме того, низкодифференцированные опухоли хуже реагируют на лучевую терапию и химиотерапию. Врач-онколог учитывает это, составляя программу лечения.

Какие бывают степени дифференцировки рака?
Показатель степени дифференцировки опухоли в онкологии принято обозначать латинской буквой G. Возможны пять вариантов:
- Gx — степень дифференцировки определить не удается.
- G1 — высокодифференцированные злокачественные новообразования.
- G2 — средняя степень дифференцировки.
- G3 — низкодифференцированные опухоли.
- G4 — недифференцированный рак. Опухолевые клетки утратили все внешние признаки и функции нормальных клеток. Они похожи друг на друга, как две капли воды, их единственными занятиями становятся рост и размножение.
Так выглядит общая схема, но для разных видов рака степень дифференцировки определяют по-разному. Например, во время осмотра под микроскопом опухолевой ткани из молочной железы учитывают наличие молочных канальцев, форму и размеры клеточных ядер, активность деления клеток. Каждый из трех признаков оценивают в баллах, затем подсчитывают их общее количество.
При раке простаты используют специальную систему Глисона. В ней предусмотрено 5 градаций, каждой из которых присвоено определенное количество баллов, в соответствии с нумерацией, от 1 до 5:
- В состав опухоли входят однородные железы, ядра клеток изменены в минимальной степени.
- В состав опухоли входят скопления желез, которые разделены перегородками из соединительной ткани, но расположены друг к другу ближе, чем в норме.
- В состав опухоли входят железы, имеющие разное строение и размеры, опухолевая ткань прорастает в перегородки из соединительной ткани и в соседние структуры.
- В состав опухоли входят клетки, которые сильно отличаются от нормальных. Опухоль прорастает в соседние ткани.
- Опухоль состоит из недифференцированных клеток.
Обычно рак простаты имеет неоднородное строение, поэтому врач должен выбрать из списка две градации, которые встречаются в большей части опухоли. Складывают баллы, по полученной цифре определяют степень дифференцировки.

Степень дифференцировки и стадия рака — это одно и то же?
Для описания злокачественной опухоли используют разные показатели. Деление в зависимости от степени дифференцировки — лишь одна из возможных классификаций.
Стадию рака определяют в зависимости от трех параметров, которые обозначают аббревиатурой TNM: насколько сильно опухоль проросла в соседние ткани, успела ли распространиться в лимфоузлы и дать метастазы.
Чем отличается лечение высокодифференцированного рака от низкодифференцированного?
Однозначно на этот вопрос ответить не получится, так как рак бывает очень разным. Для одних злокачественных опухолей (например, рак молочной железы, рак простаты) степень дифференцировки имеет особенно важное значение, в случаях с другими онкологическими заболеваниями данный показатель отходит на второй план.
В целом можно сказать, что низкодифференцированные опухоли более агрессивны и нуждаются в более агрессивном лечении.
Читайте также:





