Ультразвуковое исследование в онкологии
Ультразвуковое исследование (УЗИ) – метод, с помощью которого выявляют большинство злокачественных ноовообразований. Это не в последнюю очередь связано с тем, что УЗИ назначают значительно чаще, чем компьютерную томографию (КТ) или магнитно-резонансную томографию (МРТ). Почему? Да очень просто: УЗИ почти на порядок дешевле чем КТ или МРТ, абсолютно безопасно для пациента, его можно назначать столько раз, сколько необходимо.

Преимущества УЗИ в диагностике новообразований
- врач УЗИ (при появлении онкологической настороженности) может быстро переключаться между зонами обследования, расширяя область поиска по своему усмотрению. Опытный специалист знает основные пути распространения тех или иных злокачественных новообразований, что повышает эффективность обследования.
- УЗИ позволяет изучать органы в режиме онлайн (что невозможно на МРТ, например). Врач может оценить, например, насколько подпаян яичник к матке, оценив смещение под нажимом датчика;
- современные аппараты позволяют оценить кровоток в подозрительном узле или новообразовании. Для доброкачественных опухолей появление собственного кровотока нехарактерно. Злокачественные новообразования провоцируют прорастание сосудов, т.к. выделяют соответствующие вещества (факторы сосудистого роста);
- УЗИ с эластографией (одна из функций аппаратов экспертного класса) помогает найти новообразования в мягких тканях и паренхиматозных органах (что не всегда легко даже на КТ или низкопольном МРТ).
Мнение о том, что УЗИ определяет новообразования только на поздних стадиях – устарело. Разрешающая способность ультразвукового исследования в настоящее время позволяет определять новообразования от 2-х мм. А дополнительные методы (допплерография, эластография) дают достаточно информации, чтобы оценить онкологический риск и принять решение о биопсии и целесообразности других диагностических процедур.
Далее рассмотрим наиболее распространенные виды рака, которые можно выявить с помощью ультразвуковой диагностики.
Рак молочной железы (РМЖ)
УЗИ наряду с рентгеновской маммографией широко применяется для диагностики рака груди. Метод может использоваться многократно, у женщин любого возраста, в период беременности и лактации.
УЗИ позволяет выявить РМЖ в 87% случаев. В отличии лучевых методов, УЗИ также оценивает состояние подмышечной группы лимфоузлов (основного пути метастазирования для РМЖ).
Ситуации, в которых УЗИ-маммография информативнее, чем рентген-маммография:
- плотные молочные железы, выраженное воспаление, отек железы, фиброаденоматоз. В таких ситуациях ультразвук целесообразнее, т.к. лучше проходит через плотные среды;
- установлены имплантаты молочной железы;
- есть подозрение на рак – УЗИ позволяет обследовать все заинтересованные группы лимфоузлов и расширять поиск при необходимости.
Чувствительность метода при онкопоиске РМЖ достигает 80%.
Метастазы в печень и гепатоцеллюлярный рак
Метастазы (вторичные опухоли) в печени преимущественно выявляются именно на УЗИ, причем нередко – случайно (при исследовании почек и других органов). Метастазы в печень наблюдаются при опухолях желудочно-кишечного тракта, молочных желез, легких и поджелудочной железы и многих других видах злокачественных новообразований.
Что касается первичного рака печени (гепатоцеллюлярный рак), то на 1-2 стадии при регулярном прохождении УЗИ его выявляют в 60-70% случаев.
УЗИ в диагностике рака кишечника
Частота этого типа рака с каждым годом растет, причем у 60–80 % больных его выявляют на поздних стадиях. УЗИ позволяет оценить степень внедрения рака в кишечную стенку, прорастания в клетчатку и/или окружающие органы. Врач УЗИ может обнаружить метастазы в региональные и отдаленные лимфоузлы, печень.
Еще недавно считалось, что ультразвуковое сканирование нецелесообразно в диагностике полых органов. Развитие аппаратуры в настоящее время позволяет проводить диагностику рака кишечника на УЗИ.
Виды УЗИ, которые можно проводить через брюшную стенку:
- УЗД ободочной кишки;
- исследование ободочной кишки с наполнением,
- УЗД прямой кишки с наполненным мочевым пузырем.
Кроме этого, сейчас практикуют обследование толстого кишечника ультразвуковым колоноскопом, с применением ректального датчика (эндоректальная ультрасонография).
Ультразвуковое исследование прямой и ободочной кишки показано, если
- врач во время пальпации кишечника определяет уплотнение, которого там быть не должно;
- есть подтвержденные данные о раке толстого кишечника (оценка распространенности процесса);
- есть ворсинчатая опухоль, полипоз (для исключения малигнизации), признаки гладкомышечной опухоли;
- диагностика позадишеечного эндометриоза;
- смещение прямой кишки, увеличение пресакрального пространства,
- деформация толстого кишечника;
- контроль лечения (после операции на кишечнике).
Регулярное прохождение УЗИ обследования – это доступный по цене и комфортный способ защитить себя от тяжелых форм рака. Берегите себя, обследуйтесь вовремя!
О частоте профилактических осмотров и необходимых видах обследования вам расскажет лечащий врач.
Ультразвуковое исследование в настоящее время очень широко используется при диагностике злокачественных опухолей, особенно на начальном этапе обследования. Это связно с тем, что ультразвуковое исследование это высокоинформативный, неинвазивный, обладающий возможностью частого повторного проведения метод.
Ультразвуковое исследование применяют для обнаружения первичного опухолевого очага, определения степени распространенности опухоли, как местной, так и общей.
При диагностике злокачественных опухолей наиболее широко применяется ультразвуковое исследование в В-режиме – исследование может проводить как через кожные покровы, так и с использованием различных полостных датчиков, которые могут использоваться для эндовагинального, транспищеводного, трансректального и интраоперационного ультразвукового исследования.
Также может использоваться D-режим ультразвукового исследования, иначе говоря – допплерография. Допплеровское исследования позволяет определить направление и скорость кровотока в венозных и артериальных сосудах и сосудистой сетке опухоли.
Количественная и качественная оценка кровотока имеет большое значение в дифдиагностике доброкачественных и злокачественных опухолей различной локализации, вовлечения сосудов в опухолевый процесс.
Еще одна разновидность ультразвукового исследования – эндоскопическое. Оно имеет неоспоримые преимущества при обследовании пищевода, желудка, двенадцатиперстной кишки, позволяет более точно зафиксировать местные и регионарные границы проникновения злокачественной опухоли. Эндоскопическое ультразвуковое исследование особенно эффективно при диагностике злокачественных опухолей, находящихся в границах слизистой оболочки или подслизистого слоя.
Интраоперационное ультразвуковое исследование обладает высокой четкостью за счет того, что поверхность датчика кладется непосредственно на исследуемый орган или анатомическую область и благодаря этому отсутствуют физические помехи, при обычном исследовании возникающие из-за кожи, подкожной клетчатки, газа в кишечнике. Интраоперационное ультразвуковое исследование позволяет хирургу обнаружить злокачественную опухоль, которого невозможно прощупать и более достоверно оценить распространенность новообразования, и таким образом провести оперативное вмешательство в объеме, более адекватном конкретной опухоли.
Ультразвуковое исследование органов брюшной полости проводится утром. За 1-2 дня до даты исследования из питания исключаются продукты, вызывающие метеоризм. Вечером накануне исследования и утром перед ним делается очистительная клизма.
Перед ультразвуковым исследованием органов малого таза нужна специальная подготовка. Процедура проводится при полном мочевом пузыре, чем больше в нем мочи, тем достовернее результаты исследования. Это происходит из-за того, что в пустом мочевом пузыре образуются складки слизистой оболочки, которые иногда трудно отличить от опухоли.
Ультразвуковое исследование молочных желез нужно регулярно проходить всем женщинам в возрасте старше 35 лет, при этом врач, проводящий УЗИ должен ознакомиться с заключением маммографии, если таковой имеется. Это нужно сделать для того, чтобы можно было отличить жировую инволюцию молочной железы от новообразования. У женщин с циклическими изменениями ультразвуковое исследование молочной железы наиболее информативно на 7-10 день цикла, когда ткани железы максимально гипертрофированы. Но для углубленной диагностики возможно проведение исследования в любую фазу цикла.
Задать вопрос врачу онкологу
Диагностка и лечение онкологии в медицинских центрах Израиля подробная информация
Подпишитесь на рассылку Новости онкологии и будьте в курсе всех событий и новостей в мира онкологии.
Если вы хотите пройти УЗИ при онкологии в Москве с использованием новейшей ультразвуковой установки, записывайтесь на прием в наш центр. Мы осуществим обследование быстро и качественно, в удобное для вас время.
Ультразвуковое исследование мягких тканей
Ультразвуковое исследование селезенки
Ультразвуковое исследование периферических лимфоузлов: шейных, подчелюстных, подбородочных, затылочных, околоушных (с одной стороны)
Ультразвуковое исследование периферических лимфоузлов: надключичных (с обеих сторон)
Ультразвуковое исследование периферических лимфоузлов: подключичных (с обеих сторон)
Ультразвуковое исследование периферических лимфоузлов: подмышечных (с обеих сторон)
Ультразвуковое исследование периферических лимфоузлов: надключичных, подключичных, подмышечных (с одной стороны)
Ультразвуковое исследование забрюшинных лимфоузлов: парааортальных, паракавальных, подвздошных (с обеих сторон)
Ультразвуковое исследование периферических лимфоузлов: пахово-бедренных (с обеих сторон)
Ультразвуковое исследование периферических лимфоузлов (1 группа)
Ультразвуковое исследование печени
Ультразвуковое исследование печени, желчного пузыря, внутрипеченочных желчных протоков (комплексное)
Ультразвуковое исследование поджелудочной железы и внепеченочных желчных протоков
Ультразвуковое исследование матки и придатков (комплексное)
Ультразвуковое исследование молочных желез
Ультразвуковое исследование органов малого таза у женщин (комплексное)
Ультразвуковое исследование органов малого таза у женщин (трансабдоминально)
Ультразвуковое исследование предстательной железы трансректальное
Ультразвуковое исследование мошонки (яички, придатки)
Ультразвуковое исследование щитовидной железы комплексное 1 600
Ультразвуковое исследование слюнных желез
Ультразвуковое исследование почек 1 300
Ультразвуковое исследование мочевого пузыря 1 400
Ультразвуковое исследование органов мочевыделительной системы Комплексное 2 300
Ультразвуковое исследование брюшной полости
- О центре
- Специалисты
- Новости
- Партнеры
- Отзывы
- Запись на приём
- Стоимость лечения
- Консультация
- Диагностика
- FAQ
- Статьи
- Аппарат Кибернож
- Уникальность системы
- Показания к лечению
- Противопоказания
- Как происходит лечение
- Сравнение методов
- Дистанционная
- Комбинированное лечение
- Лечение
- Опухоли головного мозга
- Рак легкого
- Рак печени
- Рак почки
- Рак предстательной железы
- Рак носоглотки
- Опухоль спинного мозга
- Опухоль ЦНС у детей
- Рак поджелудочной железы
- Опухолевое поражение костей
- Метастазы
- Невралгия тройничного нерва
- Пяточная шпора
В последние 15 лет ультразвуковая диагностика значительно усовершенствовалась. Впервые в клиническую практику ультразвуковые исследования (УЗИ) были введены в 1950-е годы.
Диагностика базируется на различии эхоструктур различных тканей в ответ на воздействие ультразвукового источника. Различия в эхо-сигнале, обусловленные различной плотностью тканей, регистрируются специальными датчиками и представляются приборами как двумерная плоская картинка.
По этой причине ультразвуковая диагностика в основном применяется в исследованиях брюшной полости и мягких тканей. Достоинствами ультразвуковых обследований являются их дешевизна, быстрое получение результата и не-инвазивность (хотя существуют и инвазивные методики, о чем будет сказано ниже). Таким образом, с помощью ультразвуковых обследований можно вести наблюдение за процессом лечения, например проводить их между последующими курсами химиотерапии.
Другие, более точные методы диагностики, такие как компьютерная томография (КТ), дорогостоящи для частого применения, а кроме того, при таких обследованиях пациент получает дозы облучения, которые могут быть небезразличны для организма.
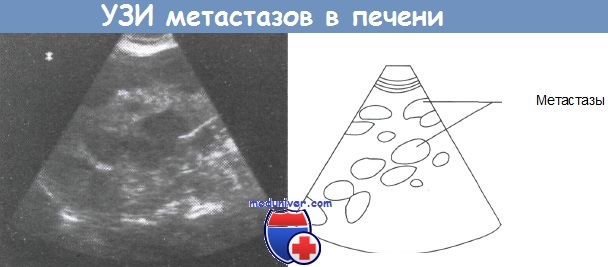
Особенно широко ультразвук применяется в диагностике метастазов в печени. Тип отраженного сигнала зависит от характера метастазов. Так эхонегативные участки наиболее часто ассоциируются с саркомами и лимфомами, а метастазы в желудочно-кишечном тракте характеризуются хорошим отражением ультразвукового пучка.
При колоректальном раке точность ультразвуковой диагностики приближается к КТ-сканированию. Ультразвуковое обследование также очень информативно при холестазе, где оно нередко применяется в сочетании с КТ-сканированием.
При обследованиях почек с помощью ультразвука часто удается обнаружить рак почки и отличить его от кисты. Точность дифференцированного диагноза составляет 90%, а разрешение позволяет обнаруживать образования размером 2-3 см. Ультразвуковое обследование позволяет различать солидные и кистозные образования щитовидной железы.
Обследование яичек с помощью ультразвука часто позволяет выявить скрытые опухоли, которые трудно обнаружить простой пальпацией. Методику также нередко используют для определения солидных или кистозных образований в молочных железах. Все более широко применяется и эндоскопическая сонография, например в трансректальной эндоскопии при раке простаты. Эндоскопическое УЗИ пищев.арительного тракта позволяет обнаруживать опухоли желудочно-кишечного тракта на стадиях, когда еще возможно эффективное оперативное вмешательство.
Тем не менее во многих случаях сложно определить необходимость проведения этих небезопасных хирургических процедур. К настоящему времени подтверждена необходимость трансвагинальной ультрасонографии при диагностике тазовых опухолей для оценки размеров и характера распространения рака вульвы и влагалища.
Эффективность лечения любого онкологического заболевания напрямую зависит от того, насколько своевременно его удалось диагностировать. При подозрении на рак комплексное обследование должно быть проведено как можно более оперативно. Обычно изначально опухоль выявляют с помощью относительно простых методов диагностики, таких как УЗИ, рентгенография, эндоскопия. Затем нужно провести биопсию, чтобы выяснить, является ли новообразование злокачественным, изучить его характеристики для выбора оптимальной тактики лечения. На завершающем этапе применяют более сложные диагностические процедуры, чтобы оценить степень распространения злокачественной опухоли в организме и уточнить ее стадию.

Скрининг: первый этап в диагностике рака
К сожалению, выявить рак на ранней стадии очень сложно, так как симптомы обычно отсутствуют. Человек может долго жить, не зная, что в его организме находится злокачественная опухоль. Когда симптомы появляются, их легко спутать с признаками других, менее опасных, заболеваний.
Для ранней диагностики онкозаболеваний применяют скрининговые исследования. Их должны регулярно проходить все люди из группы повышенного риска:
- Каждая женщина после 40 лет должна один раз в 1–2 года проходить маммографию. Это помогает выявить злокачественные опухоли молочной железы.
- Когда человеку исполняется 50 лет, он должен пройти первую колоноскопию — эндоскопическое исследование толстой кишки. Это помогает выявить рак, полипы. Во время колоноскопии можно провести биопсию, удалить полип или злокачественную опухоль на самой ранней стадии. Исследование повторяют через 5 лет. В качестве других скрининговых исследований на наличие рака толстой кишки применяют анализ стула на скрытую кровь, иммунохимический анализ кала, , виртуальную колоноскопию (компьютерную томографию с предварительным заполнением кишечника газом).
- Всем женщинам с началом половой жизни нужно регулярно являться на осмотры к гинекологу и сдавать мазки на цитологию (), анализ на папилломавирусную инфекцию.
- В ранней диагностике рака легкого помогает низкодозная компьютерная томография грудной клетки, но ее нужно выполнять не всем. Этот вид скрининга необходим для курильщиков и людей, которые отказались от вредной привычки менее 15 лет назад, и если человек до этого ежедневно выкуривал по 1 пачке сигарет в течение 30 лет или по 2 пачки в течение 15 лет.
- Мужчинам старшего возраста рекомендуется периодически посещать , проходить пальцевое ректальное исследование и выполнять анализ крови на уровень онкомаркера ПСА (простатспецифический антиген). Это помогает в ранней диагностике рака простаты.
- Всем людям можно порекомендовать раз в год посещать и проходить дерматоскопию — осмотр кожи с помощью специального инструмента (дерматоскопа).
- Гастроскопия — эндоскопическое исследование желудка — массово проводится только в странах, где высока распространенность злокачественных опухолей этого органа. В западных странах она не включена в программы обязательного скрининга. Но пройти ее хотя бы раз в жизни стоит каждому человеку.

Запишитесь на прием к врачу в клинике Медицина 24/7. Опытный специалист оценит ваши персональные риски и составит для вас оптимальную скрининговую программу.
Биопсия: знать врага в лицо
Биопсия — диагностическая процедура, во время которой врач получает образец ткани патологического образования и отправляет в лабораторию для гистологического или цитологического исследования. Это помогает:
- Обнаружить раковые клетки и подтвердить злокачественный характер новообразования.
- Уточнить гистологический тип опухоли, ее стадию.
- Оценить степень дифференцировки опухолевых клеток. Низкодифференцированные злокачественные новообразования ведут себя более агрессивно, это влияет на прогноз и выбор лечебной тактики.
- Биопсия регионарных лимфатических узлов помогает разобраться, распространился ли в них рак.
- Если опухоль удалена полностью, можно оценить край резекции — проверить, нет ли опухолевых клеток возле линии разреза. Если они присутствуют (позитивный край резекции), это говорит о том, что опухолевая ткань, возможно, еще осталась в организме. Негативный край резекции свидетельствует о том, что злокачественное новообразование удалено полностью.
Онкологический диагноз практически всегда нужно подтверждать с помощью биопсии.
Биопсия бывает разных видов:
- Эксцизионная — удаление всей опухоли.
- Инцизионная — удаление части опухоли.
- — забор столбика ткани с помощью специального инструмента — трепана.
- Щипковая биопсия — забор материала с помощью биопсийных щипцов.
- Петлевая биопсия — забор тканей с помощью проволочной петли, к которой подключен электрокоагулятор или аппарат для радиочастотной хирургии.
- Пункционная аспирационная биопсия — с помощью иглы и вакуумного аспиратора.
- Скарификационная (бритвенная) биопсия — срезание тонкого слоя кожи.
- Мазки и отпечатки: материал получают путем прикладывания стекла, например, к слизистой оболочке или язве, или соскребания скальпелем, шпателем, специальной щеточкой.
Биопсию опухолей, которые находятся внутри тела, можно проводить во время эндоскопических исследований, через разрезы, во время лапароскопии, торакоскопии и пр. Пункционную биопсию выполняют через кожу под навигацией с помощью ультразвука или компьютерной томографии.
Оставьте свой номер телефона
Если по результатам гистологического исследования не удалось установить диагноз, или нужно уточнить некоторые моменты, выполняют иммуногистохимический анализ. В образце опухолевой ткани выявляют определенные белки, по которым можно оценить характеристики опухолевых клеток, выявить их чувствительность к тем или иным противоопухолевым препаратам.
- Установить окончательный диагноз, если этого не позволяет сделать гистологическое исследование, например, при лимфомах, лейкозах.
- Отличить злокачественную опухоль от других патологических образований.
- Определить степень злокачественности опухолевых клеток.
- Выяснить, в каком органе находится первичная опухоль, если удалось обнаружить только метастаз.
- Правильно установить диагноз в случаях, когда у больного две разные злокачественные опухоли.
- Выявить чувствительность злокачественной опухоли к тем или иным лекарственным препаратам. В частности, с помощью иммуногистохимии можно определить рецепторы к мужским и женским половым гормонам, HER2, рецепторы к соматостатину, — белок, который мешает иммунным клеткам распознавать и атаковать опухолевую ткань.
Бурное развитие молекулярной биологии и генетики в последние десятилетия сделало возможным обнаружение этих генетических нарушений. В современной онкологии генетические анализы применяются как у онкологических больных, так и для выявления наследственных мутаций, которые повышают риск развития рака, у здоровых людей:
- Анализы на мутации в определенных генах у людей, страдающих раком, помогают подобрать эффективные противоопухолевые препараты. Например, такие исследования часто проводят при раке молочной железы, легких, толстой кишки.
- Исследование всей ДНК (секвенирование нового поколения — NGS) помогает подобрать персонализированную терапию для больных с запущенным прогрессирующим раком, при неэффективности стандартных схем лечения.
- Анализы на определенные мутации, повышающие риск развития рака, рекомендуется пройти людям, у которых в семье есть 3 и более родственников, страдающих одинаковыми онкологическими заболеваниями, если 2 родственника заболели в молодом возрасте, когда у одного из родственников диагностировано одновременно 2 вида рака или редкая злокачественная опухоль.

В клинике Медицина 24/7 можно пройти все современные виды иммуногистохимических и молекулярно-генетических анализов. По результатам обследования наши опытные врачи разберутся, как повысить эффективность противоопухолевого лечения, подберут персонализированную терапию.
Эндоскопические исследования
Эндоскопические методики широко применяются в современной онкологии:
- ФГДС — исследование пищевода, желудка и двенадцатиперстной кишки.
- Колоноскопия — исследование толстой кишки.
- Гибкая сигмоидоскопия — исследование прямой кишки и нижней части толстой кишки.
- Бронхоскопия — исследование бронхов.
- Уретроцистоскопия — исследование мочеиспускательного канала и мочевого пузыря.
В некоторых случаях прибегают к диагностической лапароскопии, торакоскопии, медиастиноскопии. Во время этих процедур через проколы вводят специальный инструмент с видеокамерой для исследования брюшной, грудной полости, средостения.
Методы визуализации
В программу обследования при онкологических заболеваниях часто входят компьютерная томография (КТ) и томография (МРТ). Они помогают точно оценить размеры, расположение, количество опухолевых очагов, их распространение в различные органы. МРТ хорошо подходит для диагностики метастатических поражений головного и спинного мозга.
Находит применение в онкологии и классическая рентгенография. Снимки грудной клетки и костей помогают обнаружить метастатические очаги.
В некоторых случаях прибегают к рентгеноконтрастным исследованиям. Так, проводят рентгенографию с контрастированием пищеварительного тракта сульфатом бария, ангиографию ¬- исследование с введением контрастного раствора в кровеносные сосуды.
Ультразвуковое исследование помогает обнаруживать опухоли, оценивать в них показатели кровотока (допплерография). УЗИ бывает трансабдоминальным (через стенку живота), трансвагинальным (через влагалище), трансректальным (через прямую кишку), эндоскопическим (эндосонография, или эндоУЗИ).
Остеосцинтиграфия
Это исследование напоминает ПЭТ, но во время него с помощью радиофармпрепарата и исследуют только кости. В онкологии данный метод диагностики применяется при подозрении на костные метастазы и для контроля эффективности лечения.
Онкомаркеры в диагностике рака
Онкомаркеры — вещества, которые в норме присутствуют в организме лишь в небольших количествах, но активно вырабатываются опухолевыми клетками, поэтому при онкологическом заболевании их уровни в крови повышаются.
Раньше многие клиники и лаборатории активно рекламировали анализы крови на онкомаркеры как эффективный скрининг рака для всех людей. На самом деле, с помощью одних только этих анализов нельзя точно диагностировать рак:
- Часто встречаются ложноположительные результаты, когда человек не болен раком, а уровень онкомаркера повышен другого заболевания.
- Не редкость и ложноотрицательные результаты, когда при онкологическом заболевании уровень соответствующего онкомаркера остается низким.
На базе клиники Медицина 24/7 работает современный диагностический центр, оснащенный новейшим оборудованием от ведущих мировых производителей. Здесь всегда можно пройти комплексное обследование при онкологических и других заболеваниях, получить консультацию у высококвалифицированных врачей-специалистов.
Сегодня отмечается увеличение заболеваемости раком во всем мире. Наряду с этим, развитие радиологических методов диагностики и их широкое применение, способствуют диагностике онкологических заболеваний на ранних стадиях…

Сегодня отмечается увеличение заболеваемости раком во всем мире. Наряду с этим, развитие радиологических методов диагностики и их широкое применение, способствуют диагностике онкологических заболеваний на ранних стадиях. Процент выживаемости при онкологических заболеваниях напрямую зависит от степени тяжести рака.
В онкологии применяются следующие основные методы лучевой диагностики:
- УЗИ — (визуальная методика, основанная на использовании ультразвуковых волн для получения изображения)
- Рентгенодиагностика (рентгенологический метод) — принцип получения изображения построен на особенностях поглощения рентгеновских лучей различными тканями организма
- Компьютерная томография (КТ) — метод рентгеновского исследования, основанный на получении послойных изображений в поперечной плоскости и их компьютерной реконструкции
- Магнитно-резонансная томография (МРТ) — метод, основанный на получении послойных изображений органов и тканей с помощью явления магнитного резонанса
- Радионуклидная диагностика или ядерная медицина — метод лучевой диагностики, основанный на регистрации излучения от введенных в организм искусственных радиофарм препаратов
- Соответствующие дополнительные исследования и биопсия должны быть выполнены в отношении любых локализаций, подозрительных на злокачественный процесс, так как точное установление стадии болезни определяет лечение и исход основного заболевания
Применение лучевой диагностики в онкологии направлено на решение основных задач:
- Ранняя (доклиническая) диагностика новообразований. В последнее время лучевые методы диагностики эффективно используются в качестве скрининга, что позволяет обнаружить новообразования размером менее 1 см
- Стадирование, оценка локализации, распространенности, метастазирования, дифференциальная диагностика. На данном этапе лучевые и радионуклидные методы являются наиболее информативными, на их основании принимается решение о тактике лечения
- Оценка результатов лечения и динамики болезни. Противоопухолевое лечение включает в себя лучевую терапию, химиотерапию, оперативное вмешательство как самостоятельные методы, так и их комбинации в различной последовательности. Для оценки эффективности проводимой терапии, а также объективного сравнения полученных результатов в различных клиниках во всем мире используется система критериев, известных как RECIST (Response Evaluation Criteria in Solid Tumors). C помощью этих критериев определяются параметры полного, частичного ответов, стабилизации и прогрессирования болезни. Основу классификации составляет определение размера опухоли с помощью методов лучевой диагностики и эндоскопических методов. Таким образом, повторная диагностика с использованием лучевых методов активно используется в послеоперационном периоде и по прошествии лечения, т.к. дает четкое понимание эффективности терапии и позволяет спланировать дальнейшую тактику ведения пациента
- Динамическое наблюдение. Современные алгоритмы лечения онкологических заболеваний предусматривают наблюдение и проведение периодических исследований с использованием радиологических методов для выявления рецидивов
Виды рака и методы его диагностики
Методы визуализации, такие как магнитно-резонансная томография (МРТ), которая может дать дополнительную информацию, но не являются необходимыми исследованиями при проведении предоперационной оценки в рутинной практике. При сомнительных результатах по данным УЗИ, использование МРТ усиливает специфичность метода визуализации, тем самым снижая риск неверного диагноза
КТ не является методом выбора при раке яичников, а используется при невозможности выполнения МРТ, также для оценки поражения лимфоузлов.
- Магнитно-резонансная томография (МРТ) рассматривается как дополнительный метод обследования, превосходящий КТ-исследование в оценке распространенности опухоли, но в оценке поражения лимфатических узлов оба метода равнозначны. Для поиска метастазов также проводится Магнитно-резонансная томография малого таза и брюшной полости
- Компьютерная томография может быть использована для выявления метастатического поражения органов грудной клетки
- При вовлечении в процесс шейки матки, рекомендовано выполнение магнитно-резонансная томография (МРТ) с контрастным усилением
- КТ грудной клетки и брюшной полости используется для определения метастазов
Для определения распространенности процесса, поиска метастазов, как дополнительный метод используется КТ грудной клетки и брюшной полости с контрастированием
Методы лучевой диагностики (МРТ, КТ) используются для поиска метастазов в брюшной полости и забрюшинном пространстве, в малом тазу, легких и головном мозге. Для этого предпочтительней делать МРТ органов брюшной полости, малого таза, головного мозга и КТ легких
КТ и МРТ с контрастом считаются оптимальными методами диагностики.
МРТ даст более точную информацию по выявлению опухоли, а КТ более точно определит инвазивный рост, что важно для оперативного хирургического объема.
Все органы брюшной полости и забрюшинного пространства имеют склонность к метастазированию в легкие, головной мозг, малый таз.
- Оптимальным методом диагностики образований в печени считается МРТ с контрастным усилением, а использование гепатоспецифических контрастных препаратов имееют дополнительное преимущество для данной патологии
- Для адекватного стадирования опухоли используется КТ органов грудной клетки и КТ органов брюшной полости
Диагноз должен быть основан на данных радиологического исследования МРТ и патоморфологическом подтверждении диагноза.
Виртуальная колоноскопия (неинвазивный метод, основанный на лучевой диагностике) способна точно визуализировать локализацию опухоли, что особенно полезно в сочетании с эндоскопическим методом в планировании объема хирургической операции
- Магнитно резонансная томография прямой кишки может дать исчерпывающую информацию хирургу в отношении стадии процесса, определит особенности кровоснабжения, поможет сформировать понимание объема операции и хирургического доступа
- Компьютерная томография, в данном случае, проводится с целью обнаружения метастазов (брюшная полость, легкие, головной мозг)
- В качестве скринингового метода диагностики применяется виртуальная колоноскопия (неинвазивный метод, основанный на лучевой диагностике)
- КТ используется для поиска метастазов
- Основным методом диагностики считается КТ грудной клетки
- Так как рак легких часто метастазирует в брюшную полость и головной мозг, то целесообразно проведение КТ / МРТ брюшной полости и МРТ головного мозга
- Данное заболевание диагностируется на КТ, определяются связи с почечными артериями, степень прорастания в чашечно-лоханочную систему и экстраорганное распространение и воздействие
- Магнитно-резонансная томография также широко используется в этой области. И КТ и МРТ исследования проводятся с применением контраста
- Выполняется МРТ малого таза с контрастом
- Наличие метастазов смотрят на КТ в легких и брюшной полости
- Магнитно-резонансная томография малого таза, позволяет детально оценить структуру предстательной железы, распространенность патологического процесса, вовлечение в процесс окружающих тканей, лимфатических узлов
- Т.к. рак простаты часто метастазирует в кости, то на поздних стадиях заболевания проводится остеосцинтиграфия
Лучевая диагностика (компьютерная, магнитно-резонансная томография с контрастом) позволяет выявить наличие опухолевых образований в различных анатомических областях, которые не доступны врачу при внешнем осмотре
- Основной метод диагностики — МРТ. Данный вид исследования необходим для уточнения локализации опухоли, определения степени распространенности
- МР — трактография сможет обозначить степень вовлечения проводящих путей головного мозга (трактов)
- Компьютерная томография используется как дополнительный метод в случае если в процесс вовлечены костные структуры. Также КТ выполняют при наличии абсолютных противопоказаний к МРТ исследованию
Магнитно-резонансная томография используется для определения локализации опухоли, ее уровня и положения (интрамедуллярные или экстрамедуллярные опухоли, т.е. находящиеся в структуре спинного мозга или вне его). В случае противопоказаний к МРТ проводят КТ
Лучевая диагностика не используется для выявления меланомы как таковой, но ввиду активного метастазирования, проводится КТ и МРТ.
Читайте также:





