Укладка при раке шейки матки что это такое
Конусовидная эксцизия шейки матки, проведенная у пациенток в стадии CINIII, обычно приводит к полному удалению опухоли и к излечению с полным сохранением детородной функции. Однако с использованием новой техники, особенно лазерной хирургии и криотерапии, удается вылечивать до 70% пациенток, не прибегая к конизации шейки матки. В некоторых случаях для женщин, вышедших из детородного возраста или не планирующих заводить детей, показана гистерэктомия.
Наиболее эффективным методом лечения пациенток с далеко зашедшим процессом является хирургический, а также лучевая терапия. Тактика лечения в разных медицинских центрах различна и зависит от местного опыта и технических возможностей. В основном она выбирается с учетом стадии заболевания согласно критериям FIGO.
Стадии Ib и IIа — сейчас более половины карцином шейки матки диагносцируется в этой стадии. У некоторых пациенток инвазивность опухоли оказывается не столь выраженной, чем предполагалось до начала лечения. Терапевтические мероприятия для паценток с микроинвазивным процессом или при инвазии, носящей неконфлюентный характер, могут быть более консервативными.
Важно отдифференцировать типичный микроинвазивный процесс от микроповреждений, возникших вследствие вовлечения в патологический процесс лимфатической системы. Хирургический метод и лучевая терапия примерно равноэффективны в лечении Ib стадии заболевания. Приблизительно для 85-90% леченых пациенток продолжительность жизни составляет не менее 5 лет.
Хотя во многих медицинских центрах лучевая терапия стала стандартным методом лечения, для окончательного вывода о ее эффективности пока еще недостаточно результатов, полученных в одном и том же учреждении. Отбор пациенток для хирургического лечения является более консервативным. Для некоторых групп больных на стадии Ib, которым было показано хирургическое лечение, лечебный эффект отмечался лишь у половины женщин.
При наличии всех показаний обычно проводится радикальная гистерэктомия по Вертгейму. Эта операция включает полное удаление матки, участка влагалища длиной 2-3 см, а также всех опорных тканей в малом тазу. Радикальная тазовая лимфаденэктомия проводится потому, что у 20% пациенток наблюдается поражение лимфатических узлов. Часто практикуется двухстороннее удаление яичников, однако это не является обязательным, поскольку опухоль редко дает метастазы в этот орган.

Одним из преимуществ хирургического метода перед радикальной лучевой терапией, особенно применительно к молодым женщинам, является возможность сохранения яичников.
Необходимо соблюдать все предосторожности, чтобы не повредить мочеточники, и проведение таких операций требует от хирурга большого опыта. Разумнее обучить технике выполнения этой операции небольшую группу гинекологов с тем, чтобы они проводили их возможно чаще, а не прибегать к помощи большого контингента врачей, относительно редко сталкивающихся с необходимостью ее проведения. Большим преимуществом хирургии является возможность определения степени распространения опухоли, что позволяет назначить наиболее адекватное лечение. Такой возможности нет у лучевого терапевта.
Хотя при хирургическом методе лечения наблюдается большая смертность, особенно у молодых женщин, поздних осложнений отмечается гораздо меньше, чем после проведения курса лучевой терапии. Хирургический метод предпочтителен для женщин молодого возраста, для которых крайне желательно избежать последствий лучевой терапии. Во многих случаях, даже при радикальной операции, все-таки оказывается возможным сохранить хотя бы один из яичников.
В отношении применения метода радикальной лучевой терапии как наиболее адекватного для женщин пожилого возраста возникает гораздо меньше сомнений. По данным большого рандомизированного исследования, проведенного в Италии, при хирургическом лечении и радикальной лучевой терапии достигаются одинаковые результаты: общая выживаемость составляет 83%, а пятилетняя выживаемость наблюдается у 74% пациенток. Однако для пожилых оперированных женщин чаще отмечались случаи так называемой поздней смерти (28% против 12%).
Для пациенток на более поздних стадиях заболевания (IIb-IV) наиболее подходящим методом лечения является лучевая терапия. В некоторых медицинских центрах ( в основном, в Северной Америке) в редких случаях проводится радикальная лимфаденэктомия, однако ее терапевтическая эффективность остается неясной, и эта процедура не является там стандартной. Заявления о том, что при поражении лимфоузлов лучевая терапия оказывается бессильной, по-видимому, нельзя считать обоснованными. После проведения лучевой терапии количество пораженных лимфоузлов составляет примерно одну треть от обычно остающегося после хирургической операции.
Химиотерапия рака шейки матки
Наиболее часто химиотерапия используется вместе с облучением в качестве первичной терапевтической процедуры. Применяются несколько препаратов, обладающих высоким терапевтическим потенциалом. Комбинированную химиотерапию целесообразно проводить при наличии рецидивов опухоли, поскольку в этом случае достигается более высокий цитостатический эффект.
Например, комбинированное применение блеомицина, ифосфамида и цисплатина на поздних стадиях болезни оказалось эффективным у 70% пациенток, ранее лечению не подвергавшихся. По крайней мере, у многих пациенток отмечалось субъективное улучшение состояния, часто с ослаблением болевых ощущений.

- Симптомы рака шейки матки
- Причины возникновения
- Разновидности рака шейки матки
- Распространение рака шейки матки в организме
- Диагностика рака шейки матки
- Лечение рака шейки матки
- Профилактика
- Прогноз при плоскоклеточном раке шейки матки
- Цены на лечение рака шейки матки
Симптомы рака шейки матки

Проявления заболевания неспецифичны и могут встречаться при других патологиях, например, урогенитальных инфекциях :
- Обильные, длительные месячные. Этот симптом имеет значение, если месячные изменились недавно, если прежде они были нормальными.
- Вагинальные кровотечения в промежутках между месячными, после полового акта, после наступления менопаузы.
- Необычные выделения из влагалища: обильные, розового цвета, с неприятным запахом.
- Тазовые боли во время полового акта.
В большинстве случаев эти проявления вызваны не онкологическим заболеванием. Но риск, пусть и небольшой, есть всегда, поэтому при возникновении первых симптомов нужно посетить врача.
На более поздних стадиях к перечисленным симптомам присоединяются такие признаки, как резкая беспричинная потеря веса, боли в пояснице и в ногах, постоянное чувство усталости, патологические переломы костей (признак костных метастазов), подтекание мочи из влагалища.
Причины возникновения
Точные причины рака шейки матки назвать сложно. Но известны факторы риска, которые повышают вероятность возникновения рака шейки матки.
Наиболее значимый фактор риска – папилломавирусная инфекция. По разным данным, до 99% случаев рака шейки матки связаны с вирусами папилломы человека (ВПЧ). До 80% женщин в течение жизни оказываются инфицированы этим возбудителем. Всего существует около 100 типов ВПЧ, из них 30–40 передаются половым путем, лишь 165 повышают риск рака. Но это не значит, что они гарантированно вызовут рак. Типы вируса 16, 18, 31, 33, 35, 39, 45, 51, 52, 56 и 58 относят к высокоонкогенным, 6, 11, 42, 43 и 44 – к низкоонкогенным. Чаще всего виновниками рака шейки матки становятся ВПЧ 16 и 18 типов. Наиболее уязвима к ним зона трансформации (см. ниже). Помимо рака шейки матки, ВПЧ вызывают злокачественные опухоли других органов репродуктивной системы, глотки, ротовой полости, анального канала.
Другие факторы риска:
- Ослабленная иммунная система. Если иммунитет женщины работает нормально, ее организм избавляется от вируса папилломы в течение 12–18 месяцев. Но если защитные силы ослаблены, инфекция сохраняется дольше и повышает риск рака.
- Беспорядочные половые связи. Частая смена партнеров повышает вероятность заражения ВПЧ.
- Акушерский анамнез. Если у женщины было три или более беременностей, либо если первая беременность была до 17 лет, риски повышены в два раза.
- Наследственность. Если у матери или родной сестры женщины диагностирован рак шейки матки, ее риски повышены в 2–3 раза.
- Курение. Вредная привычка также повышает риски вдвое.
- Применение оральных контрацептивов в течение 5 лет и дольше. После прекращения их приема риски снижаются в течение нескольких лет.
Разновидности рака шейки матки
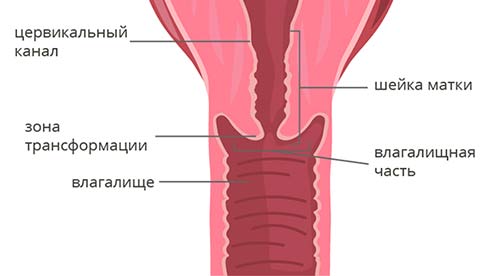
Чтобы понять классификацию рака шейки матки, в первую очередь нужно немного разобраться в ее анатомическом и гистологическом строении. Шейка матки имеет длину 2–3 см и состоит из двух частей:
- Влагалищная часть (экзоцервикс) выступает во влагалище, это то, что гинеколог видит во время осмотра на зеркалах. Слизистая оболочка эндоцервикса состоит из многослойного плоского эпителия .
- Цервикальный канал (эндоцервикс) находится внутри и соединяет влагалище с маткой. Он выстлан цилиндрическим эпителием .
Граница между влагалищной частью и цервикальным каналом называется зоной трансформации.
В 70–90% случаев злокачественные опухоли шейки матки представлены плоскоклеточным раком. Он развивается из многослойного плоского эпителия. Чаще всего злокачественное перерождение происходит в зоне трансформации. В зависимости от того, как выглядит опухолевая ткань под микроскопом, плоскоклеточный рак шейки матки делят на ороговевающий и неороговевающий:
- Ороговевающий плоскоклеточный рак шейки матки называется так потому, что клетки, из которых он состоит, склонны к ороговению. Они крупные, имеют неправильную форму, относительно низкую интенсивность деления. При микроскопическом исследовании обнаруживаются образования, которые называются кератогиалиновыми гранулами и “раковыми жемчужинами”.
- При неороговевающем плоскоклеточном раке шейки матки клетки не склонны к ороговению. Они крупные, имеют форму овала или многоугольника, размножаются более интенсивно.
В зависимости от того, насколько раковые клетки отличаются от нормальных, злокачественные опухоли шейки матки делят на высоко-, умеренно- и низкодифференцированные. Последние ведут себя наиболее агрессивно. Плоскоклеточный ороговевающий рак относят к зрелым формам, он встречается примерно в 20% случаев. Неороговевающий рак - это опухоли средней степени зрелости, они составляют 60-70%. Незрелая форма - это низкодифференцированный рак.
В остальных случаях рак шейки матки представлен аденокарциномой. Она развивается из железистых клеток, продуцирующих слизь. За последние 20–30 лет этот тип злокачественных опухолей стал более распространенным.
Намного реже встречаются аденосквамозные карциномы. Эти опухоли сочетают в себе черты плоскоклеточного рака и аденокарциномы. Чтобы определить тип злокачественной опухоли, нужно провести биопсию.
Распространение рака шейки матки в организме
По мере роста, рак шейки матки распространяется на соседние органы. В первую очередь поражаются регионарные лимфатические узлы, окружающая клетчатка (параметрий).
Часто отмечается поражение верхней трети влагалища, что неудивительно, так как оно находится в непосредственном контакте с шейкой матки. Распространение раковых клеток происходит прямым путем при прорастании опухоли во влагалище, лимфогенно (через лимфатические сосуды), путем контактной имплантации – там, где стенка влагалища соприкасается с опухолью. Также вовлекается тело матки.
Распространение опухолевых клеток в прямую кишку, мочевой пузырь и мочеточники, как правило, происходит контактным путем.
Отдаленные метастазы чаще всего встречаются в забрюшинных лимфатических узлах, легких, костях, печени. Менее чем в 1% случаев метастазирование происходит в селезенку, почки, головной мозг.
Диагностика рака шейки матки
Высокие показатели смертности от рака шейки матки связаны с поздним выявлением заболевания: в 35–40% случаев в России диагноз впервые ставится пациенткам с III–IV стадиями болезни.
Так как рак шейки матки может долго протекать бессимптомно, своевременная диагностика возможно только при регулярном прохождении специальных обследований у гинеколога.

Но даже выявление ВПЧ высокого онкогенного риска не превращает рак шейки матки в нечто фатальное.Во-первых, болезнь может вообще не развиться.Во-вторых, современные технологии позволяют выявлять данную форму рака на самых ранних стадиях и с успехом лечить его, не допуская превращения предраковых изменений в собственно онкологическое заболевание. Следовательно, положительные результаты анализа на ВПЧ должны рассматриваться только как основание для регулярного наблюдения у гинеколога, знакомого с эффективными алгоритмами ведения пациенток из групп риска.
Иногда рак шейки матки выявляется непосредственно во время осмотра на гинекологическом кресле. Однако так определяется, как правило, запущенный онкологический процесс. И напротив, ранние стадии заболевания обычно проходят без каких-либо заметных изменений, поэтому для своевременной диагностики рака шейки матки используются дополнительные исследования. Во время кольпоскопии влагалищную часть шейки матки осматривают с помощью кольпоскопа – прибора, напоминающего бинокль с источником освещения.
Также полученный в ходе этого анализа материал может быть использован для определения активности ВПЧ, которая является важным фактором прогноза и может влиять на тактику лечения. И, наконец, раствор с находящимися в нем клетками пригоден для проведения анализа на определение особого белка (Р16ink4a), появляющегося в клетках еще до начала непосредственно онкологического процесса. Таким образом, метод жидкостной цитологии способен не только выявить рак шейки матки, но и предупредить о повышении риска его развития. После одной-единственной процедуры в распоряжении врача появляются результаты трех точных и информативных анализов, позволяющих определить тактику и стратегию ведения конкретной пациентки.
В профилактических целях (при отсутствии жалоб) данные анализы рекомендуется проводить 1 раз в год.
Прогноз при первичной диагностике рака шейки матки определяется степенью запущенности процесса. К сожалению, в нашей стране на протяжении последних десятилетий сохраняется очень высокая доля женщин, впервые обращающихся за медицинской помощью на поздних стадиях заболевания. При своевременно поставленном диагнозе у пациентов на 1-й стадии рака шейки матки показатель 5-летней выживаемости составляет 75-80%, для 2-й стадии — 50-55%. Напротив, при выявлении на 4-й стадии рака шейки матки большинство пациенток не доживает до пятилетнего рубежа, умирая от распространения опухоли или осложнений.
Лечение рака шейки матки
Исходя из опыта клиники, сохранить матку и возможность деторождения возможно при предраковых изменениях шейки матки. При раке шейки матки одинаково широко используют лучевую терапию и хирургическое лечение — расширенная экстирпация матки с придатками.
Лечение зависит от стадии заболевания. При ранних стадиях рака шейки матки проводится преимущественно хирургическое лечение. Во время операции производится удаление матки. Иногда операцию необходимо дополнять удалением лимфатических узлов малого таза. Вопрос об удалении яичников решается индивидуально, при ранней стадии опухоли у молодых женщин возможно оставление яичников. Не менее значимым является лучевое лечение. Лучевая терапия может как дополнять хирургическое лечение, так и являться самостоятельным методом. При ранних стадиях рака шейки матки результаты хирургического и лучевого лечения практически одинаковы. В лечении рака шейки матки может применяться химиотерапия, но к сожалению, возможности химиотерапии при этом заболевании значительно ограничены.
При 0 стадии раковые клетки не распространяются за пределы поверхностного слоя шейки матки. Иногда эту стадию даже рассматривают как предраковое состояние. Такая опухоль может быть удалена разными способами, но при органосохраняющих вмешательствах в дальнейшем сохраняется риск рецидива, поэтому после операции показаны регулярные сдачи цитологических мазков.
Методы лечения плоскоклеточного рака шейки матки, стадия 0:
- Криохирургия – уничтожение опухоли с помощью низкой температуры.
- Лазерная хирургия.
- Конизация шейки матки – иссечение участка в виде конуса.
- Петлевая электроконизация шейки матки.
- Гистерэктомия. К ней прибегают в том числе при рецидиве злокачественной опухоли после вышеперечисленных вмешательств.
Методы лечения аденокарциномы шейки матки, стадия 0:
- Гистерэктомия.
- В некоторых случаях, если женщина планирует иметь детей, может быть выполнена конизация. При этом важным условием является негативный край резекции по данным биопсии. Впоследствии женщина должна наблюдаться у гинеколога, после родов выполняют гистерэктомию.
Выбор метода лечения всегда осуществляется индивидуально лечащим врачом.
При 1а стадии — микроинвазивный рак шейки матки — выполняют экстирпацию матки с придатками. В случаях, когда опухоль прорастает в кровеносные и лимфатические сосуды, также показано удаление тазовых лимфатических узлов. Если женщина планирует иметь детей, возможны органосохраняющие операции. При стадии Iб — рак ограничен шейкой матки — проводят дистанционное или внутриполостное облучение (брахитерапию) с последующей расширенной экстирпацией матки с придатками. В ряде случаев первоначально проводят операцию, а затем дистанционную гамма-радиотерапию.
При 2-й стадии рака шейки матки — вовлечение верхней части влагалища, возможен переход на тело матки и инфильтрация параметрия без перехода на стенки таза — основным методом лечения является лучевая терапия. Также может быть назначена химиотерапия, обычно препаратом цисплатином или его сочетанием с фторурацилом. В этом случае хирургическое лечение проводится редко.
При 3-й стадии рака шейки матки — переход на нижнюю часть влагалища, инфильтрация параметрия с переходом на кости таза — показана лучевая терапия.

Профилактика
Один из главных факторов риска рака шейки матки — вирус папилломы человека. Поэтому меры профилактики в первую очередь должны быть направлены на предотвращение заражения:
- Беспорядочные половые связи нежелательны, особенно с мужчинами, у которых было много партнерш. Это не защищает от заражения на 100%, но все же помогает сильно снизить риски.
- Презервативы помогут защититься не только от ВПЧ, но и от ВИЧ-инфекции. Стопроцентную защиту они тоже не обеспечивают, потому что не могут полностью исключить контакт с инфицированной кожей.
- Вакцины против ВПЧ — хорошее средство профилактики, но они работают лишь в случае, если женщина пока еще не инфицирована. Если вирус уже проник в организм, вакцина не поможет. Девочек начинают прививать с 9–12 лет.
Второй фактор риска, который связан с образом жизни, и на который можно повлиять — курение. Если вы страдаете этой вредной привычкой, от нее лучше отказаться.
Огромное значение имеет скрининг — он помогает вовремя выявить предраковые изменения и рак шейки матки на ранних стадиях. Нужно регулярно являться на осмотры к гинекологу, проходить PAP-тест и сдавать анализы на ВПЧ.
Основным прогностическим фактором выживаемости пациенток при раке шейки является степень распространенности процесса. Поэтому самым эффективным средством против развития рака являются регулярные профилактические осмотры у специалистов.
Прогноз при плоскоклеточном раке шейки матки
Ориентировочный прогноз определяют на основании статистики. Среди женщин, у которых был диагностирован рак шейки матки, подсчитывают процент выживших в течение определенного времени, как правило, пяти лет. Этот показатель называют пятилетней выживаемостью. Он зависит от того, на какой стадии было выявлено онкологическое заболевание. Чем раньше диагностирован рак и начато лечение — тем лучше прогноз:
- При локализованных опухолях (рак не распространяется за пределы шейки матки, соответствует I стадии) пятилетняя выживаемость составляет 92%.
- При опухолях, которые распространились на близлежащие структуры (стадии II, III и IVA) — 56%.
- При метастатическом раке (стадия IVB) — 17%.
- Средняя пятилетняя выживаемость при всех стадиях рака шейки матки — 66%.
Несмотря на низкие показатели пятилетней выживаемости, рак с метастазами — это не повод опускать руки. Существуют методы лечения, которые помогают затормозить прогрессирование заболевания, продлить жизнь, справиться с мучительными симптомами. Врачи в Европейской клинике знают, как помочь.
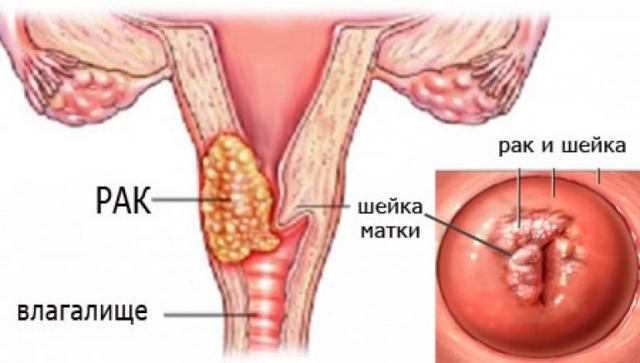
Рак шейки матки является одним из наиболее часто встречаемых злокачественных новообразований у женщин. Он возникает из плоского многослойного эпителия, покрывающего шейку матки. По типу опухоли рак шейки матки делится на:
- плоскоклеточный рак (70-80 % случаев);
- аденокарциному (10-20 % случаев);
- низкодифференцированный рак (примерно 10% случаев).
Факторы риска возникновения рака шейки матки:
- Вирус папилломы человека
- Раннее начало половой жизни (до 16 лет)
- Ранние роды
- Частая смена половых партнеров
- Курение
- Аборты
- Воспалительные заболевания половых органов
- Длительный прием гормональных контрацептивов
- Нарушение иммунитета
- Возраст от 40 до 50 лет (однако, рак шейки матки в мире молодеет и встречается у женщин в возрасте от 25 до 29 лет).
В настоящее время доказана прямая связь между раком шейки матки и вирусом папилломы человека (ВПЧ). Он выявляется более чем у 95% больных. ВПЧ типов 16, 18, 31, 33, 35 или 39, вызывают рак шейки матки. Передается ВПЧ преимущественно половым путем.
Профилактика:
- Предупреждение ранней половой жизни
- Отказ от курения
- Использование презервативов
- Исключение частой смены половых партнеров
- Вакцинация от ВПЧ (желательный возраст 10 – 25 лет, до начала половой жизни)
- Регулярные медосмотры у гинеколога с забором мазка на цитологию, а также кольпоскопия для выявления предраковых заболеваний шейки матки и ранних стадий рака шейки матки, которые могут быть полностью излечены.
Симптомы рака шейки матки. Что должно Вас насторожить?
Ранние стадии рака шейки матки протекают без проявления каких-либо симптомов, но если вы наблюдаете следующие изменения, необходимо обратиться к врачу:
- Выделения из влагалища беловатые с примесью крови
- Кровеносные выделения после полового акта или подъема тяжестей, возможно с неприятным запахом
- Кровотечение между менструациями
- Боли в нижней части живота, области крестца, поясницы
- Нарушение мочеиспускания, дефекации, боли в ногах, отек ног (при прогрессировании опухоли).
Каждый из вышеописанных симптомов может быть вызван другой причиной. Но для исключения возможности возникновения рака шейки матки, нужно пройти обследование у гинеколога.
Диагностика
Диагностика начинается с визита к гинекологу, который проведет осмотр шейки матки на предмет наличия изменений, возьмет мазок на цитологическое исследование (тест Папаниколау) и проведет кольпоскопию с помощью специального оптического прибора (кольпоскопа), увеличивающего в разы исследуемую область, для выявления видимых патологических очагов. При этом может браться небольшой кусочек ткани – биопсия – для гистологического анализа.
В случае подтверждения рака – проведение дополнительных исследований (КТ, МРТ, УЗИ органов малого таза) для определения стадии опухолевого процесса, т.е. уточнение размеров, локализации и распространенности заболевания.
Лечение
Что влияет на выбор типа лечения, подходящий именно ВАМ?
- Стадия опухолевого процесса.
- Наличие или отсутствие других заболеваний. Будьте честны с доктором. Некоторые заболевания являются противопоказанием для проведения того или иного вида лечения.
- Ваш возраст.
- Риск осложнений от того или иного вида лечения.
Хирургический метод лечения
Как правило, хирургическое лечение применяется на ранних стадиях заболевания, когда процесс максимально локализован и не требует дополнительной терапии. Но, в случае наличия сопутствующих заболеваний, являющихся противопоказанием к операции, очень успешно используют лучевую терапию.
Во время операции может быть удалена часть шейки матки вместе с опухолью, а при более распространенных заболеваниях целиком шейка матки и сама матка.
Лучевая терапия
При лечении рака шейки матки используется два вида лучевой терапии: дистанционная и внутриполостная. Часто эти два вида терапии применяются в сочетании. В этом случае, дистанционная лучевая терапия направлена на область тазовых лимфатических узлов, а внутриполостная – а первичный опухолевый очаг.
В 75% случаев рака шейки матки лучевая терапия является основным или единственным методом лечения.
Стандартом дистанционной радиотерапии является конформная лучевая терапия, которая подразумевает облучение опухоли в пределах ее границ. Перед лечением пациент проходит топометрическую подготовку, в ходе которой с помощью КТ, МРТ или ПЭТ определяют конфигурацию и точную локализацию новообразования, вовлечение соседних анатомических структур, метастазирование в лимфатические узлы.
Дистанционно облучают не только первичную опухоль, если она не была удалена хирургически, но и окружающие ее ткани — параметрий, крестцово-маточные связки региональные лимфатические узлы.
Внутриполостное облучение, или брахитерапия рекомендована как обязательный этап лечения. Суть метода заключается в имплантации радиоактивного препарата непосредственно в ткани, например, в культю влагалища. При этом локальный объем облучения, который обеспечивается одной процедурой, практически эквивалентен общей дозе, полученной при дистанционной терапии.
Современные аппараты лучевой терапии позволяют облучить пораженную зону, не затрагивая близ расположенные здоровые органы и ткани. Это дает возможность избежать поздних лучевых реакций и сохранить качество жизни после перенесенного лечения. Во время облучения происходит постепенное воздействие на пораженную область определенной дозы радиации, в результате чего раковые клетки гибнут.
Одним из таких современных аппаратов является аппарат томотерапии TomoTherapy серии TomoHD, который благодаря своим конструктивным особенностям и заложенным в него физическим характеристикам позволяет максимально конформно подвести лечебную дозу радиации и минимизировать лучевое воздействие на мочевой пузырь, прямую кишку, яичники, сохраняя их функции. Отсутствие лучевых повреждений ведет к лучшей переносимости лечения, быстрому восстановлению организма и сохранению качества жизни.
Стоимость лечения рака шейки матки
| Наименование услуги | Цена, руб. | Ед. измерения |
|---|---|---|
| Консультация врача онколога радиотерапевта | 0 | шт. |
| Консультация врача детского онколога | 0 | шт. |
| Повторная консультация специалистов | 500 | шт. |
| Топометрия на специализированном компьютерном томографе первичная | 15 000 | процедура |
| Топометрия на специализированном компьютерном томографе повторная | 7 000 | процедура |
| Дозиметрическое планирование лучевой терапии (томотерапии) первичное | 20 000 | шт. |
| Дозиметрическое планирование лучевой терапии (томотерапии) повторное | 7 000 | шт. |
| Лучевая терапия (томотерапия), включая IMGRT (*) | 223 000 | курс |
| Лучевая терапия (томотерапия) стереотаксическая радиохирургия(*) | 250 000 | курс |
| Лекарственная сопроводительная терапия: внутривенные введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 1 000 | процедура |
| Лекарственная сопроводительная терапия: внутримышечное введение в процедурном кабинете (без учета стоимости лекарственных препаратов) | 200 | процедура |
| Топометрическая разметка | 750 | процедура |
Вид лучевой терапии и количество сеансов курса определяется врачебной комиссией индивидуально для каждого пациента исходя из локализации, нозологии опухоли и с учетом анамнеза.
Химиотерапия
Химиотерапия для лечения рака шейки матки, как правило, применяется при распространенных метастатических процессах. Чаще она используется в сочетании с лучевой терапией для усиления радиочувствительности опухоли.
Часто задаваемые вопросы
Сколько стоит курс лечения?
Курс лечения вместе с предлучевой подготовкой стоит 258 000 рублей. Есть возможность оформления рассрочки на весь период лечения.
Есть ли онлайн-консультация?
Для жителей других регионов, а также для тех, кому визит к врачу затруднителен, наш центр предоставляет возможность бесплатной онлайн - консультации.
Документы, которые необходимы для получения онлайн-консультации?
Для получения консультации о возможности получения томотерапии, вам необходимо направить нам все имеющиеся у вас медицинские выписки и обследования, включая гистологическое заключение. Направление на бесплатную консультацию не требуется.
Возможно ли лечение детей?
Томотерапия наиболее благоприятна для лечения детей, так как лучевая терапия проходит щадящим методом, не задевая здоровые органы и ткани развивающегося ребенка.
На какой стадии можно применять лучевую терапию?
В современной онкологии возможности лучевой терапии применяются очень широко на любой стадии. Однако каждому пациенту требуется индивидуальный подход, так как выбор тактики и плана лечения зависит от многих факторов: расположения опухоли, сопутствующих заболеваний, возраста и общего состояния пациента. Поэтому для получения информации о возможности лечения, необходимо получить консультацию врача-радиотерапевта.
Читайте также:

