У ребенка опухоль на шее с одной стороны
Опухоль на шее у малыша – тревожный сигнал для каждого родителя. Она может возникать по разным причинам, начиная от аллергической реакции, заканчивая онкологическими заболеваниями, поэтому самолечение при подобном симптоме исключено. Сегодня рассмотрим, почему у ребенка возникает припухлость с одной стороны шеи, и что с этим делать.
Причины возникновения припухлостей у ребенка на шее с одной стороны
Самой частой причиной возникновения опухлости на шее под ухом у малыша является увеличение лимфатических узлов. Они могут увеличиться симметрично или только с одной стороны. Явление наблюдается при инфекционных заболеваниях: дети часто болеют отитом, ангиной, фарингитом и т.д. Припухлость при этом может быть незначительных размеров или достигать заметного объема.
К другим причинам относятся:
- гематомы – скопление крови в тканях после локального механического воздействия;
- увеличение щитовидной железы;
- аллергическая реакция – отек может иметь любую локацию;
- свинка (воспаление слюнных желез) – чаще опухает правая сторона;
- кисты – доброкачественные опухоли, лечатся только хирургически;
- злокачественные новообразования – рак.
Разновидности и симптомы опухолей на шее у ребенка
- величину образования;
- распространение опухоли (локализована или переходит на другие части тела);
- месторасположение (в данном случае с одной стороны);
- ощущения при пальпации;
- изменения кожных покровов в месте припухлости.
Также опухоль можно квалифицировать исходя из следующих показателей:
Все доброкачественные опухоли делят на 5 подтипов:
- папилломы – образуются из верхних слоев эпидермиса;
- липомы – соединительнотканные опухоли, возникающие из жировой ткани;
- фибромы – состоят из волокнистой соединительной ткани, могут относиться к разряду органных и внеорганных образований;
- нейрофибромы – опухоль из эндопериневрия, шванновских клеток;
- лимфангиомы – опухают лимфатические сосуды.
Особенности лечения
Лечение полностью будет зависеть от особенностей и причин возникновения опухоли. Для диагностики этих показателей врач назначит ребенку исследования:
После этого возможны варианты лечения:
- При заболеваниях горла назначают антибактериальные препараты и полоскания.
- При свинке ребенку даются жаропонижающие препараты. Требуется соблюдение постельного режима и ввод в меню свежих овощей и фруктов.
- При аллергических реакциях врач назначает антигистаминные средства.
- Заболевания ушей, в том числе острый отит, лечится в соответствии со строгими рекомендациями врача. Могут назначаться антибиотики, жаропонижающие средства, ушные капли.
- Травматические гематомы проходят с течением времени без лечения.
При онкологических новообразованиях в шее лечение будет длительным и сложным. Некоторые виды опухолей подлежат оперативному удалению. Если опухло горло, главное – не заниматься самолечением, так как это может привести к серьезным последствиям.
Припухлость на шее с левой или правой стороны возникает по множеству причин. Самолечение в данном случае недопустимо, так как поблизости находятся важные узлы лимфатической системы, а также головной мозг. Если отек шеи будет прогрессировать, это может отразиться на способности человека дышать, поэтому необходимо обратиться за помощью к врачам и провести обследование.
Клинические проявления
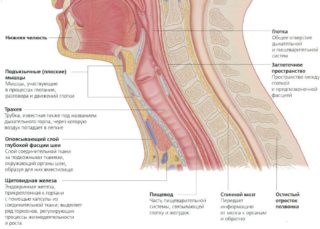
В области шеи находятся следующие анатомические структуры:
- гортань;
- пищевод;
- лимфоузлы;
- позвоночник и окружающие его мышцы;
- нервные корешки, отходящие от позвонков;
- крупные сосуды – сонная, брахиоцефальная, позвоночная артерии, яремная вена;
- щитовидная и паращитовидные железы.
Опухоль может быть связана с одним из вышеописанных отделов. Симптоматика проявляется в зависимости от причины отека. В одних случаях температура тела повышается, что указывает на воспалительный процесс из-за попадания инфекции. В других – происходит только уплотнение тканей и связанный с ним дискомфорт. Становится труднее поворачивать голову, говорить, жевать пищу, глотать.
Возможные причины припухлости шеи
В домашних условиях можно попытаться самостоятельно оценить ситуацию, определить, насколько она опасна. Для этого необходимо провести пальпацию отечного участка. Он может быть болезненным, плотным, горячим или никак себя не проявлять кроме припухлости. Имеют значение сопутствующие симптомы, например, длительная слабость, отсутствие аппетита, нервозность, плохой сон.

Проблемы со щитовидной железой проявляются как гипо- или гипертиреоз. В первом случае в организм поступает недостаточно йода с продуктами питания, поэтому железа не вырабатывает достаточно гормонов. Чтобы компенсировать недостаток, щитовидка может увеличиваться в размерах, что вскоре становится заметным внешне на передней стенке шеи вокруг гортани. Наладив питание, можно избавиться от гипотиреоза.
Зоб – противоположная проблема, щитовидка вырабатывает слишком много гормонов. Установить причину гиперфункции можно, сдав анализы на гормоны щитовидки, гипофиза, обследовав железу на УЗИ.
Если увеличенную щитовидку видно невооруженным глазом, это указывает на тяжелую стадию процесса. Возможно, потребуется операция.
Более серьезная проблема – карцинома или аденокарцинома щитовидки – злокачественная опухоль железы.
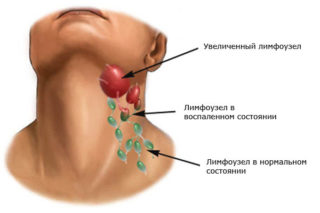
Увеличение лимфатических узлов или лимфаденит возникает при хронической или острой инфекции. Язвы, гнойники, свищи, фурункулы в какой-либо части тела могут давать воспаление шейных лимфоузлов. При этом мягкие по своей природе узлы уплотняются, становятся болезненными, их видно, когда человек поворачивает голову. Узел увеличивается при стоматологических проблемах, например, пародонтоз или кариесе. Обычно узелки расположены друг за другом, поэтому воспаляется их сразу несколько на одной ветке сосуда.
Нельзя греть воспаленный лимфоузел. Это может привести к его нагноению и сепсису (заражению крови).
Шейные лимфоузлы опухают из-за отравления химическими веществами, с которыми человек имеет дело по роду деятельности. Спровоцировать припухлость шеи с обеих сторон могут токсичные продукты питания или случайное поедание ядовитых растений, грибов.
Тяжелые металлы – еще один источник отравления, после которого увеличиваются в размерах лимфоузлы, не только шейные. При отравлении ядовитыми веществами будет присутствовать дополнительная симптоматика в виде слюнотечения, расстройства пищеварительной системы, головокружения, рвоты и других характерных признаков.
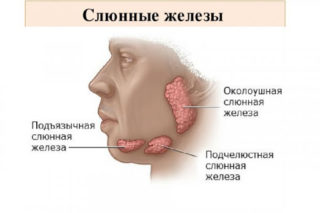
Воспаление слюнных желез чаще наблюдается у пожилых людей. Очень редко процесс бывает двухсторонним.
Слюнные железы поражаются доброкачественными или злокачественными опухолями. Первые растут долго, в течение нескольких лет. Вторые развиваются стремительно и быстро дают метастазы. При лимфогенном метастазировании опухают шейные лимфоузлы.
Самый тяжелый отек шеи аллергического происхождения. Развивается быстро, в течение нескольких минут, поэтому необходимо сразу же вызывать скорую помощь, чтобы облегчить дыхание человеку. Аллергия может присутствовать на пчелиный яд, лекарства, продукты питания, растительные или животные белки. Нужно немедленно прекратить контакт с аллергеном, обеспечить доступ воздуха, если человек в сознании, дать выпить антигистаминные препараты.
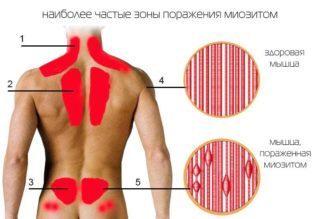
Уплотнение участков мышц шеи – болезненный процесс, при котором тяжело двигать плечом, поворачивать голову, даже жевать и глотать. Бывает инфекционный или травматический миозит.
Главный симптом – шишкообразная опухоль в районе ключицы или над лопаткой. Если внутри есть гной, поверхность кожи будет красная и горячая. При этом могут воспалиться близлежащие лимфоузлы. Если заболевание не лечить, возможно распространение инфекции по всему организму.
Если опухла мышца на шее без температуры, процесс быстро пройдет при приеме лекарственных противовоспалительных препаратов.
Эпидемический паротит или свинка считается детской инфекцией, но иногда ею болеют взрослые. Симптоматика на начальной стадии схожа с гриппом, затем опухают слюнные железы. К лечению данного заболевания нужно относиться очень серьезно, так как вирус дает осложнение на щитовидную, поджелудочную железы, яичники у женщин и яички у мужчин. Нередко после заболевания во взрослом возрасте диагностируют мужское и женское бесплодие. Миокардит, энцефалит и менингит – также возможные осложнения паротита.
Кроме паротита припухлость шеи вызывает корь, дифтерия, ВИЧ, мононуклеоз, туберкулез. При дифтерии возможна закупорка дыхательных путей, если вовремя не начать лечение антибиотиками. У взрослых заболевание протекает тяжелее. Прививка полностью не защищает человека от заболевания.
Резкие физические нагрузки – непосильные тренировки без должной подготовки, поднятие тяжестей – могут вызвать припухлость шейных мышц. Если произошел надрыв связок, выздоровление будет длиться дольше. Потребуется минимум 3 месяца, чтобы восстановить подвижность шеи и плечевого сустава.
При ударе в область шеи или неудачном падении можно повредить мягкие ткани и позвонки. В месте ушиба возникает покраснение и отек – чаще всего на задней поверхности шеи, так как там расположено больше мышечной массы.
Отек возможен при переломе позвонка или его трещине, если острые края кости впиваются в мягкие ткани. Припухлость обычно переходит на область затылка, если не предпринять меры по ее устранению.
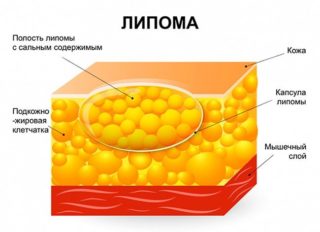
Липома, киста или фиброма редко перерождается в рак, редко вызывает боль. Если новообразование не мешает, за ним наблюдают, оценивают скорость роста. Если удалить опухоль, она способна снова вырасти.
Липома мягкая по консистенции опухоль, развивается в подкожной жировой клетчатке. Если опухла шея с одной стороны, необходимо прощупать участок. Липома не вызывает боли.
Фибромы появляются на боковых частях шеи, состоит из соединительной ткани. Если прощупывается плотный узел, это может быть узловая форма заболевания. Фиброма также безболезненна при пальпации.
Невринома – доброкачественная опухоль, но при нажатии болит. Имеет неровные края и плотную консистенцию.
Если опухла шея и болит горло, это может быть одним из симптомов рака гортани, горла или ротоглотки. Для онкологии данного участка характерна следующая клиническая картина:
- изменения в тембре голоса, осиплость;
- трудности с проглатыванием пищи;
- отеки лица и шеи;
- боль в горле и за грудиной;
- сухой кашель;
- увеличение близлежащих лимфоузлов.
Боль в горле, которая длится более двух недель без воспалительного локального процесса может быть симптомом гипофарингеального рака. Курильщикам стоит пройти обследование в первую очередь.
Диагностика при отеке шеи
Самым распространенным видом диагностики является УЗИ. По его результатам можно определить происхождение опухоли на шее. Для более детальной диагностики применяют МРТ или КТ. Эти исследования более дорогие, но дают послойные срезы тканей. С помощью данных аппаратов можно выявить злокачественные опухоли на ранней стадии и вовремя начать лечение.
Гистология – это исследование кусочка ткани под микроскопом. Применяется для диагностики и определения типа рака, позволяет правильно подобрать препараты для лечения.
Для диагностики аллергических заболеваний нужно пройти следующие тесты:
- пробы на аллергены;
- анализ мочи и крови общий;
- биохимический анализ крови;
- обследование на наличие аутоиммунных заболеваний;
- проверка внутренних органов.
Главным тестом является проверка ингибитора С1. Его повышенное содержание в крови указывает на предрасположенность человека к отеку Квинке.
При подозрении на травму позвоночника в шейном отделе проводится рентген-обследование в разных проекциях. Если повреждений не выявлено, далее пациенту назначается ультразвук для исследования мягких тканей шеи.
При подозрении на интоксикацию химическими препаратами необходимо сдать кровь и установить, как яд попал в организм. Чаще всего люди получают отравление при авариях на производстве, вдыхая пары токсических веществ.
Способы лечения
При инфекционных гнойных процессах первым средством являются антибактериальные препараты, а также капельницы с физраствором для скорейшего выведения токсинов из крови. Такое лечение практикуют при лимфадените, паротите.
При уплотнении участка мышечной ткани назначают миорелаксанты и препараты, которые ускоряют кровообращение, разжижают кровь. Если присутствует сильная боль, первое время помогают обезболивающие таблетки. Далее нужно постепенно разминать пораженные участки, выполнять упражнения для улучшения кровообращения.
В период выздоровления после вирусных инфекций, например, кори, необходимо обеспечить достаточное количество воды человеку. Если состояние ухудшается и присоединяется бактериальная инфекция, человеку назначают антибиотики. Несколько раз в день показан прием жаропонижающих средств, так как при кори температура тела может повышаться до 41 градуса.
Если припухлость шеи вызвана злокачественной опухолью, лечение назначает врач-онколог по результатам гистологии. На начальной стадии можно обойтись химиотерапией или облучением. При запущенной форме заболевания проводится операция по удалению очага рака, а также близлежащих лимфоузлов, если в них обнаружены метастазы.
Припухлость на шее с правой стороны, как и в любом другом ее сегменте, не настолько безобидна, как может показаться. Даже незначительная деформация в области шеи сигнализирует о развитии серьезных патологических состояний. Далее в статье рассмотрим симптомы заболеваний, способных стать причиной отека шеи.
Причины появления припухлости
В области шеи расположены следующие структуры, отвечающие за жизнеобеспечение всего организма:
- гортань,
- глотка,
- пищевод,
- трахея,
- щитовидная железа,
- слюнные подчелюстные железы,
- шейные спинномозговые нервные сплетения,
- участки кровеносной (сонные артерии и яремные вены) и лимфатической (сосуды и узлы) систем,
- шейный отдел позвоночника,
- мышечные ткани.
Припухлость и отек шеи становятся следствием патологического состояния какого-либо из перечисленных органов, дифференцировать которое под силу только квалифицированному специалисту.
Остеохондроз шейного отдела вовлекает в патологический процесс не только кости позвоночника. Деформированные позвонки защемляют нервные окончания, пережимают кровеносные сосуды, провоцируя мышечный спазм.
Он вызывает припухлость на шее сзади вдоль позвоночного столба. Также опухает шея внизу с двух сторон у основания. Лечение основного заболевания (остеохондроза) снимет спазм, а выполнение специального комплекса упражнений укрепит мышечный корсет.
Шейный миозит (поражение скелетной мускулатуры) инфекционного или травматического происхождения проявляется локальным отеком и острой болью. Болевой синдром настолько выражен, что серьезно затрудняет любую попытку движения плечом, рукой и головой.
Возможны болезненные ощущения при пережевывании и глотании пищи. Современные методы диагностики (электромиография, УЗИ) позволяют распознать заболевание на раннем этапе, а своевременное лечение предотвратит распространение инфекции и исключит переход заболевания в хроническую форму.
Шишкообразная опухоль и местное покраснение свидетельствуют о гнойном поражении кожи в результате проникновения инфекции в закупоренные сальные железы или волосяные луковицы (фурункулез). Локализуется опухоль на шее сзади ниже затылка и боковых поверхностях.
Заболевание редко протекает в тяжелой форме. Однако при отсутствии лечения оно способно вызвать серьезные осложнения (гнойный менингит, тромбофлебит венозных сосудов, воспаление лимфатических сосудов).
Опасным проявлением инфекционного поражения мышечных волокон является скопление в них гнойного инфильтрата (флегмона шеи). Заболевание возникает в результате проникновения в мягкие ткани бактерий из первичного очага заражения:
- нижнечелюстной кариес, осложненный пульпитом, периодонтитом,
- воспалительные процессы в носоглотке и трахее (трахеит, ангина, фарингит),
- фурункулез и лимфаденит.
Патология развивается на фоне высокой температуры тела, затрудненного дыхания, острой боли при глотании, дискомфорта в подчелюстной области, отека отдельных участков шеи. Наличие перечисленных признаков дает основание для срочного обращения за медицинской помощью.
Деформация шеи связана также с развитием заболеваний желез внутренней и внешней секреции, сердечно-сосудистой и лимфатической систем.
Если у ребенка опухла шея с одной стороны, периодически опухает шея по бокам, то, скорее всего, болезненное состояние вызвано развитием патологии слюнных желез (паротит, сиалоаденит). Заболевание встречается как у детей, так и у взрослых. Причина — проникновение в слюнные железы патогенной микрофлоры из очагов воспаления в ротовой полости, горле и носоглотке.
Признаки заболевания:
- сухость во рту из-за сокращения количества выделяемой слюны,
- увеличение слюнных желез и гиперемия прилегающих тканей,
- ощущение внутреннего давления,
- выраженная болезненность при пальпации,
- локальное повышение температуры воспаленного участка.
Острые проявления патологического процесса купируют проведением противовоспалительной терапии. Осложненное течение заболевания допускает хирургическое вмешательство.
Стойкое увеличение объема щитовидной железы (зоб), вызванное нарушением функции воспроизводства гормонов (гипотиреоз, тиреотоксикоз), приводит к появлению припухлости в области шеи, особенно переднего ее участка.
Причины патологии:
- недостаточное поступление в организм йода,
- неблагоприятная экологическая обстановка,
- затяжное стрессовое состояние,
- наследственная предрасположенность.
Важно! Возникновение опухоли свидетельствует о прогрессирующем характере заболевания и требует срочного обращения к эндокринологу.
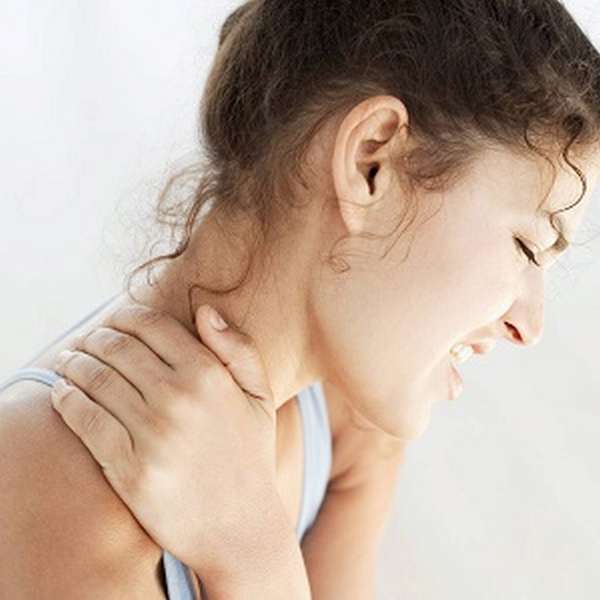
Шейный лимфаденит (воспаление лимфатических узлов) отражает протекание в организме инфекционного процесса. Причина — избыточное скопление токсинов патогенных микроорганизмов (стрептококк, стафилококк) внутри лимфоузлов.
Воспаление приводит к увеличению их размера, опухает шея с левой стороны под челюстью либо в надключичной области — слева или справа от основания шеи.
Симптомы заболевания:
- высокая температура тела,
- болезненное реагирование на прикосновение к пораженному участку,
- признаки общей интоксикации (головная боль, слабость, потеря аппетита).
Устранение первичного очага инфекции (отит, ларингит, тонзиллит, гайморит, кариес) ускорит выздоровление и восстановление естественных контуров шеи.
По качественным характеристикам на клеточном уровне различают доброкачественные и злокачественные (раковые) опухоли.
Разрастание жировой или соединительной ткани (липомы, фибромы) не представляет опасности для здоровья. При отсутствии болевых ощущений и выраженного косметического дефекта требуется лишь врачебное наблюдение за доброкачественными новообразованиями.
Опасность злокачественной опухоли заключается в бессимптомном прогрессировании заболевания. Пораженные клетки множатся и дают метастазы в лимфоузлы. Охриплость голоса, боль при глотании, кашель без признаков ОРЗ, опухоль на горле справа или слева, неприятный запах изо рта — повод получить консультацию онколога по подозрению на рак гортани.
Своевременное обследование и ранняя постановка диагноза дают основания для оптимистичного прогноза в борьбе с болезнью.
Методы диагностики
Среди заболеваний, вызывающих деформацию шеи, встречаются серьезные патологии, диагностировать которые возможно после тщательного медицинского обследования:
- опрос пациента с целью составления подробного анамнеза предполагаемого заболевания,
- получение объективных данных об общем состоянии организма (измерение температуры тела, АД, частоты сердечных сокращений),
- детальный визуальный и тактильный осмотр пораженного участка,
- клинические лабораторные исследования (общие анализы крови и мочи, биохимический анализ крови, биопсия тканей),
- эндоскопия,
- рентгенография,
- УЗИ,
- радиоизотопное исследование.
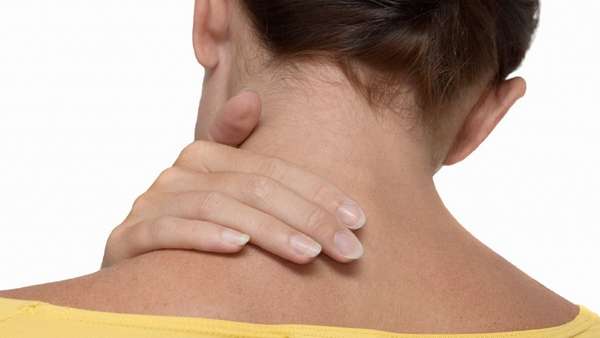
Тревожные сигналы организма, побуждающие обратиться за медицинской помощью:
- лихорадочное состояние (повышение температуры свыше 38,5°С), не исчезающее даже после приема жаропонижающих средств,
- прогрессирующее увеличение размера опухоли,
- острые болевые ощущения в области поражения.
Важно! Самолечение влечет за собой риск возникновения тяжелых осложнений и вызовет трудности в процессе постановки врачом диагноза, искажая картину заболевания.
Медицинская помощь
Выбор метода лечения осуществляется врачом в соответствии с установленным диагнозом.
Стандартный курс противовоспалительной терапии включает прием препаратов:
- Антибиотики широкого спектра действия («,Азитромицин», , «,Ванкомицин», , «,Амоксициллин», ).
- Жаропонижающие («,Ибупрофен», , «,Диклофенак», , «,Парацетамол», ) в таблетках, а также в форме инъекций, порошков и свечей для экстренного снижения высокой температуры.
- Обезболивающие (анальгетики):
- мази («,Нурофен», , «,Долобене», , «,Индовазин», ),
- инъекции («,Промедол», , «,Дексалгин», , «,Буторфанол», ),
- таблетки («,Трамадол», , «,Диклофенак», , «,Брал», ).
Тяжелое течение фурункулеза и сиалоаденита, патологии, вызванные новообразованиями, требуют радикальных методов лечения. Вскрытие фурункула или слюнной железы проводится под местным наркозом с последующим назначением противовоспалительных препаратов.
Онкологических больных наблюдают и при необходимости оперируют в специализированных медицинских учреждениях (онкологических диспансерах), где они периодически проходят курсы радио- или химиотерапии.
Методы профилактики
Большинство заболеваний, вызывающих деформацию шеи, связано с проникновением в организм инфекции. Приверженцы здорового образа жизни имеют больше шансов остановить развитие патогенной микрофлоры:
- активные занятия физкультурой и спортом, сбалансированное питание укрепляют иммунитет,
- соблюдение правил личной гигиены отражает заботу о внутренней и внешней чистоте тела,
- своевременное лечение очагов воспаления устраняет опасность распространения инфекции в организме.
Заключение
Повседневная суета часто лишает возможности своевременно отреагировать на ухудшение самочувствия. Такая мелочь, как припухлость на шее, может сигнализирует о серьезном заболевании, которое потребует денежных средств и физических сил для его лечения.
Выявление патологии на ранних стадиях – залог успешного выздоровления без тяжелых осложнений и необратимых последствий.
Припухлость на шее с правой стороны у ребенка

Болеть всегда не хочется. Но болезнь своего малыша особенно тревожит родителей. Распространённой проблемой является новообразование на шее. Шишка появляется вследствие различных факторов.
Давайте разберёмся в причинах, методах лечения данной патологии.
Имеет значение не только размер образования, но и его месторасположение в области шеи вашего малыша.
Рассмотрим распространённые случаи, при которых нужно идти к врачу. Внимание! Уважаемые родители, при любых изменениях в цвете кожи, появлении сыпи, образований на теле, отведите ребёнка к врачу.
Если опухоль появилась сбоку шеи?
Паниковать раньше времени не стоит, дети не сидят на месте. Поэтому причиной шишки может являться обычная травма, ушиб.
Не занимайтесь самолечением, используя народные средства. Причинить вред, даже не умышленно, очень легко. Метод УЗИ, МРТ и другие диагностические способы, проведённые в лечебном учреждении, помогут выяснить причину недуга, а врач – назначит необходимый курс медикаментов.
О чем может сказать шишка сзади шеи?

Самой неблагоприятной причиной уплотнения на шее является лимфогранулематоз – опухоль, обычно большого размера, различной формы.
В начальной стадии этот участок может не беспокоить носителя. Краснота, кожный зуд, повышение температуры, другие признаки появляются позже.
Не ждите осложнения ситуации. На начальных стадиях заболевание поддаётся лечению лучше, чем запущенная болезнь.
Существуют и другие факторы, повлиявшие на появление шишки, например жировик или липома. Опасности такая проблема собой не представляет, скорее косметологический характер.
Возникает эта патология вследствие нарушения обмена веществ, образуется достаточно много жировой ткани.
Интересное свойство такого образования – способность перемещаться, на небольшие расстояния, но всё же.

Еще причинами могут послужить фурункул (в народе — гнойник), травма, аллергическая реакция на лекарственные препараты, пищу, красители.
Так же рассмотрим причины опухания лимфоузлов в зоне шеи на теле ребёнка: это может быть инфекция (ОРЗ, насморк, ангина) или ушные заболевания, болезни ротовой полости.
Обратите внимание на воспаление узлов. Если воспалён только один – там место дислокации инфекции; лимфолейкоз — доброкачественная опухоль, образованная из тканей лимфатической системы может быть причиной.
Поражаются печень, почки, лимфатические узлы по всему телу, еще укус насекомого, аллергия и маловероятно, но все же, киста.
Другими причинами могут быть также опухоли, фибромы, удары.
Методы борьбы с недугом

Лечение образования зависит от причины появления. Лучшее лечение назначит только педиатр, проведя все необходимые анализы.
Не стоит бежать за мазями, лекарствами или делать в домашних условия. Если только это не входит в курс лечения, назначенный врачом для малыша.
Инфекционные заболевания лечат антибиотиками, иммуностимулирующими препаратами. Липомы удаляют, онкозаболевания лечат по специальной схеме. Гнойнички удаляют, обрабатывают специальными растворами, во избежание повторения ситуации.
Острое реагирование организма
Профилактика появления недуга

К основным методам предосторожности можно отнести: умеренное количество физических нагрузок (для детей прыгать, бегать, активно отдыхать не составляет особого труда); правильное питание, исключение потребления фастфудов, газировок, много сладостей.
Так же к методам предостережения можно еще отнести закаливание организма — неотъемлемая часть жизни здорового малыша; прогулки на свежем воздухе; регулярное профилактическое посещение лечащего врача; приём витаминов в зимний период, летом старайтесь включить в рацион ребёнка большое количество свежих фруктов, овощей; потребление достаточного количества воды в сутки (1 литр до 13-ти лет, 1,5 л — до 18 лет).
Забота и взаимопонимание в семье положительно влияют на здоровье детей. Нервный, злой ребёнок подвержен заболеваниям больше, чем жизнерадостный малыш.
У ребенка опухла шея с одной стороны под ухом
Если увеличен лимфоузел на шее у ребенка с одной стороны, это может свидетельствовать не только о каком-либо воспалительном процессе в организме, но и о начале более серьезных патологий. Как правило, в здоровом состоянии лимфатические узлы на шее у детей немного заметны при пальпации или не прощупываются вовсе.
В хронической форме у детей, болеющих простудными заболеваниями, постоянное увеличение лимфоузлов может являться естественной борьбой организма с инфекцией.

Выполняя функцию ликвидации чужеродных микроорганизмов, одностороннее увеличение лимфоузла не является естественным процессом для организма. Именно поэтому требуется тщательное рассмотрение природы лимфаденита, выявление причин, их нейтрализации.
Если у ребенка на шее с одной стороны увеличен лимфоузел, необходимо в кратчайшие сроки выявить и устранить причину, чтобы исключить вероятность развития онкологических заболеваний. О том, почему могут увеличиваться лимфоузлы у детей, как с этим бороться и какими симптомами сопровождается лимфаденит, рассказывается в этой статье.
Роль лимфоузлов на шее у детей
Лимфатическая система предназначена для уничтожения болезнетворных микроорганизмов, поддержания здорового функционирования мягких тканей, костей, ЛОР-органов, очищения лимфы, накопления защитных бактерий для поддержания иммунной системы. Оберегая организм от различных возбудителей болезней, лимфатическая система помогает иммунитету справиться с болезнью. Если у ребенка до 3-х лет слегка увеличены лимфоузлы на шее, они мягкие, подвижные, но не вызывают дискомфорта и боли, то это может быть вариантом нормы.
Увеличенный лимфоузел на шее с одной стороны свидетельствует о патологии и/или борьбе иммунитета во время простудных заболеваний. На шее ребенка располагаются следующие группы лимфоузлов:
- Подбородочные.
- Подъязычные.
- Ушные.
- Подчелюстные.
- Надключичные.
- Передние шейные.
Родители малыша могут самостоятельно прощупать подбородочные и передние шейные узлы.
Особенности одностороннего увеличения лимфоузла у детей
Если у ребёнка увеличился один лимфоузел, то патологию необходимо искать с той стороны, где возникло воспаление. Вызывать его может горло, ухо, нос, ротовая полость, голова. Случается, что сама лимфатическая система не причастна, а патология скрывается в самих органах.
У детей незначительно увеличиваются лимфоузлы во время и после респираторных заболеваний, затем исчезают вместе с простудой в кратчайшие сроки. При некоторых патологиях воспаление не спадает, возникает нагноение. К признакам скопления гноя относятся такие:
- на узлах заметно воспаление: увеличившийся лимфоузел заметен невооруженным взглядом;
- при пальпации ощущаются уплотнение, болезненность;
- происходит повышение температуры тела;
- появляются озноб, слабость, признаки интоксикации;
- возникает покраснение кожи на месте, вокруг или около узла.
Обнаружив какие-либо вышеперечисленные признаки или хроническое проявление лимфаденита (увеличение узлов возникает систематически во время простуды), требуется незамедлительное обращение к педиатру, ЛОР-врачу, стоматологу, инфекционисту или гематологу для установления конкретной причины нарушения.
![]()
Причины и симптомы
Размеры узлов у ребенка составляют до 1,5 см в диаметре. Размеры, превышающие норму, являются патологическими. Одностороннее увеличение лимфоузлов у детей на шее возникает по следующим основным причинам:
- респираторные и ЛОР-инфекции: ангина, ОРВИ, фарингит, грипп, отит и пр.;
- воспаление близлежащих органов;
- детские инфекции: корь, скарлатина, краснуха и пр.;
- заболевания десен, зубов: обширный кариес, стоматит и пр.;
- инфекционные заболевания глаз;
- сбои работы эндокринной системы;
- нарушение деятельности иммунной системы: авитаминоз, глисты, анемия и пр.;
- кожные поражения: царапины, укусы животных, особенно кошек;
- ранее проведенная вакцинация (прививки);
- аллергическая реакция (сопровождается кашлем, ринитом, резью в глазах, отеками);
- болезни ушей (может сопровождаться выделениями из ушных раковин, болью, нарушением слуха).
Если увеличен 1 узел, не стоит впадать в панику, ставя ребенку страшные диагнозы, потому что наиболее распространенной причиной одностороннего воспаления являются инфекционные простудные заболевания, болезни близлежащих органов.
В случае, если специалисты не могут установить истинную причину увеличения, возникшего без признаков простуды, они рассматривают более серьезные заболевания, являющиеся достаточно редкими:
- Токсоплазмоз (увеличение печени и селезенки на УЗИ-картине, судороги, скачки температуры, рвота, тошнота, мигрень).
- Мононуклеоз (слизь в легких, болезненное горло, головная боль).
- Красная волчанка (слабость, мышечная боль, высыпания на лице красного цвета).
- Стафилококки, стрептококки и заболевания, вызванные ими. Среди симптомов: слабость, озноб, красные узкие полосы на коже.
- ВИЧ. Как правило, данный вирус становится причиной увеличения узлов в случаях, когда они воспалены годами и симптом не исчезает.
- Онкология, включая метастазы.
- Туберкулез. Среди симптомов у подростков: озноб, потливость, температура, нарушение аппетита, стула, тошнота, рвота, головная и мышечная боль. У младенцев: отказ от груди и сна, беспокойство.
Основными проявлениями лимфаденита у маленьких детей являются:
- повышается температура;
- появляется покраснение и отечность в области больного места;
- кожа больного места становится горячей;
- возникает плач ребенка после прикосновения;
- ухудшается аппетит.
У более взрослых детей может появиться общая слабость, першение в горле, очаговые проявления инфекции. Тщательное обнаружение дополнительных симптомов поможет врачу как можно скорее установить основную причину.
К признакам хронического течения болезни относятся размытые проявления:
- Увеличение узла не прогрессирует.
- Давление на узел не вызывает боли.
- Температура повышается незначительно или остается на границе нормы.
Диагностика
Для постановки диагноза врач:
- Выслушивает жалобы, симптомы (предоставленную родителями информацию, накопленную в ходе наблюдения за ребенком).
- Делает детальный осмотр (измерение давления, температуры, пальпация лимфоузла, проверка ЛОР-органов).
- Берет общий анализ крови.
- При необходимости направляет на УЗИ, биопсию, рентген легких.
В редких случаях, при возникновении нагноения или ослабленного иммунитета, используют диагностику хирургическим способом.
Лечение ребенка
В первую очередь, необходимо установить основную причину увеличения узла у ребенка: проконсультироваться у педиатра, проверить ЛОР-органы, посетить стоматолога и убедиться в отсутствии глистной инвазии, сдав кал на анализ.
Схему лечения подбирает врач на основе проведенных обследований. Если причиной является наличие глистов, назначают антигельминтные препараты. Если стоматолог обнаружит кариес, лечат его. Проблемы с ЛОР-органами также устраняются. Чаще всего лечение проводится антибиотиками.
Односторонний гнойный лимфаденит у детей устраняют антибактериальными препаратами. Увеличенный лимфоузел, вызванный простудным заболеванием, лечится в комплексе с антибактериальной и противовирусной терапией.
В восстановительный период рекомендуется пропить иммуномодулирующие препараты, комплекс витаминов, чтобы улучшить работу иммунитета, помочь организму справиться с чужеродными микроорганизмами.
К схеме лечения может присоединиться противоаллергическая терапия, если у ребенка возникает реакция на лекарства или мази.
Если основные причины проверены, устранены, а лимфоузлы не вернулись в здоровое состояние в ближайшие 2-3 недели, врач проводит биопсию.
![]()
Безопасные народные способы лечения для детей
Перед пользованием методами народной медицины рекомендуется проконсультироваться со специалистом.
Важно понимать, что народные методы должны использоваться с медикаментозным лечением в комплексе.
Следующие способы являются наиболее безопасными для малышей:
- Для повышения иммунитета детям полезно пить отвары шиповника.
- Аскорбиновая кислота, витамин С (в больших количествах содержится в листьях и ягодах смородины, цитрусовых) улучшают иммунную систему.
- Вывести токсины, улучшить работу печени поможет овес. В 1 л молока положить горсть овса, прокипятить полчаса. Пить ¼ стакана 1-3 р./день, предварительно добавив ложку меда.
- Удачно справляется с инфекцией морсы из клюквы, брусники, граната.
Важно помнить, что пища, богатая микроэлементами и витаминами, поможет ребенку выздороветь быстрее. Полезно кушать много свежих овощей, зелени, фруктов, ягод.
В большинстве случаев одностороннее воспаление лимфоузла у малыша не является признаком серьезного заболевания. Однако обращение к медицинским работникам рекомендуется в обязательном порядке, чтобы сократить риски осложнений.
У ребенка опухла шея и появилась припухлость за ухом — что это может быть и к какому врачу обратиться?
Заботливые мамы внимательно следят за состоянием своего ребенка, поэтому замечают изменения практически сразу. Иногда на шее у детей родители замечают припухлости разных размеров. Данный симптом является спутником многих патологий. Некоторые из них легко излечиваются, другие нуждаются в комплексной терапии.
Опухоль в области шеи у ребенка: клиническая картина
В шее находится много жизненно важных органов. Различные поражения данных органов, например, инфекционного характера, приводят к воспалению и образованию опухоли. Новообразования на шее появляются в разных местах, имеют различную плотность и подвижность.
Почему у ребенка появляется припухлость на шее?
Причины появления припухлости на шее у ребенка:
Опухло под ухом – что это может быть?
Причины образования опухоли возле уха:
- Лимфаденит. Воспаление под ухом развивается из-за попадания вирусов в организм.
- Паротит. Заболевание характеризуется образованием опухоли возле уха, мочки уха, на шее и щеке. Как правило, у ребенка снижается или полностью отсутствует аппетит из-за возникающей боли во время проглатывания пищи. Паротит является опасным заболеванием, которое затрагивает слюнные и околоушные железы и может вызвать опасные осложнения.
- Воспаление в ухе.
- Новообразования (атерома и липома).
Виды опухолей в области шеи
- папилломы – новообразования в наружном слое эпидермиса;
- липомы – шишки, образующиеся при закупорке сальных желез;
- фибромы;
- лимфангиомы.
Диагностика и лечение
При обнаружении опухоли на шее необходимо обратиться к педиатру. После осмотра врач назначит дополнительное обследование (при необходимости) и лечение. Основные методы диагностики:
- общий анализ крови;
- осмотр стоматолога;
- ультразвуковое исследование щитовидной железы;
- биопсия.
Если шея опухла, используют следующие препараты:
- антибактериальные – при инфекционных заболеваниях (Амоксициллин, Салютаб);
- противовирусные (Анаферон, Кагоцел);
- противогрибковые – при грибковых поражениях (Флюканазол);
- полоскание горла Фурацилином и отваром ромашки;
- иммуностимуляторы – при хронических патологиях (Виферон, Иммунал);
- гормонозаменители – при поражениях щитовидной железы (различные витамины и препараты, содержащие йод).
Читайте также:




