У кого был рак головки поджелудочной железы
Опухоль головки поджелудочной железы
Добрый день. Начну сначала. Мужу 40 лет. 1 декабря муж приехал с работы и я обратила внимание на то, что у него слегка желтоватые глаза (он сказал тебе показалось, это из за освещения), на вопрос болит ли у него что нибудь, сказал нет, но есть небольшая тяжесть в районе желудка. Кушал нормально, но я заметила, что он похудел немного. На следующий день вышли на улицу и прям сразу явно увидела его пожелтевшие глаза. Пошли в больницу. Сразу госпитализировали (Механическая желтуха). Посадили на 5 дневное голодание и ставили капельницы, становилось хуже. Боли (тяжесть в животе)с каждым днем усиливались, с каждым днем желтуха становилась все ярче. Сильно терял вес. Сказали скорей всего панкреатит, узи брюшной полости делали 3 раза, и все три раза расходились во мнении, один врач видит образование, второй видит камень, а третий говорит все там нормально. Я решила, что надо срочно ехать на мрт, посоветовались с врачом, что лучше мрт или кт, говорит ну сделайте мрт с контрастом, привезите результат мне посмотрю. Вообщем обзвонив все клиники нашла свободную запись на следующий день, забрала мужа с больницы и поехали. Вообщем отдали результат:
Контраст-Омнискан
Печень расположена обычно, имеет четкие ровные контуры. Участков паренхимы с патологическим МР-сигналом не выявлено. Отмечается сегментарное расширение, бусоподобная деформация внутрипеченочных желчных протоков. Краниокаудальный размер печени 195мм (норма - до 150мм). Сосуды системы воротной вены не расширены, воротная вена диаметром до 8мм. Желчный пуырь обычно расположен, имеет четкие ровные контуры, размером до 13*4см. Стенка пузыря не утолщена, в просвете определяется уровень изогиперинтенсивного по Т1 ВИ содержимого, характерного для густой, застойной желчи. Холедох диаметром до 1,7см. Селезенка расположена обычно, имеет четкие ровные контуры и обычный МР-сигнал, размером до 8,2*4,3см. Поджелудочная железа расположена обычно, имеет четкий слаженный контур. Размеры: головка увеличена в размере-7,2*4,6 (норма-до 3см), тело - 2см, хвост-1,9см. Головка поджелудочной железы имеет неоднородный МР-сигнал за счет усиления стромального компонента. Вирсунгов проток неравномерно расширен до 1,4см. При введении контрастного вещества (динамическое контрастирование) отмечается повышение интенсивности МР-сигнала в структуре головки поджелудочной железы, неправильной формы, с нечеткими контурами, размером 21*13мм, нельзя исключить, распространение на фатеров сосочек, других участков патологического МР-сигнала в области обследования не выявлено. В области ворот печени наличие единичного лимфоузла размером 1,4*1,7см. Свободной жидкости в брюшной полости не выявлено.
С нашего городского стационара выписали 7 декабря, отправили на консультацию к онкологу, пока ждали направления в краевую онкологию вообще уже плохо стало, все внутри болело, почки начали болеть, постоянно температура 37,5, сильно похудел (1 декабря весил 92кг при росте 180см, а 18 декабря поехали в больницу уже 70кг) вообщем 18 числа положили в онкологию, поставили дренажную трубку, сразу стало легче, практически сразу есть начал с удовольствием, говорит боли ушли, спать лучше стал, до этого практически не спал, первые два дня выходила прям темно-зеленая желчь (практически черная), вчера уже пошла желтая с ошметками какими то.
Проконсультируйте меня кто нибудь пожалуйста подробней, насколько все страшно, начиталась всего, реву каждый день, может все не так плохо, может ли при таком мрт быть шанс на доброкачественную опухоль, врачи ничего не объясняют говорят готовимся к большой операции, а что за операция и когда ничего не говорят, говорят дней 10 будем чистить, а дальше видно будет. Боюсь, что столько времени проходит. Объясните все подробно к чему готовиться, чтобы понимать. Спасибо всем кто откликнется!
Добрый день! Прежде всего, надо знать, какой диагноз по TNM мужу поставили, какая клиничекая группа, в заключении должно быть, тогда всё станет ясно, даже Вам, если заведёте эти 3 латинские буквы с цифрами после каждой в Гугль со своим диагнозом. Накопление контрастного вещества говорит в пользу злокачественного, его для того и вводят, чтобы определить это, похудение без причины - тоже в пользу зла. Ну и поджелудочная не самая удачная локация рака, ведь она отвечает за выведение токсических вещество и её поражение значительно ограничивает возможность лечения, насколько я знаю. И возраст - 40 лет, не тот возраст, когда рак развивается медленно, надо спешить.
Если что, я не врач, но 4 года лечил отца от рака простаты на 4 стадии, поэтому кое какой опыт имется. а соего абдоминала у нас тут нет.
Если готовят к операции уже хорошо! Значит шанс есть.Маму мою сразу отфутболили без лечегия.
Сегодня была у врача! Сказал все плохо. Желтизна спадает плохо. На операцию никто не возьмет, сказал максимум год остался
Дело в том, что поджелудочная железа - это тот орган, который частично отвечает за выведение отходов лекарств из организма после проведения противоракового лечение и её поражение, имхо, значительно снижает возможности онкологии в подобных случаях. Если операцию не назначают, значит опухоль либо имеет неоперабельную локацию, либо распространила мтс в другие органы, и поэтому проведение оперативного вмешательства считается нецелесообразным и может только усугубить ситуацию. Так что держитесь, соберитесь с силами и боритесь хотя бы за обеспечение хорошего качества жизни до конца.
Надеюсь, Ваш муж это заслужил, мужайтесь
Кто знает , можно здесь контактные данные передавать или нет ? Хочется Оле помочь но не хочется чтоб забанили
Добавлено через 25 минут
О главных опасностях и проблемах рака поджелудочной рассказал онколог Григорий Булыгин
Фото: Александра Симутина
Ежегодно в Красноярском крае раком поджелудочной железы заболевает около 350–400 человек. Это один из самых страшных видов рака, который уносит жизни людей за считанные месяцы. Вместе с хирургом онкоабдоминального отделения Красноярского краевого клинического диспансера Григорием Булыгиным мы разбирались, чем именно так опасен этот вид рака и есть ли хотя бы небольшой шанс выжить при таком страшном диагнозе.
Почему от рака поджелудочной так часто страшно и мучительно умирают? В чем его главная опасность?
Рак поджелудочной очень агрессивен — он входит в тройку самых агрессивных видов онкологических заболеваний наряду с меланомой и раком желчного пузыря. Его очень тяжело диагностировать, даже опытным узистам это не всегда удается. Сама поджелудочная железа очень закрыта, к ней тяжело подойти и зачастую именно невозможность раннего диагностирования дает плохой прогноз.
Кроме того, если другие виды рака могут 5–7 лет расти до крупной опухоли, то поджелудочная железа до 1 см вырастает за 1,5–2 года, а от 1 см до неоперабельной стадии проходит уже от 4 до 6 месяцев, максимум до года.
Григорий Павлович, кто выживает после рака поджелудочной?
Если даже делать УЗИ всем людям, обнаружить рак на ранней стадии все равно не представляется возможным. Зато в этом случае эффективно выделение групп риска. В них входит две категории людей: больные сахарным диабетом и хроническим панкреатитом, особенно индуративными формами.
Человеку, который болен сахарным диабетом, нужно раз в год делать УЗИ, так как те, кто больше 5 лет живут с этой болезнью, у них повышается риск рака поджелудочной. Но при регулярном прохождении УЗИ есть шанс обнаружить рак даже на ранней стадии, что случается нечасто. Та же ситуация с хроническим панкреатитом.
Однажды меня удивил пациент, который пришел на прием в поликлинику — ему 10 лет назад сделали сложнейшую операцию, удалив опухоль в головке поджелудочной железы. Это был мужчина немного социально неблагополучный и с алкогольной зависимостью. Он показал справку, где рукой тогдашнего заведующего нашим отделением было написано, что у него была 3Б стадия рака — это предпоследняя. Он просто не понял, что за операцию ему сделали и чем он был болен, у него не было стресса. А стресс часто провоцирует болезни поджелудочной и является фактором осложнений после операции.
Кроме этих болезней какие еще факторы влияют на развитие рака поджелудочной?
В группе риска находятся также люди определенных профессий — это те, кто работает в алюминиевой промышленности, в химчистках, на бензоколонках или нефтеперерабатывающих заводах, на красящем производстве. Здесь действует теория канцерогенеза, согласно которой канцерогенные пары влияют на ДНК и возникает сбой при делении клеток. Еще один фактор — ионизирующая радиация.
А обычные жители города, которые дышат вредными выбросами, находятся в опасной зоне?
Это может влиять на развитие рака, но надо понимать, что в целом экология максимум добавляет 12–15% к онкопатологиям. Экология — далеко не основная причина онкологических заболеваний.
Питание, вредные привычки — что из этого плохо влияет на работу поджелудочной железы?
Что касается питания, то быстрое, высококалорийное питание, особенно жирные сорта мяса плохо сказываются на работе органа и могут привести к раку, если так питаться регулярно. Вредные привычки, разумеется, тоже ничем хорошим не оборачиваются, особенно курение и особенно натощак: оно действует не только на легкие и желудок, но и на поджелудочную.
А вот алкоголь сам по себе канцерогеном не является, но злоупотребление им ведет к хроническому панкреатиту и, как следствие, к раку.
Плохо сказывается и голодание, особенно полное игнорирование еды по утрам, ведь в этом случае поджелудочная железа начинает переваривать саму себя.
Существует какая-то профилактика рака поджелудочной?
Абсолютной профилактики — нет, не существует. Но есть то, что все мы можем сделать, чтобы дольше сохранить орган здоровым: регулярно питаться, не курить и не пить кофе натощак. Это те вещи, которые может сделать любой из нас, ведь, например, не всегда есть возможность сменить работу на вредном производстве или переехать в другой город.
Каковы симптомы рака?
Если опухоль локализуется в головке железы, то яркий симптом — это желтуха, так как там проходит общий желчный проток. Если вдруг человек просыпается утром и видит, что его кожа стала желтой, но других симптомов при этом не было, — это наш пациент. Бывает, что пациентов везут в инфекционку, думая, что гепатит, но после исследований видят, что это рак.
Если поражены тело и хвост [железы], то человек испытывает болевой синдром, боль при этом опоясывающая. Можно перепутать с остеохондрозом или почечной коликой, но если есть связь с приемом пищи, то нужно понимать, что, скорее всего, проблема в поджелудочной.
Для всей железы характерным признаком болезни является сильная потеря веса, сразу 15–20 кг за короткий промежуток времени.
Расскажите, как вы лечите этот вид рака?
Если у человека нет дальнего метастазирования, делается большая операция — гастропанкреатодуоденальная резекция, то есть удаление головки поджелудочной железы, 12-перстной кишки полностью, нижней трети желудка и нижней трети желчевыводящего протока, делается 3–4 новых соединения. Это технически очень сложная операция, она делается, если рак локализуется в головке железы.
Как долго живут люди после такой операции?
Начнем с того, что из 10 больных, у кого найдут рак поджелудочной, только 1–2 дойдут до этапа операции. Уже из этих 10 больных судьба хорошо сложится у 1–2 человек. А уже из 10 прооперированных 5 лет проживет только 1 человек. После радикального лечения выживаемость не превышает 15%, а остальные умирают до 5 лет после лечения.
3–4 месяца к жизни после радикальной операции может добавить химиотерапия. Рак поджелудочной очень опасен и, к сожалению, в лечении этого вида рака общемировая медицина еще не достигла серьезных прорывов.
![]()
- Наверх
![]()

Ярославец (11 Декабрь 2017 - 21:25) писал:
- Наверх

Ярославец (11 Декабрь 2017 - 21:25) писал:
- Наверх
![]()
Здравствуйте! Не знаю как обращаться и какое у вас имя.
Вам надо настроиться и держаться, близкие не должны показывать свои переживания. Иначе, вашей жене будет казаться все совсем безнадежно. А слезы это поначалу у всех нас, жалко себя, страшно, больно.
Настройтесь на борьбу, вы это сами должны сказать жене. Стройте планы на будущее, запланируйте какую-нибудь поездку, далекую или близкую.
И не читайте статистику, каждый случай в онкологии индивидуальный.
Купите жене что-то, она обрадуется, точно, по себе знаю.
Сами попейте успокоительные, мой муж и мама пили, когда я выкарабкивалась.
Не отчаивайтесь! Лечитесь!
- Наверх

- Наверх
![]()
- Наверх
![]()

Ярославец (12 Декабрь 2017 - 07:00) писал:
- Наверх
![]()
- Наверх
![]()
- Наверх
![]()

Ярославец (12 Декабрь 2017 - 16:09) писал:
- Наверх
![]()
- Наверх
![]()
- Наверх
![]()

Ярославец (12 Декабрь 2017 - 19:27) писал:
- Наверх
![]()
- Наверх
![]()
Ираида68 (12 Декабрь 2017 - 20:51) писал:
- Наверх
![]()
- Наверх
![]()
Здравствуйте. Если метастазы отдаленные - печень, легкие, или канцероматоз (россыпь метастаз по брюшине), то оперировать не будет никто.
Исключением может быть нейроэндокринная опухоль, ее иногда оперируют и при метастазах в печени. Опухоль не должна прорастать в крупные сосуды.
- Наверх
![]()
Сдаваться нельзя и за каждый день жизни надо бороться. Удачи.
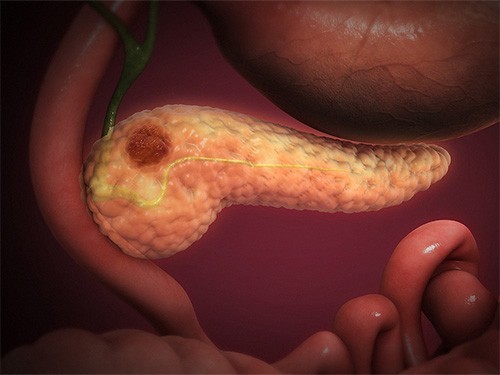
Рак поджелудочной железы (РПЖ) – очень редкое заболевание, поэтому опасаться его особенно не стоит
Действительно рак такой локализации не очень распространен. Однако заболеваемость РПЖ ежегодно увеличивается и сегодня среди россиян выявляется около 18 тысяч новых случаев в год. При этом данные статистики очень неутешительны: РПЖ занимает одно из первых мест по смертности среди онкологических заболеваний в России. В зоне риска РПЖ может оказаться каждый, и этот риск повышается с возрастом – чаще всего заболевание диагностируется у пациентов старше 60-70 лет. Чем больше людей доживает до этого возраста, тем выше риск и тем больше мы регистрируем случаев его возникновения. Кроме того, РПЖ чаще диагностируют у мужчин. Стандартизированные по возрасту показатели заболеваемости раком поджелудочной железы составили среди мужчин – 9,14, среди женщин – 5,16 на 100 тысяч населения. При этом прирост показателей заболеваемости в последние 10 лет выше именно у женщин: среди мужчин этот показатель составил 9,39%, среди женщин – 14,95 %.
Риск развития РПЖ предугадать невозможно
Точные причины возникновения РПЖ, как и многих других онкологических заболеваний не известны, но врачи отмечают некоторые факторы риска. Главный из которых – это наследственная предрасположенность. У 10 % больных раком поджелудочной железы развитие заболевания связано с наличием известных наследственных синдромов. Наиболее распространенные – синдром ПейтцаЕгерса, синдром Линча и синдром наследования рака молочной железы и яичников, связанный с мутациями генов BRCA. А также синдром семейного рака поджелудочной железы, когда ген, обуславливающий развитие этого вида рака, не выявлен, но известно, что хотя бы два близких родственника, например, отец или брат, болели РПЖ.
Пациентов, которые попадают в группу риска, необходимо наблюдать, начиная с 40-50 лет и проводить регулярно диагностику с помощью КТ, МРТ и эндоскопический ультразвук. Это поможет увеличить вероятность выявления заболевания на ранних стадиях. Именно такой вид скрининга и предлагается в развитых странах, но, к сожалению, пока не отработан в России.
Остальные факторы риска вторичны и включают в себя сахарный диабет, нарушение диеты, курение, наличие хронического панкреатита, ожирение, низкая физическая активность. Но их значение намного меньше, чем при наследственных синдромах, способствующих развитию рака поджелудочной железы. Отдельно можно выделить фактор, касающийся нашей страны, - недостаток витамина D, то есть, недостаточную солнечную инсоляцию россиян. По некоторым данным, люди, которые подвержены меньшему количеству солнечного облучения, имеют риск рака поджелудочной железы в 8 раз выше, чем у людей, которые живут в южных странах.
Симптомы РПЖ легко распознать
К сожалению, нет. Диагностировать РПЖ своевременно достаточно сложно: заболевание может протекать бессимптомно вплоть до IV стадии, когда появляются метастазы. На ранней стадии болезнь чаще всего выявляется случайно, например, когда на МРТ или КТ случайно находят узел в поджелудочной железе. В остальных случаях пациенты обращаются к врачу уже с желтухой, если опухоль распространилась на желчные протоки. В такой момент говорят о распространенном онкологическом процессе. Поэтому так важно обращать внимание на некоторые вещи, кроме возникающего болевого синдрома: это нарушение пищеварения, повышение сахара в крови, а также ни с чем не связанное уменьшение массы тела. Эти симптомы могут свидетельствовать о поражении поджелудочной железы.
Основное исследование для подтверждения диагноза РПЖ – это биопсия. Без подтверждения диагноза лечение не назначают. При не вызывающем сомнений опухолевом процессе по данным КТ или МРТ при условии отсутствия метастазов и возможности выполнить радикальную операцию, лечение в виде удаления опухоли начинают без биопсии. Дальнейшее лечение возможно после гистологии удаленного на операции материала.
В плане обследования пациентов с подозрением на опухоль поджелудочной железы присутствуют рентгенография органов грудной клетки, УЗИ, Кт или МРТ органов брюшной полости, гастродуоденоскопия, а также серия анализов крови.
Главная причина РПЖ – неправильное питание
Вредные привычки, в частности, злоупотребление алкоголем, а также погрешности в диете, когда в рационе преобладает жирная и острая пища не способствуют здоровью поджелудочной железы. Но, тем не менее, их значение намного меньше, чем при наследственных синдромах, способствующих развитию рака этой локализации.
А вот чтобы не допустить рецидива после окончания лечения важно восстановить работу желудочно-кишечного тракта: пациенты должны адекватно питаться, восстанавливаться после операции и возвращаться к норме своего веса. В качестве поддерживающей терапии пациенты могут принимать ферменты поджелудочной железы и препараты, которые бы стимулировали моторику ЖКТ. А вот некоторые альтернативные методы, так называемое лечебное голодание или вегетарианство, чаще всего приносят вред. Если у пациента развивается рецидив заболевания, что случается часто, то его алиментарный статус, или состояние питания, играет ключевую роль при планировании лечения. У пациента с серьезным алиментарным дефицитом часто полноценное лечение становится невозможным. Именно поэтому мы не рекомендуем придерживаться строгих диет, а наоборот, оптимизировать свой рацион питания, постепенно добавляя в него новые блюда.
Лечить метастатический РПЖ не имеет смысла
Конечно, прогноз заболевания зависит от того, на какой стадии был поставлен диагноз. Если удается выполнить хирургическое вмешательство на ранних этапах и реализовать полный объем послеоперационной химиотерапии, то, по европейским данным, пятилетняя выживаемость достигает 30%. За последние несколько лет эти показатели улучшились. В России выживаемость ниже, однако мы наблюдаем тенденцию к ее увеличению. К сожалению, если болезнь выявлена на поздней стадии, и ее уже нельзя вылечить, то счет идет на месяцы.
Выбор терапии РПЖ зависит от стадии заболевания. Основным методом лечения местно-распространенного и метастатического РПЖ является химиотерапия. Если процесс находится на первой и второй стадии, то лечение, как правило, начинается с выполнения радикальной операции, которая должна быть дополнена профилактической послеоперационной химиотерапией. Если речь о более распространенном процессе, когда опухоль вовлекает крупные сосуды, проходящие в этой зоне, то лечение начинается с так называемого индукционного этапа, включающую в себя химиотерапию и иногда лучевую терапию, чтобы уменьшить размер опухоли и сделать операцию возможной. При четвертой стадии, когда выявлены отдаленные метастазы в печени, легких, проводится только химиотерапия.
Кроме того, постепенно совершенствуются методы системной терапии, которые способствуют увеличению продолжительности жизни пациентов.


– Илья, Анатольевич, у кого чаще всего диагностируют РПЖ?
– На сегодняшний день РПЖ чаще диагностируется у женщин. Риск развития заболевания увеличивается с возрастом. Если говорить про средний возраст пациентов, то это люди старшего возраста, около 60 лет.
– Как выглядит путь пациента от момента подтверждения диагноза и до окончания лечения? Какие этапы терапии существуют?
– Мы можем говорить о двух этапах лечения, хирургическом и химиотерапевтическом. Их последовательность может меняться в зависимости от случая.
После обследования пациенту с цитологически или гистологически подтвержденным диагнозом показано выполнение операции в объеме резекции поджелудочной железы, иногда в сочетании с двенадцатиперстной кишкой, в зависимости от локализации. После этого ему показано проведение профилактической химиотерапии в течение полугода.
Иногда даже при отсутствии метастазов, но при большом размере опухоли хирург не может выполнить операцию на первом этапе из-за вовлечения в опухолевый процесс жизненно важных сосудов. Тогда пациенту проводят несколько курсов химиотерапии, иногда лучевой терапии, с последующим решением вопроса об операции.
– Отличаются ли подходы к терапии в случае, если опухоль не поддается оперативному вмешательству?
– Если опухоль не поддается оперативному вмешательству, то пациенту назначается химиотерапия. При отдаленных метастазах протокол лечения включает в себя интенсивные режимы химиотерапии, о хирургическом лечении этого пациента не может быть и речи. Химиотерапия проводится неограниченное время, пока она помогает пациенту. Если у пациента нет отдаленных метастазов, то химиотерапия проводится в течение 6 месяцев.
– Каких целей позволяет добиться терапия?
– Если речь идет о неметастатическом процессе, то цель терапии – выздоровление. К сожалению, статистика против нас, и болезнь, несмотря на радикальную операцию и адекватный объем химиотерапии, в большинстве случаев прогрессирует. Только в 20% случаев мы можем рассчитывать на отсутствие рецидива в течение 5 лет, что примерно приравнивается к выздоровлению пациента.
Если у пациента есть отдаленные метастазы, то лечение направлено на достижение стабилизации и отсутствие прогрессирования заболевания. У таких пациентов средняя продолжительность жизни в среднем не превышает одного года.
– Как изменились подходы к терапии пациента с РПЖ за последние 15–20 лет? Какие новые возможности терапии существуют?
– Подходы к терапии изменились принципиально, и мы это видим по ее результатам – увеличилась средняя продолжительность жизни наших пациентов. Если раньше мы говорили о нескольких месяцах, то сейчас можем говорить об одном годе, а многие пациенты живут более двух лет.
Долгое время до 2012 года мы имели в своем распоряжении только один эффективный противоопухолевый препарат. Сейчас же мы применяем агрессивную многокомпонентную химиотерапию, включающую в себя четыре противоопухолевых препарата, используем другие комбинации, связанные с применением современных препаратов типа нанодисперсного паклитаксела, стабилизированного альбумином. В некоторых случаях с успехом применяется иммунотерапия, хотя эта редкая ситуация для РПЖ – далеко не каждая опухоль чувствительна к ней.
Принципиально продвинулась терапия местно-распространенного РПЖ. Раньше, при отсутствии эффективных терапевтических возможностей и контроля опухолей, пациенты получали паллиативную химиотерапию на протяжении нескольких месяцев, после чего перспективы дальнейшего лечения для них не просматривались. Сейчас значительная когорта этих пациентов (от 20 до 30%) имеет шанс после проведения предоперационной терапии быть прооперированными в радикальном объеме. И у этих пациентов теоретически есть шанс выздороветь. Есть статистика по 5-летней выживаемости таких пациентов. Это значительный прорыв: болезнь, которая раньше считалась абсолютно неизлечимой, в настоящее время начинает поддаваться терапии, и с каждым годом мы видим все более высокие цифры выживаемости пациентов.
– Каков на сегодняшний день прогноз пациентов с РПЖ?
– Статистика такова, что продолжительность жизни на современных режимах химеотерапии в среднем составляет от 7 месяцев до 1 года. Она определяется не только схемой химиотерапии, но и исходной распространенностью болезни. Скажем, при метастатическом процессе и при удовлетворительном состоянии пациент может прожить один год и больше. Если пациент в тяжелом состоянии, то продолжительность жизни, конечно, ниже.
Добиться полного выздоровления пациентов с метастатическим РПЖ все еще не получается, но они уже живут дольше, и симптомы заболевания контролируются лучше, чем раньше.
Источник
- Попова А.С., Покатаев И.А., Тюляндин С.А. Комбинированные режимы химиотерапии. Медицинский совет, 10.21518/2079-701X-2017-6-62-70.
- Покатаев И.А., Алиева С.Б., Гладков О.А., Загайнов В.Е., Кудашкин Н.Е., Патютко Ю.И. и соавт. Практические рекомендации по лекарственному лечению рака поджелудочной железы // Злокачественные опухоли: Практические рекомендации RUSSCO #3s2, 2018 (том 8). С. 401–413.
Читайте также:


