Туберкулез и рак яичников

Неослабевающий интерес к особенностям метаболизма трипсиновых протеиназ, в частности компонентов калликреин-кининовой и фибринолитической систем (ККС и ФС), а также молекулярным механизмам взаимодействия между собой и с универсальными ингибиторами, объясняется их участием в регуляциимногих физиологических функций организма [3,8,9]. Калликреин считается центральным регулятором многих систем ограниченного протеолиза, но регуляторныйфермент может также стать причиной или участником патологических событий в организме [9,12]. Плазмин известен своей важной ролью в регуляции функций и плотности межклеточного матрикса, ангиогенезе, созревании половых клеток, санации полостей, тканей и жидкостей организма, развитии воспаления и злокачественных опухолей [3]. Универсальные ингибиторы α-2-макроглобулин (α2М) и α-1-протеиназный ингибитор (α1ПИ) регулируют активность протеолиза и являются молекулярной составляющей эндогенной защиты организма.
Асцитическая жидкость (АЖ) при различных заболеваниях яичников является ценной для изучения биологической средой поражённого организма, содержащей белкаоколо 20-50 г/л [1,2].
Асцит может развиться при любом воспалительном заболевании органов брюшной полости, но, вследствие быстротечности большинства таких патологий, выраженный и длительный асцит наблюдается только при туберкулезном перитоните [1]. В связи с этим для сравнения с АЖ, образующейся при асцитической форме рака яичников, нами использован подобный материал, полученный при операции по поводу туберкулёза придатков (ТП). Рак яичников (РЯ), в силу его тяжёлого течения и высокой смертности, является одной из наиболее агрессивных опухолей.У большинства больных РЯ заболевание в основном остаётся ограниченным брюшной полостью.ТП является типичным воспалительным заболеванием, для которого характерна экссудативная реакция [1].Часто АЖ, образующаяся при раке яичников, по внешнему виду и составу не отличается от экссудатов другого происхождения [1,7]. В представляемом исследовании также не было выявлено явных различий между двумя видами исследуемого материала.Ограниченный протеолиз и его ингибирование в асцитической жидкости ранее не исследовались.
Цель исследования: изучениепротеиназо-ингибиторного равновесия вАЖбольных раком яичников и туберкулёзом придатков для определения его роли в развитии заболеванийи точек приложения медикаментозной терапии.
Материалы и методы исследования
Во всех случаях получено письменное добровольное информированное согласие больных и этического комитета РНИОИ на использование операционного материала для научных исследований. ИзученаАЖ больных злокачественными опухолями яичников без лечения(n=26,цистаденокарциномы, T3-4N0M0), результаты сравнивали с полученнымив АЖбольных туберкулёзом придатков до лечения (ТП, n=11). Медиана возраста женщин составила 56,5±2,6 лет, все находились в различных периодах менопаузы. Внешнихразличий асцитической жидкости при указанных патологиях не отмечено: во всех случаях она была непрозрачной, в 29,3% случаев имелся лёгкий осадок, составляющий около 20-22% объёма. Розовый оттенок (геморрагическаясоставляющая) присутствовал примерно в 64-72%случаев при каждом заболевании. В нативной АЖ исследовали трипсиноподобные протеиназы и ингибиторы с последующим пересчётом на 1 мг белка в 1 мл (по Лоури).Кинетику ферментов ККС определяли спектрофотометрически по скорости гидролиза этилового эфира N-α-бензоил-L-аргинина и гиппурил-L-лизина;плазминоген, плазмин, α2М и α1ПИ - методами ИФА на стандартных тест-наборах. Для сравнения использовали плазму крови 32 практически здоровых доноров.Статистический анализ производили с помощью программы Statisticav.10и t-критерия Стьюдента.
Результаты и их обсуждение
Исследование АЖ при РЯ и ТПпоказало наличие активности трипсиноподобных протеиназ и универсальных ингибиторов.По общей активности трипсиновых протеиназ (ОАТ) в АЖотличий практически не было, но активность калликреина (К) и плазмина (П), содержание их проферментов прекалликреина (ПК) и плазминогена (ПГ), активность кининазы 1 (карбоксипептидазы N, КПN), а также содержание ингибиторов α2М и α1ПИ достоверно различались (табл. 1).
Учитывая состав АЖ, мы сочли возможным сравнить полученные данные с плазмой крови (табл. 1,2), т.к. считается, что выпот происходит в основном из повреждённых воспалением сосудов [1,2,7]. В крови при злокачественных новообразованиях установлен дефицит прекалликреина [6], что может определять его низкое содержание и в АЖ (табл. 1). В ткани злокачественной опухоли количество ПК увеличивается, сравнительно с линией резекции [5], поэтому при тканевом выпоте в брюшную полость в АЖ неизбежно увеличилось бы и содержание прекалликреина.
Компоненты кининовой системы, фибринолитической системы
и универсальные ингибиторы в асцитической жидкости
Рекомендован Гарольдом Визенфельдом
Генитальный туберкулез может проявляться как при абдоминополесной массе, имитирующей злокачественную опухоль яичников, так как клинические и лабораторные данные сходны. Семейная история очень важна и должна учитываться при дифференциальной диагностике. Были представлены три случая генитального туберкулеза с представлением абдоминоподвижных масс и без признаков и симптомов туберкулеза. У двух из них была положительная семейная история туберкулеза легких. Диагностика тканей была лучшим методом диагностики генитального туберкулеза, но следует помнить, что при наличии положительного семейного анамнеза туберкулеза необходимо провести мини-лапаротомию, чтобы провести биопсию и сделать быстрый диагноз перед лечением.
Туберкулез (ТБ) по-прежнему является основной причиной заболеваемости и смертности во всем мире и второй ведущей инфекционной причиной смерти среди взрослых во всем мире [1]. К факторам риска развития туберкулеза относятся иммиграция, малообеспеченные популяции, иммуносупрессия, вирус иммунодефицита человека и живущие в тесном контакте с пациентами, страдающими туберкулезом [2, 3]. Точная заболеваемость генитальным туберкулезом не может быть определена с уверенностью, поскольку некоторые случаи бессимптомны и непреднамеренно выявляются при исследовании бесплодия. В развивающихся странах генитальный ТБ может составлять 3% или более пациентов с бесплодием [1]. Симптомы и признаки абдоминоподвижного туберкулеза могут имитировать перитонеальный карциноз или овариальную злокачественность [4]. Основываясь на Национальной программе здравоохранения Ирана, более 50 лет все новорожденные из Ирана получат вакцинацию против туберкулеза после родов и до освобождения из больницы.
Но в городах, близких к границам страны, сообщения о случаях заболевания туберкулезом были зарегистрированы в основном из-за иммиграции из соседних стран, в частности из Афганистана, Пакистана и Ирака. Хотя туберкулез легких можно диагностировать по его особым признакам и симптомам, а также по лабораторной и визуальной оценке, брюшинный туберкулез имеет общие симптомы с развитой карциномой яичников, включая тазовую боль, массу, асцит и повышенные уровни СА125 в сыворотке. На основании обзора литературы в некоторых других случаях сообщалось о двусмысленности в дифференциации перитонеального туберкулеза и рака яичников перед операцией [2, 5-7]. Поэтому предоперационный диагноз между этими двумя отдельными заболеваниями продолжает оставаться дилеммой. Мы представили три случая перитонеального туберкулеза, имитирующего злокачественную опухоль яичников, чтобы указать на важность гистопатологического диагноза перед химиотерапией у женщин, подозреваемых в развитии рака яичников, особенно если есть семейная история туберкулеза легких или бесплодие.
В течение одного года в больнице Талехани работали три женщины с абдоминополевым туберкулезом с предоперационным подозрением на овариальную злокачественность. Демографические и клинические данные этих женщин приведены в таблице 1.
Случай 1 24-летняя замужняя женщина с нулигравидом была направлена из гастероэнтрологической палаты в гинекологическую палату с жалобой на боли в животе и растяжение, тошноту, рвоту и рвоту в течение предыдущих 3 месяцев. Ее прошлая история болезни была ничем не примечательной, но в гинекологической истории была показана гипоменорея (рисунок 1). Семейная история показала, что у ее отца был диагностирован болевой туберкулез, а ее кузен был связан с генитальным туберкулезом. Во время физического осмотра она была бледной барышней с растянутым животом и фиксированной массой, прощупанной до пупка.
В ее параклинических исследованиях среди всех маркеров опухоли в сыворотке, связанных с раком яичников, наблюдалось лишь незначительное повышение уровня СА-125 (45 ед. / Мл), гемоглобин составлял 9,0 мг / дл. Поскольку у нее была положительная семейная история для ТБ, были проведены рентгенография грудной клетки и туберкулез кожи, и оба они были отрицательными для ТБ.
Ультрасонография таза показала матку нормального размера с толщиной эндометрия, равной 5 мм. Была септированная многокистовая масса 134 × 140 × 81 мм куба в правой части с выдвижением по направлению к левому аднексу. Левый яичник также больше, чем обычно (70 × 35) мм, содержащий несколько фолликулов. Присутствовал асцит в брюшной полости с распространением позади печени. Сонографическое впечатление — муцинозная цистаденома яичника или кисты гидатида.
Абдоминополечная компьютерная томография показала значительное количество асцитов в брюшной полости с кистозной и твердой вегетативной массой, отмечалось умеренное утолщение брюшных слоев в нижней части живота, что указывало на наличие муцинозной цистаденокарциномы яичника с перитонеальным метастазом. Были предложены другие варианты первичной карциномы брыжеечного, перитонеального типа мезотелия или папиллярной карциномы брюшины.
Из-за высокого предположения о предоперационном лечении злокачественных новообразований у пациента была проведена исследовательская лапаратомия с разрезом средней линии. Общий объем асцитической жидкости 400 см3 отсасывался и отправлялся на цитологию и культуру. У брюшного и тазового органов были серьезные спайки и милиарные посевы. Адгезии были выпущены. Затем левый яичник 5 × 5 × 6 см появился с геморрагической кистой и адгезией к левой фаллопиевой трубке. Таким образом, была проведена левая сальпингоопорэктомия, и образец был отправлен на замороженные участки. Результатом замороженных участков было гранулематозное воспаление, совместимое с туберкулезом. Таким образом, брюшную полость промывали обычным физиологическим раствором и закрывали. Результатом постоянной патологии был хронический гранулематозный сальпингит, совместимый с туберкулезом. Яичник: геморрагическая киста желтого тела. Пациент убирается с противотуберкулезными препаратами.
Случай 2 39-летняя замужняя женщина Gravida 6, абз. 6, была переведена в гинекологическую палату из кабинета гастроэнтрографа с жалобой на боли в животе, потерю веса и лихорадку за последние 4 месяца (рисунок 2). Ее прошлая история болезни была ничем не примечательной, и в ее хирургической истории последние 2 родов проходили через кесарево сечение, и она выполняла перевязку труб. Стоит упомянуть, что ее нормальная менструальная картина была изменена до олигоменореи с 6 месяцев. У нее также была положительная семейная история; ее матери диагностировали туберкулез легких.
Ее абдоминополечный осмотр выявил фиксированную и нежную массу в области таза. Как случай 1, из-за положительного семейного анамнеза для туберкулеза, был проведен тест на грудную клетку и туберкулез кожи, и оба они были отрицательными для ТБ.
Профилирование маркеров опухоли сыворотки и выявил высокий уровень СА-125: 207 мкг / мл. СОЭ: 27. Гемоглобин составлял 10 мг.
Ультрасонография таза раскрыла матку и придаток как большую сложную кистозную массу, смещающуюся вправо с обширной адгезией к смежным структурам. Поскольку оценка предварительной реакции была в пользу злокачественного новообразования яичников, пациенту была проведена разведочная лапаратомия с разрезом средней линии. Не было никаких асцитов, но были обнаружены воинственные посевы по всей брюшине и тонкой кишке и толстой кишке, матке, фаллопиевым трубкам и яичникам, которые были биопсией. Была обнаружена сливная масса, содержащая матку, яичники и фаллопиевую трубку, которая была некротической. Замерзшие участки биопсийных образцов показали грануляционную ткань, но по мере того, как семья была завершена, а масса была некротической, была проведена гистерэктомия и двусторонняя сальпингоопорэктомия. Перитонеальную полость промывали обычным физиологическим раствором и закрывали. Постоянные результаты патологии показали, что многие гранулематозные поражения включали эпителиальные клетки, гистиоциты, гигантские клетки. Правый яичник и правая трубка были ничем не примечательны, левый яичник, фаллопиевая труба и матка имели гранулематозное поражение, соответствующее туберкулезу. Пациент убирается с противотуберкулезными препаратами.
Случай 3 57-летняя замужняя женщина, Gravida 9, параграф 8, консультировалась с гинекологическим отделением консультантом по гастроэнтрологии, а затем допустила жалобы на боли в животе и растяжение с последних двух месяцев (рисунок 3). За эти 2 месяца она потеряла 10 кг, что наводит на мысль о серьезной проблеме. Ее прошлая медицинская и гинекологическая история была незаметной. Семейная история была отрицательной. При физическом осмотре она была бледной. Живот растягивался от нежности при пальпации периумбиальных и подлегочных областей. Гемоглобин составлял 9,4 мг / дл. Маркеры опухоли сыворотки были нормальными, за исключением CA-125> 1000 мкг / мл. Рентген грудной клетки был нормальным. Ультрасонография показала нормальную печень, селезенку, почки и матку, но показала кистозные массы в обеих сухожилиях с сепсисом в пользу злокачественности. Компьютерная томография показала асцит. Никаких признаков метастаза. Таким образом, лапаратомия с разрезом средней линии была сделана с впечатлением от овариальной злокачественности.
Около 1 литра асцита аспирированного и оментального пирога с милиарным посевом, которые были замечены по всему брюшине и тазовым органам, а также по печени и селезенке, были биопсией. Матки яичников удаляли и отправляли на замороженные секции вместе с другими биопсиями, полученными в результате гранулематоза. Из-за некротического и геморрагического проявления матки и яичников, а также возраста и состояния пациента общая абдоминальная гистерэктомия и двусторонняя сальпингоофоректомия проводились для предотвращения осложнений после операции. Результатом постоянной патологии был фиброзный правый яйцевод с гранулематозным воспалением. Правильный яичник с гранулематозным воспалением в пользу цитологии с асцитической жидкостью туберкулеза показал воспалительные клетки. Пациент был выписан противотуберкулезными препаратами.
Все три случая были в очень хорошем состоянии через 6 месяцев наблюдения с обычным тазовым экзаменом, обычной ушной раковиной таза и измерением СА125.
Перитонеальный ТБ с неспецифическими симптомами, имитирующими злокачественность яичников, является серьезной проблемой, особенно в развивающихся странах. Диагностика перитонеального туберкулеза перед операцией непростая, нет никакой конкретной лабораторной или визуальной оценки для дифференциации этого заболевания от прогрессирующего рака яичников. В наших 3 случаях с диагнозом абдоминоподвижного туберкулеза два были в репродуктивном возрасте (случаи 1 и 2) и один постменопаузальный (случай 3). Все случаи были допущены во-первых к гастероэнтрологии из-за боли в животе и растяжения, а затем перенесены в гинекологический отдел онкологии с диагнозом прогрессирующей злокачественности яичников. Во всех случаях наблюдалась адская масса, подозрительная к злокачественности при КТ и / или сонографии и повышенном СА125. Асциты в случаях 1 и 3 были обнаружены. Семейная история легочного туберкулеза была положительной в случаях 1 и 2 и генитальном туберкулезе для случая 1. Первые два случая имели историю олигоменореи и гипоменореи в прошлом году до операции. Из-за положительной семейной истории перитонеальный туберкулез подозревался в первых двух случаях до операции. Как и в предыдущих случаях [7, 8] во всех наших 3 случаях неинвазивные тесты, такие как кислотоустойчивое окрашивание и культура асцитической жидкости, ультрасонографические особенности брюшной полости и таза, КТ, а также уровень СА125 в сыворотке были неспецифическими для дифференциации абдоминоподвижного ТБ от овариальной злокачественности.
В наших 3 случаях из-за неоднозначности результатов неинвазивных тестов была проведена исследовательская лапаротомия с разрезом средней линии перед лечением. Асциты или перитонеальные промывки были отправлены на цитологию, а также на бактериологическое обследование, которое было отрицательным как для злокачественных клеток, так и для TB Miliary. Сальник или перитонеальные поверхности были замечены и оценены с помощью анализа замороженных сеток, в котором обнаружено грануломатозное воспаление с центральным некрозом, сильно указывающее на туберкулезный перитонит.
Поэтому, хотя туберкулиновый кожный тест может быть полезным, но может быть отрицательным, как и в наших случаях, он может быть положительным, поскольку вакцинация является национальной программой в нашей стране.
Рентген грудной клетки также может быть нормальным у женщин с абдоминоподвижным туберкулезом. Уровень уровня СА125, который повышен более чем на половину ранней и двух третей продвинутой эпителиальной овариальной злокачественности [3], может быть увеличен при перитонеальном туберкулезе [9, 10].
Предиктивная ценность, специфичность и чувствительность этого маркера для выявления эпителиальной овариальной злокачественности меньше в предклимактерическом периоде, чем в постменопаузальном периоде из-за других доброкачественных состояний [11, 12].
Поэтому в районах, где туберкулез является эндемическим, у женщин в пременопаузе с повышенным СА125 следует учитывать эту инфекцию.
В некоторых исследованиях были проанализированы новые диагностические средства для дифференциации абдоминоподвижного ТБ от маляньямии до лечения.
Ginesu et al. (1998) изучали полимеразную цепную реакцию для микобактерий, но сообщали о отрицательных результатах в случаях перитонеального туберкулеза, имитирующего прогрессирующий рак яичников [13].
Tinelli (2008) [8] предположил, что абдоминополевая лапароскопия с гистопатологическими данными плюс иммуноферментное пятно, связанное с ферментом, может подтвердить подозреваемый AP-TB. Хотя мы не смогли провести последние два расследования, их действительность все еще находится под следствием. Следовательно, мы предлагаем лапаротомию и биопсию вовлеченной области в качестве метода золотого стандарта для определенной дифференциации между развитой овариальной злокачественностью и перитонеальным туберкулезом, особенно в эндемичных областях для ТБ, с ограничениями использования новых или дорогостоящих технологий.
Хотя некоторые исследования предполагают проведение лапароскопической биопсии для гистологического диагноза, мы предпочли минилапаратомию для уменьшения осложнений лапароскопического входа в брюшную полость с обширной адгезией между петлей кишечника, брюшной стенки и органов малого таза, наблюдаемых при абдоминоподвижном туберкулезе.
Несмотря на то, что этот отчет не был изучен в рамках конкретного случая, но кажется, что удаление инфицированных тазовых масс из области операции до начала медицинской терапии является полезным.
В заключение следует отметить, что цитология или гистопатологическая проверка злокачественности яичников до начала агрессивной терапии, включая дебуляцию и / или адъювантную химиотерапию, являются обязательными.
Основываясь на этих случаях, даже при наличии симптомов и признаков, сильно указывающих на злокачественность яичников, наличие семейной истории легочного и / или брюшинового ТБ наряду с жалобами на олигоменорею или гипоменорею с низкой социально-экономической ситуацией является достаточным маркером для врача, чтобы править вне брюшной полости.
Женщины, живущие на границе нашей страны, недалеко от кампуса иммигрантов, в основном подвержены риску развития туберкулеза. Таким образом, будет полезно использовать личную и семейную историю, а также географический и социально-экономический статус пациентов. Учитывая это, мы предлагаем, чтобы все семьи, друзья и люди, живущие в районе женщин с диагнозом ТБ, должны были быть вызваны через национальную программу здравоохранения для тестирования на туберкулез и соответственно лечить.
Микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиоидными гистиоцитами и многоядерными гигантскими клетками типа Ланганов (случай 1).
Микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиоидными гистиоцитами и многоядерными гигантскими клетками типа Ланганов (случай 2).
(а) мильяльная картина по всем абдоминоподобным органам (случай 3), (б) микроскопическая картина, показывающая хроническое гранулематозное воспаление с эпителиидными гистиоцитами и многоядерными гигантскими клетками типа Лангханов (случай 3).
Демографические и клинические характеристики случаев.
Туберкулез яичников – инфекционное заболевание. Имеет вторичный характер, т.е. развивается на фоне общего заражения организма палочкой Коха. Данная патология часто становится причиной бесплодия. Раннее обнаружение заболевания значительно повышает шанс полного выздоровления и сохранения репродуктивной функции.
Статистика болезни
Статистика позволяет оценить распространение заболевания и степень его тяжести. Факты о туберкулезе и поражении им яичников:
- генитальный туберкулез часто присутствует в скрытой форме и выявляется после смерти, при жизни такой диагноз устанавливается чуть более, чем 6% женщинам;
- потеря репродуктивной функции почти в четверти случаев происходит по причине инфицирования палочкой Коха;
- каждый год диагностируется около 8 млн заболевших;
- туберкулез половых органов составляет 15% от остальных внелегочных форм;
- палочка Коха – причина каждого 9-го диагностированного воспаления придатков;
- смертность от туберкулеза – 2-3 млн ежегодно;
- яичники поражаются заболеванием в 5-8% случаев генитального типа патологии, чаще всего инфицируется матка – 24%.
Данное заболевание почти всегда приводит к первичному бесплодию – невозможности забеременеть с самого начала репродуктивного периода. Только у 5-10% пациенток сохраняется возможность зачать ребенка.

Причины
Туберкулёз придатков матки вызывает палочка Коха. Появлению заболевания предшествует заражение микобактериями воздушно-капельным путем. Патология считается вторичной и вызывает миграцию палочки Коха к яичникам при наличии следующих факторов:
- воспалительные процессы в малом тазу;
- инфекционное поражение половых путей;
- ослабленность организма;
- несбалансированное питание;
- гормональный дисбаланс;
- стрессы, хроническая усталость.
Вероятность заразиться при интимной близости крайне мала в связи с невосприимчивостью эпителия влагалища и шейки матки к микобактериям.
Распространение туберкулеза по организму часто активизируется в период естественных гормональных сбоев. Женщины наиболее подвержены возникновению патологии яичников в пубертатный, послеродовой и предклимактерический периоды. Тем не менее основная причина развития заболевания – снижение иммунитета.
Пути передачи инфекции
Микобактерии туберкулеза проникают в яичники по лимфатическим или кровеносным сосудам. Обычно инфицирование начинается с поражения маточных труб. Это связано с замедленным местным кровообращением, в результате чего бактерии быстро накапливаются на поверхности слизистой оболочки фаллопиевых труб. Туберкулезная инфекция постепенно проникает в более глубокие слои органа, затем поражает яичники.
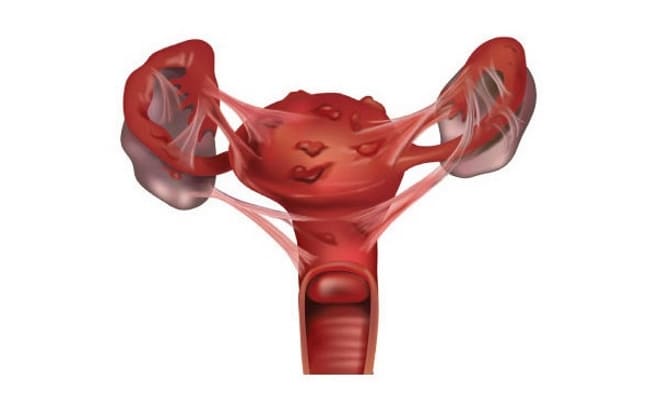
Зараженные ткани подвергаются патологическому разрастанию, образуются казеозные некрозы. Маточные трубы становятся непроходимыми, что способствует скоплению в них гноя. Пораженные придатки также имеют очаги некрозов и бугорки – туберкулы. В результате распространения болезни на яичники происходит заражение других органов малого таза. Длительное течение болезни провоцирует появление обширного спаечного процесса, нарушается работа всех пораженных органов.
Классификация
Существует множество типов туберкулеза яичников у женщин, классифицируемых по виду поражения, степени распространения, симптомам патологии и т.д. Основные разновидности заболевания:
При диагностированной патологии чаще всего определяется поражение матки и ее труб. Туберкулезу могут быть подвергнуты шейка матки, влагалище, вульва. Обычно придатки заражаются последними в связи с дальностью их расположения.
Клиническая картина
Симптомы патологии яичников проявляются одновременно с туберкулезом фаллопиевых труб и/или матки, влагалища. При заражении палочкой Коха в детском возрасте признаки болезни появляются в 20-30 лет или в пубертатном периоде. Вероятно их первичное развитие в постменопаузе.

Основные симптомы туберкулеза яичников:
- Боли. Локализуются внизу живота, имеют ноющий или тянущий характер. Иногда их интенсивность кратковременно возрастает. Не зависят от дня месячного цикла.
- Бесплодие. Диагностируется при отсутствии зачатия после года попыток. Вызвано непроходимостью труб и нарушением эндокринной функции придатков.
- Сбой течения менструаций. Всегда присутствует при туберкулезе яичников. Вероятны длительные задержки или аменорея. Изменяется характер менструального кровотечения – выделения становятся более обильными, сопровождаются болезненностью нижней части живота.
- Головная боль, головокружение, упадок сил. Общие признаки инфицирования туберкулезом.
- Межменструальные маточные кровотечения.
Интенсивность симптомов определяется индивидуальными особенностями организма. При наличии других болезней яичников состояние пациентки усугубляется.
Методы исследований для постановки диагноза
Туберкулез яичников определить по одним его признакам невозможно. Для подтверждения течения болезни необходимо пройти комплексное обследование. Женщине назначаются следующие виды диагностики:
- Сбор анамнеза. Определения наличия туберкулеза у близких родственников или знакомых, характера течения менструаций, присутствия повышения температуры тела, болевого синдрома и других симптомов патологии.
- Гинекологический осмотр. Пальпация придатков, матки и фаллопиевых труб для выявления их болезненности, увеличения размеров, изменения структуры. Осмотр шейки матки, забор мазка из влагалища для анализа местной микрофлоры.
- Туберкулиновые пробы. Путем введения туберкулина под кожу производится оценка реакции организма. При наличии заражения симптомы усиливаются – возрастает интенсивность болей, появляется отечность придатков. Происходит повышение температуры тела, учащение ЧСС, изменения в общем анализе крови.
- Бактериальный посев. В качестве биоматериала для исследования необходимы мазок из влагалища, соскоб эндометрия, менструальная кровь, биопсия очагов воспаления. Анализ повторяется трижды. В большинстве случаев даже при присутствии туберкулеза яичников микобактерии Коха обнаруживаются в незначительном количестве.
- ГСГ (гистеросальпингография). Рентген половых органов с использованием контрастного вещества. При наличии болезни на снимке обнаруживаются множественные изменения структуры матки, придатков и фаллопиевых труб, в том числе очаги некроза, полости, синехии, деформации органов.
- УЗИ. Подробный осмотр яичников на присутствие признаков туберкулеза. Отмечается увеличение органов, нечеткость их контуров, жидкость в позадиматочном пространстве.
- КТ или МРТ. Назначается при низкой информативности ультразвукового исследования. Более детально оценивает структуру пораженных органов, степень распространения патологии, тяжесть ее течения. Выявляет малейшие изменения в строении яичников, матки и придатков.
- Лапароскопия. Один из наиболее эффективных методов исследования. Малоинвазивное оперативное вмешательство. Позволяет визуально оценить состояние внутренних половых органов, степень распространения инфекции по малому тазу. В ходе ее проведения осуществляется забор биопсии для дальнейшего исследования биоматериала на наличие туберкулеза. Вероятно проведение лапароскопической диагностики с немедленным последующим оперативным лечением, в ходе которого могут быть удалены яичники, фаллопиевы трубы, матка или отдельные патологические очаги.
- Гистология. Гистологическое исследование соскоба матки или эндометрия необходимо для выявления очагов патологии.
- Рентген легких. Определение их состояния, вероятного поражения палочкой Коха.
Наиболее информативные методы диагностики, позволяющие выявить туберкулез яичников – туберкулиновые пробы, ГСГ, лапароскопия, бактериальный посев из влагалища и матки.

Диагноз устанавливается гинекологом совместно с врачом фтизиатром. Данные специалисты ведут дальнейшее лечение пациентки и совместно контролируют ее состояние.
Терапевтические методы
В большинстве случаев лечение туберкулеза яичников у женщин проводится в условиях стационара. Это позволяет ускорить процесс выздоровления, при необходимости своевременно откорректировать схему терапии.
Спустя несколько месяцев после выписки из больницы пациентке рекомендуется пройти санаторно-курортное лечение в центре, специализирующемся на устранении туберкулеза. Это ускорит процесс реабилитации, повысит иммунитет. Посещать подобные санатории рекомендуется 2-3 раза в год.

Назначается для всех пациенток за исключением женщин, имеющим противопоказания к такому лечению. В качестве химиотерапии используются бактерицидные и бактериостатические средства. Прерывать курс запрещено – это сводит эффективность приема медикаментов к нулю и с высокой вероятностью вызывает рецидив болезни.
Курс лечения яичников продолжается от полугода до двух лет. Все это время производится контроль состояния пациентки. В ходе терапии отмечаются следующие улучшения:
- нормализация температуры тела;
- уменьшение очага воспаления в яичниках;
- улучшение самочувствия;
- снижение количества туберкулов.
Низкая эффективность консервативного лечения в терапии туберкулеза яичников отмечается при устойчивости микобактерий к действию медикаментов.
Вероятность возвращения репродуктивной функции после химиотерапии существует. Беременность возможна при раннем обнаружении заболевания, восстановления проходимости маточных труб и функциональности яичников.
Хирургическое вмешательство используется редко и применяется при низкой эффективности химиотерапии. Показания для проведения операции:
- обширное распространение спаек и туберкул;
- нарушение работы других органов малого таза – кишечника, мочевого пузыря;
- образование свища;
- невозможность восстановления нормальной работы половых органов.
После проведения хирургического лечения осуществляется курс химиотерапии. Это необходимо для достижения максимальной эффективности лечения, устранения микобактерий туберкулеза.
Прогноз выздоровления
После полного выздоровления рецидив возможен в 7% случаев. Риск повтора болезни увеличивается при низком иммунитете женщины. Для предотвращения рецидива рекомендуется периодически принимать курс поливитаминов, проходить обследование половых органов со сдачей анализов на гормоны.

Возможные осложнения
Осложнения туберкулеза яичников с высокой вероятностью возникают при отсутствии лечения или скрытом течении патологии. Состояния, отрицательно влияющие на здоровье женщины:
- непроходимость фаллопиевых труб;
- туберкулез матки и яичников;
- распространение палочки Коха по другим органам малого таза.
В результате у женщины нарушается детородная функция. Другие осложнения заболевания:
- бесплодие;
- межменструальные маточные кровотечения;
- образование кист и опухолей на яичниках;
- появление абсцессов;
- сбой менструального цикла или его отсутствие;
- обширный спаечный процесс;
- интенсивные боли внизу живота;
- перитонит;
- заражение туберкулезом других органов.

Осложнения при беременности вероятны даже после полного выздоровления. Это объясняется нарушением структуры органов, что негативно влияет на их функциональность. При гестации после туберкулеза яичников высок риск самопроизвольного выкидыша, замершей беременности, преждевременных родов. Таким женщинам следует встать на учет к гинекологу как можно раньше для контроля и поддержания нормального развития эмбриона.
Профилактика
Основной комплекс мер по предотвращению развития туберкулеза яичников включает в себя медицинские мероприятия. Дополнительно учитывается и самостоятельное поддержание здоровья. Профилактика болезни:
- вакцинация новорожденных в роддоме;
- своевременная ревакцинация;
- ежегодная флюорография;
- проведение реакции Манту;
- сбалансированное питание;
- своевременное лечение патологий половой сферы;
- избегание контактов с зараженными;
- посещение гинеколога дважды в год;
- ведение здорового образа жизни – занятия спортом, прогулки и т.п.
После контакта с зараженным рекомендуется пройти медицинское обследование. При отсутствии течения болезни диагностику нужно повторить через 1-2 месяца для исключения ее скрытого течения.
Туберкулез яичников необходимо начинать лечить сразу после его обнаружения. Это позволит сохранить репродуктивную функцию женщины. В противном случае вероятно распространение палочки Коха на другие половые органы, кишечник и мочевой пузырь. Лечение продолжается до двух лет. До его окончания пациентка периодически должна проходить терапию препаратами.
Читайте также:

