Тромбофлебит как снять опухоль
Отечность при заболеваниях вен, в частности при тромбозе, является признаком обострения патологии. Хроническое течение тромбоза, который поражает глубокие вены, характеризуется слабовыраженными симптомами. Такая же недостаточно выраженная симптоматика и у другого схожего заболевания — тромбофлебита, задевающего поверхностные венозные сосуды.
Зачастую внешние проявления тромбоза настолько малозначительны, что больные не обращаются к врачу за помощью.
Клиническая картина
При подвздошно-бедренном тромбозе болевой синдром — прямое следствие увеличивающейся отечности в ноге. Сначала отек нижней конечности отличается высокой плотностью: отечность настолько плотная, что при нажатии пальцем на кожу на ней не остается никакого следа. Отек постепенно уменьшается по мере растягивания подкожной клетчатки с помощью транссудата.

Кожные покровы остаются гладкими и напряженными, а при пальпации над костными образованиями в течение долгого времени остается углубление. В зависимости от масштаба отечности возрастает периметр пораженной ноги по сравнению со здоровой нижней конечностью.
Равномерность отека зависит от того, насколько проксимально располагается венозная окклюзия при тромбозе (чем выше проксимальность, тем равномернее отек). Если образование тромбов началось в дистальных отделах вен и распространяется в проксимальном направлении, отек становится ассиметричным, идущим от стопы и голени к бедру.
В случае высокой окклюзии вен отечность распространяется не только по всей ноге, но может охватывать и переднюю брюшную стенку, ягодицы, наружные половые органы. При этом внешний вид отекших частей тела претерпевает соответствующие изменения, а паховая складка сглаживается. Скорость распространения отечности ног и степень ее выраженности во многом зависят от того, насколько быстро разовьется тромботическая окклюзия.
Также большое значение имеет состояние венозных коллатералей: патология протекает легче, если венозный отток хорошо компенсируется. Гораздо тяжелее для больного ощущается течение патологического процесса, если имеет место высокая проксимальность локализации тромбоза, а также тотальная окклюзия магистрали вен с участием коллатеральной сети сосудов.

Если болезнь протекает легко, небольшой отек нижней конечности развивается ориентировочно за 2-3 дня. В связи с постепенностью нарастания отечности, больные обычно не ощущают распирания ноги. По сравнению со здоровой ногой отекшая конечность увеличивается в окружности примерно на 2-4 сантиметра.
В случае с отеком средней тяжести процесс развивается значительно быстрее. Уже по итогам первых суток отек достигает максимума. Он распространяется уже не только на ногу, но и охватывает ягодичную область и наружные половые органы. Отекшая нога может на 5-8 сантиметров превышать в объеме здоровую конечность. Примерно спустя трое суток наступает уменьшение отека — это происходит в результате формирования коллатералей вен.
Обратите внимание! Отечность развивается не столь интенсивно, если нижняя конечность находится в приподнятом положении.
Если тромбоз развивается тяжело, отечность наступает крайне быстро: уже спустя несколько часов наступает пик процесса. При этом отек не спадает при любом расположении пораженной ноги. Разница в диаметре здоровой и больной ноги (где накапливается до 2-3 литров крови) может достигать 10 и более сантиметров. Процесс сопровождается тяжело протекающей гиповолемией и развивается на протяжении 5-8 суток. Затем отечность снижается, как только сформировывается обширная сеть подкожных вен в местах локализации окклюзии.

В случае двусторонних отеков при застойной сердечной недостаточности, а также при наличии заболеваний почек процесс прогрессирует медленно, а болевой синдром незначителен или отсутствует. Когда же речь идет о патологии, вызванной острым илеофеморальным тромбозом вен, болевые ощущения ярко выражены, а кроме того, наблюдаются изменения цвета кожи.
В зависимости от плотности, площади и скорости развития отека принято отделять венозную окклюзию от лимфостаза. Последний вызывается воспалением или онкологическим заболеванием и безболезнен. Если лимфостаз протекает достаточно долго, возможно развитие лимфостатического дерматита с отшелушиванием кожи, а также повышенной пигментации и лихенификации кожных покровов.
Лечение отека
Отечность — один из симптомов тромбоза. Поэтому лечению подлежит не собственно отечность, а все заболевание в целом. Терапевтические мероприятия могут проходить как в стационарных, так и в амбулаторных условиях. Если речь идет о начальной стадии тромбоза, госпитализация, скорее всего, не потребуется. Однако в случае, когда имеет место обширный процесс, грозящий значительными последствиями (например, тромбоэмболией легочной артерии), лечение может осуществляться только в условиях стационара.
При лечении заболевания могут применяться следующие методы:
- медикаментозная терапия;
- компрессионное белье;
- правильно откорректированный рацион питания;
- холод (в первые дни отека);
- хирургическое вмешательство.

Конкретный способ лечения выбирается в зависимости от данных, полученных в ходе диагностического обследования пациента. Большое значение при определении тактики лечения имеет общее состояние больного и наличие у него сопутствующих заболеваний.
Лечебные процедуры подразумевают соблюдение определенного режима. Как правило, серьезное ограничение движений не предусматривается. Однако в случаях, когда врач посчитает, что существует высокая вероятность отрыва тромба, назначается постельный режим.
Компрессионная терапия представляет собой ношение специального утягивающего белья в течение всего дня. Степень компрессии определяется врачом. Обычно после двухнедельного ношения больному разрешается сократить время ношения трикотажа до 12 часов в сутки.
Лечение препаратами включает использование следующих лекарственных групп:
- Антикоагулянтов. Позволяют уменьшить свертываемость крови и наладить кровоток, тем самым снизив отечность. Среди препаратов можно выделить Гепарин и Гепатромбин.
- Нестероидных противовоспалительных препаратов. Уменьшают воспалительный процесс, оказывают обезболивающее действие. Популярные препараты этой группы – Диклофенак, Вольтарен, Мелоксикам.
- Ангиопротекторов. Укрепляют сосудистые стенки, снимают воспалительный процесс и отечность, уменьшают проницаемость стенок. К препаратам данной группы относятся, например, Детралекс и Венорутон.
- Полиэнзимных лекарственных средств. Уменьшают отеки, воспаления, расщепляют тромбы, выводят иммунные комплексы из сосудов. Назначаются такие препараты, как Флогэнзим и Вобэнзим.
- Дезагрегантов. Улучшают параметры крови, что также способствует уменьшению отеков. К препаратам этого типа относятся Аспирин, Трентал и некоторые другие аналоги.

Дозировки определяются врачом в зависимости от стадии заболевания и общего состояния пациента.
При тромбозе, сопровождающемся отеками нижних конечностей, необходимо потреблять достаточное количество продуктов, снижающих вязкость крови и укрепляющих сосуды:
- каш, зерновых продуктов;
- овощей и фруктов (особенно сухофруктов, огурцов, арбузов и кисловатых яблок);
- кисломолочных продуктов;
- орехов;
- нежирной рыбы и морепродуктов;
- масла растительного происхождения.

Следует избегать таких продуктов:
- маринадов;
- мясных продуктов (особенно печени);
- бананов, черной смородины, шиповника, бобовых, брокколи, шпината;
- крепкого кофе;
- алкоголя;
- кондитерских изделий;
- животных жиров.
При лечении отечности на фоне тромбоза используются следующие виды физиопроцедур:
- Электрофорез. Уменьшает воспалительный процесс, разжижает кровь.
- УВЧ-терапия. Снижает отечность, улучшает кровообращение и лимфатический отток, а также купирует воспалительный процесс.
- Магнитотерапия. Снимает болевой синдром и отечность.
- Парафиновые аппликации. Уменьшают отеки, улучшают метаболизм.
- Гирудотерапия (применение медицинских пиявок). Разжижает кровь, снимает болевые ощущения, улучшает обмен веществ.

Длительность физиотерапевтических процедур зависит от их вида, но обычно назначается по 10-15 сеансов, каждый из которых продолжается по 10-15 минут.
Обратите внимание! Средства народной медицины также могут применяться для устранения отечности при тромбозе. Однако следует помнить, что народные средства не могут выступать в качестве единственного способа лечения. Народная медицина — лишь вспомогательное средство в комплексном лечении.
Если отечность характеризуется тяжелым течением и процесс быстро развивается, может понадобиться хирургическая операция.
Используются следующие методики радикального решения проблемы:
- установка кава-фильтра в вену;
- перевязка вен;
- эндоваскулярная тромбэктомия.
Если отечность развивается на фоне гнойной формы заболевания, понадобится удаление вены, чтобы избежать сепсиса. Важно не допустить развития циркуляторной гангрены, при которой единственным выходом будет ампутация ноги.
Также в качестве оперативного метода может использоваться лазерная коагуляция, сущность которой состоит в устранении патологических вен из системы кровотока. Для этого проблемные вены вначале спаиваются, а затем постепенно рассасываются.
Отечность — признак обостренной стадии тромбоза. В случае обнаружения этого симптома следует незамедлительно обратиться к врачу для диагностики и лечения заболевания.
Как снять отёки на ногах
Статья посвящена лечению отёков, которые появляются у людей вследствие тромбоза и вальгусного изменения стопы. Читатель узнает, что делать дома, исцеляя опухшие ноги, чем поможет доктор.
Тромбоз — заболевание, при котором в сосудах образуются кровяные сгустки (тромбы), приводящие к нарушению кровообращения, отёкам, болезненности. Тромбоз считается началом заболевания под названием тромбофлебит, когда происходит воспаление сосудов. При заболевании тромб способен оторваться и закупоривать сосуды в разных частях тела, становясь причиной тяжелого осложнения – эмболии, ведущей к летальному исходу.
Часто начальную стадию тромбоза невозможно определить, однако в месте нахождения тромба кожа изменится в цвете, возникнет отёк, указанные признаки считаются симптомами болезни. Заметив изменения, рекомендуется обращаться к докторам, иначе разовьются серьёзные осложнения.
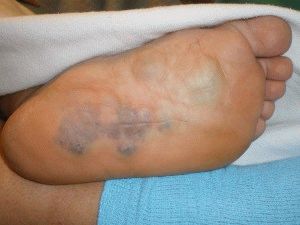
Появление тромбоза спровоцировано повреждением стенки сосуда, ухудшением работы кровотока, повышением сгущения крови. Впоследствии образуется кровяной сгусток, закрывающий просвет кровеносного сосуда, затрудняя процесс кровообращения в конечностях. В связи с нарушением кровотока появляется отёк ноги, служащий главным симптомом тромбоза. В зависимости от места расположения тромба происходит отёк либо части ноги (голени, бедра, стопы) либо конечности целиком. Отёк сопровождается болезненностью и тяжестью ноги.
Меры по снятию отёчности от тромбоза
Лечение от тромбоза назначает сосудистый хирург немедленно после установления диагноза. Больному прописывают препараты, разжижающие кровь, мази, капельницы, уколы, улучшающие кровообращение и снимающие отёк. В домашних условиях возможно применять народные средства, по согласованию с врачом. Если консервативное лечение не помогает, применяют оперативные меры по удалению тромба либо установке шунтов и специальных фильтров, не позволяющих сгусткам закупоривать сосуды.
Как снять отёки на ногах в домашних условиях до похода к врачу? Известен ряд способов облегчения отёчности: применение прохладных ванн, фитотерапии с лечебными травами — мятой, ромашкой, можжевельником, массажа, специальных упражнений – вращений стопы в разные стороны, шевеление пальцами, опускание и поднятие стопы с пятки на носок и обратно. Согнать отёк поможет подушка, положенная под ноги, ношение компрессионного белья.
Диета при тромбозе
Большое значение имеет соблюдение диеты. Больным тромбозом рекомендуется употреблять побольше овощей и фруктов, зелени, особенно приветствуются арбузы, ананасы, дыни. Чеснок и артишок советуют как разжижающие кровь продукты.
Убрать из рациона следует сильно перчёные и жареные блюда, ограничить бобовые, жирные сорта мяса и рыбы. Ограничить, а лучше исключить из потребления алкоголь и табакокурение. Следует соблюдать водно-солевой баланс, из напитков ограничить потребление кофе. Не рекомендуется употреблять в пищу сырое молоко, сливки, сыры с высоким процентом жирности, майонез.
Диета направлена на укрепление стенок сосудов, полезно употреблять продукты, богатые клетчаткой, белками.
Вальгусная деформация стопы
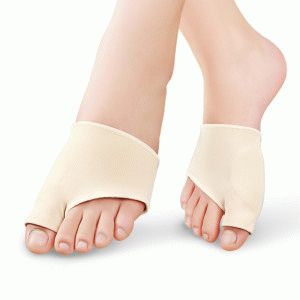
Пластырь против косточек на ногах
Магнитный пластырь hyperosteogeny послужит заменой операции по удалению косточки. На поверхность пластыря путем магнитного и инфракрасного излучения наложены экстракты трав, широко используемые в медицине Китая. Пластырь помогает уменьшить деформацию стопы, устранить боль, улучшить кровоснабжение. В состав пластыря входят экстракты тридцати трав. Продукт уникальный, сочетает последние достижения медицины и опыт китайского лечения травами.
Действенность пластыря заметна уже после недельного применения. Помогает от вальгусной деформации стопы, артрита, артроза, суставной боли, шпор на ногах. Экстракты лечебных трав быстро поступают к источнику боли и устраняют ее.
Использование простое. Для начала следует вымыть ноги, можно принять ванночку с морской солью. Обсушить ноги полотенцем, приклеить пластырь, не снимать в течение 1-2 дней. Потом пластырь снимают, конечности промывают.
Для получения наилучшего эффекта, пластырь используют вместе с массажем, физиотерапией, упражнениями лечебной физкультуры. Однако в связи с наличием в составе обилия трав, пластырь hyperosteogeny не рекомендуют применять аллергикам и беременным женщинам. Пластырь наносится только на здоровую кожу без повреждений.
Массаж при отёчности и вальгусном изменении стопы
Массаж при вальгусной деформации стопы – результативный способ устранения боли, отёчности, дискомфорта в ногах. Если болит косточка у большого пальца стопы, делают массаж. Допустимо перед началом сеанса принять контрастную ванночку для ног, она быстро расслабит ноги. Методика массажа:
- Сначала разогреть стопу, хорошо ее растерев. Разогреваются мышцы, подготавливается кожа;
- После того, как стопы разогреты, размять пальцы подушечками пальцев рук;
- Последующая манипуляция выполняется круговыми движениями, особое внимание уделяя огрубевшей коже стопы, там движения следует делать сильнее, особенно на пятках, где кожа толстая и трудно поддается массажу, но результат стоит приложенных усилий;
- Далее захватываем стопу четырьмя пальцами, большим пальцем массируем по направлению вверх-вниз и вокруг шишек круговыми движениями, возможно втирать обезболивающую мазь;
Указанный массаж почти не имеет противопоказаний. Беременным женщинам, больным варикозной болезнью или тромбозом массажные движения требуется делать мягче и помнить, что массаж, выполненный мастером, эффективнее в разы.
Массаж, проводимый в домашних условиях, помогает при вальгусной деформации стопы, обладает полезными свойствами, становится общеукрепляющим, снимает отёки, улучшает кровообращение. Если делать процедуру регулярно, повышается сопротивляемость организма к вирусным заболеваниям.
ОТЕКИ ПРИ ТРОМБОФЛЕБИТЕ







В центре флебологии ГЛЦХ проводятся следующие виды лечения:
4) Экспертная консультативная помощь хирургов -флебологов
Посетите инновационный сайт доктора Летуновского
но в среднем,можно сказать же приблизительно на какой день лечения должны быть видимы результаты.это нормально что почти 2 недели лечения а результата (по крайней мере видимого) нет. т.к отек вообще не уменьшился.
ещё раз большое спасибо.с ув. юрий
СОЗДАТЬ НОВОЕ СООБЩЕНИЕ.
Но Вы — неавторизованный пользователь.
Если Вы зарегистрируетесь, то сможете в дальнейшем отслеживать ответы на свои сообщения, продолжать диалог в интересных темах с другими пользователями и консультантами. Помимо этого, регистрация позволит Вам вести приватную переписку с консультантами и другими пользователями сайта.
Как избавиться от отеков нижних конечностей при тромбозе
Отечность при заболеваниях вен, в частности при тромбозе, является признаком обострения патологии. Хроническое течение тромбоза, который поражает глубокие вены, характеризуется слабовыраженными симптомами. Такая же недостаточно выраженная симптоматика и у другого схожего заболевания — тромбофлебита, задевающего поверхностные венозные сосуды.
Зачастую внешние проявления тромбоза настолько малозначительны, что больные не обращаются к врачу за помощью.
Клиническая картина
При подвздошно-бедренном тромбозе болевой синдром — прямое следствие увеличивающейся отечности в ноге. Сначала отек нижней конечности отличается высокой плотностью: отечность настолько плотная, что при нажатии пальцем на кожу на ней не остается никакого следа. Отек постепенно уменьшается по мере растягивания подкожной клетчатки с помощью транссудата.

Кожные покровы остаются гладкими и напряженными, а при пальпации над костными образованиями в течение долгого времени остается углубление. В зависимости от масштаба отечности возрастает периметр пораженной ноги по сравнению со здоровой нижней конечностью.
Равномерность отека зависит от того, насколько проксимально располагается венозная окклюзия при тромбозе (чем выше проксимальность, тем равномернее отек). Если образование тромбов началось в дистальных отделах вен и распространяется в проксимальном направлении, отек становится ассиметричным, идущим от стопы и голени к бедру.
В случае высокой окклюзии вен отечность распространяется не только по всей ноге, но может охватывать и переднюю брюшную стенку, ягодицы, наружные половые органы. При этом внешний вид отекших частей тела претерпевает соответствующие изменения, а паховая складка сглаживается. Скорость распространения отечности ног и степень ее выраженности во многом зависят от того, насколько быстро разовьется тромботическая окклюзия.
Также большое значение имеет состояние венозных коллатералей: патология протекает легче, если венозный отток хорошо компенсируется. Гораздо тяжелее для больного ощущается течение патологического процесса, если имеет место высокая проксимальность локализации тромбоза, а также тотальная окклюзия магистрали вен с участием коллатеральной сети сосудов.

Если болезнь протекает легко, небольшой отек нижней конечности развивается ориентировочно за 2-3 дня. В связи с постепенностью нарастания отечности, больные обычно не ощущают распирания ноги. По сравнению со здоровой ногой отекшая конечность увеличивается в окружности примерно на 2-4 сантиметра.
В случае с отеком средней тяжести процесс развивается значительно быстрее. Уже по итогам первых суток отек достигает максимума. Он распространяется уже не только на ногу, но и охватывает ягодичную область и наружные половые органы. Отекшая нога может на 5-8 сантиметров превышать в объеме здоровую конечность. Примерно спустя трое суток наступает уменьшение отека — это происходит в результате формирования коллатералей вен.
Обратите внимание! Отечность развивается не столь интенсивно, если нижняя конечность находится в приподнятом положении.
Если тромбоз развивается тяжело, отечность наступает крайне быстро: уже спустя несколько часов наступает пик процесса. При этом отек не спадает при любом расположении пораженной ноги. Разница в диаметре здоровой и больной ноги (где накапливается до 2-3 литров крови) может достигать 10 и более сантиметров. Процесс сопровождается тяжело протекающей гиповолемией и развивается на протяжении 5-8 суток. Затем отечность снижается, как только сформировывается обширная сеть подкожных вен в местах локализации окклюзии.

В случае двусторонних отеков при застойной сердечной недостаточности, а также при наличии заболеваний почек процесс прогрессирует медленно, а болевой синдром незначителен или отсутствует. Когда же речь идет о патологии, вызванной острым илеофеморальным тромбозом вен, болевые ощущения ярко выражены, а кроме того, наблюдаются изменения цвета кожи.
В зависимости от плотности, площади и скорости развития отека принято отделять венозную окклюзию от лимфостаза. Последний вызывается воспалением или онкологическим заболеванием и безболезнен. Если лимфостаз протекает достаточно долго, возможно развитие лимфостатического дерматита с отшелушиванием кожи, а также повышенной пигментации и лихенификации кожных покровов.
Лечение отека
Отечность — один из симптомов тромбоза. Поэтому лечению подлежит не собственно отечность, а все заболевание в целом. Терапевтические мероприятия могут проходить как в стационарных, так и в амбулаторных условиях. Если речь идет о начальной стадии тромбоза, госпитализация, скорее всего, не потребуется. Однако в случае, когда имеет место обширный процесс, грозящий значительными последствиями (например, тромбоэмболией легочной артерии), лечение может осуществляться только в условиях стационара.
При лечении заболевания могут применяться следующие методы:
- медикаментозная терапия;
- компрессионное белье;
- правильно откорректированный рацион питания;
- холод (в первые дни отека);
- хирургическое вмешательство.

Конкретный способ лечения выбирается в зависимости от данных, полученных в ходе диагностического обследования пациента. Большое значение при определении тактики лечения имеет общее состояние больного и наличие у него сопутствующих заболеваний.
Лечебные процедуры подразумевают соблюдение определенного режима. Как правило, серьезное ограничение движений не предусматривается. Однако в случаях, когда врач посчитает, что существует высокая вероятность отрыва тромба, назначается постельный режим.
Компрессионная терапия представляет собой ношение специального утягивающего белья в течение всего дня. Степень компрессии определяется врачом. Обычно после двухнедельного ношения больному разрешается сократить время ношения трикотажа до 12 часов в сутки.
Лечение препаратами включает использование следующих лекарственных групп:
- Антикоагулянтов. Позволяют уменьшить свертываемость крови и наладить кровоток, тем самым снизив отечность. Среди препаратов можно выделить Гепарин и Гепатромбин.
- Нестероидных противовоспалительных препаратов. Уменьшают воспалительный процесс, оказывают обезболивающее действие. Популярные препараты этой группы – Диклофенак, Вольтарен, Мелоксикам.
- Ангиопротекторов. Укрепляют сосудистые стенки, снимают воспалительный процесс и отечность, уменьшают проницаемость стенок. К препаратам данной группы относятся, например, Детралекс и Венорутон.
- Полиэнзимных лекарственных средств. Уменьшают отеки, воспаления, расщепляют тромбы, выводят иммунные комплексы из сосудов. Назначаются такие препараты, как Флогэнзим и Вобэнзим.
- Дезагрегантов. Улучшают параметры крови, что также способствует уменьшению отеков. К препаратам этого типа относятся Аспирин, Трентал и некоторые другие аналоги.

Дозировки определяются врачом в зависимости от стадии заболевания и общего состояния пациента.
При тромбозе, сопровождающемся отеками нижних конечностей, необходимо потреблять достаточное количество продуктов, снижающих вязкость крови и укрепляющих сосуды:
- каш, зерновых продуктов;
- овощей и фруктов (особенно сухофруктов, огурцов, арбузов и кисловатых яблок);
- кисломолочных продуктов;
- орехов;
- нежирной рыбы и морепродуктов;
- масла растительного происхождения.

Следует избегать таких продуктов:
- маринадов;
- мясных продуктов (особенно печени);
- бананов, черной смородины, шиповника, бобовых, брокколи, шпината;
- крепкого кофе;
- алкоголя;
- кондитерских изделий;
- животных жиров.
При лечении отечности на фоне тромбоза используются следующие виды физиопроцедур:
- Электрофорез. Уменьшает воспалительный процесс, разжижает кровь.
- УВЧ-терапия. Снижает отечность, улучшает кровообращение и лимфатический отток, а также купирует воспалительный процесс.
- Магнитотерапия. Снимает болевой синдром и отечность.
- Парафиновые аппликации. Уменьшают отеки, улучшают метаболизм.
- Гирудотерапия (применение медицинских пиявок). Разжижает кровь, снимает болевые ощущения, улучшает обмен веществ.

Длительность физиотерапевтических процедур зависит от их вида, но обычно назначается по 10-15 сеансов, каждый из которых продолжается по 10-15 минут.
Обратите внимание! Средства народной медицины также могут применяться для устранения отечности при тромбозе. Однако следует помнить, что народные средства не могут выступать в качестве единственного способа лечения. Народная медицина — лишь вспомогательное средство в комплексном лечении.
Если отечность характеризуется тяжелым течением и процесс быстро развивается, может понадобиться хирургическая операция.
Используются следующие методики радикального решения проблемы:
- установка кава-фильтра в вену;
- перевязка вен;
- эндоваскулярная тромбэктомия.
Если отечность развивается на фоне гнойной формы заболевания, понадобится удаление вены, чтобы избежать сепсиса. Важно не допустить развития циркуляторной гангрены, при которой единственным выходом будет ампутация ноги.
Также в качестве оперативного метода может использоваться лазерная коагуляция, сущность которой состоит в устранении патологических вен из системы кровотока. Для этого проблемные вены вначале спаиваются, а затем постепенно рассасываются.
Отечность — признак обостренной стадии тромбоза. В случае обнаружения этого симптома следует незамедлительно обратиться к врачу для диагностики и лечения заболевания.



Люди, страдающие варикозным расширением вен на ногах (часто это состояние называют варикозной болезнью) сталкиваются с одним крайне неприятным осложнением – это тромбоз глубоких вен (ТГВ). Хотя тромбы могут образоваться где угодно, в области нижних конечностей они бывают намного чаще. В этом случае говорят о тромбозе вен нижних конечностей – это серьезное состояние, которое возникает, когда внутри вены, расположенной глубоко в теле, образуется тромб, перекрывающий кровоток. Тромб – это сгусток крови, который превратился в твердую, плохо растворимую пробку, закупоривающую вену.
Сгустки крови внутри глубоко расположенных вен обычно образуются на бедре или голени, но они могут развиваться и в других областях вашего тела (включая руки, грудную клетку, мозг и сердце). Другие названия, связанные с этим состоянием, могут включать такие термины как тромбоэмболия (обычно в связи с повреждением легочной артерии), посттромботический синдром и постфлеботический синдром.
Симптомы тромбоза вен нижних конечностей
Согласно данным специалистов из разных стран, симптомы тромбоза вен нижних конечностей проявляются примерно у половины людей с этим заболеванием. У остальных тромбы, хотя образуются, но не дают о себе знать какими-либо изменениями или признаками. Общие симптомы и жалобы у тех, кто столкнулся с тромбами в венах, включают в себя:
-
отек в ноге, преимущественно в зоне лодыжки или голени – обычно он возникает только на одной стороне;
спазматическая или постоянная боль внутри пораженной конечности, которая обычно начинается в голени и распространяется на стопу;
сильные, необъяснимые боли в ноге и лодыжке;
появляется измененный участок кожи, который ощущается теплее, чем кожа на окружающих участках;
Люди могут не ощущать никаких симптомов, и даже не узнать, что у них тромбы внутри глубоких вен, пока им не потребуется экстренное лечение легочной эмболии (образование сгустка крови в легких).
Тромбоэмболия легочной артерии может формироваться в ситуации, когда сгусток крови, образующийся в венах на ногах, переместился из ноги в сосуды легкого. Когда артерия внутри легкого блокируется, возникает резкое нарушение кровотока в определенной части легочной ткани. Это жизнеугрожающее состояние, которое требует оказания неотложной помощи. Без немедленного удаления тромба пациент может погибнуть.
Лечение тромбоза вен нижних конечностей
Врач-флеболог или сосудистый хирург будет оценивать вашу историю болезни, чтобы выявить возможные факторы риска тромбозов, а затем проведет тщательный медицинский осмотр. Этого недостаточно для постановки диагноза, поэтому специалист назначит один или несколько диагностических тестов для выявления или исключения тромбоза внутри вен на ноге. Эти тесты включают в себя:
Ультразвуковое сканирование. Это наиболее часто используемый тест для диагностики ТГВ. Ультразвук использует неслышимые ухом звуковые волны, чтобы создать изображение ваших артерий и вен на мониторе компьютера, и увидеть, как по венам и артериям течет кровь, где есть препятствие.
Если образовался тромб, врач сможет увидеть прерывание кровотока, что помогает поставить диагноз.
Флебограмма. Если УЗИ не дает точных результатов, врач может назначить вам венограмму. Во время этого теста в вену вводится краситель. Затем, выполняется рентгеновский снимок на области, где врач подозревает наличие ТГВ. Краска делает вену более заметной, так что прерванный кровоток будет легко выявить.
D-димерный тест. Анализ крови на D-димер измеряет наличие вещества, которое выделяется при распаде сгустка крови. Если уровни вещества высоки, и у вас есть факторы риска ТГВ, у вас, вероятно, есть тромбы в сосудах. Если уровни в норме и факторы риска низкие, скорее всего, тромбов нет.
Другие тесты также могут быть использованы для диагностики ТГВ. Иногда врачи назначают целый ряд биохимических анализов и КТ, МРТ для выявления тромбозов.
ТГВ – это очень серьезное заболевание. Немедленно сообщите своему врачу, если вы обнаружили симптомы ТГВ, или обратитесь в ближайшее отделение неотложной помощи. Медицинский работник может оценить ваши симптомы и определить наличие проблемы.
Лечение тромбоза вен нижних конечностей направлено на предотвращение роста сгустка. Кроме того, оно может помочь предотвратить легочную эмболию, существенно уменьшить риск появления еще большего количества тромбов. Возможно медикаментозное и хирургическое лечение болезни.
Медикаменты. Лечащий врач может назначить препараты, разжижающие кровь, такие как Гепарин, Варфарин, Эноксапарин или Фондапаринукс. Они затрудняют свертывание крови, уменьшают размер имеющихся тромбов и снижают вероятность того, что будут образовываться новые сгустки. Если разжижители крови не помогают, или развилась тяжелая форма ТГВ, ваш врач может использовать тромболитические препараты. Они приводят к разрушению (растворению) сгустков. Препараты вводятся внутривенно.
Компрессионные чулки. Если у вас высокий риск развития ТГВ, ношение компрессионных чулок устраняет патологический отек ног, понижая риски формирования тромбов. Компрессионные чулки покрывают область чуть ниже колена или достают до бедра. Лечащий врач может порекомендовать их ежедневное ношение.
Кава-фильтры. Возможно, вам понадобится установить фильтр в крупную брюшную вену, которая называется полой веной, если вы не можете принимать разжижители крови. Эта форма лечения помогает предотвратить легочную эмболию, предупреждая попадание сгустков в легкие. Но постановка фильтров – это тоже риск. Если их оставить слишком долго, они могут вызвать ТГВ. Фильтры следует использовать в течение кратковременного периода, пока риск тромбоэмболии не уменьшится, и можно будет использовать препараты для разжижения крови.
Хирургическое лечение ТГВ. Врач может предложить операцию по удалению тромба на ноге. Обычно это рекомендуется только в случае очень больших сгустков крови или тромбов, которые вызывают серьезные проблемы, например, повреждение ткани. Во время хирургической тромбэктомии или операции по удалению тромба хирург сделает разрез в кровеносном сосуде. Он найдет и уберет сгусток, затем восстановит кровеносный сосуд и ткани. В некоторых случаях врачи могут использовать небольшой раздувающий баллон, чтобы держать кровеносный сосуд открытым, пока они удаляют сгусток. Когда тромб найден и удален, шарик удаляется вместе с ним.
Хирургия не лишена риска, поэтому многие врачи будут использовать это лечение только в тяжелых случаях. Риски включают инфекцию тканей, повреждение кровеносного сосуда и чрезмерное кровотечение.
Читайте также:

