Тпо при раке щитовидной железы
Чем опасно повышение антител к тиреоидной пероксидазе
Для лечения щитовидки наши читатели успешно используют Монастырский чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Антитела к тиреоидной пероксидазе щитовидной железы — это аутоантитела, действие которых обращено на ферменты эндокринного органа.
В настоящее время анализ на определение этих антител сдается все чаще среди пациентов, обычно женщин, страдающих гипо- или гиперфункцией щитовидной железы с целью выяснения природы этих заболеваний, в частности аутоиммунного процесса данных этих патологий.

Также этот анализ требуется лицам, у которых диагностирован
стойкий патологический рост щитовидки
(разные виды зоба)
хронический воспалительный процесс в органе
(аутоиммунный тиреоидит)
признаки офтальмопатии и микседемы
Тиреоидная пероксидаза щитовидной железы является ферментом, который необходим для нормальной работы органа.
Благодаря тиреопероксидазе йод трансформируется в более активную форму, принимая участие в синтезе гормонов железы.
Затем происходит процесс йодификации тиреоглобулина, из которого синтезируются главные гормоны щитовидки — трийодтиронин и тироксин.
Таким образом, пероксидаза принимает активное участие в продуцировании гормонов железы, которые, в свою очередь, регулируют процессы метаболизма в организме.
В перечень этих антител можно отнести и антитела к пероксидазе щитовидной железы (АТ к ТПО).
Из-за их агрессии в тканях щитовидки развивается воспалительный процесс — аутоиммунный тиреоидит, который нарушает функциональное значение органа.
Антитела к тиреопероксидазе негативно влияют на синтез Т3 и Т4.
В результате их количество в организме становится ниже нормы, это состояние называется гипотиреозом, чаще оно диагностируется среди женщин и детей, требуется обязательное лечение.
Для гипотиреоза характерны следующие симптомы:
- снижение работоспособности как умственной, так и физической;
- быстрая утомляемость;
- набор веса на фоне умеренного аппетита;
- аритмия в сторону брадикардии;
- низкое кровяное давление;
- бесплодие у женщин;
- в детском возрасте отставание в росте и интеллектуальном развитии.
Анализ на антитела к тиреоидной пероксидазе применяется и в диагностике аутоиммунных заболеваний щитовидки.
Еще на начальной стадии диффузного зоба и болезни Хашимото АТ к ТПО повышены в крови.
Подобная картина может отмечаться и при развитии аутоиммунных процессов в других органах, отличных от эндокринной системы, это также важно учитывать во время дифференциальной диагностики патологий железы и заболеваний других систем организма.
Например, АТ к ТПО могут быть выше нормы при сахарном диабете, ревматоидном артрите и системной волчанке у женщин.
Антитела к пероксидазе щитовидной железы могут быть выше нормы и в крови совершенно здоровых людей, обычно это встречается у пожилых женщин.
В такой ситуации, если прочие клинические и лабораторные признаки изменения функций со стороны щитовидки отсутствуют, то в дальнейшем проводится периодический контроль за уровнем АТ к ТПО.
В процессе беременности у женщин антитела к тиреопероксидазе также могут диагностироваться в крови, в результате чего тиреоидные гормоны у них вырабатываются в меньшем количестве.
Если не будет проведено соответствующее лечение, то возникший гипотиреоз может вызвать следующие причины осложнений беременности:
- самопроизвольный аборт;
- преждевременное начало родовой деятельности;
- осложнения в родах;
- врожденные патологии у плода.
Если ситуация не критическая, то незначительное снижение Т4 у будущих мам может стать причиной развития легких психомоторных проблем у ребенка, которые проявятся по прошествии нескольких лет снижением их интеллекта.
АТ к ТПО беспрепятственно проникают через плацентарный барьер и начинают угнетать функциональную активность щитовидной железы у развивающегося плода.
Этой причины достаточно, чтобы контролировать уровень антител к тиреопероксидазе во время беременности и если он окажется выше нормальных значений, незамедлительно провести необходимое лечение.
Показаниями к проведению анализа у взрослых является гипертиреоз и гипотиреоз, с высокой вероятностью причины аутоиммунного генеза.
Также анализ АТ к ТПО необходим при хроническом тиреоидите и зобе щитовидной железы.
У новорожденных тест на определение антител к тиреопероксидазе проводится, если у женщины во время беременности имелись проблемы со здоровьем щитовидной железы, либо диагностировался уровень АТ к ТПО выше нормы, либо после рождения у малыша диагностирован гипертиреоз.
Таким образом, проведение анализа рекомендуется в следующих случаях:
- Дисфункциональные расстройства эндокринного органа с симптоматикой по гипо- и гипертиреозу;
- Аутоиммунные болезни, с сопутствующей дисфункцией щитовидной железы;
- Неблагоприятная наследственность по развитию аутоиммунного тиреоидита;
- Женское бесплодие и невынашивание беременности, при которых не помогает специфическое лечение.
Как и большинство других исследований крови, анализ на антитела к тиреопероксидазе сдается в утренние часы натощак.
Курить перед забором крови нежелательно хотя бы в течение 30 минут.
Кровь берется из вены, для исследования необходима сыворотка крови.
Результаты исследования обычно готовы через 3—48 часов в зависимости от особенностей лаборатории, при этом расшифровка результата должна быть проведена на приеме у эндокринолога.
Норма показателей АТ к ТПО зависит от методики исследования, по которой проводится сам анализ, и единиц измерения, которые могут варьироваться в различных лабораториях.
Если уровень АТ к ТПО измеряется в Ед/мл, то показатели нормы в любом возрасте у мужчин и у женщин не должны быть выше 5,6 значения.
Для уточнения верного диагноза необходимо дополнительное исследование на уровень Т3 и Т4, а также на гипофизарный тиреотропин.
Если АТ к ТПО выше нормы, но остальные показатели не выше нормальных значений и указывают на отсутствие причины патологий со стороны щитовидной железы, рекомендуется повторить анализ не ранее, чем через год.
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода ( 131 I, 125 I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома | |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
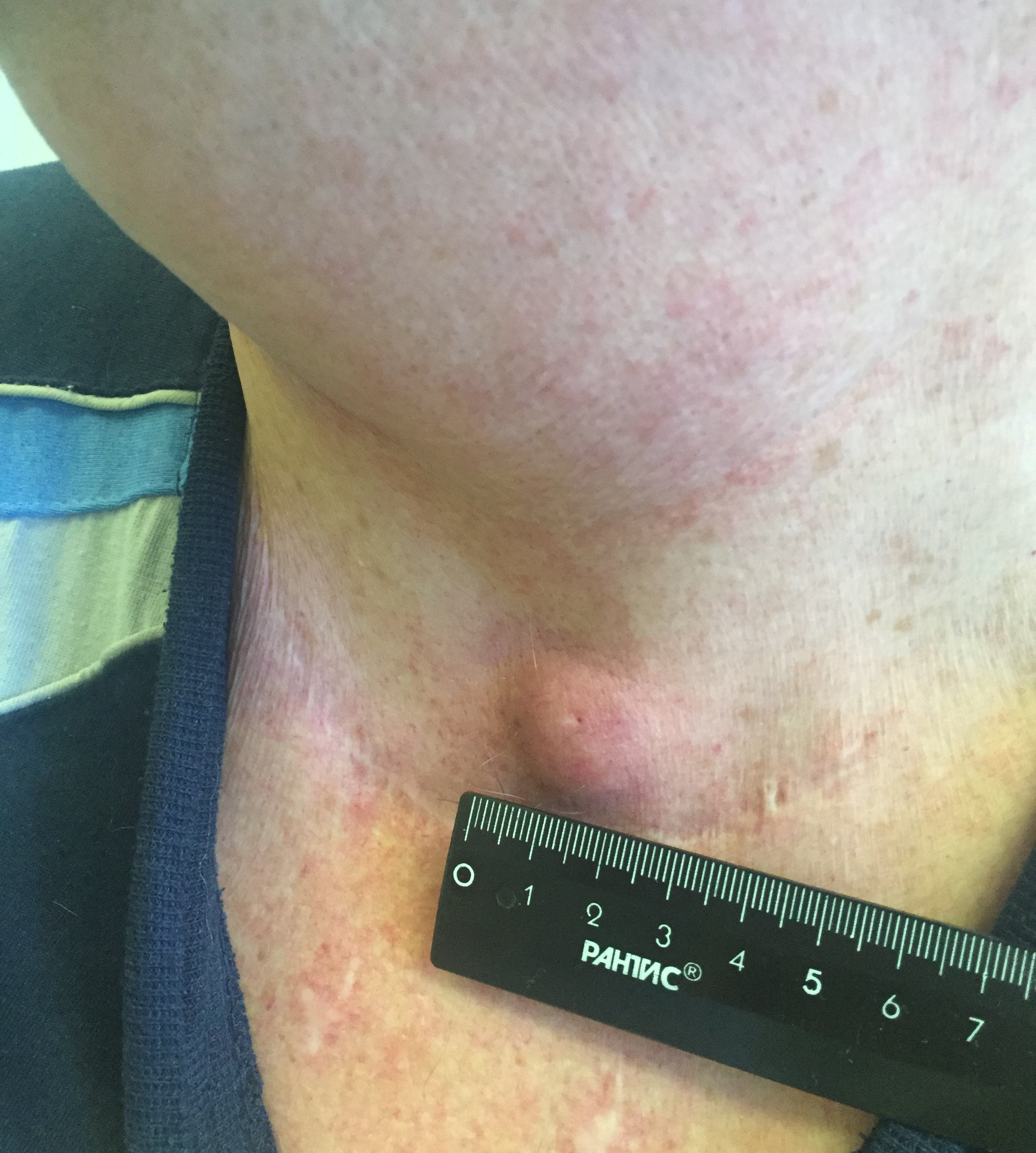
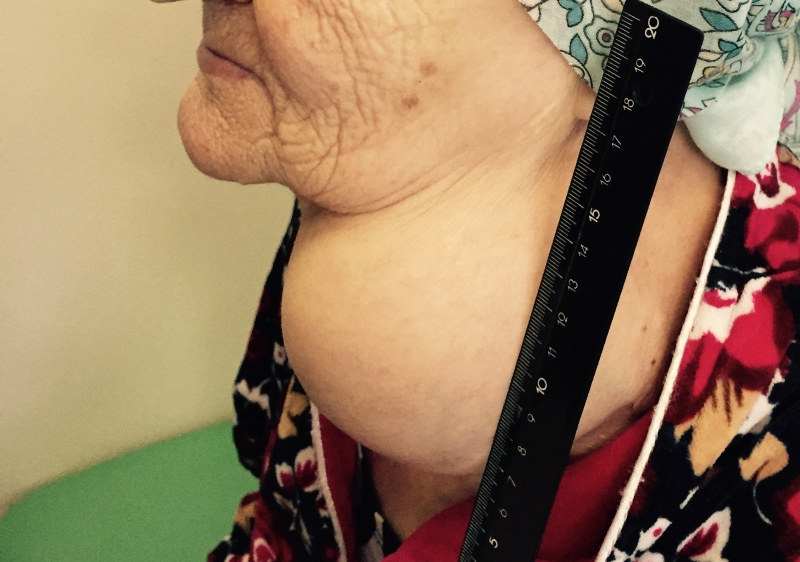
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
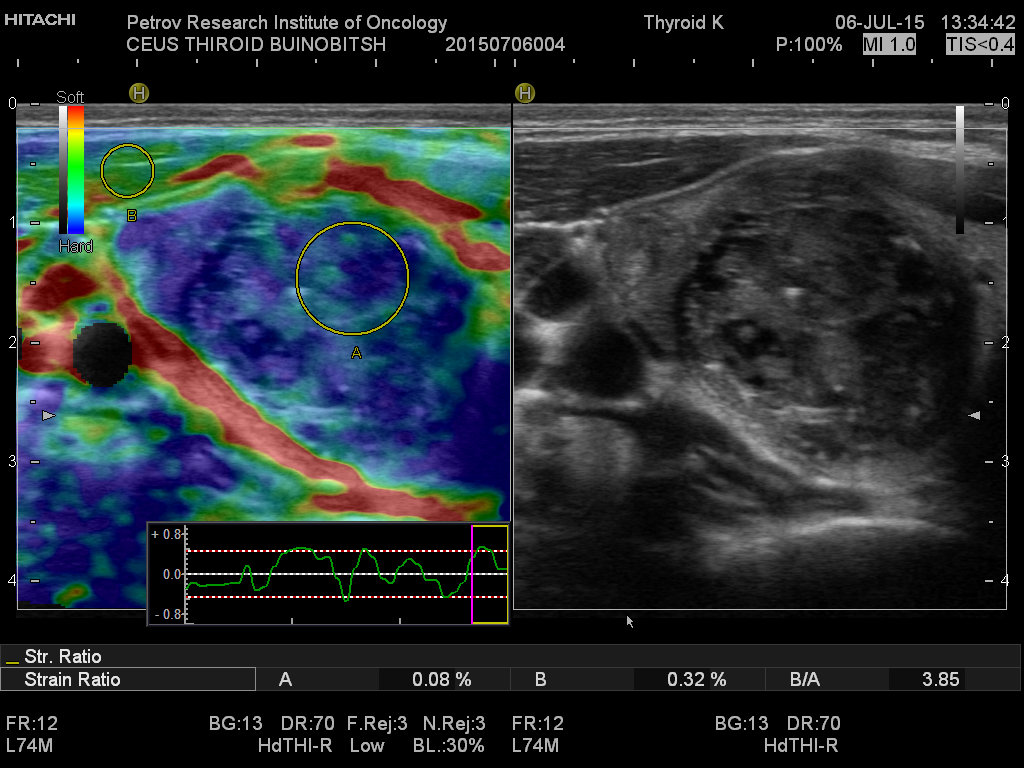
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
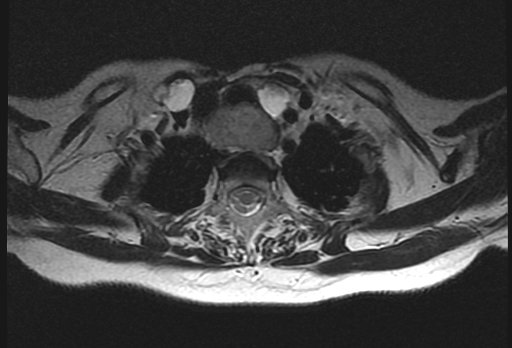
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125 I, 131 I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
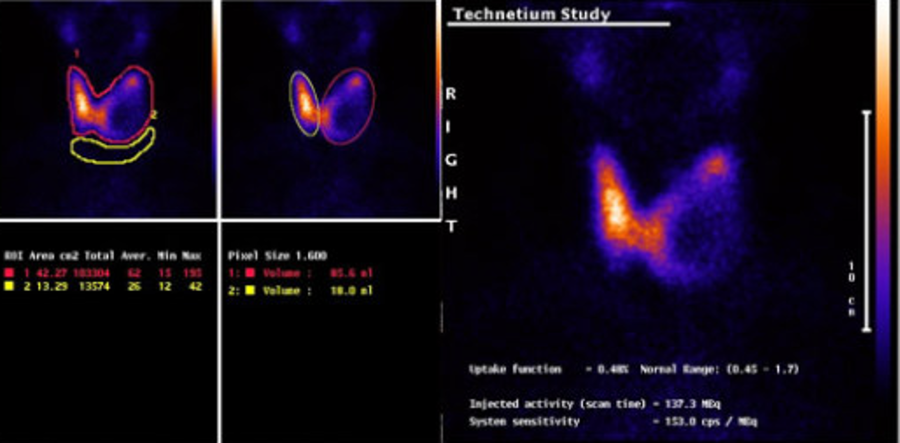
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
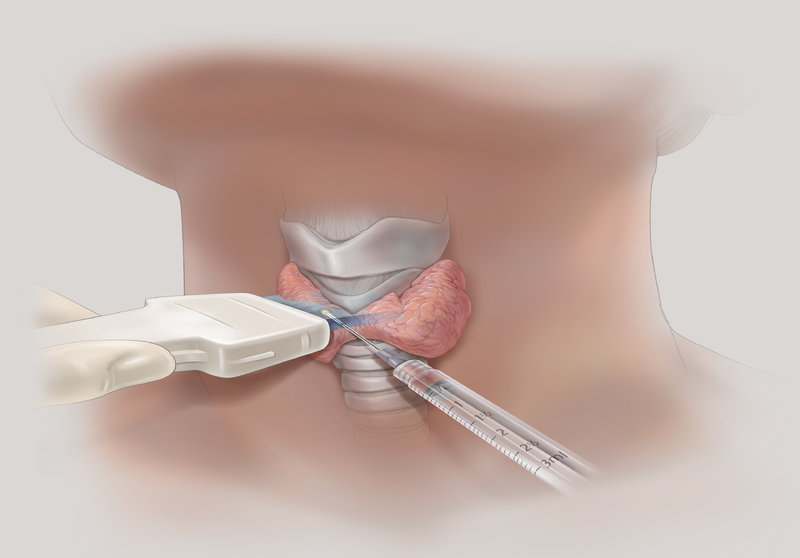
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131 I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |

Рак щитовидной железы – это злокачественная опухоль из клеток щитовидной железы.
Щитовидная железа – орган эндокринной системы в форме бабочки, расположенный у основания шеи. Она производит гормоны, участвующие в обмене веществ, в регуляции сердечно-сосудистой деятельности, психических функций, работе желудочно-кишечного тракта, половой системы.
Чаще всего раком щитовидной железы заболевают люди в возрасте от 30 до 60 лет, при этом женщины страдают от него примерно в три раза чаще, чем мужчины.
В большинстве случаев заболевание успешно поддается лечению.
Карцинома щитовидной железы.
Синонимы английские
Thyroid cancer, Thyroid carcinoma.
Как правило, на ранних стадиях рак щитовидной железы не вызывает никаких симптомов. Позднее он может проявляться:
- безболезненным одиночным узелком, прощупываемым в щитовидной железе,
- болью в области шеи и горла,
- изменениями голоса, осиплостью,
- затруднениями при глотании,
- увеличением шейных лимфатических узлов (они находятся по обеим сторонам шеи и в норме не прощупываются).
Общая информация о заболевании
Рак щитовидной железы – это злокачественная опухоль в области щитовидной железы. Щитовидная железа представляет собой орган в форме бабочки, состоящий из двух долей и расположенный на передней поверхности основания шеи. Она производит йодосодержащие гормоны тироксин и трийодтиронин, участвующие во многих обменных процессах, в регуляции сердечно-сосудистой деятельности, психических функций, работе желудочно-кишечного тракта, половой системы.
Рак щитовидной железы предполагает перерождение здоровых клеток в раковые. В норме здоровые клетки, появляясь в требуемом количестве, своевременно отмирают, уступая место новым. Раковые же начинают бесконтрольно расти, при этом не отмирая в положенное время. Таким образом скопления раковых клеток образуют опухоль. На поздних стадиях заболевания раковые клетки могут распространяться за пределы первичного очага – метастазировать. Рак щитовидной железы чаще всего метастазирует в лимфатические узлы, легкие, кости, печень.
Риск заболеть им выше у людей с наследственной предрасположенностью, с генетическими нарушениями, дефицитом йода, а также у тех, кто подвергался радиации.
Основные типы рака щитовидной железы
- Папиллярная карцинома является наиболее распространенным типом рака (около 80 % случаев). У пациентов младше 45 лет с небольшими опухолями прогноз заболевания хороший. У пожилых людей папиллярный рак может развиваться более агрессивно, метастазируя в лимфатические узлы, легкие.
- Фолликулярная карцинома (около 10 % случаев). Данный тип рака наиболее характерен для пожилых и для жителей регионов с йодным дефицитом. Течение заболевания более агрессивно, чем при папиллярной карциноме, сопровождается метастазированием в отдаленные органы.
- Медуллярная карцинома (3 % случаев) часто связана с наследственной генетической мутацией. При ней поражаются клетки, производящие кальцитонин (гормон, регулирующий количество кальция в крови). Чаще всего затронута одна доля щитовидной железы.
- Анапластическая карцинома щитовидной железы. Встречается крайне редко (примерно в 2 % случаев), как правило, у пожилых людей. Заболевание развивается крайне агрессивно, чаще всего приводя к летальному исходу.
- Радиационно-индуцированному раку щитовидной железы подвержены пациенты, подвергшиеся воздействию больших доз радиации во время лучевой терапии, аварии на атомных электростанциях. Чаще всего он развивается в течение 10 лет с момента облучения, однако риск остается высоким еще 30-40 лет после подобной ситуации.
Кто в группе риска?
- Люди с наследственной предрасположенностью к развитию заболевания.
- Страдающие некоторыми наследственными генетическими синдромами: множественной эндокринной неоплазией, аденоматозным полипозом.
- Пожилые.
- Женщины.
- Пациенты с зобом (стойкое увеличение щитовидной железы, не связанное с воспалением или злокачественным ростом).
- Жители регионов с йодным дефицитом (Урал, Алтай, Кавказ).
- Лица, подвергшиеся воздействию радиации.
В целях диагностики рака щитовидной железы определяется уровень онкомаркеров в крови, выполняется УЗИ щитовидной железы, проводится биопсия. Затем с помощью компьютерной томографии (КТ) и магнитно-резонансной томографии (МРТ) определяется стадия заболевания, выявляются метастазы.
- Тиреоглобулин (ТГ) – белок, который служит основой для выработки гормонов щитовидной железы. Хотя в данном случае уровень ТГ не является значимым критерием диагностики (так как его повышение характерно для многих заболеваний щитовидной железы), это наиболее информативный маркер рецидивов папиллярного и фолликулярного рака щитовидной железы.
- Кальцитонин в сыворотке. Значительное повышение уровня этого гормона характерно для медуллярного рака. Данный анализ позволяет контролировать эффективность лечения рака, выявлять его рецидивы.
- Раковый эмбриональный антиген (РЭА). При медуллярном раке концентрация РЭА возрастает. Определение одновременно РЭА и кальцитонина повышает достоверность исследования.
- Нейронспецифическая энолаза (NSE). Также может повышаться при медуллярной карциноме.
- Тиреотропный гормон (ТТГ) – гормон гипофиза, изменение уровня которого может указывать на дисфункцию щитовидной железы. Однако этот анализ не является эффективным методом при выявлении рака щитовидной железы, так как гормонально-активными являются менее 1 % опухолей щитовидной железы.
Другие методы исследования
- Ультразвуковое исследование (УЗИ) щитовидной железы. Помогает выявить раковую опухоль, определить ее размеры и локализацию, состояние шейных лимфоузлов, но не позволяет отличить доброкачественную опухоль от злокачественной.
- Биопсия – взятие клеток щитовидной железы для последующего лабораторного изучения. Только биопсия позволяет поставить диагноз "рак" и определить его тип.
- Сцинтиграфия (радиоактивное сканирование щитовидной железы) – введение в организм радиоактивного йода и получение изображения путём оценки испускаемого йодом излучения. При этом выявляются участки щитовидной железы, не захватывающие радиоактивный йод ("холодные") и активно накапливающие его ("горячие"). Наличие "холодных" или "горячих" узелков может указывать на рак железы. Исследование позволяет оценить анатомию и функционирование щитовидной железы, выявить раковую опухоль, определить ее размеры, расположение.
- Компьютерная томография (КТ) и магнитно-резонансная томография (МРТ) предоставляют более детальную информацию об особенностях опухоли, а также о наличии метастазов.
Стратегия лечения определяется с учетом типа, стадии рака, состояния пациента. Могут применяться следующие методы.
- Хирургия. Как правило, проводится операция по удалению всей щитовидной железы или ее части. Дополнительно удаляются лимфатические узлы в области шеи. После этого назначается терапия гормонами щитовидной железы.
- Терапия радиоактивным йодом. Поскольку клетки рака щитовидной железы (за исключением клеток медуллярного рака) способны поглощать и накапливать йод, после полного удаления щитовидной железы при папиллярной и фолликулярной карциноме может быть применен данный метод лечения. Молекулы радиоактивного йода накапливаются в распространившихся по организму метастазах и уничтожают их.
- Лучевая терапия. Она малоэффективна как на предоперационной, так и на послеоперационной стадии и применяется для лечения рака щитовидной железы, метастазировавшего в кости.
Летальный исход наступает редко, в 90 % случаев пациенты выживают.
- Родственникам людей, страдающих медуллярным раком щитовидной железы, рекомендуется контролировать уровень кальцитонина и провести генетическое обследование по выявлению наследственной мутации RET-протоонкогена.
- Профилактика дефицита йода: употребление йодированной соли, морепродуктов.
- Необходимо своевременно выявлять и лечить заболевания щитовидной железы.
- Устранение воздействия радиации на организм.
Щитовидная железа – эндокринный орган, который отвечает за выработку гормонов. Одним из важнейших показателей состояния этой системы является уровень АТ-ТПО.
Антитела к тиреопероксидазе – это фермент, вырабатываемый организмом в ответ на активность тиреоидной пероксидазе. Исследование этого параметра позволяет диагностировать многие эндокринные и аутоиммунные отклонения на начальных стадиях.
Обычно врачи отправляют на такой анализ людей, у которых есть генетическая предрасположенность к этим заболеваниям.
Что такое АТ-ТПО?
АТ-ТПО – антитела к тиреоидной пероксидазе. Их уровень показывает, насколько иммунитет человека агрессивно настроен к клеткам своего организма. Сама тиреоидная пероксидаза является синтезатором йода, который необходим для образования иодификации тиреоглобулина.
Если в организме повышается уровень АТ-ТПО, то активность йода снижается. Из-за этого выработка гормонов Т3 и Т4 заметно снижается.
Они крайне важны для организма, так как отвечают за:
- Стимуляцию моторики ЖКТ.
- Рост и развитие организма.
- Работу сердечно-сосудистой системы.
- Активность поглощения кислорода.
- Работу дыхательной системы.
- Выработку тепла в организме.
При недостатке этих гормонов щитовидной железы в организме возникают стойкие нарушения: происходят задержки в физическом и психическом развитии, страдает центральная нервная система и костный скелет.
Статистика показывает, что гормон щитовидной железы АТ к ТПО повышен чаще всего у женщин — около 10% представительниц этого пола страдает от этого нарушения.
Показания для проведения анализа
Чаще всего врач отправляет на анализ крови на гормоны щитовидной железы АТ к ТПО в следующих случаях:
- Для установления природы диагностированного гипотиреоза.
- При подозрении на Базедову болезнь или тиреоидит Хашимото.
- При разрастании тканей щитовидной железы.
- Если планируется терапия амиодароном, интерферонами или литием.
- При повышенной эхогенности щитовидной железы.
- Женщинам, которые не могут забеременеть.
- Женщинам, которые не раз сталкивались с невынашиванием.
- Детям, которые родились у матерей, страдающих от гипертиреоза и болезни Грейвса.
- Для контроля претибиальной микседемы.
Обычно при повышенном уровне АТ-ТПО диагностируется тиреоидит Хашимото, чуть реже — болезнь Грейвса. Спровоцировать выработку этих антител также могут неаутоиммунные заболевания щитовидной железы.
Если же исследования показали, что со щитовидной железой все в порядке, то велика вероятность того, что у вас ревматическое заболевание.

Гормоны щитовидной железы АТ ТПО
Повышенный АТ-ТПО
Повышенный АТ-ТПО указывает на наличие патологии в организме. Обычно такое изменение этого показателя крови говорит о:
- Тиреоидите.
- Наследственном аутоиммунном заболевании.
- Сахарном диабете.
- Базедовой болезни.
- Злокачественной опухоли.
- Вирусном заболевании.
- Травмировании щитовидной железы.
- Ревматизме.
- Хронической почечной недостаточности.
Также гормон щитовидной железы АТ-ТПО повышен может быть из-за проведенной лучевой терапии в области головы и шеи.
Учитывайте, что данный показатель не может использоваться для определения динамики изменений при лечении какого-либо заболеваний. Анализ позволяет лишь выявить наличие какой-либо патологии в организме.
Норма
У абсолютно здоровых людей, не достигших 50 летнего возраста, уровень АТ-ТПО не должен превышать отметки в 5.6 мме/мл. По достижению 50 лет концентрация этого антитела в крови может возрастать.
Показательно достаточно стабилен, он одинаков как для мужского, так и женского пола. Статистика показывает, что повышение концентрации этого показателя диагностируется в 7% случаев.
Наибольшую диагностическую важность уровень АТ-ТПО имеет во время вынашивания плода. Повышенная концентрация антител в крови может указывать на угрозу прерывания беременности или рождения ребенка с серьезными отклонениями.
Норма АТ-ТПО у беременных женщин составляет от 0 до 2.6 мме/мл. У них это исследование всегда проводится в обязательном порядке.
Правила сдачи анализа
Кровь – жидкость, химический состав которой зависит от множества параметров. Чтобы получить максимально точные результаты, необходимо придерживаться определенных рекомендаций. Без них велик риск получить ложные показатели, которые не дадут возможности поставить точный диагноз.
Старайтесь придерживаться следующих правил:
- За 3 дня до исследования полностью откажитесь от физических нагрузок.
- Постарайтесь минимизировать стрессовые ситуации в своей жизни.
- За 3 дня до забора крови необходимо отказаться от употребления алкогольных и спиртосодержащих напитков.
- За 1 день полностью откажитесь от курения.
- Сдавать кровь нужно строго на голодный желудок, после 8-часового голодания.
- Перед исследованием можно пить чистую воду без газа в любом количестве.
- При употреблении лекарств проконсультируйтесь со своим врачом о возможности приостановления терапии хотя бы на 2 дня.
Нужно учитывать, что гормон щитовидной железы АТ-ТПО будет повышен, если женщина перед сдачей крови принимала противозачаточные таблетки.
В таком случае превышение нормы не указывает на какую-либо патологию, Однако врач отправляет женщину на повторное исследование через неделю, предупреждая, что от контрацептивов на время нужно отказаться.
Воздействие на АТ-ТПО
Длительное повышение уровня АТ-ТПО может легко стать причиной развития серьезных осложнений, таких как:
- Развитие гипотиреоза.
- Усугубление гипофункции щитовидки.
- Послеродовой тиреоидит.
- Спонтанным абортам.
Единого метода лечения повышенного уровня АТ-ТПО не существует. В каждом отдельном случае тактика воздействия подбирается индивидуально в зависимости от особенностей организма и протекания в нем патогенных процессов.
Также для более детального изучения организма назначаются и другие методы диагностики: общий, биохимический анализ крови, анализ крови на маркеры, УЗИ и допплеровское сканирование щитовидной железы.
Читайте также:

