Торакотомия при раке легкого
Большинство хирургов, работающих над проблемой рака легкого, считает, что в случаях сомнительных, но с серьезными подозрениями на злокачественную опухоль легкого, надо делать пробную торакотомию (Б. Э. Линберг, А. Н. Бакулев и др.). При современном состоянии хирургии легких пробная торакотомия не является такой опасной, как раньше. Сейчас она дает летальность приблизительно такую же, как и пробная лапаротомия при неоперабильных опухолях органов брюшной полости.
Из 30 больных, которым нами была сделана пробная торакотомия при неудалимых раках легкого, 28 поправились в короткий срок. Они встали с постели на 5—6-й день после операции.
Если ценность и необходимость пробной лапаротомии при заболевании органов брюшной полости никем не оспаривается и имеет полные права гражданства, то мы считаем, что сейчас пробная торакотомия должна также получить широкое распространение.
К вопросу ранней диагностики рака легкого мы бы хотели привлечь внимание как клинических, так и поликлинических терапевтов. Интересно знать мнение хирурга в тех случаях, когда уже поставлен диагноз, но совет хирурга во много раз может быть ценнее в неясных, а поэтому, может быть, и более ранних случаях.
Нами прооперировано около 100 больных раком легкого, более 100 больных обследовано в условиях хирургических клиник и не менее 300 больных консультировано амбулаторно или в других лечебных учреждениях. Еще большее количество больных нами оперировано и консультировано по поводу хронических нагноительных заболеваний легкого. Каждый такой больной изучался нами клинически и рентгенологически. Помимо изучения рентгенограмм, почти все больные, идущие на операцию, или с сомнительным диагнозом, нами лично обследовались рентгенологически.
Наблюдение этих больных, частые проверки данных на операционном столе позволяют подвергнуть критическому разбору некоторые признаки рака легкого для установления их ценности в отношении ранней диагностики.
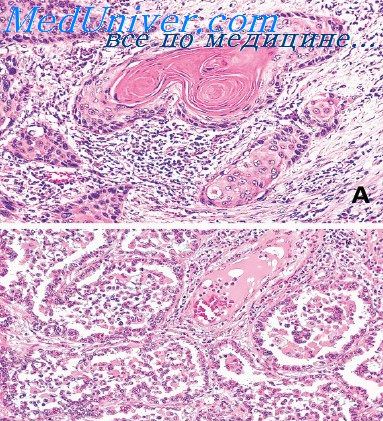
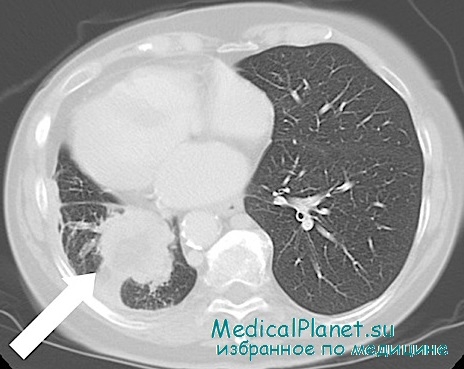
Особенно большую ценность в этом смысле представляют данные рентгенологического исследования, которые в значительной мере различаются в зависимости от того, где располагается рак бронха — центрально или периферически. При периферическом расположении опухоли на рентгенограмме определяется округлой формы интенсивная тень. Часто она локализуется в верхне-латеральных отделах верхней доли или на верхушке нижней доли. В некоторых случаях в центре такого затемнения может быть определена полость с горизонтальным уровнем, наличие которой еще не говорит против опухоли, так как иногда распад в центре опухоли наблюдается довольно рано. Здесь решает вопрос клиника, длительность заболевания, наличие и количество мокроты и т. д.
Обнаружение округлой формы опухоли, как бы она ни была подозрительна на абсцесс, эхинококк или туберкулезный инфильтрат, должно сразу насторожить врача и потребовать консультации специалиста. Медленный рост, доброкачественность течения и бессимптомность опухоли не должны успокаивать врача. Как показывает опыт, эти бессимптомные опухоли легкого в большинстве случаев являются раком. И даже в тех случаях, когда имеется доброкачественная опухоль или эхинококк, они подлежат радикальной операции, так как опасность от возможных осложнений, вызванных ими, больше, чем опасность от операции.
- Вернуться в оглавление раздела "Хирургия"
Учитывая сложность определения операбельности больных с далеко зашедшими стадиями заболевания, окончательное решение которой в ряде случаев возможно только в процессе интраоперационной диагностики, вполне закономерно встает вопрос о правомочности выполнения пробной торакотомии, ее влиянии на судьбу оперированных больных.
В отличии от диагностической торакотомии, предпринимаемой для окончательной диагностики основного заболевания (Трахтенберг А.Х., 1987) и являющейся казуистической редкостью в хирургии далеко зашедших стадий рака легкого, пробная торакотомия является относительно частым видом оперативного вмешательства. Из 2524 больных раком легкого, оперированных в клинике в 1960 — гг она была выполнена у 281 пациента (11,1%). При этом следует отметить, что частота пробных торакотомий в различные периоды работы оставалась практически неизменной. Так, в I периоде она составила 11,8%, во II —10,5% и в III — 10,9% от числа всех оперативных вмешательств выполненных в клинике по поводу рака легкого.
Для оценки влияния пробной торакотомии на судьбу оперированных больных, нами были изучены непосредственные и отдаленные результаты этой операции, выполненной во 2 периоде работы клиники. Из 726 больных, оперированных в этот период по поводу рака легкого, пробная торакотомия была выполнена у 76 (10,5%) пациентов. Из них было 72 (94,7%) мужчины и 4 (5,3%) женщины.
Средний возраст пациентов составил 53,6±0,46 года (M±m), V=7,64%. По ретроспективному анализу результатов пред- и послеоперационной диагностики, операционной ревизии, аутопсий у 21 больного была IV стадия заболевания, у 55 — ШВ. По гистологической структуре преобладали дифференцированные формы плоскоклеточного рака —у 64 (84,2%) больных, у 1 больного была аденокарцинома и у 11 (14,5%) —различные формы низкодифференцированного рака легкого. Интраоперационная ревизия с целью установления операбельности больного включала в себя частичное или полное выделение легкого из сращений, медиастино- и перикардотомию у 64 (84,8%), диафрагмотомию у 9 (11,8%), у 3 (3,9%) больных внутрисердечную ревизию правого предсердия и полых вен.
Операционная кровопотеря составила 0,75±0,048 л, V=8,72%. Причинами неоперабельности было распространение опухоли на внелегочные образования и органы грудной полости у 55 (70,5%) больных. Из них у 14- прорастание ствола легочной артерии, 15- полых вен, 11 — аорты, 8 — трахеи, 7 —сердца. У 15 больных выявили канцероматоз плевры, у 6 —метастазы в печень.
В послеоперационном периоде погибло 7 больных (9,2%). Из них 3 умерло от прогрессирования основного заболевания, 4 больных от различных гнойно-инфекционных осложнений, развившихся в послеоперационном периоде. Из них непосредственной причиной смерти у 2 больных послужила тромбоэмболия легочной артерии, у 2 —прогрессирующе нарастающая сердечно-легочная недостаточность. Все больные погибли в отдаленные сроки течения послеоперационного периода 5— сутки. Средняя продолжительность жизни после операции составила 13,7±4,9 суток,
V=95,2%.
Изучена судьба 65 из 69 выписанных больных (94,2%). Подавляющее число больных умерли в течении первого года после операции. Только двое больных пережили этот срок. Максимальная продолжительность жизни составила 14 месяцев. Средняя продолжительность жизни больных после пробных торакотомий, выписанных из клиники, составила 7,5±0,34 месяцев, V=36,9%.
Таким образом, пробная торакотомия является сложным и травматичным оперативным вмешательством, сопровождается значительной кровопотерей и относительно высокой послеоперационной летальностью. Однако, сравнение продолжительности жизни больных, перенесших пробную торакотомию со средней продолжительностью жизни 50 пациентов, которым по различным причинам было отказано в оперативном вмешательстве, показало, что операция, у больных благополучно перенесших послеоперационный период и выписанных из клиники, не сократила срок жизни по сравнению с пациентами контрольной группы. Так, средняя продолжительность жизни у 50 неоперированных больных составила 8,3±0,47 месяцев, V=40,1% (t=1,4, p>0,05).
Учитывая, что интраоперационная ревизия является в ряде случаев единственной возможностью решить окончательно вопрос об истинном объеме и характере местной распространенности опухолевого процесса и оценить операбельность больного, мы полагаем, что выполнение пробной торакотомии на сегодняшний день является, хотя и вынужденным, но вполне оправданным методом диагностики распространенности рака легкого в далеко зашедших стадиях заболевания.
Бисенков Л.Н., Гришаков С.В., Шалаев С.А.
Необходимость в диагностической торакотомии возникает при округлых образованиях в легких, если совокупность результатов обследования больного не позволяет исключить злокачественную опухоль. Так, по материалам НИИ, более чем у 300 больных, несмотря на применение методов морфологической диагностики (чрескожная трансторакальная пункция, бронхологическое исследование, цитологическое исследование мокроты), не удалось подтвердить или отвергнуть наличие злокачественной опухоли (рак, саркома, карциноид).
У пациентов данной группы (до внедрения в практику видеоторакоскопии) завершающим этапом диагностики и единственным методом получения материала для морфологического исследования стала торакотомия, которая была одновременно диагностической и лечебной.
Диагностическую торакотомию нельзя отождествлять с пробной, которую производят при уже подтвержденном морфологически диагнозе, но из-за распространенности опухолевого процесса ограничиваются торакотомией. Кстати, существует множество других методов исследования для уточнения распространенности опухолевого злокачественного процесса, и заменять их торакотомией нецелесообразно.
Во время диагностической торакотомии для морфологической верификации характера округлого образования мы выполняем пункцию опухоли или атипичную экономную сублобарную резекцию по типу тотальной биопсии. Окончательный объем операции зависит от результатов срочного интраоперационного цитологического и/или гистологического исследования полученного материала, а также ревизии и уточнения состояния пульмональных, бронхопульмональных и корневых ЛУ.
Локализация образования в прикорневой зоне доли позволяет лишь произвести пункцию, а при получении отрицательного результата обусловливает необходимость выполнения лобэктомии как варианта тотальной биопсии. Для морфологической верификации периферической НЭО во время торакотомии срочное гистологическое исследование более информативно, чем цитологическое (соответственно 100 и 82 %), и служит методом выбора. Гистологический тип нередко уточняют при плановом исследовании операционного материала.
Диагностическая торакотомия — завершающий метод комплексного обследования больных с округлыми образованиями легких небольших размеров, обеспечивающий действительно раннюю диагностику и своевременное хирургическое лечение.
В последние годы удельный вес этих операций по отношению ко всем торакотомиям, выполняемым по поводу периферического рака и карциноида легких, достаточно высок и составляет в среднем 10 и 18% соответственно.
В НИИ диагностическая торакотомия была выполнена у 362 (6%) из 5242 больных, оперированных по поводу разных опухолей легких (А.Х. Трахтенберг, В.И. Чиссов). Злокачественные опухоли выявлены у 74%, из них у 80% — первичный периферический рак, у 13% — карциноид и у 13% — солитарный метастаз рака другой локализации. В большинстве наблюдений (78,8%) установлена относительно ранняя стадия злокачественной опухоли, причем у половины из них ее диаметр не превышал 3 см и регионарные метастазы отсутствовали, т. е. T1N0M0.
Резектабельность у больных со злокачественной опухолью легкого, выявленной во время диагностической торакотомии, составила 98%, а оперативное вмешательство в основном (у 70% больных) заключалось в сублобарной резекции или лобэктомии. Следовательно, диагностическая торакотомия, предпринятая у лиц с округлым образованием в легком неясного генеза, — метод, позволяющий провести морфологическую диагностику истинно ранней стадии злокачественной опухоли и дающий возможность у 9 из 10 больных выполнить органосохраняющую операцию.
Хирургическое лечение злокачественной опухоли легкого, выявленной при диагностической торакотомий, сопровождается низкой послеоперационной летальностью, а отдаленные результаты при I стадии общеизвестны.
Диагностическая торакотомия приобретает особое значение при солитарной округлой тени в легком у больных, ранее леченных по поводу злокачественных опухолей легкого и других органов. На основании результатов цитологического исследования материала, полученного при трансторакальной пункции, не всегда удается провести дифференциальную диагностику солитарного метастаза с первичной злокачественной опухолью, т. е. первичной множественностью опухолей.
Экономная резекция по типу тотальной биопсии со срочным гистологическим исследованием дает возможность установить истинную природу новообразования и выполнить оперативное вмешательство адекватного объема.
В заключение нам хотелось бы поддержать мнение многих торакальных хирургов, согласно которому при возникновении подозрения на развитие злокачественной опухоли легкого следует выполнить необходимые диагностические и лечебные мероприятия. Дифференциальную диагностику проводят по существу с заболеваниями, включая доброкачественную опухоль, при которых обычно требуется хирургическое лечение. Настойчивые попытки осуществить дифференциальную диагностику путем пункции и применения других методик, как и проведение динамического наблюдения, нерациональны.


В этой статье рассматриваются различные области применения торакотомии, принцип действия процедуры и перспективы после операции.
Что такое торакотомия?
Торакотомия — это разрез, сделанный в груди. Хирурги и врачи в экстренных ситуациях могут использовать его для доступа к органам грудной клетки.
Органы в грудной клетке или грудной клетке называются органами грудной клетки. К ним относятся
- сердцевина
- лёгкие
- пищевая труба или пищевод
- диафрагма
Торакотомия также обеспечивает доступ к части аорты, которая является самой большой артерией организма.
Торакотомию часто используют для лечения или диагностики проблем с одним из этих органов или структур.
Наиболее распространенной причиной торакотомии является лечение рака легких, поскольку раковая часть легких может быть удалена через разрез. Его также можно использовать для лечения некоторых заболеваний сердца и грудной клетки.
Торакотомия может быть использована для различных целей. К ним относятся
Рак легких является второй по распространенности формой рака. По оценкам Американского онкологического общества, в 2018 году в Соединенных Штатах будет зарегистрировано около 234 030 новых случаев рака легких.
Открытие грудной клетки позволяет врачу оперировать легкие в рамках лечения рака легких.
Удаление ребра или части ребра или резекция могут потребоваться, если кость сломана таким образом, что может пробить орган.
Также может потребоваться полное или частичное удаление ребер, если кость заболела раком.
Торакотомия для вскрытия грудной клетки дает врачу доступ к ребрам человека, что делает эти операции возможными.
В экстренной ситуации, например, при травме грудной клетки, для их реанимации может потребоваться торакотомия.
Экстренная торакотомия вскрывает грудь, позволяя врачу сделать это:
- контроль кровотечений из сердца или грудных кровеносных сосудов
- проводить сердечные компрессии для накачки крови.
- снять давление на сердце с любой накопившейся жидкости.
Эти процедуры дают врачу возможность спасти жизнь человека.
Процедура
Перед проведением торакотомии человеку вводится общий наркоз. Им также может быть назначена эпидуральная терапия, которая доставляет болеутоляющие средства в позвоночник. Эти меры гарантируют, что пациент спит и ничего не чувствует во время операции.
Для проведения торакотомии врач сделает надрез в груди. В зависимости от причины торакотомии разрез может быть сделан в разных местах грудной клетки.
- Аксилларная торакотомия: Здесь в грудную клетку сбоку, под рукой человека делается надрез.
- Медианная стернотомия: Здесь в грудную клетку спереди, через грудную клетку человека делается разрез.
- Интеркостальный подход: Именно здесь делается разрез между ребрами, чтобы уменьшить количество повреждений мышц, нервов и костей.
- «L-образная торакотомия: Это необычный вид торакотомии, выполняемой в экстренной ситуации до того, как человек попадет в больницу. Согласно исследованию, проведенному в 2010 году, процедура может быть выполнена с минимальным оборудованием.
Во время операции по дыхательной трубе проходит труба, позволяющая сдувать легкие, на которых проводится операция. Когда это происходит, механическое устройство накачивает другие легкие.
После этого можно проводить лечение рака легких, удаление ребер или реанимацию.
Если человек лечится от рака легких, существуют различные процедуры, в зависимости от тяжести и места заболевания раком.
Когда человек проходит лечение от рака легких, врач может выполнить одну из следующих процедур:
- Лобэктомия: Здесь удаляется доля легочной ткани, пораженной раком.
- Сегментная эктомия: Также известная как клиновидная резекция, здесь удаляется небольшой клиновидный кусок легкого.
- Резекция: Здесь опухоль или рост на лёгких удаляется через разрез.
- Пневмоэктомия: Если рак распространился по всему органу, торакотомия позволяет врачу удалить все легкое.
- Биопсия: Это когда берутся образцы тканей для диагностики заболевания. Открытие грудной клетки позволяет врачу получить доступ к любому из органов грудной клетки для взятия пробы.
Осложнения
Существует несколько рисков и потенциальных побочных эффектов, связанных с торакотомией, в том числе:
Побочные эффекты анестезии
Для торакотомии необходимо, чтобы пациент находился под общим обезболивающим средством, чтобы во время процедуры он не проснулся и не чувствовал боли.
Применение общей анестезии может иметь следующие побочные эффекты:
Опасность кровотечения
Во время операции существует риск кровотечения или избыточного кровотечения. Это связано с тем, что легкие имеют много кровеносных сосудов, которые могут быть повреждены во время процедуры.
Риск образования тромбов
Существует также риск образования тромбов при торакотомии. Это может начинаться в ноге, что называется тромбозом глубоких вен.
Хотя этот тромб встречается редко, он может попасть в легкие, вызывая эмболию легких, которая является внезапной блокировкой одной из основных артерий легких.
Опасность коллапса легких
При извлечении трубки из грудной клетки после операции существует риск возникновения так называемого пневмоторакса или коллапса легких. Здесь воздух попадает между легкими и грудной клеткой, вызывая острую боль.
Чтобы снизить риск этого, врач снимет трубку сразу после того, как человек вдохнет или выдохнет.
Опасность заражения
После операции из разреза может вытекать жидкость. Очень важно, чтобы рана была чистой и сухой, чтобы снизить риск инфекции.
Опасность пневмонии
Также существует риск развития пневмонии после операции. Упражнения на глубокое дыхание и кашель помогают снизить риск развития этого легочного заболевания.
Облегчение боли необходимо после операции, так как облегчает глубокое дыхание и кашель. Дыхание и кашель без боли могут ускорить выздоровление.
Риск паралича
В редких случаях люди испытывают паралич после торакотомии. В настоящем исследовании 2002 года рассматриваются три случая, когда это имело место.
Торакотомия против торакостомии
Торакотомия и торакотомия звучат одинаково, но это две разные процедуры.
Торакотомия представляет собой разрез в грудной клетке и обычно выполняется таким образом, чтобы врач мог оперировать сердце, легкие или другие структуры грудной клетки. Это способ лечения рака легких.
Напротив, торакостомия — это процедура, которая используется для осушения пространства между легкими и грудной стенкой от избытка жидкости, крови или воздуха.
Теракостомия может понадобиться, если человек сделал это:
- легочную инфекцию, такую как пневмония.
- травма грудной клетки, которая вызывает кровотечение.
- инфекция в плевральном пространстве между легкими и грудной клеткой.
- скопление жидкости, вызванное раком или операцией на грудной клетке.
Теракостомия проводится с помощью трубки, которая помещается в пространство между легкими и грудной клеткой.
Перспективы и восстановление
Перспективы пациента, перенесшего торакотомию, зависят от причины проведения процедуры. Например, если торакотомия вызвана раком легких, то перспективы человека зависят от стадии заболевания.
Рана торакотомии должна зажить в течение 2 месяцев, и боль постепенно уменьшается с течением времени.
В некоторых случаях во время операции повреждаются нервы. Это может вызвать постоянную боль и называется постторакотомным болевым синдромом.
Если человек испытывает боль или побочные эффекты после операции, ему следует как можно скорее поговорить со своим врачом.

Торакотомию относят к числу наиболее травматичных хирургических вмешательств. Она подразумевает вскрытие грудной клетки для доступа к органам средостения и грудной полости.
Чаще всего к торакотомии прибегают хирурги онкологических стационаров и отделений фтизиатрии ввиду большой распространенности опухолевой патологии и туберкулеза. Пациенты — обычно взрослые люди, но и детям такая операция тоже может быть необходима.
Для успешной торакотомии очень важна тщательная подготовка пациента, оценка всех возможных рисков и ликвидация причин, которые могут привести к серьезным осложнениям в послеоперационном периоде.
Показания и противопоказания к торакотомии и ее разновидности
Показания к торакотомии включают большое число заболеваний органов грудной клетки и средостения.Среди них:
![]()
Остановка сердца;- Клапанный пневмоторакс;
- Массивное кровотечение в грудную полость;
- Ранения сердца и крупных сосудистых стволов;
- Тампонада сердца;
- Крупные инородные тела в бронхах или трахее;
- Гнойное воспаление плевры;
- Опухоли и кисты легких, плевры, перикарда, сердца, пищевода;
- Туберкулез.
При ранениях и угрожающих жизни состояниях торакотомия проводится в экстренном или срочном порядке. Опухоли, не осложнившиеся массивным кровотечением, крупные кисты и рубцы, туберкулез лечатся, в основном, планово.
Диагностическая торакотомия (эксплоративная) проводится в целях:
- Уточнения характера объемного процесса (опухоль, киста);
- Уточнения степени распространения патологического процесса на соседние органы и ткани относительно первичного очага, когда другие неинвазивные способы диагностики не позволяют этого сделать;
- Определения эффективности проведенного ранее лечения в том случае, если лабораторных данных или результатов инструментальных исследований оказывается недостаточно;
- Забора ткани для гистологического исследования (биопсия).
При планировании эксплоративной торакотомии грудной клетки хирург готов к возможному расширению объема операции. Обнаружив опухоль, которую можно иссечь из этого доступа, врач удалит ее, а операция из диагностической перейдет в разряд лечебных.
Противопоказания к торакотомии тоже есть. В целом, они аналогичны таковым при других крупных вмешательствах: тяжелые нарушения свертываемости крови, декомпенсированная патология дыхательной и сердечно-сосудистой систем, почек, печени, когда общий наркоз и операционная травма чреваты серьезными осложнениями, неоперабельные опухоли, которые уже невозможно устранить хирургическим путем, острая инфекционная патология.
Торакотомия — далеко не безопасная процедура, риск осложнений при которой все еще высок, но он может быть снижен четким определением показаний, целесообразности вмешательства, назначением антибиотиков для профилактики и лечения инфекционных осложнений, а также выбором оптимального доступа, минимизирующего травму и сокращающего путь к патологически измененным тканям.
В зависимости от сроков проведения операции торакотомии она может быть:
- Экстренной — проводится по жизненным показаниям как можно быстрее при поступлении больного в стационар (тампонада сердца, ранения сосудов и т. д.);
- Срочной — показана не позднее первых суток с момента выявления патологии (пневмоторакс, кровотечения, которые не получается устранить консервативно);
- Отсроченной — в первые 3-5 суток от начала заболевания или момента получения травмы (рецидив пневмоторакса или кровотечения, угроза повторного кровотечения);
- Плановой — в зависимости от заболевания и состояния больного назначается после адекватной подготовки, показана, когда непосредственной угрозы жизни на данный момент нет (туберкулез, опухоль, киста).
Цель проведения операции подразумевает выделение двух видов торакотомии:
- Эксплоративная (пробная) — диагностическая операция;
- Лечебная — проводится заведомо с лечебной целью при установленном точном диагнозе.
Эксплоративная торакотомия — это конечный этап диагностического поиска, вынужденная мера, когда врачу приходится констатировать неэффективность всех возможных других способов диагностики патологии. Сегодня эту операцию стараются проводить все реже, задействуя самые современные методы исследования, ведь риск летального исхода даже пробной торакотомии достигает, по некоторым данным, 9%, а при открытой лечебной торакотомии он и того выше.
Предоперационная подготовка
При подготовке к плановой торакотомии пациент проходит тщательное обследование, включающее:

опухоль плевры на рентгеновском снимке
Общий анализ крови и мочи;
Лечащий врач обязательно оповещается обо всех принимаемых пациентом препаратах, аспирин и другие разжижающие кровь средства отменяются. Гипотензивные средства, бета-блокаторы, бронходилататоры принимаются по обычной схеме.
Накануне вмешательства проводится очистительная клизма (если планируется общий наркоз), минимум за 12 часов до операции исключается прием пищи и воды. Вечером больной принимает душ и переодевается в чистую одежду.
Важнейшим этапом подготовки к операции на легких считается тренировка сердца и дыхательной системы. Для ее проведения показана дозированная ходьба на расстояние до 3 км. Необходим полный отказ от курения за несколько недель до торакотомии.
При высоком риске осложнений со стороны легких проводится стимулированная спирометрия. В случае воспалительных процессов назначается антибиотикотерапия в предоперационном периоде. В случае, если в связи с основным заболеванием больной принимает глюкокортикостероиды, перед операцией их дозировка сводится к минимуму, поскольку гормоны ухудшают заживление послеоперационной раны.
Торакотомия требует проведения общего наркоза с однолегочной вентиляцией. В редких случаях применяют местную инфильтрационную анестезию. В среднем операция длится около трех часов, но, возможно, и дольше.
Хирургические доступы и техника проведения торакотомии
Успех в проведении торакотомических вмешательств зависит от правильности выбранного доступа и точного соблюдения этапности операции и хирургической техники торакотомии. Торакотомию проводят высококвалифицированные специалисты, имеющие немалый опыт в данной области хирургии.
Для достижения при торакотомии легкого, средостения, сосудов необходим минимальный путь к патологически измененным тканям, но в то же время доступ должен быть достаточен для хорошего ориентирования, произведения операции на внутренних органах и преодоления препятствий в случае возникновения непредвиденных обстоятельств.
Применяемые доступы при торакотомии:
- Передне-боковой, когда пациент лежит на спине.
- Боковой в положении на здоровой стороне.
- Задне-боковой, при котором оперируемого укладывают на живот.
Технически простым и самым малотравматичным считается передне-боковой доступ, который применяется довольно часто. Он показан при вмешательствах на легком, диафрагме, нижней трети пищевода, сердце.
Пациент укладывается на спину со слегка приподнятой больной стороной, такая поза обеспечивает правильную работу миокарда и второго легкого, поэтому считается наиболее физиологичной среди всех видов доступа. Другими преимуществами этого типа торакотомии можно считать удобство выделения главного бронха, минимальную вероятность попадания содержимого в противоположный бронх на здоровой стороне.
Недостаток передне-бокового разреза — сложности с извлечением клетчатки и средостенных лимфатических коллекторов, в чем возникает необходимость при диагностированном раке легкого, а также сложность проникновения в среднее и заднее средостение, трудности при ушивании раны.

торакотомия из переднебокового доступа
Этапы переднебоковой торакотомии:
- Укладывание пациента на спину, под оперируемую сторону грудной клетки кладется валик, рука фиксируется за головой больного.
- Немного отступя от окологрудинной линии, начинают разрез в проекции третьего ребра, ведут его дугообразно ниже соска кнаружи, до задней подмышечной линии, где он оказывается на уровне 4-5 ребер. У женщин отступают два сантиметра книзу от складки грудной железы.
- Рассечение кожи и подкожного слоя, фасции грудной стенки, участков большой грудной мышцы, зоны крепления передней зубчатой мышцы с расслаиванием ее волокон, широчайшую мышцу спины отводят вверх.
- В нужном межреберном промежутке рассекаются мышцы по верхнему краю нижележащего ребра, дабы избежать травмирования межреберных артерий, затем рассекают наружный плевральный листок на участке между передней подмышечной и срединно-ключичной линиями, но возможно и дальше, кнаружи.
- В полученное отверстие помещают ранорасширитель и увеличивают его ширину, после чего путь к органам грудной клетки и средостению открыт.
Показаниями к переднебоковой торакотомии считают заболевания, при которых необходимо удалить все легкое или отдельные его доли (туберкулез, опухоли, кисты, абсцессы, эмфизематозные буллы).

Преимуществом боковой торакотомии считается возможность осмотра не только органов передней части грудной клетки, но и задних фрагментов легких, сердца, диафрагмы, проведения необходимых хирургических манипуляций на них, поэтому многие торакальные хирурги предпочитают применять именно боковой путь для вскрытия грудной полости.
Показанием к боковой торакотомии считают самые разные поражения легких, диафрагмы, средостения, начиная от воспалительных процессов, туберкулеза и заканчивая раком. Этот доступ дает наиболее полный обзор и достаточное пространство для самых разных манипуляций.
Главным недостатком бокового доступа является возможность затекания содержимого бронхиального дерева с больной стороны на здоровую, поэтому для профилактики осложнений проводят раздельную интубацию дыхательного пути.
Для осуществления бокового доступа пациента кладут на здоровую сторону, руку со стороны разреза поднимают вверх и немного вперед, под грудь помещают валик. Отступя пару сантиметров от окологрудинной линии, в проекции 5 или 6 межреберья начинают разрез, доводя его до лопаточной линии.
Разрез кожи и подкожной клетчатки, мышечных пучков, фасции производят подобно тому, как это происходит при переднебоковом доступе. При планировании манипуляций на аорте, пищеводе, заднем средостении широчайшая мышца спины может быть рассечена на таком участке, который позволит хирургу максимально хорошо приблизиться к оперируемому органу.
После рассечения всех тканей, составляющих грудную стенку, на края раны накладываются салфетки и устанавливаются ранорасширители, затем медленно и аккуратно ребра разводятся в стороны с созданием необходимой величины отверстия в грудной стенке. При наличии плотных спаек в плевральной полости, они рассекаются ножницами. В редких случаях для расширения раны хирурги прибегают к дополнительному рассечению реберных хрящей.

Заднебоковая торакотомия применяется реже других доступов, так как требует рассечения значительной массы мышечной ткани спины и пересечения ребер, поэтому она наиболее травматична, что считается ее главным недостатком. Показания к ней строго ограничены случаями, когда доступ к требуемому органу невозможен или затруднителен из других участков грудной клетки.
Заднебоковая торакотомия показана при вмешательствах на сердце и магистральных сосудах (открытый артериальный проток, удаление задних сегментов легких, операции на нижней трети трахеи и в зоне ее разветвления). Преимуществами доступа можно считать возможность манипуляций на бронхах, сочетания резекции стенки грудной клетки с пластикой, не меняя позы оперируемого.
При заднебоковом доступе больной лежит на животе, рука помещена в сторону и вперед, под грудную клетку со стороны операции кладут валик так, чтобы эта половина груди оказалась выше, таким образом хирург получает доступ к спине и боку грудной клетки. В проекции остистых отростков 3-4 грудных позвонков начинают вести разрез в направлении лопаточного угла дугообразно, затем – в проекции 6 ребра до передней подмышечной линии.
После рассечения кожи и клетчатки, разрезают волокна мышц, которые находятся на пути проникновения в грудную полость, вскрывают плевральный листок, резецируют 6 ребро, пересекают шейки 5 и 7 ребер. Полученная рана расширяется, и хирург производит осмотр и манипуляции на легких, аорте, пищеводе, заднем средостении.
В процессе операции осуществляется последовательное ушивание сосудов, очищение при торакотомии плевральной полости от крови, гноя, спаек, а после выполнения запланированного объема вмешательства ткани зашивают в обратном порядке, в грудную полость устанавливаются дренажные трубки.
Этапы проведения пробной (эксплоративной) торакотомии:
- Рассечение тканей грудной стенки из выбранного оптимального доступа.
- Осмотр органов средостения и грудной полости, сосудов, диафрагмы, лимфоузлов и определение характера и объема их поражения.
- Биопсия тканей из патологического очага (возможно — со срочным цитологическим и гистологическим исследованием до момента окончания вмешательства).
- Лечебные манипуляции — удаление новообразования, крови, выпота из плевральной полости и т. д.
Видео: пример проведения экстренной торакотомии и перикардиотомии
Послеоперационный период и реабилитация
В послеоперационном периоде больному назначаются антибиотики, противовоспалительные и обезболивающие препараты. К 10-14 дню снимаются швы, дренажи из грудной полости удаляют раньше.
Весь этап реабилитации пациенту предстоит выполнять упражнения лечебной физкультуры для восстановления функции легких. Не стоит подавлять кашель, ведь он направлен на очищение бронхиального дерева.
Одна из основных проблем послеоперационного периода — купирование боли после торакотомии, которая может продолжаться несколько дней или недель, а иногда — месяцами и годами. Она связана с большим разрезом тканей, возможным повреждением нервных окончаний, рубцеванием в процессе заживления и т. д.
Специалисты для обезболивания применяют наркотические (промедол, морфин) и ненаркотические (кеторол, парацетамол) анальгетики, проводят новокаиновые блокады, возможна продленная эпидуральная анестезия для снижения интенсивности боли.
Если боли после торакотомии терпимы, то после выписки домой пациенты могут самостоятельно их снимать, помня, что излишнее усердие может быть чревато побочными эффектами анальгетиков, которыми лучше не злоупотреблять. Возможен прием анальгина, кеторола, парацетамола нестероидных противовоспалительных средств (диклофенак, нимесулид, мовалис).
Осложнения после торакотомии встречаются примерно в 10-12% случаев, что нельзя считать таким уж низким показателем. Каждый десятый пациент может столкнуться с кровотечением, нагноением послеоперационной раны, длительной болью, повреждением органов грудной клетки при операции.
Чтобы снизить вероятность неблагоприятных последствий нужна тщательная подготовка к операции, оценка рисков и показаний к ней, четкое соблюдение хирургом операционной техники и правильный выбор доступа и варианта операции.
Читайте также:


