Анализ на гистологию рака кожи что это

- Когда показана биопсия кожи
- Основные методики проведения биопсии
- Биопсия кожных покровов головы
- Биопсия кожи при псориазе
- Восстановительный период
- Видео по теме
Наружный покров человеческого тела очень большой, а значит, и список дерматологических заболеваний может быть довольно широким. Кожа кажется довольно доступными для исследования органом, но на практике это оказывается далеко не так.
Дерматологические методы исследования бывают без нарушения целостности кожных покровов, а также с их нарушением и введением веществ в полость организма:
- визуальная оценка кожных поражений;
- ощупывание тела пациента;
- обескровливание элементов сыпи путем надавливания предметным стеклом;
- феномен Кебнера — высыпания на месте механического, химического или физического воздействия;
- появление фолликулярных узелков в ответ на проведение по коже шпателем или в результате ее охлаждения;
- скарификационные кожные пробы;
- гистологическое исследование кожного биоптата.
Биопсия кожи — это медицинская манипуляция, во время которой извлекается определенный участок кожного покрова для тщательного гистологического изучения под оптическими приборами.
Когда показана биопсия кожи
Кроме того, биопсию кожи с гистологическим исследованием делают в таких случаях:
- для оценки тканей в месте удаления опухолевого образования;
- диагностика бактериальных, грибковых или вирусных инфекций;
- выявление природы поражений воспалительного характера;
- хронический, неинфекционный чешуйчатый лишай;
- туберкулез кожи;
- аутоиммунная системная красная волчанка;
- отложение в коже амилоида;
- специфические узелковые высыпания генетической природы;
- системный васкулит с поражением стенок мелких и средних артерий;
- прогрессирующее заболевание соединительной ткани с заметными уплотнениями;
- лейкозы с прогрессирующим разрастанием ретикулярных клеток кроветворных органов.
Основные методики проведения биопсии
В современной дерматологической практике в основном используют 3 биопсийные методики:
- Бритвенная — подразумевает поверхностный срез очага поражения скальпелем или специальным лезвием.
- Трепан-биопсия — такое извлечение биоптата подразумевает использование трепанационной иглы, которой протыкают центральную часть пораженного участка. Затем ее начинают аккуратно вращать вокруг собственной оси. После этого иглу извлекают, а образовавшийся столбик ткани подтягивают пинцетом и подсекают на уровне жировой клетчатки.
- Эксцизионная — взятие биоптата происходит при иссечении специальным инструментом очага поражения и примыкающего к нему здорового участка кожи. Для исследования выбирают образец с явными изменениями.
В зависимости от использованного метода, место забора биоптата может быть просто обработано стерильной салфеткой в конце процедуры, а может понадобиться наложение швов или кожных трансплантантов.
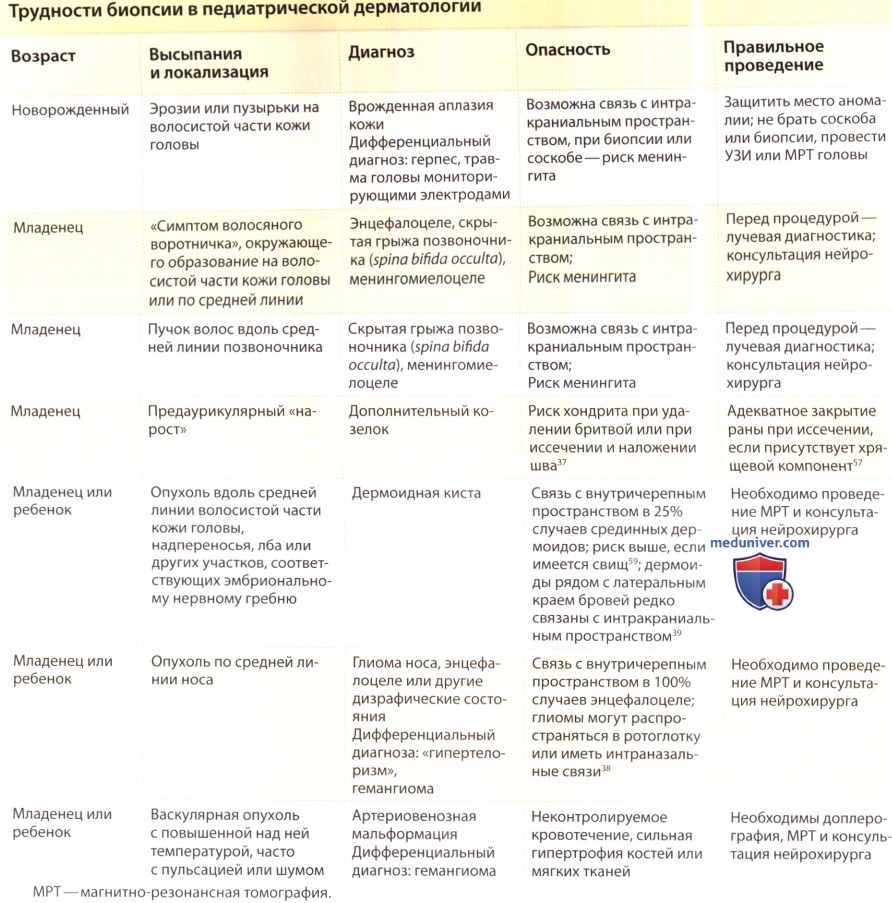
Биопсия кожных покровов головы
Чаще всего биопсия кожи головы назначается при облысении. Во время процедуры, как правило, специалист удаляет несколько волосков (если такие имеются) и окружающий их участок кожных покровов.
Гистология взятых образцов позволяет исключить такие патологии:
- рубцовое облысение при волчанке или плоском лишае;
- трихотилломанию (психическое заболевание, при котором у больного имеется непреодолимое желание вырывать собственные волосы);
- мелкоочаговую атрофию кожи при псевдопеладе Брока;
- микроспорию и трихофитию (грибковые поражения).
Процедуру проводят под местной анестезией, поэтому она не доставляет пациенту неприятных ощущений. На образовавшуюся ранку накладывают швы, которые, как правило, снимают через неделю. Гигиенические процедуры головы следует отложить на двое суток, чтобы не произошло инфицирование раневой поверхности.
Биопсия кожи при псориазе
Псориаз — это заболевание, которое может не иметь существенных внешних проявлений. Если у пациента уже была диагностирована такая патология, то соответствующие анализы следует сдавать на постоянной основе.
Биопсию кожи при псориазе обычно рекомендуют сделать на ранних и средних стадиях течения недуга. Забор образца не подразумевает какой-то специальной подготовки. Вполне достаточно временно отказаться от лекарственных средств, которые снижают свертываемость крови.
Процедура по забору материала занимает до 30 минут. После манипуляции на поврежденный участок кожи накладывают ватно-марлевую повязку или наклеивает бактерицидный лейкопластырь, чтобы защитить от присоединения вторичной инфекции. Результат гистологического исследования можно получить за 7 дней, а в некоторых случаях может понадобиться ждать 1,5 месяца.
Восстановительный период
Появление осложнений и продолжительность восстановительного периода зависит от того, где сдать образец биоматериала. Если сделать это в специализированной клинике, а не в сомнительном косметическом кабинете, и затем выполнить все рекомендации, то негативные последствия будут сведены к минимуму.
Во время восстановительного периода за кожными покровами следует правильно ухаживать:
- прикасаться к ранке можно, но перед этим следует хорошо обработать руки;
- раневую поверхность нужно сохранять чистой и сухой;
- перед накладыванием повязки или пластыря рану следует обработать антисептиком;
- в тех случаях, когда на рану были наложены швы, не рекомендуется мочить пораженное место в течение 2 суток;
- соприкасаться с водой (с погружением) можно только после полного заживления тканей;
- кожу запрещается намеренно растягивать, поскольку может появиться кровотечение, рана увеличится в размере и появится шрам.
Гистологическое исследование образца позволяет различать всевозможные кожные патологические процессы, что значительно упрощает постановку диагноза. Пациенту стоит сотрудничать в этом вопросе с лечащим врачом. Если больного беспокоят какие-то вопросы, связанные с процедурой, то лучше все хорошенько разузнать у специалиста, чем отказываться от важного диагностического метода из-за необоснованных страхов.
Результаты гистологического исследования при диагностике опухоли кожи более информативны, чем данные цитологического исследования. Это наглядно продемонстрировано при диагностике метатипического рака кожи, занимающего промежуточное положение между базалиомой и плоскоклеточным раком кожи. Поданным Е.С. Снарской (1994), цитологическая картина в 75% случаев метатипического рака была идентична язвенной база-лиоме и лишь в 25% случаев дала возможность предположить метатипический рак. Гистологическое исследование необходимо проводить, даже если диагноз опухоли кожи кажется ясным.
С целью исключения злокачественной опухоли кожи оно должно проводиться при всех кожных узлах, а также целесообразно при опухолях, которые планируется подвергать лучевой терапии, после которой ткань опухоли становится непригодной для гистологического исследования. Гистологическое исследование дает возможность оценить, удалена ли опухоль в пределах здоровой кожи. В некоторых случаях необходимо проведение микроскопически контролируемой операции по серийным гистологическим срезам. Гистологическое исследование необходимо для определения тактики лечения больного и прогноза заболевания. Повторные биопсии с интервалом в несколько недель или месяцев могут быть использованы для мониторинга прогрессиро-вания лимфомы кожи или эффективности ее лечения. Гистологические препараты могут длительно храниться, пересматриваться в любое время, а также использоваться как документ.
Биопсия — метод получения ткани живого организма для морфологического исследования с диагностической целью. Она должна выполняться в условиях операционной или перевязочной с соблюдением всех правил асептики и антисептики. При этом для установления границы новообразования и видимо интактной ткани необходимо хорошее освещение операционного поля. Биопсия выполняется острым инструментом, рассекающим, а не разминающим кожу.
В дерматоонкологии используются эксцизионная биопсия, при которой иссекается вся опухоль, и инцизионная биопсия, при которой иссекается только часть новообразования (в центре, а не с периферии опухоли и с захватом интактной ткани). Материал для гистологического исследования также может быть получен путем кюретажа с использованием кюретки в форме кольца или хирургической ложки. Пункционная биопсия проводится специальным трубчатым ножом диаметром от 2 до 8 мм (чаще всего диаметром 4 мм). Он представляет собой полый цилиндр с режущим краем, который продвигают в толщу кожи, врашая большим и указательным пальцами. При этом получают столбик ткани, состоящий из эпидермиса, дермы и подкожной жировой клетчатки; основание столбика удаляют ножом. Кожный дефект закрывается швом или проводится гемостаз с помощью давящей повязки либо гемостатической губки. Биопсию путем срезания бритвой, скальпелем или ножницами применяют при узловой базалиоме и керато-мантоме. Разрез следует делать параллельно линиям кожного натяжения.
Разнообразие методов исследования материала (световая, электронная микроскопия, иммунофлюоресцентное окрашивание) делает биопсию кожи одним из самых простых и информативных методов диагностики опухолей кожи.
Для обычного гистологического исследования образец помещается в 10% раствор формалина. Стандартно фиксированные препараты не пригодны для гистохимических, цитохимических, иммуногистохимических и электронномикроскопических исследований.
Для электронной микроскопии используется буфер — глутаральдегид, а перед проведением иммунофлюоресцентного исследования образец опухоли должен быть немедленно заморожен или помещен в специальный транспортный буферный раствор.
Широкое распространение получают методы иммуноморфологического анализа биопсийного материала. С помощью антител к различным компонентам наружной мембраны или цитоплазмы клеток уточняются гистогенез опухоли, степень ее дифференцировки, начальные этапы инвазии. Используемыми с этой целью маркерами могут быть как вещества антигенной природы (белки, полипептиды, полисахариды), так и относительно простые соединения или даже химические группировки, не обладающие антигенными свойствами.
Для выявления клеток плоского эпителия протоков эккринных, апокринных и сальных желёз, а также гистогенетически связанных с ними опухолей кожи, используют антитела к антигенам эпителиальной мембраны (ЕМА), состоящим из гликопротеинов с высокой молекулярной массой.
Цитокератины, представляющие собой группу промежуточных волокон различного молекулярного веса, обнаруживаются в ороговевающем и неороговевающем эпителии. Для идентификации, например, кератинов высокого молекулярного веса, экспрессируемых многослойным плоским эпителием, используются панцитокератины САМ 5.2 и АР34. Ряд антител к кератину распознают уникальные эпи-топы придаточных структур кожи. С их помощью также можно определять гистогенез или направление дифференцировки многих опухолей пилосебоцейного комплекса и потовых желез.
Маркером меланоцитов является кислый протеин S100, антитела к нему реагируют с клетками Шванна, Лангерганса и эккринных потовых желез, а также с опухолями и гамартомами, развившимися из этих клеток. Его целесообразно использовать для отличия мела-номы от других веретеноклеточных опухолей и для определения мелких отсевов меланомы, расположенных на расстоянии от первичной опухоли или в глубоких тканях кожи. Для идентификации доброкачественных и злокачественных меланоцитарных опухолей кожи также используют NK1-C3 и НМВ 45.
Для идентификации мягкотканных опухолей, наряду с антителами к цитокератинам также используют антитела к другим основным типам белков промежуточных волокон — виментину, десмину и белку нейрофиламентов. Виментин присутствует во многих клетках кожи (фибробластах, макрофагах, хондроцитах. эндотелиальных и лимфоидных клетках), поэтому применение его маркеров весьма ограничено. Напротив, десмин (полипептид с молекулярной массой 53 000) характерен для большинства миоцитов и поэтому не обнаруживается в саркомах, возникших без участия мышечной ткани. Нейрофиламенты, варьирующие по молекулярной массе от 68 000 до 200 000, идентифицируются в кожных опухолях из клеток Меркеля и карцино-идных опухолях. Менее целесообразно их использование при фиброгистиоцитарных опухолях. Хотя в некоторых истинных гистиоци-тарных опухолях могут идентифицироваться антитела к о-антитрипсину, антихимотрип-сину и лизосомам. Сравнительно недавно открыто поликлональное антитело против фактора ХШа. Предполагается, что это клеточный маркер особой субпопуляции дермальных фиброгистиоцитарных клеток, называемых дермальными дендроцитами. Несмотря на то что фактор ХШа обнаруживается во многих клетках при различных типах мягкотканных опухолей, специфичным он является лишь для определенных опухолей, например для гистиоцитомы, богатой, в отличие от выбухающей дерматофибросаркомы, фактор ХIIIа-положительными клетками.
Опухоли кровеносных и лимфатических сосудов могут быть идентифицированы различными эндотелиальными маркерами. Антитела к антигену, связанному с фактором VIII используются для идентификации нормального и неопластического эндотелия, т.к. они не реагируют с тканью лимфатических капилляров, Для идентификации сосудистого эндотелия также используется Ulex Europaeus агглютинин 1. В нефиксированных замороженных срезах для различия между опухолями лимфатических и кровеносных сосудов используют EN4 и PAL-E. Лимфатические и мелкие кровеносные сосуды положительно окрашиваются на EN4. Напротив, на PAL-E могут положительно окрашиваться венулы, вены, капилляры, артериолы и артерии, а лимфатические сосуды — отрицательно,
С целью идентификации лимфом кожи и отличия их от кожных заболевании (укусов насекомых, лимфоцитомы и т.д.) используют панель лейкоцитарных маркеров; для имму-ногистохимического выявления дифференцировочных антигенов мембран опухолевых клеток используются маркеры цитокиновых рецепторов.

Каждому пациенту может потребоваться пройти исследование на гистологию. Что может показать такой анализ, а также то, о чем пишет в заключении врач, вы можете прочитать в данной статье.
Как делать анализ на гистологию?
Анализ на гистологию – это способ определить наиболее точно, есть ли в теле пациента какие-то опасные новообразования или клетки. Анализ на гистологию проводится для выявления патологий в разных системах человека, в том числе и у шейки матки. Отличие такого тестирования от других состоит в том, что при помощи него доктор может получить самые точные сведения о состоянии здоровья пациента.
В настоящее время обследование может проводиться разными способами (УЗИ, МРТ и прочие). Но не всегда при помощи них доктор может получить достоверные данные о здоровье пациента, а также правильно поставить диагноз. Для этого есть более точный анализ, который называется гистология. Такое исследование делается и для шейки матки. При помощи такого тестирования врач может изучить ткани и клетки в организме, а также определить патологию заболевания. Такой метод довольно часто используют в гинекологии для выявления патологий в шейке матки.
Тем не менее, многие в настоящее время не знают, как правильно надо брать анализ на гистологию. Стоит отметить, что такое тестирование не похоже на все другие виды исследований. Тут всё будет зависеть, какой орган надо обследовать. В таком случае, например, при определении патологии развития шейки матки доктор может взять мазок с влагалища, в некоторых других моментах берутся срезы тканей с исследуемых органов.
После получения материала для тестирования врач помещает его в формалин, делая тонкий срез материала при помощи особого средства. Таким способом ткань можно окрасить, чтобы было удобней проводить ее исследование. Окрашиваться ткань может разными способами. Наиболее часто для этого используют эозин. Когда происходит воздействие такого средства ткань, она окрашивается. Также у нее окрашивается и структура. Далее при помощи микроскопа доктор и определяет, какие в тканях появились бактерии и опасные клетки.
В некоторых случая при гистологическом анализе ткани могут помещаться в парафин. Тут также для исследования потребуется микроскоп, при помощи которого и можно определить те или иные патологии в тканях.
Что анализ на гистологию может показать и сколько дней его делать?
Это тоже вопрос, который волнует многих. Врачи отмечают, что проведение анализа, например шейки матки, не всегда надо делать. Это будет зависеть от определенных условий. Анализ необходимо проводить в таких случаях:
- Чтобы определить наличие в организме, в том числе и в матке, сколько там есть болезнетворных бактерий или возможность появления опухоли. Опухоль – это наиболее распространенная причина, когда требуется проводить анализ матки. Проведение анализа таким способом дает возможность доктору определить патологии в органе.
- Для выявления и уточнения причин бесплодия.
- Для определения состояния органов половой системы женщины, в том числе и матки.
- Чтобы определить воспаления в системе переваривания пищи.

Сколько дней делается такой анализ?
Анализ на гистологию в каждой клинике может проводиться разное количество времени. В среднем анализ на гистологию занимает от 7 до 10 дней. Тут сроки будут зависеть от наличия лаборатории и требуемого оборудования в ней в каждой клинике. Если в больнице есть своя лаборатория и требуемое оборудование, что сроки проведения такого тестирования могут быть значительно сокращены. В таком случае исследование может быть проведено за 2-3 дня.
Есть также и экспресс-диагностика. Она может проводиться в операционной. Когда во время проведения операции у врача возникает подозрение о наличии в пациента опухоли, то он может в процессе проведения операции рассмотреть пораженный орган под микроскопом. Если при этом результат будет положительным, то хирург обязан провести расширенную операцию, с учетом всех правил ее проведения при наличии онкологических патологий.
Результаты тестирования пациенту выдаются в письменном виде. Там указывается есть или нет склонность тканей и клеток к появлению опухолей. Тут также стоит отметить, что расшифровка такого заключения под силу не каждому, так как обычно врачи ее пишут на латыни. Когда обследование будет проводиться в государственной клинике, то результаты тестирования пациент может получить у врача, который его проводил. Также у него можно получить и расшифровку сведений. Когда же тестирование будет проводиться в частной клинике, то пациент на руки получает документ, в котором будут указаны все его данные, время и способ исследования, какие препараты и образцы тканей при тестировании были использованы. Основное заключение будет находиться в самом конце бланка. Когда пациент увидит большой объем информации в нем, то не стоит пугаться, это вовсе не говорит о том, что в организме найдено много патологий. Специалист перечисляет не только проверенные ткани, но также и склонность других к возможным заражениям. Самостоятельно вряд ли получится расшифровать такой документ, а потому стоит обратиться к врачу, который и проводил исследование, за консультацией и разъяснениями. Также стоит отметить, что независимо от результатов тестирования доктор не указывает в заключении своих рекомендаций.
Плоскоклеточный рак встречается значительно реже базально-клеточного и часто развивается на фоне хронических заболеваний кожи. Состоит из атипичных клеток, напоминающих шиповатые. Опухоль может локализоваться на любых участках кожи. Обладает инфильтративным ростом и способна к метастазированию. Клеточная атипия проявляется различной величиной и формой клеток, увеличением и гиперхроматозом их ядер, множеством патологических митозов. Тканевая атипия выражается в нарушении стратификации и вертикальной анизоморфности многослойного плоского эпидермиса с потерей межклеточных мостиков.
Лимфогенно метастазирует в регионарные лимфатические узлы в 5-10% случаев. Гематогенными метастазами чаще поражаются легкие и кости. Плоскоклеточный ороговевающий рак – инвазивный рак эпидермиса и волосяного фолликула.
Еще реже встречаются аденокарциномы кожи, возникающие из потовых и сальных желез кожи.
Клинические варианты рака кожи
Базально-клеточный рак
Выделяют следующие клинические формы базалиом: узловую (нодулярную), поверхностную, язвенную, рубцовую. Клиническая картина базалиомы зависит от расположения и формы опухоли. Больные жалуются на наличие язвы или опухоли, которые медленно увеличиваются в течение нескольких месяцев или лет, безболезненны, иногда сопровождаются зудом.
Узловая форма является самой распространенной формой базалиомы. Выглядит она как полушаровидной формы узел с гладкой поверхностью, розово-перламутрового цвета, плотной консистенции. В центре узла имеется углубление. Узел медленно увеличивается в размерах, достигая 5-10 мм в диаметре. На его поверхности часто можно видеть телеангиоэктазии. Узел базалиомы внешне напоминает жемчужину. Все остальные клинические формы развиваются из узловой формы базально- клеточного рака.
Поверхностная форма выглядит как бляшка с характерными четкими, приподнятыми, плотными, восковидно-блестящими краями. Диаметр очага колеблется от 1 до 30 мм, очертания очага неправильные или округлые, цвет красно-коричневый. На поверхности бляшки видны телеангиэктазии, эрозии, коричневые корки. Поверхностная форма характеризуется медленным ростом и доброкачественным течением.
Рубцовая форма базалиомы кожи выглядит как плоский плотный рубец, серо-розового цвета, расположенный ниже уровня окружающей кожи. Края очага четкие, приподнятые, с перламутровым оттенком. По периферии образования на границе с нормальной кожей имеются одна или несколько эрозий, покрытых корочками розово-коричневого цвета. Часть эрозий рубцуется, а часть - распространяется по поверхности на здоровые участки кожи. В развитии этой формы базалиомы можно наблюдать периоды, когда в клинической картине превалируют рубцы, а эрозии бывают небольших размеров или отсутствуют. Можно также наблюдать обширные, плоские, покрытые корочками эрозии с небольшими рубцами по периферии очага.
На фоне узловой или поверхностной формы базалиомы могут появляться язвы. Язвенной форме базалиомы присущ деструирующий рост с разрушением окружающих мягких тканей и костей. Язва при базалиоме кожи округлой или неправильной формы. Дно ее покрыто серо-черной коркой, сальное, угристое, красно-коричневого цвета. Края язвы приподнятые, валикообразные, розово-перламутрового цвета, с телеангиэктазиями.
Также можно встретить классификацию, в которой выделяют 4 основные формы базально-клеточного рака кожи и 10 разновидностей:
ü Нодулярная форма (микро-, макронодулярная, конглобатная, инфильтративная, пигментная, язвенная, кистозная)
ü Поверхностная (пигментная, саморубцующаяся, язвенная)
ü Склеродермоподобная (язвенная, рубцово-атрофическая)
ü Фиброэпителиома Пинкуса
Встречаются и первично-множественные базалиомы. Описан синдром Горлина, характеризующийся сочетанием множества базалиом кожи с эндокринными и психическими нарушениями и патологией костного скелета.
Плоскоклеточный рак
Плоскоклеточный рак кожи отличается своим клиническим течением от базалиомы. При плоскоклеточном раке больные предъявляют жалобы на опухоль или язву кожных покровов, которые быстро увеличиваются в размерах. При обширном поражении кожи и глубжележащих тканей и присоединении воспалительного процесса вследствие инфицирования возникают боли.
Развитие плоскоклеточного рака идет по пути формирования язвы, узла, бляшки. Язвенная форма плоскоклеточного рака кожи характеризуется резко приподнятыми, плотными краями, окружающими ее со всех сторон в виде валика. Края язвы опускаются круто вниз, придавая ей вид кратера. Дно язвы неровное. Из опухоли выделяется обильный серозно-кровянистый экссудат, который засыхает в виде корочек. От новообразования исходит неприятный запах. Раковая язва прогрессивно увеличивается в размерах, как в ширину, так и в глубину.
Раковый узел напоминает по внешнему виду цветную капусту или гриб на широком основании, поверхность его крупнобугристая. Цвет опухоли коричневый или ярко-красный. Консистенция как самого узла, так и его основа плотная. На поверхности узла могут быть эрозии и язвы. Рост данной формы плоскоклеточного рака кожи быстрый.
Раковая опухоль в виде бляшки, как правило, плотной консистенций мелкобугристой поверхностью, красного цвета, кровоточит, быстро распространяется по поверхности, а позднее и в подлежащие ткани.
Рак на рубце характеризуется его уплотнением, появлением на поверхности изъязвлений и трещин. Возможны бугристые разрастания.
Также некоторые авторы выделяют следующие формы и разновидности плоскоклеточного рака кожи:
ü Опухолевый тип (бородавчатая (гиперкератическая), папилломатозная разновидности)
ü Язвенный тип (поверхностная и глубокая (инфильтративная) разновидности
В зонах регионарного метастазирования (в паховой области, подмышечной впадине, на шее) могут появиться плотные, безболезненные, подвижные лимфатические узлы. Позднее они утрачивают подвижность, становятся болезненными, спаиваются с кожей и распадаются с образованием изъязвленных инфильтратов.
Диагностика рака кожи
Рак кожи имеет наружную локализацию, в результате чего существенных затруднений в его диагностике не возникает. В большинстве случаев (93,5%) диагноз устанавливается у пациентов с 1-2 стадиями заболевания, у 3,8% - в 3 стадии и у 0,8% - в 4 стадии.
Опухоли доступны визуальному исследования, морфологической диагностике.
Диагноз рака кожи устанавливают на основании осмотра, анамнеза заболевания, данных объективного и дополнительных методов обследования. Особенно важное значение следует придавать тщательному осмотру не только зоны патологического процесса, но и всех кожных покровов, пальпации регионарных лимфатических узлов.
Выделяют 2 основных этапа в диагностике рака кожи:
1) Первичная диагностика с определением клинической формы и гистологической структуры опухоли, степени ее дифференцировки
v Визуальный осмотр опухоли и кожных покровов
v Пальпация опухоли и прилегающих мягких тканей
v Рентгенография ОГК
v УЗИ-исследование первичной опухоли для определения ее толщины и глубины инвазии
v УЗИ-исследование регионарных лимфатических узлов, органов брюшной полости и забрюшинного пространства для поиска и исключения наличия метастазирования первичной опухоли
v Цитологическое исследование материала опухоли
v Исследование биоптата опухоли кожи (пункционная или эксцизионная биопсия)
v Цитологическая и гистологическая верификация лимфоузла при подозрении на метастазирование
2) Уточнение диагноза – определение стадии по системе TNM, оценка общего состояния, выбор тактики лечения в зависимости от конкретного клинического случая.
Цитологическое и гистологическое исследования являются окончательным этапом диагностики рака кожи. Материал для цитологического исследования получают путем мазка-отпечатка, соскоба или пункции опухоли. Мазок или соскоб выполняют при язвенной форме рака. Предварительно с поверхности опухолевой язвы удаляют корки. Мазок-отпечаток получают, прикладывая к обнажившейся язве предметное стекло (с легким нажатием). Отпечатки делаются на несколько предметных стекол с различных участков язвы. Для получения соскоба с помощью деревянного шпателя необходимо поскоблить поверхность язвы. Далее полученный материал равномерно распределяют тонким слое поверхности стекла.
Если целостность эпидермиса над опухолью не нарушена, выполняют пункцию. Пункционная биопсия проводится в условиях процедурной или перевязочной, при этом необходимо соблюдение всех принципов асептики, так же как при любых хирургических вмешательствах. Кожу в области пункции тщательно обрабатывают спиртом. Левой рукой фиксируют опухоль, а правой вводят в нее иглу с заранее надетым шприцем.
При небольших размерах опухоли ее иссекают тотально в пределах здоровых тканей под местной анестезией. При больших новообразованиях клиновидно иссекают участок опухоли так, чтобы захватить и часть неизмененных тканей на границе с опухолевым очагом. Иссечение проводят достаточно глубоко, ибо на поверхности опухоли находится слой некротизированной ткани, не содержащей опухолевых клеток.
При распространенном онкологическом процессе показано исследование подлежащих структур, в том числе, КТ и МРТ костных структур по показаниям, УЗИ-исследование. Для дифференциальной диагностики с меланомой кожи возможно проведение радионуклидного исследования.
Методы лечения
Рассмотрим основные принципы лечения рака кожи:
ü Если выполнена эксцизионная биопсия и края свободны от опухоли, то дополнительного лечения не требуется
ü При диагностике плоскоклеточной карциномы и распространении опухоли до краев применяется повторное иссечение или лучевая терапия
ü Радиотерапия (короткофокусная рентгенотерапия) обычно довольно результативна в аспекте отдаленных последствий и косметических характеристик, превосходя хирургические методы лечения, данная процедура безболезненная, но при этом требует в среднем около 15 ежедневных процедур
ü Методом выбора в лечении рака кожи может быть криодеструкция и лазерная деструкция опухоли
ü При обширных поражениях с вовлечением в процесс костей и хрящей лечение осложняется возникновением некроза. Рационально применение комбинированных методов лечения, либо хирургического лечения с последующими восстановительными оперативными вмешательствами
ü При упорном рецидивировании целесообразно применение фотодинамической терапии, либо микроскопической хирургии. Суть метода заключается в исследовании тонких срезов краев раневой поверхности после иссечения опухоли до абсолютной онкологической чистоты материала.
ü Хирургическое лечение применимо при повторном заболевании или рецидиве после радиотерапии, при раке на рубце, в условиях радиационного дерматита
ü При обнаружении метастазов в лимфатические узлы – их хирургическое удаление
ü Химиотерапия используется как метод индивидуальной терапии при макронодулярных, язвенных формах базально-клеточного рака, при неудобной локализации опухоли для других методов лечения, при множественности опухолевых очагов и больших размерах базалиомы. Химиотерапия часто идет в комбинации с криодеструкцией опухоли.
ü Иммуномодулирующая терапия – использование в лечении базально-клеточного рака кожи интерферонов, что приводит к иммуномодуляции и противоопухолевому эффекту с постепенным регрессом опухоли. Лечение проводится путем обкалывания опухоли препаратами интерферонов.
Читайте также:

