Типичная локализация остеогенной саркомы тесты
14) ОПУХОЛИ МЯГКИХ ТКАНЕЙ И КОСТЕЙ
001.В основе дифференциальной диагностики первичных опухолей костей лежит
002.Первичные злокачественные опухоли костей необходимо дифференцировать
а)с фиброзной дисплазией
б)с хроническим остеомиелитом
в)с костно-хрящевым экзостозом
(+) г)все ответы верные
003.Остеогенные саркомы чаще всего встречаются в возрасте
б)от 30 до 40 лет
в)от 40 до 50 лет
004.Саркомы Юинга наиболее часто встречаются в возрасте
б)от 30 до 40 лет
в)от 40 до 50 лет
005.Хондросаркомы наиболее часто встречаются
а)в детском возрасте
б)в юношеском возрасте
(+) в)у людей старше 40 лет
г)в любом возрасте
006.К факторам, влияющим на развитие первичных опухолей костей, относятся
а)нарушение внутриутробного развития
б)влияние физических факторов
в)влияние химических факторов
(+) д)все ответы верные
007.К костно-мозговым саркомам относятся
008.Для остеогенной саркомы характерны следующие рентгенологические признаки
а)наличие "треугольника" (козырька) Кодмана
в)оссификация внекостного компонента
(+) г)все ответы верные
010.Остеогенная саркома, как правило, метастазирует
г)все ответы верные
011.При лечении саркомы Юинга ведущая роль отводится
(+) а)лучевой терапии + химиотерапии
в)хирургическому лечению с последующей послеоперационной химиотерапией
г)все ответы верные
012.Хондросаркома чаще возникает
б)в длинных трубчатых костях
в)в плоских костях
г)в мелких костях стопы и кисти
013.Для хондросаркомы высокой степени морфологической зрелости свойственно
(+) а)медленное развитие с малой выраженностью симптомов
в)наличие сильных постоянных болей
г)частые патологические переломы
014.Лучшие отдаленные результаты после хирургического лечения первичной хондросаркомы получены
(+) а)при I степени злокачественности
б)при II степени злокачественности
в)при III степени злокачественности
г)степень злокачественности значения не имеет
015.У больной 48 лет выявлена хондросаркома бедренной кости II степени злокачественности. Наиболее целесообразно проведение
(+) б)только хирургического лечения
016.Применение комплексного лечения при остеогенной саркоме нижних конечностей позволяют получить 5-летнюю выживаемость
017.Первичной саркомой Юинга могут поражаться
а)только длинные трубчатые кости
б)только плоские кости
(+) в)длинные трубчатые и плоские кости
018.Морфологическая верификация первичной саркомы костей необходима
а)для уточнения диагноза
б)для выбора метода лечения
в)для решения вопроса об объеме хирургического вмешательства
(+) г)все ответы верные
019.Гигантоклеточные опухоли чаще всего локализуются
а)в диафизе длинных трубчатых костей
(+) б)в метаэпифизе длинных трубчатых костей
в)в плоских костях
г)все ответы верные
020.Гигантоклеточные опухоли могут развиваться
а)как доброкачественные опухоли
б)как первичные злокачественные опухоли
в)как вторичные злокачественные опухоли
(+) г)все ответы верные
021.Для злокачественной остеобластокластомы характерны
б)локализация в метаэпифизарных отделах длинных трубчатых костей
в)умеренные боли локального характера
(+) г)все ответы верные
022.Рентгенологическая картина остеобластокластомы характеризуется
а)крупным литическим очагом в эпифизе кости, иногда с остатками ячеистой структуры
б)нарушением кортикального слоя
в)экстраоссальным компонентом, не содержащим дополнительных включений
г)периостальной реакцией в виде "козырька"
(+) д)все ответы верные
023.Прогноз при хондросаркоме зависит 1)от формы опухоли (первичной или вторичной) 2)от степени морфологической зрелости 3)от возраста больного 4)от адекватного объема хирургического вмешательства 5)от дозы лучевой терапии 6)от методики послеоперационной химиотерапии
а)все ответы правильные
(+) б)правильные 1, 2, 3 и 4
в)правильные 3, 4, 5 и 6
г)правильные 1, 2 и 3
д)правильные 4, 5 и 6
024.При лечении сарком Юинга основным методом является
(+) д)правильные ответы б) и в)
025.При выборе уровня ампутации нижней конечности целесообразно учитывать следующие моменты
б)морфологическое строение опухоли
в)получение наиболее функциональной культи для протезирования
г)верные ответы а) и в)
(+) д)все ответы верные
026.Лучевая терапия может быть адекватным методом лечения
в)при саркоме Юинга
(+) д)правильные ответы б) и в)
027.Суммарная лечебная очаговая доза при лучевой терапии гемангиомы костей должна составлять
028.Суммарная лечебная очаговая доза при X-гистиоцитозе костей должна составлять
029.Лучевая терапия нецелесообразная
б)при гигантоклеточной опухоли
в)при эозинофильной гранулеме
г)правильные ответы а) и б)
д)правильного ответа нет
030.Наиболее радиочувствительной является
031.В лечении остеогенной саркомы лучевая терапия используется
а)как возможный компонент радикального лечения
б)как один из элементов комплексного лечения
в)как паллиативный метод при неоперабельных опухолях
г)лучевая терапия нецелесообразна
(+) д)правильные ответы б) и в)
032.При лечении метастазов остеогенной саркомы в легкие лучевая терапия
б)целесообразна только в комбинации с химиотерапией
г)правильные ответы а) и б)
033.Лучевая терапия является ведущим методом лечения
(+) в)при опухоли Юинга
г)все ответы правильные
д)правильного ответа нет
034.При лучевой терапии саркомы Юинга лечебными дозами принято считать
035.В лечение ретикулосаркомы костей лучевая терапия используется
а)как основной метод лечения
б)как паллиативный метод лечения
в)в качестве предоперационного курса
(+) г)правильные ответы а) и б)
д)правильные ответы б) и в)
036.При лучевой терапии ретикулосаркомы кости наиболее целесообразно подведение СОД
037.К радиочувствительным может быть отнесена
г)правильные ответы а) и б)
(+) д)правильного ответа нет
038.При лечении злокачественных опухолей мягких тканей применение лучевой терапии наиболее целесообразно
а)как самостоятельный метод лечения
б)в предоперационном периоде
в)в послеоперационном периоде
г)правильные ответы а) и б)
(+) д)правильные ответы б) и в)
039.Злокачественные опухоли мягких тканей могут развиваться из следующих исходных тканей
(+) д)все ответы верные
040.Функция конечностей при саркоме мягких тканей нарушается
(+) б)как правило, при запущенных процессах
041.Постоянным признаком, который наблюдается у больных саркомами мягкими тканей, является
(+) а)ограничение подвижности опухоли
г)нарушение функции конечности
042.Для диагностики злокачественной опухоли мягких тканей могут быть применены следующие рентгенологические методы исследования
б)ангиография и флебография
043.К метастазирующим опухолям мягких тканей относятся
045.Метастазировать в кости может
а)рак молочной железы
г)правильные ответы а) и б)
(+) д)все ответы верные
046.К доброкачественным костеобразующим опухолям относятся
(+) в)все ответы верные
047.К костно-мозговым опухолям относятся
048.К доброкачественным опухолям из хрящевой ткани относятся
(+) г)все ответы верные
049.Злокачественные опухоли костей относятся к соединительнотканным
(+) в)все ответы верные
050.К опухолям мягких тканей из фиброзной ткани относятся
(+) г)все ответы верные
051.Опухоли мягких тканей могут развиваться
а)из фиброзной ткани
б)из жировой ткани
в)из мышечной ткани
г)из синовиальной ткани
(+) д)все ответы верные
052.Опухоли из синовиальных тканей могут быть
(+) в)все ответы верные
053.Феохромоцитома и хемодектома относятся к опухолям
Остеосаркома (или остеогенная саркома), которую еще иногда не совсем правильно называют раком кости, — самая распространенная злокачественная опухоль костной системы.
Некоторые цифры и факты:
- В большинстве случаев остеосаркому диагностируют в молодом возрасте — от 10 до 30 лет.
- Наиболее высока распространенность заболевания среди подростков, но это не означает, что не могут заболеть люди другого возраста.
- Каждый десятый случай остеогенной саркомы встречается у людей старше 60 лет.
- Среди прочих онкологических заболеваний остеосаркома встречается редко. У детей она составляет 2% от всех видов рака, у взрослых — еще меньше.
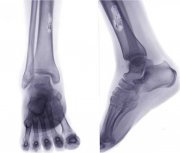
Чаще всего остеосаркома встречается там, где находятся зоны роста — ближе к концам длинных трубчатых костей. Излюбленные места локализации опухоли: область колена (нижний конец бедренной и верхний конец большеберцовой кости), верхняя часть плечевой кости. Намного реже встречаются поражения других костей: таза, челюстей и др. Редкие локализации в большинстве случаев обнаруживают у людей старшего возраста.
Почему возникает остеосаркома?
Точные причины возникновения опухоли не известны. Но существуют некоторые факторы риска:
- Возраст. В группе максимально высокого риска подростки и молодые люди, у которых кости интенсивно растут.
- Рост. Обычно люди, у которых возникает саркома, имеют рост выше среднего.
- Облучение костей. Риски повышены у людей, которые перенесли курс лучевой терапии высокими дозами, особенно если это было в детстве. Влияние рентгенографии и компьютерной томографии не доказано.
- Некоторые заболевания костей: болезнь Педжета, множественная наследственная остеохондрома.
- Некоторые наследственные патологии: наследственная ретинобластома, синдром Ли-Фраумени, синдром Ротмунда-Томсона, синдром Блума, синдром Вернера.
Среди факторов риска для многих онкозаболеваний большое значение имеют особенности образа жизни: масса тела, вредные привычки, характер питания, физическая активность. Можно сказать, что остеосаркома — в данном случае исключение. Для того чтобы образ жизни внёс свою лепту в возникновение злокачественной опухоли, должны пройти десятилетия, а рак костей, как мы уже знаем, наиболее распространен среди молодых людей.
Симптомы остеосаркомы
Чаще всего встречается остеогенная саркома бедренной и большой берцовой кости — в области коленного сустава. Типичный симптом заболевания — упорные боли в суставе, кости. Иногда они постоянные, а иногда то стихают, то нарастают. Болевые ощущения могут усиливаться по ночам, во время физической активности (при ходьбе, беге, занятиях спортом). Если поражена нога, человек начинает хромать.
Дети, особенно маленькие, физически активны, они часто падают, ударяются, поэтому у них первые симптомы остеосаркомы легко спутать с травмой. У взрослого человека, особенно если он не занимается спортом и тяжелым физическим трудом, подобные проявления сразу должны насторожить и стать причиной для визита к врачу.
Какие выделяют стадии остеосаркомы?
Существуют разные классификации, чаще всего врачи определяют стадию остеосаркомы в соответствии с системой MSTS. Учитывают три показателя:
- G — степень озлокачествления. Может быть низкой (G1), когда ткань опухоли похожа на нормальную, и более агрессивной высокой (G2), в которой клетки практически полностью утратили первоначальные черты.
- T — степень распространения опухоли. Она может находиться в пределах кости (T1) или прорастать в соседние ткани (T2).
- M — наличие метастазов. M0 — метастазов нет, M1 — есть.
Другая классификация — AJCC, она учитывает распространение первичной опухоли (T), метастазы в ближайших лимфатических узлах (N), метастазы в других частях тела (M) и степень озлокачествления (G).
Методы диагностики
По симптомам можно только заподозрить рак кости или другое заболевание. Для того чтобы получить точный диагноз, врач назначит обследование, которое может включать:
- Рентгенографию. Быстрый и простой метод диагностики, в некоторых случаях помогает сразу констатировать опухоль. Если есть подозрение на метастазы в легких, проводят рентген грудной клетки.
- Магнитно-резонансная томография (МРТ) и компьютерная томография (КТ) помогают более детально рассмотреть опухоль, обнаружить прорастание в соседние ткани.
- Позитронно-эмиссионная томография. В организм вводят слабое радиоактивное вещество в безопасных дозах, которое сильнее всего накапливается в опухолевых клетках. Затем делают снимки. Это позволяет не только рассмотреть основную опухоль, но и обнаружить метастазы в разных частях тела.
- Общий и биохимический анализы крови. Применяют как дополнительный метод диагностики, чтобы оценить общее состояние человека. Также они могут косвенно указывать на степень агрессивности опухоли.
- Биопсия. Самый точный метод диагностики. Её применяют всегда, даже если другие исследования уже убедительно показывают, что у пациента есть рак кости. Биопсия помогает установить окончательный диагноз, отличить остеосаркому от других опухолей, определить степень озлокачествления. Врач может взять образец ткани при помощи иглы или через разрез.

Как проводят лечение остеосаркомы?
Лечение остеосаркомы состоит из трех этапов.
Начинают с курса предоперационной, или неоадъювантной, химиотерапии. В среднем он продолжается 10 недель. Назначают комбинацию нескольких препаратов — это помогает усилить эффект. Задачи неоадъювантной химиотерапии: уменьшить размер остеосаркомы и уничтожить метастазы. Благодаря предоперационной химиотерапии и современным химиопрепаратам, выживаемость при остеосаркоме в последние годы значительно улучшилась.
Затем следует хирургическое лечение. В прошлом единственным выходом была ампутация пораженной руки или ноги. Современные хирурги чаще всего могут обойтись удалением части кости или сустава. Их можно заменить на специальный протез и практически полностью восстановить функцию конечности. Операции при остеосаркоме стали более щадящими.
Послеоперационный курс химиотерапии (адъювантная) нужен для того, чтобы удалить раковые клетки, которые могли остаться в организме после хирургического вмешательства. В среднем он продолжается 18 недель, иногда дольше.
Как лечить рецидив остеогенной саркомы? В целом схема лечения примерно та же — операция, курс химиотерапии. После рецидива прогноз намного хуже, но все еще есть шанс на выздоровление.
Прогноз при остеосаркоме
Прогнозы для онкобольных выстраивают на основе особого показателя — пятилетней выживаемости. Он обозначает процент пациентов, которые остались живы в течение пяти лет с момента установления диагноза. Конечно, многие живут и дольше. Пять лет — условный рубеж, после которого можно с достаточно высокой вероятностью предполагать, что человек выздоровел.

Наиболее благоприятен прогноз в случаях, когда опухоль локализованная — то есть не успела распространиться по организму и может быть полностью удалена во время операции. Пятилетняя выживаемость составляет 60–80%, а если опухоль чувствительна к современным таргетным препаратам — до 90%.
Если есть метастазы остеосаркомы, прогноз сильно ухудшается. Пятилетняя выживаемость падает до 15–30%. Но она может быть выше, в пределах 40%, если:
- рак успел распространиться только в легкие;
- все метастазы можно обнаружить и удалить.
Метастазы остеосаркомы чаще всего обнаруживают в легких, реже в костях, головном мозге и других местах.
Зачастую прогноз ухудшается из-за того, что человек не обратил внимания на первые симптомы и не посетил вовремя врача. Если есть хотя бы малейшее подозрение на рак, если возникли любые необычные симптомы — лучше сразу перестраховаться и пройти обследование. Иногда от этого зависит жизнь. Запишитесь на прием к врачу-онкологу, звоните:


Какая опухоль относится к опухолям скелета, но основу ее составляет не остеогенная ткань, а ретикулярная
К опухолям кости неостеогенного происхождения относят все перечисленные, кроме
К опухолям кости остеогенного происхождения относят все перечисленные, кроме
Наиболее типичной локализацией остеогенной саркомы является
Наиболее типичной локализацией саркомы Юинга является
Какая из первичных злокачественных опухолей костей у детей встречается наиболее часто
Назовите наиболее частую локализацию остеом
в костно-мозговом канале
экстракортикально по всему периметру кости
Наиболее часто при оперативном лечении остеогенной саркомы у детей применяется
краевая резекция и аллопластика дефекта
сегментарная резекция и аллопластика дефекта
краевая резекция без аллопластики дефекта
сегментарная резекция с аутопластикой трансплантатом на сосудистой ножке
Наиболее часто при оперативном лечении саркомы Юинга у детей применяется
краевая резекция и аллопластика дефекта
сегментарная резекция и аллопластика дефекта
краевая резекция без аллопластики дефекта ампутации конечностей
сегментарная резекция с аутопластикой трансплантатом на сосудистой ножке
сегментарная резекция с аутопластикой трансплантатом на сосудистой ножке
В кости могут возникнуть все перечисленные опухоли, кроме
Остеогенную саркому у детей наиболее часто приходится дифференцировать с
вторичными изменениями в кости при онкогематологических заболеваниях
+доброкачественными опухолями мягких тканей
Для остеоид-остеомы характерны боли
постоянные в течение дня
При остеоме болевой синдром чаще
постоянный в течение дня
Клиническими симптомами остеогенной саркомы являются все перечисленные, кроме
снижение массы тела
+появление сначала отека, деформации, позже болей
Остеобластокластома классифицируется на следующие все формы, кроме
При остеобластокластоме на рентгенограмме
+очаг разряжения в метафизе без периостита
очаг уплотнения в метафизе без периостита
очаг разряжения в диафизе без периостита
очаг разряжения в диафизе с явлениями периостита
На рентгенограмме при остеоид-остеоме
+небольшой очаг просветления с четкими контурами, имеется периостит
небольшой очаг просветления с четкими контурами без периостита
небольшой очаг просветления с нечеткими контурами, периостита нет
небольшой очаг уплотнения с четкими контурами
Для саркомы Юинга на рентгенограмме характерен
реакции надкостницы нет
Для остеогенной саркомы на рентгенограмме характерен
очаг разряжения в диафизе
реакции надкостницы нет
Для остеогенной саркомы на рентгенограмме характерен
очаг разряжения в диафизе
реакции надкостницы нет
К опухолям костей не относят
Лечение хондромы включает в себя
+Краевые резекции кости
Лечение остеом включает в себя
+Краевые резекции кости
Лечение остеобластокластом включает в себя
+Краевые резекции кости
Выберите метод лечения остеобластокластомы
краевая резекция кости с применением химиотерапии
+краевая резекция кости без применения химиотерапии
краевая резекция кости с применением лучевой терапии
- Итоговые тесты по теме "Остеохондропатия" (с отметкой на правильном варианте ответа)
- Итоговые тесты по теме "Пояс верхней конечности" (с отметкой на правильном варианте ответа)
- Итоговые тесты по теме "Системные заболевания костей" (с отметкой на правильном варианте ответа)
Чтобы распечатать файл, скачайте его (в формате Word).
| 01 – 3 02 – 2 03 – 1 04 – 2 05 – 1 06 – 3 07 – 3 08 – 2 09 – 5 10 – 3 11 – 2,3 12 – 1,4 13 – 1 14 – 1 15 – 1,2,3,4 | 16 – 1,2,3,4 17 – 3 18 – 4 19 – 1 20 – 1 21 – 2 22 – 2 23 – 2 24 – 2 25 – 3 26 – 3 27 – 1,2,3 28 – 1 29 – 3 30 – 2 |
Оценка: 0-3 ошибки – 5 (отлично);
4-6 ошибки – 4 (хорошо);
7-9 ошибок – 3 (удовлетворительно);
И более ошибок – 2 (неудовлетворительно).
ВОПРОСЫ ТЕСТОВОГО КОНТРОЛЯ
ДЛЯ СТУДЕНТОВ v КУРСА
ЛЕЧЕБНОГО ФАКУЛЬТЕТА
ПО ТЕМЕ:
01. В основе дифференциальной диагностики первичных опухолей костей лежит:
1. – рентгенологическое исследование
2. – морфологическое исследование
3. – радиоизотопное исследование
02. С каким из ниже перечисленных заболеваний необходимо дифференцировать первичные злокачественные опухоли костей?:
1. – с фиброзной дисплазией
2. – с хроническим остеомиелитом
3. – с костно-хрящевым экзостозом
4. – все ответы верные
03. Наиболее частой злокачественной опухолью костей является:
1. – саркома Юинга
2. – остеогенная саркома
04. В каком возрасте чаще всего встречается остеогенная саркома?:
2. – от 30 до 40 лет
3. – старше 40 лет
05. В каком возрасте наиболее часто встречается саркома Юинга?:
2. – от 30 до 40 лет
3. – старше 40 лет
06. В каком возрасте наиболее часто встречается хондросаркома?:
2. – от 30 до 40 лет
3. – старше 40 лет
07. В каком отделе длинных трубчатых костей наиболее часто развиваются злокачественные опухоли?:
1. – в области эпифиза
2. – в области диафиза
3. – в области метафиза
4. – одинаково часто во всех указанных отделах
08. К костно-мозговым саркомам относится:
1. – остеогенная саркома
2. – саркома Юинга
09. Клиника какого заболевания напоминает остеомиелит:
1. – остеогенной саркомы
2. – саркомы Юинга
10. Какой из рентгенологических признаков характерен для остеогенной саркомы?:
2. – наличие спикул
3. – оссификация внекостного компонента
4. – все ответы верные
11. Какая форма остеогенной саркомы встречается наиболее часто:
12. Луковичный периостит – многослойные пластинчатые наложения, расположенные параллельно длине кости характерен для:
1. – остеогенной саркомы
2. – саркомы Юинга
13. При диагностике злокачественных опухолей костей наиболее эффективна:
2. – пункционная биопсия
3. – открытая (интраоперационная) биопсия
14. В каком органе чаще всего встречаются гематогенные метастазы остеогенной саркомы?:
3. – в головном мозге
4. – в надпочечниках
15. При биохимическом исследовании сыворотки крови у больных со злокачественными опухолями костей часто выявляется повышение показателей:
1. – кислой фосфатазы
2. – щелочной фосфатазы
16. При лечении саркомы Юинга ведущая роль отводится:
1. – лучевой терапии + химиотерапии
2. – хирургическому лечению
3. – хирургическому лечению с последующей послеоперационной химиотерапией
17. Какие кости поражаются первичной саркомой Юинга?:
1. – только длинные трубчатые кости
2. – только плоские кости
3. – и те и другие
18. Наиболее радиочувствительной является:
2. – остеогенная саркома
3. – саркома Юинга
19. Какова наиболее частая локализация сарком мягких тканей?:
1. – верхние конечности
2. – нижние конечности
4. – голова и шея
20. Функция конечностей при саркоме мягких тканей нарушается:
2. – как правило при запущенных процессах
21. Постоянным признаком, который наблюдается у больных саркомами мягких тканей, является:
1. – ограничение подвижности опухоли
2. – медленный рост
4. – нарушение функции конечностей
22. Десмоидные опухоли передней брюшной стенки относятся к:
3. – промежуточным между доброкачественными и злокачественными
23. Какой из диагностических методов является наиболее чувствительным при опухолях мягких тканей?:
24. При гематогенном метастазировании сарком мягких тканей наиболее часто поражается:
2. – головной мозг
25. Основным методом лечения сарком мягких тканей является:
1. – лучевая терапия
26. Саркомы мягких тканей относятся к опухолям:
1. – высоко чувствительным к лучевой терапии
2. – мало чувствительным к лучевой терапии
27. При саркомах мягких тканей суммарная доза лучевой терапии на опухолевый очаг составляет:
28. Ампутация при злокачественных опухолях мягких тканей выполняется тогда, когда:
1. – иссечение в достаточном объеме приведет к функциональной непригодности конечности
2. – реабилитационные мероприятия не могут улучшить функцию
3. – малоэффективны другие методы лечения
4. – вовлечена подлежащая кость
5. – все ответы верные
29. Наиболее эффективным химиопрепаратом при саркомах мягких тканей является:
30. При какой локализации сарком мягких тканей наиболее часто встречается рецидивирование?:
1. – голова и шея
3. – забрюшинное пространство
4. – нижние конечности
Ключ к вопросам
тестового контроля по теме:
| 01 – 2 02 – 4 03 – 2 04 – 1 05 – 1 06 – 3 07 – 3 08 – 2 09 – 2 10 – 4 11 – 1 12 – 2 13 – 3 14 – 1 15 – 2 | 16 – 1 17 – 3 18 – 3 19 – 2 20 – 2 21 – 1 22 – 3 23 – 3 24 – 4 25 – 3 26 – 2 27 – 3 28 – 5 29– 3 30 – 3 |
Оценка: 0-3 ошибки – 5 (отлично);
4-6 ошибок– 4 (хорошо);
7-9 ошибок – 3 (удовлетворительно);
Остеосаркома
Остеогенные саркомы наиболее злокачественные, быстро прогрессирующие и рано метастазирующие опухоли скелета.
Заболевание возникает у лиц детского и юношеского возраста (10-20 лет), т.е. в период наиболее интенсивного роста скелета и усиленной пролиферации клеток, дифференцирующихся в остеобласты.
Мальчики болеют вдвое чаще, чем девочки.
Частота остеогенных сарком среди других первично-костных злокачественных опухолей скелета составляет 40%-80%. Гистогенез остеогенных сарком точно не определен. Допускается их происхождение из остеобластов или преостеобластов, т.е. клеток с уже детерминированным направлением дифференцировки или же из недифференцированных мультипотентных клеток мезенхимального генеза.
Наиболее часто остеогенные саркомы протекают как первично-злокачественные опухоли, однако иногда они развиваются и как вторично-злокачественные на почве другого патологического, чаще диспластического или дистрофического процессов, рассматриваемых как предсаркомы. К последним относятся деформирующая остеодистрофия, фиброзная дисплазия, костно-хрящевые экзостозы и др.
Остеогенная саркома локализуется преимущественно в метафизах длинных костей, а после синостоза распространяется и на эпифиз. Приблизительно в 80% случаев опухоль поражает кости, образующие коленный сустав: бедренную и большеберцовую. Далее по частоте поражения следует проксимальный отдел плечевой кости. Помимо метафизарной локализации возможно опухолевое поражение и диафиза (10%).
Описаны случаи внескелетного развития опухоли: в матке, молочной железе, почках и других органах. Остеогенная саркома располагается, как правило, эксцентрически и растет преимущественно в поперечном направлении. Распространение процесса через хрящевую зону роста или на суставной хрящ наблюдается исключительно редко, т.к. опухолевая ткань не вырабатывает хондролитических ферментов.
Кроме длинных костей саркома поражает и плоские кости (тазовые кости, лопатку, кости свода черепа), но крайне редко. Остеосаркома костей свода черепа чаще развивается у детей и лиц пожилого возраста как вторично-злокачественная остеогенная саркома.
Основными клиническими проявлениями остеосаркомы являются: боли, припухлость и нарушение функции конечности. Степень выраженности этих симптомов зависит от локализации, распространенности и стадии развития процесса. Выделяют два варианта клинического течения остеосаркомы.
Первый вариант наиболее часто наблюдается у детей и характеризуется быстрым развитием опухоли с острым началом, резкими болями и скорым летальным исходом. Второй — проявляется более медленным развитием остеосаркомы с менее выраженными клиническими проявлениями.
В 50% наблюдений больные в анамнезе отмечают травму. Локально в области развивающейся опухоли наблюдается расширение подкожных вен, изменение цвета кожи, которая приобретает багрово-синюшную окраску и местное повышение температуры. При пальпации определяется плотное болезненное образование, спаянное с костью. Возможен патологический перелом. Остеосаркома рано метастазирует в легкие, печень, реже — в другие органы и, как исключение, в кости.
Выделяют несколько разновидностей остеосаркомы: остеолитическую, остеопластическую (остеосклерозирующую) и смешанную.
Макроскопически ткань остеолитической остеогенной саркомы мягкой консистенции, белого цвета с участками кист, кровоизлияний и некрозов, а ткань склерозирующей остеогенной саркомы плотная, твердая за счет обильного образования костных структур. Микроскопически остеолитическая остеогенная саркома характеризуется разрастанием опухолевых клеток и слабо выраженным образованием костного вещества.
Клетки многочисленные и имеют морфологические черты остеобластов, но не проявляют свойства нормального костеобразования, что является одним из признаков их функционального атипизма. Нередко клетки имеют сходство с фибробластами, хондробластами. Остеолитическая форма саркомы обычно сопровождается выраженным рассасыванием кости.
Остеосклерозирующая саркома характеризуется наличием большого количества обызвествленных структур. Опухолевые структуры образуют балки примитивного строения или компактную костную ткань. Атипичное костное вещество опухоли наслаивается на костные балки "материнской" кости или располагается между балками.
Смешанный тип остеосаркомы проявляется сочетанием участков с преобладанием клеточного компонента и участков атипичных костных структур (от необызвествленного остеоида до атипичной костной ткани). Пестрота клеточного состава и своеобразие компоновки клеток иногда дают основание для установления неправильного диагноза: фибросаркомы, хондросаркомы, полиморфноклеточной саркомы. В отдельных случаях анаплазия выражена настолько резко, что почти невозможно выявить остеогенетическую принадлежность опухолевого процесса.
При идентификации клеточных элементов определенное значение имеет гистологическое определение в клетках щелочной фосфотазы, количество которой повышено в клетках, дифференцирующихся в остеобластическом направлении. Большое значение в ранней диагностике остеосарком приобретает цитологическое исследование.
Цитологически трудно определить принадлежность опухоли к той или иной форме остеогенной саркомы, но сам диагноз ее может быть установлен. При цитологическом исследовании обращают внимание на наличие одиночных опухолевых клеток или их скоплений, располагающихся среди форменных элементов крови.
Рентгенологически, так же как и патологоанатомически, выделяют три варианта остеосаркомы: остеолитический, остеопластический (остеосклерозирующий) и смешанный. В зависимости от места начала роста остеосаркомы в длинной кости различают интрамедулярный (центральный и эксцентрический — краевой типы опухоли) и поверхностный (внутрикорковый, периостальный и паростальный). Деление на варианты и типы остеосаркомы обусловлено не только патологоанатомическими особенностями и характером роста, но и нуждами дифференциальной рентгенодиагностики.
При интрамедулярной остеолитической остеосаркоме выявлется очаг деструкции вначале небольших размеров, неправильной овальной формы, с волнистыми и нечеткими контурами. На фоне очага литической деструкции, при наблюдении в динамике, могут появиться мелкие очажки просветления, что свидетельствует о прорастании опухоли по сосудистым каналам. Эндостальная реакция не выражена.
При эксцентрическом росте в длинной кости быстро разрушается корковое вещество метафиза и метадиафиза. Рентгенологически это проявляется разволокнением компактного вещества, потерей его интенсивности и четкости границы со стороны костномозговой полости. При полной деструкции коркового вещества остеосаркома инфильтрирует параостальные мягкие ткани.
На границе деструкции иногда прослеживается периостальная реакция в виде козырька или треугольника Кодмена. Другие периостальные реакции: многослойный, разорванный периостоз и спикулы наблюдаются только у части больных. При центральном варианте остеосаркомы деструкция, распространяясь на весь поперечник кости, приводит к полному разрушению этого сегмента.
При этом проксимальный и дистальный отделы кости как бы удерживаются внекостным компонентом опухоли (Рис.1). Последний, как правило, приобретает шаровидную форму. Описан и симптом неравномерного расширения ростковой зоны, обусловленный ее избыточным хрящеобразованием из-за раздражения хрящевых клеток рядом растущей опухолью.

Рис. 1. Вариант остеолитической остеогенной саркомы плечевой кости больного 10 лет: обширная деструкция хирургической шейки, на уровне которой определяется внекостный компонент; по наружной и внутренней поверхностям метадиафиза плечевой кости имеются периостальные козырьки; деструкция распространяется до ростковой зоны головки, имеется патологический эпифизеолиз.
Сама же ростковая зона длительное время не разрушается остеосаркомой.
Интрамедулярная остеопластическая (остеосклерозирующая) остеосаркома рентгенологически распознается раньше остеолитического ее варианта.
Тем не менее, это не намного ускоряет диагностику данной разновидности, т.к. для возникновения отчетливых клинических симптомов, опухоль должна достичь определенных размеров и распространиться на надкостницу.
Остеопластическая остеосаркома вначале на рентгенограммах представлена бесструктурными, мелкими, слабо контурируемыми очагами повышенной интенсивности. В дальнейшем опухолевая ткань диффузно заполняет все костномозговое пространство и образует единый конгломерат значительной интенсивности (Рис.2).

Рис. 2. Остеосклеротическая остеогенная саркома большеберцовой кости больного 14 лет: определяется интенсивное, местами негомогенное затемнение метафиза; на уровне краевой деструкции метадафиза констатируются спикулы; процесс не распространяется через ростковую зону на эпифиз большеберцовой кости.
Иногда наблюдаются изолированные, округлые, до 1 см в диаметре, образования большой интенсивности, расположенные на некотором расстоянии от основного массива опухоли ("прыгающие" или "skip" метастазы). Этот симптом считается патогномоничным для остеогенной саркомы. Аналогичные участки повышенной интенсивности образуются в других костях и мягких тканях пораженной конечности. В отличие от остеолитического варианта остеопластическая остеогенная саркома сопровождается более выраженной периостальной реакцией в виде линейных многослойных периостозов, а также спикул.
При смешанном варианте остеогенной саркомы процессы остеолиза и опухолевого костеобразования сочетаются в различных вариантах. Рентгенологически это сопровождается теми симптомами, которые свойственны остеолитической и остеопластической остеосаркоме.
Интрамедулярная остеопластическая (остеосклерозирующая) остеогенная саркома проявляется типичными рентгенологическими симптомами, которые настолько ярко характеризуют опухоль, что поставить правильный диагноз не составляет большого труда, особенно когда уже имеется внекостный компонент.
При локализации остеопластической остеосаркомы только интраостально в длинной кости вначале развития опухолевого процесса, следует исключать остеопластические метастазы и эностозы, а в плоских костях — метастазы, один из вариантов опухоли Юинга, хронический остеомиелит и болезнь Педжета.
Что же касается остеолитической остеогенной саркомы, то при постановке диагноза должна быть обязательно проведена дифференциальная рентгенодиагностика прежде всего с доброкачественньми опухолями, протекающими с остеолитической деструкцией (см.таблицу 3), а также с первичными злокачественными опухолями.
При наличии внекостного компонента остеолитическую остеосаркому необходимо дифференцировать с фибросаркомой и ретикулосаркомой. Смешанный вариант остеосаркомы напоминает опухоль Юинга, ретикулосаркому и фибросаркому. Особые диагностические трудности возникают при локализации остеосаркомы в метадиафизе малоберцовой кости, в плоских костях и в позвоночнике, т.е. при нетипичных локализациях.
Юкстакортикальная (параостальная) остеогенная саркома
Параостальная остеосаркома составляет 1-7% всех сарком костей. В отличие от типичной (интрамедулярной остеогенной саркомы) растет околокостно или из периферических параостальных отделов. Относится к злокачественным опухолям со своеобразным длительным клиническим течением.
Вопрос об исходной ткани (околокостной или надкостницы), дающей развитие параостальной саркоме, остается открытым. Параостальная остеосаркома возникает в 30-40 летнем возрасте и поражает чаще женщин, чем мужчин. В литературе описаны наблюдения за больными от 5 до 20 лет.
Макроскопически опухоль представлена массивным костным образованием, широким основанием прилегающим к кости и имеющим тенденцию Охватывать кость по окружности. На распиле опухоли наряду с костными участками встречаются поля хрящевой и фиброзной ткани.
Микроскопически опухоль состоит из костной ткани компактного характера с участками трабекулярного строения беспорядочного нагромождения. Могут встречаться и поля, имеющие строение фибросаркомы и хондросаркомы. Межбалочные пространства заполнены клетками остеогенной клеточно-волокнистой ткани с различной степенью анаплазии и небольшим количеством сосудов.
При дифференциальной диагностике надо иметь в виду посттравматический периостит, оссифицирующийся миозит, костно-хрящевые экзостозы, остеомиелит (склерозирующие формы), фиброзную остеодисплазию и остеому. Цитологическая идентификация опухоли трудна, а нередко невозможна.
Параостальная саркома выявляется в мягких тканях как добавочное образование в виде бугристой массы с, неровными, "лохматыми" контурами, плотно прилежащей к кости в области метафиза, метадиафиза и диафиза. Иногда эта тень отделена от кости узкой полоской просветления. Структура тени опухоли неоднородна из-за наличия участков просветления. В центре интенсивность выражена более заметно, а к периферии опухоли она постепенно уменьшается.
Иногда на фоне интенсивной тени прослеживаются тонкие, веерообразно расположенные полоски просветления. Эти просветления, с одной стороны, напоминают спикулы, а с другой — имеют некоторое сходство с рентгенологической картиной оссифицирующегося миозита. В некоторых случаях из-за ассимиляции периостальных наслоений возникает утолщение кости.
Редко возможна краевая деструкция кости на участках прилежащих к опухоли. Возможен и другой вариант рентгенологического проявления параостальной саркомы, когда она на рентгенограмме имеет вид конгломерата интенсивного неоднородного образования, напоминающего экхондрому. Однако, интенсивная неоднородная тень параостальной саркомы не имеет глыбчатого характера, как это свойственно обызвествлениям при экхондроме.
Параостальная саркома обычно метастазирует в легкие, метастазы в которых по своим рентгенологическим характеристикам напоминают строение материнской опухоли, т.е. могут окостеневать.
Диагноз параостальной саркомы не сложен, если она достигает больших размеров. На начальном этапе развития ее необходимо дифференцировать с экхондромой, остеохондромой, гетеротопичесими оссификатами (оссифицирующимся миозитом и обызвествляющейся гематомой), расположенными околокостно. Экхондрома и остеохондрома исходят из кости, тем самым нарушают структуру коркового вещества и прилежащей губчатой ткани.
При параостальной саркоме кость долгое время не разрушается. Оссифицирующийся миозит и обызвествленная гематома всегда имеют строгую стадийность своего течения во времени с характерными рентгенологическими проявлениями соответственно каждой стадии процесса. Только в третьей стадии, когда образуются массивные окостенения мышцы или группы мышц и гематомы, возникает сходная картина с параостальной саркомой. Однако, особенность структуры окостеневшей мышцы при оссифицирующемся миозите позволяет легко исключить опухоль.
Определенные трудности возникают, когда опухоль обнаруживается вскоре после травмы. Цитируя С.А. Рейнберга, следует напомнить, что "опасность не в том, что параостальная остеогенная саркома может быть принята за оссифицирующуюся гематому, т.к. дальнейшие рентгенологические наблюдения рассеивают всякие сомнения. К трагическим последствиям может привести обратное, когда очаг гетеротопического окостенения трактуется как злокачественная опухоль".
Известно, что если биопсийный материал взят из центральных отделов оссифицирующейся гематомы, где, как правило, отмечается наибольшая пролиферация соединительной ткани, иногда и с включением хрящевой ткани, ошибочный диагноз саркомы вполне вероятен. В этих случаях задача рентгенолога — по возможности проследить динамику процесса и настоять на проведении повторного гистологического исследования.
Следует обратить внимание на то, что оссификация гематомы распространяется с периферии ("кора" гематомы) к цетру и завершается через 3-6 месяцев, а в параостальной саркоме патологическое костеобразование хаотично, преимущественно распространяется в обратном направлении из центра к периферии узлов и постепенно прогрессирует.
Больные с параостальной саркомой нуждаются в хирургическом лечении.
Выше были описаны лишь две разновидности остеогенных сарком: остеогенная саркома классическая или обычная (conventional), которая составляет до 90% всех остеогенных сарком и имеет интрамедулярный характер роста, и параостальная остеогенная саркома, которая изначально развививается околокостно — периферический характер роста.
Помимо этих форм, в настоящее время насчитывается до 12 разновидностей остеогенных сарком, лишь часть из которых внесены в дополненную гистологическую классификацию ВОЗ 1995 года:
1 — остеосаркома обычная (conventional);
2 — телеангиоэктатический вариант остеосаркомы — разновидность литического варианта классической остеогенной саркомы;
3 — внутрикостная высокодифференцированная остеогенная саркома — аналог параостальной остеогенной саркомы, но имеющая интрамедулярный характер роста;
4 — интракортикальная остеосаркома — с исходной локализацией в корковом слое кости;
5 — мелкоклеточная остеосаркома;
6 — параостальная (юкстакортикальная) остеосаркома;
7 — периостальная остеосаркома;
8 — поверхностная низкодифференцированная остеосаркома — аналог классической остеогенной саркомы, но развивающаяся околокостно, т.е. поверхностно;
9 — мультицентрическая остеосаркома;
10 — остеосаркома челюстей (gnathic osteosarcoma);
11 — остеосаркома на фоне болезни Педжета — вторичная остеосаркома;
12 — постлучевая остеосаркома — вторичная остеосаркома.
Читайте также:

