Тесты для определения рака шейки матки
Рак шейки матки в структуре смертности от злокачественных новообразований в нашей стране является причиной смерти 24% женщин в возрасте от 30 до 39 лет и 13,7% женщин в возрасте от 40 до 49 лет.
Доказано, что заболевания шейки матки, в том числе рак шейки матки, в основном ассоциированы с вирусом папилломы человека (ВПЧ). Именно длительная персистенция этого вируса в тканях органов нижнего отдела генитального тракта провоцирует развитие предраковых и раковых процессов шейки матки.
В мире около 630 млн человек инфицировано ВПЧ. Большинство женщин инфицируются им вскоре после начала половой жизни. Уже через два года после сексуального дебюта до 82% женщин считаются инфицированными, 20% женщин - из тех, кто имел только одного партнера. По данным Всемирной организации здравоохранения, 3/4 сексуально активных женщин поражается этим вирусом хотя бы один раз в своей жизни.
Пик инфицирования ВПЧ приходится на наиболее сексуально активную часть населения – подростков и молодых женщин в возрасте 16–25 лет. Факторами риска инфицирования и развития предрака и рака шейки матки являются:
- раннее начало половой жизни;
- три и более половых партнеров в течение года и более шести половых партнеров в течение жизни;
- курение;
- употребление алкоголя;
- воспалительные заболевания шейки матки;
- частые роды и аборты;
- авитаминозы;
- низкий социально-экономический уровень жизни;
- иммунодефицитные состояния (ВИЧ);
- трансплантация органов и др.
Профилактика и ранняя диагностика предрака и рака шейки матки направлены на снижение заболеваемости и смертности. Выделяют первичную и вторичную профилактику.
Первичная профилактика – это система мер по выявлению факторов риска развития рака шейки матки и их устранению. Сюда входит:
- пропаганда здорового образа жизни,
- повышение медицинской грамотности населения,
- борьба с курением,
- использование барьерных методов контрацепции,
- выявление факторов риска распространения ВПЧ и других инфекций, передающихся половым путем,
- разработка и внедрение профилактических вакцин.
Вторичная профилактика – раннее выявление изменений эпителия, обусловленных ВПЧ, для предотвращения развития предрака и рака шейки матки – осуществляется с помощью скрининга.
Скрининг – метод, который используется с целью выявления определенного заболевания или факторов, способствующих развитию данного заболевания, и носит одномоментный или поэтапный характер. Необходимо отличать скрининг от ранней диагностики – выявления заболевания у лиц, которые сами обратились за медицинской помощью после появления у них жалоб и симптомов заболевания.
Цель скрининга рака шейки матки – активное выявление признаков рака шейки матки в преклинической фазе и его лечение органо- и тканесберегающими методами, что позволяет сократить сроки лечения, уменьшить риск инвалидизации и смертности.
Скрининг предрака и рака шейки матки может быть организованным и оппортунистическим.
- Организованный скрининг более эффективен и экономичен, поскольку разрабатывается на государственном уровне, осуществляется по утвержденной программе и позволяет широко охватить население.
- Оппортунистический скрининг – обследование женщин, пришедших на прием к гинекологу, – имеет низкую эффективность.
Критериями оценки эффективности скрининга рака шейки матки являются снижение показателей заболеваемости раком шейки матки, показателей смертности от рака шейки матки, а также изменение структуры заболеваемости.
Цитологический скрининг признан классическим методом и рекомендован ВОЗ для проведения в масштабах национальных программ. Во многих развитых странах широкое внедрение скрининговых программ позволило своевременно выявить и назначить адекватное лечение предопухолевых состояний шейки матки, а в результате снизить заболеваемость и смертность от рака шейки матки. При правильно организованном процессе эффективность его достаточно высока.
В России в настоящее время организованный скрининг не проводится. Цитологический скрининг предрака и рака шейки матки осуществляется только при диспансеризации, которая вновь стала обязательной с 2013 г.. Для детей, студентов и ветеранов ВОВ предусмотрена ежегодная диспансеризация, с 21 года рекомендуется обследоваться один раз в три года.
Согласно российским рекомендациям скрининг на рак шейки матки рекомендуется проводить с 25 до 65 лет с интервалами каждые 3 года у женщин моложе 50 лет и каждые 5 лет у женщин 50–65 лет.
- Вакцинация не является причиной отказа от регулярного скрининга.
- В обязательном порядке его должны проходить женщины:
- с тотальной гистерэктомией по поводу доброкачественных заболеваний матки,
- с субтотальной гистерэктомией,
- с гистерэктомией по поводу инвазивного цервикального рака,
- с указанием на цервикальные интраэпителиальные неоплазии второй и третьей степени в анамнезе.
В настоящее время для проведения скрининга рака шейки матки используются следующие тесты:
- мазок (тест) Папаниколау ,
- жидкостная цитология,
- ВПЧ-тест (методом ПЦР),
- визуальный метод с взятием проб (альтернатива для развивающихся стран).
Мазок Папаниколау – основа цитологического скрининга
Широкое применение в клинической практике мазка Папаниколау обусловлено рядом причин. Метод хорошо изучен, давно и широко используется, что позволило разработать программы обучения персонала и контроля качества. Тест обладает 85%-ной специфичностью и 66%-ной чувствительностью. К недостаткам метода можно отнести отсроченность результатов и возможность получения ложноотрицательных результатов (причины: 70–90% – плохой забор материала для цитологического исследования, 10–30% – ошибочная интерпретация данных).
Для эффективной цитологической диагностики очень важно получить полноценный мазок, так как неправильное взятие материала и неправильное приготовление препарата могут привести к ошибочному цитологическому диагнозу. Напомним основные правила взятия мазка: его необходимо брать с поверхности экзоцервикса, переходной зоны и из эндоцервикса. Мазок не следует брать ранее 48 часов после полового контакта, а также использования лубрикантов, раствора уксуса или Люголя, тампонов или спермицидов, во время менструации, в период лечения другой генитальной инфекции, после вагинального исследования, спринцевания, ультразвукового исследования. Правильно и качественно взять материал помогают специальные инструменты – шпатели или специальные щеточки для забора цитологического материала.
Жидкостная цитология
В настоящее время все большее распространение получает метод жидкостной цитологии, который обладает такими преимуществами:
- размещение материала не на стекле, а в транспортной жидкости;
- сохранение морфологических, иммуноцитохимических и генетических свойств клеток;
- тонкослойный мазок (он не загрязнен воспалительными и кровяными элементами);
- более высокая чувствительность по сравнению с мазком Папаниколау;
- возможность компьютерной интерпретации большого числа мазков;
- возможность одновременного исследования клеточного материала из одного флакона на ВПЧ (ВПЧ-тест) и цитологию (мазок Папаниколау);
- возможность проведения дополнительных, уточняющих исследований, например выявления иммуноцитохимических биомаркеров p16 и Ki-67.
Для интерпретации результатов цитологического исследования мазков с шейки матки используют классификацию по Папаниколау и терминологическую систему Бетесда (2001).
В классификации по Папаниколау описано пять цитологических картин:
- первая – нормальная цитологическая картина;
- вторая – изменение морфологии клеток (небольшое увеличение ядра и появление клеток метаплазированного эпителия), обусловленное воспалительным процессом во влагалище и (или) шейке матки;
- третья – единичные клетки с аномалией ядер и цитоплазмы (дискариоз) – подозрение на злокачественное новообразование;
- четвертая – отдельные клетки с явными признаками озлокачествления;
- пятая – большое число типично раковых клеток – диагноз злокачественного новообразования не вызывает сомнений.
Недостатком данной классификации является то, что в ней не учитываются цитологические изменения, обусловленные ВПЧ. Терминологическая система Бетесда была предложена, когда была изучена роль ВПЧ в генезе рака шейки матки. Согласно системе Бетесда начальным компонентом интерпретации цервикальных мазков является оценка адекватности образца, так как его качество влияет на чувствительность цитологического метода. Система предполагает два вида образцов: удовлетворительный (наличие или отсутствие компонента эндоцервикса/зоны трансформации) и неудовлетворительный.
В системе выделено три категории мазков:
- норма,
- мазки неопределенного значения,
- мазки с внутриэпителиальными поражениями (предраковые) низкой и высокой степени.
ВПЧ-тест
В результате подтверждения этиологической роли ВПЧ в развитии рака шейки матки тестирование на ВПЧ стало обязательным элементом скрининга этого заболевания. Во многих клинических исследованиях было показано, что ВПЧ-тест на выявление ДНК-содержащих вирусов дает возможность количественного определения ДНК ВПЧ, вирусной нагрузки, обладает высокой чувствительностью при поражениях высокой степени (80–100%). В США он является обязательным скрининговым методом для женщин после 30 лет.
ВПЧ-тест как метод первичного скрининга может быть рекомендован только в случае первичного обследования, случайного мониторинга, его следует проводить параллельно с жидкостной цитологией или другими скрининг-тестами. Данный метод нельзя использовать при диагностике женщин до 30 лет.
Визуальный метод оценки
Визуальный метод оценки основан на осмотре шейки матки после применения 3%-ного раствора уксусной кислоты и пробы Шиллера. К достоинствам данного метода относятся его простота и доступность, низкая цена, возможность немедленной оценки результатов, а к минусам – субъективность в оценке результатов, чувствительность 67–79%, специфичность 49%.
Методы визуального скрининга рекомендованы к применению только при первичном исследовании или случайном мониторинге. Данный метод малоэффективен у пациенток в постменопаузе [8].
Кольпоскопия
Кольпоскопия – высокоинформативный и недорогой метод ранней диагностики заболеваний шейки матки, с его помощью можно обнаружить аномальный эпителий на шейке матки, стенках влагалища и вульве. Его чувствительность составляет 45–65%, специфичность – 10–48%. Точность кольпоскопического заключения зависит от опыта врача, но даже грамотные специалисты ошибаются в 26–42% случаев при наличии цервикальной интраэпителиальной неоплазии второй степени.
Гистологический метод
С целью предупреждения, своевременного выявления рака шейки матки надо регулярно проводить скрининг. Ранее рекомендовалось проводить такие меры профилактики не реже 1 раза в год, но современные достижения допускают увеличение этого срока. Составляющими частями скрининга являются разнообразные тесты, среди которых наиболее популярен ПАП-тест.
Современная программа скрининга рака шейки матки в России – это должна знать каждая женщина!
Инновации в аспекте проведения тестов на выявление рассматриваемого недуга были опубликованы в журнале Obstetrics & Gynecology в ноябре прошлого года. Автором статьи является компания American College of Obstetricians and Gynecologists, которая расписала алгоритм, принципы скрининга рака шейки матки.
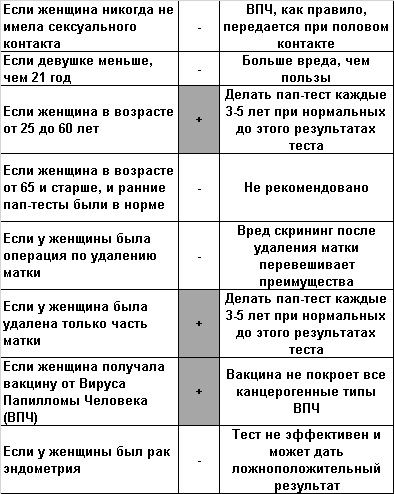
Возраст представительницы женского пола прямо влияет на показания по проведению скрининга:
- До достижения 21 года скрининг не требуется.
- Особы женского пола с возрастной категорией от 21 до 29 лет могут ограничиться
![]()
проведением ПАП-теста каждые три года. Отсутствие надобности проведения теста на вирус папилломы человека (ВПЧ) объясняется способностями защитных сил молодого организма бороться с этой инфекцией. Даже если вирус папилломы приводит к изменению материи шейки матки, организм в состоянии самостоятельно ликвидировать такую трансформацию. Исключением в рамках данной возрастной группы являются женщины, которые:
- Пережили операцию по пересадке внутренних органов, имели иные манипуляции, что отрицательно отобразились на иммунных возможностях организма.
- В пренатальном периоде получали определенную дозу диэтилстилбестрола – синтетического заменителя женского гормона, который был популярен в 70-х годах.
- Являются ВИЧ-инфицированными.
- В анамнезе которых присутствуют сведения о лечении средней, тяжелой формы дисплазии, рака.
- В возрасте с 30 до 65 лет рекомендуется проводить обследование ПАП-тест+тест на ВПЧ раз в пять лет. Если возможности осуществить тестирование на выявление вируса папилломы человека нет, можно обойтись одним ПАП-тестом, что не приветствуется среди медиков. Проводить такое обследование надо каждые три года.
- После 65-летнего рубежа представительницам женского пола нет необходимости проводить скрининг. Если до достижения этого возраста имели место быть дисплазия (средняя, тяжелая степень), аденокарцинома, — надобность в скрининге будет актуальной в течение 20 лет.
- После операционного лечения, в ходе которого все репродуктивные органы были ликвидированы, необходимости проводить скрининг шейки матки нету.
Вирус папилломы человека широко известен среди женщин, ввиду его частого диагностирования у той или иной пациентки, но зачастую он не провоцирует возникновение рака.
Опасность появляется в тех ситуациях, если ВПЧ приобрел хроническую форму. При наличии в женском организме клеток, которые способны переродиться в раковые, для констатации инвазивного рака требуются годы.
Двойное тестирование каждые пять лет благоприятствует балансировке между своевременным устранением малочастотных проявлений рака и сравнительно опасными медпроцедурами (например, забора вещества для изучения). В нововведениях фиксируется, что скрининг, как хирургическая манипуляция, нужен при присутствии высокоонкогенных групп вируса папилломы человека.
Хотя надобность ежегодного проведения ПАП-теста отпала, но визиты к гинекологу не должны игнорироваться. Помимо рассматриваемого недуга существует множество иных болезней, которые нужно своевременно устранять.
Пап-тест, как анализ на рак шейки матки – результаты, расшифровка Пап-теста
Актуальность регулярных мер профилактики в аспекте рассматриваемой болезни заключается в высоких шансах ее ликвидации при выявлении на ранних стадиях. Рак шейки матки – частое заболевание среди представительниц женской части населения в возрасте от 16 до 53 лет. Благодаря регулярным разработкам, которые совершенствуют систему скрининга, своевременное выявление этого недуга не являются проблемой.
Рассматриваемая болезнь зарождается на фоне трансформаций эпителия, которые 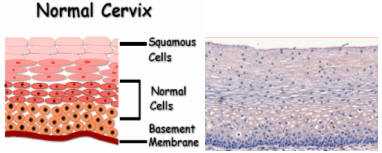
имеют предопухолевую природу. Такие изменения материи шейки матки именуют дисплазиями (CIN). Зачастую имеет место развитие заболевание в зоне стыковки плоской и железистой материи. Первая укрывает внешнюю составляющую шейки, вторая – цервикальный проем.
Если не предпринимать меры в отношении устранения дисплазии, последняя перейдет от легкой к средней стадии, от средней к тяжелой. Такое явление требует контроля со стороны онкогинеколога. Посредством программы скрининга реально обнаружить и ликвидировать указанные изменения до того момента, пока не зародился рак.
Эффективность скрининга прямо пропорциональна его регулярности. Одной из самых продуктивных составляющих указанной процедуры является ПАП-тест. Последний предусматривает предварительное взятие у пациента образца клеточного вещества на поверхности шейки матки, что осуществляется при проведении гинекологического осмотра.
Для указанной процедуры доктор использует влагалищное зеркало, предметное стекло, медщетки, шпатель. Посредством медицинской щетки извлеченный материал размещают на стекле, после чего его доставляют в лабораторию.
Благодаря окрашиванию клеток в разнообразные красители, возможно проследить трансформации, которые произошли в ядрах, цитоплазмах микроклеток. Изначально в лаборатории изучают природу изменений: злокачественная, инфекционная, прогрессирующая. Затем осуществляется анализ тех явлений, которые имеются.
Результаты теста имеют несколько вариаций:
- отрицательный – клетки обладают стандартными параметрами, предраковое состояние не имеет места быть;
- положительный – имеются погрешности в аспекте параметра тестируемых клеток. В таком случае паниковать не следует: указанный результат не является гарантией наличия рака. Опций в отношении аномального результата может существовать несколько. Алгоритм действий при том или ином результате существует:
- ASCUS. Этим понятием обозначены нестандартные для материи шейки матки микроклетки. Возникают они зачастую на фоне воспалительных явлений в указанной части тела. Ликвидировать их можно при устранении воспалительного процесса. Пациентам с таким результатом надо сделать новый ПАП-тест через полгода. Как альтернативная опция подойдет ВПЧ-тест, кольпоскопия;
- ASC-H. Одна из опций нетипичных трансформаций клеток шейки матки, что характеризуются плоской формой. Для подтверждения/исключения масштабного поражения микрочастиц шейки матка требуется проведение кольпоскопии+биопсии;
- LSIL. Здесь имеет место быть мелкие погрешности в аспекте структуры эпителия шейки матки. Такие дефекты зарождаются на фоне распространения ВПЧ, что спровоцировал слабовыраженную дисплазию. Особям женского пола в таком случае следует продублировать ПАП-тест (через 5-6 месяцев), или пройти кольпоспопию+биопсию;
- HSIL. Такой результат означает, что присутствует дисплазия средней/тяжелой степени, карцинома. В редких случаях может произойти регрессирование указанных атипичных явлений, но зачастую такие изменения благоприятствуют формированию рака. Чтобы более детально изучить природу поражений, нужна кольпоскопия с биопсией.
После прохождения биопсии, в зависимости от полученных результатов, доктор определяет дальнейшую схему действия:
- Биопсия констатирует норму. Это значит, что никаких погрешностей в структуре шейки матки нету, пациенту назначают повторное прохождение ПАП-теста через год.
- CIN I. Погрешности присутствуют, но они незначительные, зачастую самоликвидируются без врачебной помощи. Представительницам женского пола предлагают продублировать ПАП-тест через полгода/осуществить кольпоскопию+биопсию.
- CIN II/CIN III. Погрешности имеют выраженный характер, для их устранения нужно лечение. Врачебные манипуляции в отношении такого отклонения нацелены на удаление нетипичных клеток, с целью не допустить их превращение в рак.
Мазок Папаниколау, тест Папаниколау или цитологический мазок (Пап-тест) — тест, с помощью которого можно определить предраковые или раковые клетки во влагалище и шейке матки.
Пап-тест — для определения предраковый или раковых клеток во влагалище и шейке матки (как часто — 1 раз в 3 года), начиная с 30 лет.
В США, скрининг на Пап-тест рекомендуется начинать примерно в возрасте от 21 года до 65 лет. Однако в других странах не рекомендуют тестирование Пап-тест у сексуально активных женщин моложе 30 лет.
Если результаты являются ненормальными, и в зависимости от характера порока, Пап-тест нужно повторить через 6-12 месяцев
Пап-тест в сочетании с обычной программой скрининга вместе с принятыми мерами, способны снизить смертность от рака шейки матки на 80%
Ссылка на исследование:
- www.ncbi.nlm.nih.gov/pubmed/20176693
Пап-тест — для определения предраковых или раковых клеток во влагалище и шейке матки (как часто — 1 раз в 3 года, начиная 30 лет)
Для девочек до 15 лет лучше сделать вакцинацию от Вируса Папиллома Человека. Дело в том, что без папиллома вируса рак шейки матки не возникает. И если сделать прививку, то можно избежать этого вида рака с большой вероятностью. Американское онкологическое общество выпустило новые рекомендации по вакцинации против вируса папилломы человека (ВПЧ).
Ссылки на источники:
Рекомендации по вакцинации против папиллома вируса человека в возрасте до 15 лет.
Ссылка на исследование:
Рекомендуется также у носителей папиллома вируса определись тип вируса, которым заражена девушка (женщина). Если это не 16 или 18 тип, то еще не поздно сделать прививку от 16 и 18 типа. Два типа вируса папиллома человека (16 и 18) вызывают 70% всех случаев рака шейки матки и предраковых патологических состояний шейки матки.
Ссылка на исследование:
- www.who.int/mediacentre/factsheets/fs380/ru
Пап-тест — для определения предраковых или раковых клеток во влагалище и шейке матки (как часто — 1 раз в 3 года, начиная 30 лет). Для девочек до 15 лет лучше сделать вакцинацию от Вируса Папиллома Человека.
Предлагаем Вам оформить почтовую подписку на самые новые и актуальные новости, которые появляются в науке, а также новости нашей научно-просветительской группы, чтобы ничего не упустить.
Рекомендуем ещё почитать следующие статьи:
Будем благодарны, если после прочтения статьи вы оставите свои комментарии. Ваше мнение очень важно для того, чтобы материал блога был более информативным, понятным и интересным. Перед тем, как оставить свой комментарий, прочитайте Политику конфиденциальности
- Светлана М.16.10.2017 в 16:55
После удаления матки по причине рака эндометрия рекомендуют делать цитологический мазок каждые три месяца первый год. По таблице получается, что такой тест вреден , неэффективен и может дать ложноположительный результат в этой ситуации. Дмитрий, или я что-то путаю? Пап-тест и цитологический мазок это разные понятия? И в чем вред теста при удаленной матке?
- Дмитрий Веремеенко16.10.2017 в 17:01
Таблицы относятся к здоровым людям без случаев онкологии матки. Если была онкология, то тактика уже другая
Как еще можно бороться с впч, кроме вакцинации? Мне 38 лет, уже лет 10 в наличии 33 и 58 тип, на этом фоне была дисплазия шейки (лечили аргоно-плазменной абляцией), лейкоплакия (колола лаферон, пила изопринозин и вальтрекс), сейчас опять плоскоклеточная метаплазия. Кроме того, обширный эндометриоз (делала операции — гистероскопию — удаление полипа эндометрия и лапароскопию -удаление эндометриоза и узла в полости матки). Такое безобразие, как это можно прекратить? Читала, что лаферон бесполезен в отношении этих вирусов, хотя мой врач говорит, что нужно опять делать уколы.
- Дмитрий Веремеенко26.08.2019 в 17:34
Если вирус уже есть, то он будет с человеком навсегда. И ничто пока не может его убрать.
Страницы и ответы в комментариях данного ресурса не представляют собой медицинскую услугу, а вопросы и комментарии пользователей оцениваются с точки зрения анализируемой в статьях информации и представляют собой деперсонализированные выводы из анализируемых публикаций — не представляют собой клинические рекомендации.
- Я ндекс.Кошелек 410012847316235
- Карта в Сбере ( рубли ): 4817 7602 3256 2458 (МАЙЯВИ Ч.)
- PayPal[email protected]




- Всё началось в 2005 году, когда учёными было замечено, что один из видов млекопитающих никогда функционально не стареет — это был "голый землекоп".
- До 2005 года люди поиском таких животных просто не занимались. С детства каждый из нас привык к мысли, что всех живых существ в этом мире ожидают старость и смерть. Многие годы мы принимали старение за норму и не замечали, что вокруг живёт много животных, которые функционально не стареют, имеют высокую продолжительность жизни и умирают функционально молодыми: голый землекоп, летучая мышь, гренландский кит, крокодил, азиатский слон, галапагосская черепаха, акула, карп и морской окунь, гидра, морской ёж, моллюск арктика исландика, многие виды птиц.
- Именно после 2005 года в возможность остановить процесс функционального старения человека, радикально увеличить продолжительность жизни поверили многие учёные геронтологи.
Целевая группа по профилактическим услугам Соединенных Штатов (USPSTF) опубликовала новые рекомендации по скринингу шейки матки для диагностики рака.
Рекомендации нового метода диагностики рака шейки матки
Согласно последним рекомендациям частота обследований изменяется и ежегодные ПАП-тесты уходят в прошлое. Введенная 75 лет назад эксфолиативная цитология, широко известная как тест Папаниколау, является золотым стандартом скрининга шейки матки. В текущем выпуске журнала JAMA независимая группа экспертов в области первичной медико-санитарной помощи и профилактики обновляет свои рекомендации для диагностики рака шейки матки с одним важным дополнением. Ученые рекомендовали метод диагностики рака шейки матки, который не включает Пап-тест.
Почти все случаи рака шейки матки вызваны онкогенным типом ВПЧ. Рак шейки матки является четвертым по распространенности раком среди женщин во всем мире. В 2012 году 10% женщин в США в возрасте от 21 до 65 лет (около 8 миллионов женщин) сообщили, что за последние пять лет не проходили диагностику на рак шейки матки. С 2012 по 2016 год продолжалось снижение числа женщин, проходящих диагностику. Кроме того, через 10 лет после одобрения первой вакцины против ВПЧ в США только 43% подростков (50% девочек и 38% мальчиков) были в курсе рекомендаций по вакцинации против ВПЧ, по сравнению с 88%, которые знали о вакцинации против столбняка, дифтерии и коклюша.
Материалы и методы обследования
Акушер-гинеколог Ли А. Лирман (Lee A. Learman), сотрудник медицинского колледжа Шмидта при Атлантическом Университете Флориды (Florida Atlantic University’s Schmidt College of Medicine), является автором исследования. Лирман с соавтором исследования Франциско А. Р. Гарсия (Francisco A.R. Garcia), который является сотрудником Онкологического Центра при Университете Аризоны (University of Arizona Cancer Center), создают новые рекомендации для диагностике рака шейки матки, которые полезны как врачам, так и пациентам.
Новые рекомендации заключаются в том, что женщинам в возрасте от 21 до 29 лет необходимо проходить скрининг на рак шейки матки каждые три года только с помощью ПАП-теста. Эта рекомендация остается неизменной с 2012 года. Для женщин в возрасте от 30 до 65 лет рекомендован скрининг каждые пять лет. Как вариант, врачи также рекомендуют анализ на ВПЧ и ПАП-тест проводить совместно каждые 3 года.
Результаты научной работы
Женщинам в возрасте от 30 до 65 лет впервые предоставлена возможность прохождения скрининга с помощью теста hrHPV и ПАП-теста вместе каждые пять лет, чтобы удлинить интервал скрининга. Согласно рекомендациям 2018 года, в дальнейшем анализ hrHPV можно сдавать без проведения ПАП-теста каждые пять лет.
Совместная диагностика лучше, чем тестирование hrHPV при выявлении предраковых заболеваний. Но это связано с диагностическими процедурами, которые могут приносить дискомфорт пациенту и требуют материальных затрат. Пап-тесты обнаруживают изменения в цервикальных клетках, которые могут указывать на наличие предраковых или раковых заболеваний, тогда как тесты на ВПЧ обнаруживают генетический материал или ДНК типы высокого риска в образцах шейки матки.
Выводы

Приглашаем подписаться на наш канал в Яндекс Дзен
Злокачественное новообразование в тканях шейки матки на начальном этапе формирования протекает без выраженных симптомов. Болезнь порой находится в организме в течение длительного времени и не проявляется. Первые признаки заметны на 3-4 стадии, когда шанс на полное выздоровление снижается. Выявить рак на ранних стадиях удаётся при помощи лабораторных и инструментальных методов диагностики. Врачи советуют проходить регулярные осмотры у гинеколога, чтобы обнаружить заболевание на 1-2 стадии.
Что такое рак шейки матки
Женский организм считается уникальным из-за множества функциональных особенностей. Репродуктивная система уязвима перед негативными факторами, что требует дополнительных профилактических мер и контроля патологических процессов. Рак шейки матки занимает третье место по частоте выявления. Формируется болезнь у женщин репродуктивного возраста – после 30-35 лет.
Патология развивается в 5 стадий:
- На нулевой стадии происходит зарождение аномальной клетки. Злокачественный процесс протекает на поверхности цервикального канала. Опухоль ещё не сформирована.
- На первой стадии образуется новообразование с размерами 3 – 40 мм. Раковые патогены способны прорастать в глубокие слои эпителия. Симптомы на указанном этапе отсутствуют.
- На второй стадии опухоль увеличивается в размерах до 60 мм и прорастает в маточное тело. Легко визуализируется при обследовании шейки. Симптомы иногда присутствуют в лёгкой форме, но обычно отсутствуют.
- На третьей стадии новообразование покидает область шейки – поражает нижний отдел влагалища, стенки малого таза и лимфатические узлы, что сказывается на мочевыделении. Узел продолжает расти в объёмах. Болезнь протекает на фоне выраженных симптомов. Метастазы даигностируются в близлежащих органах, не затрагивая отдалённые.
- Четвёртая стадия характеризуется резким ухудшением самочувствия пациентки из-за массового поражения организма метастазными ростками. Опухоль относится к неоперабельным, применяется паллиативное лечение для купирования неприятных симптомов.
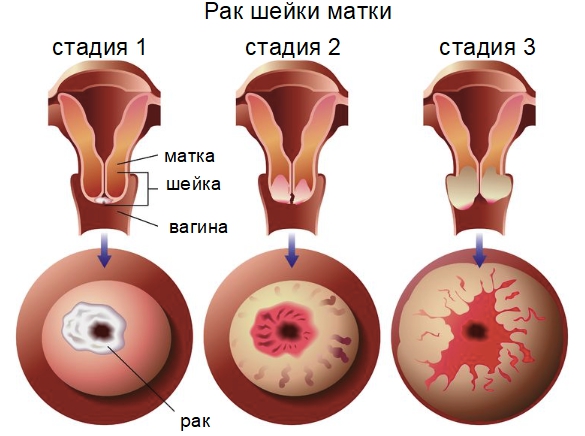
Рак на ранних этапах формирования легко поддаётся терапевтическим курсам, что выражается высоким процентом полного выздоровления. На 3-4 стадии шанс на выздоровление снижается. Самостоятельно определить болезнь на ранних сроках сложно. Первый признак обычно появляется на 3 стадии, когда есть метастазы в соседних тканях. Выявить онкологический процесс возможно при помощи диагностических манипуляций в поликлинике. Врачи настаивают на регулярном обследовании организма – это позволит обнаружить опухоль на 1-2 стадии, где отмечается высокий шанс на выздоровление.
Причины развития рака шейки матки
Точной причины развития онкологии врачам пока не известно. Выделяется ряд факторов, способных спровоцировать болезнь:
- в организме присутствует вирус папилломы человека (ВПЧ);
- приём контрацептивов на основе гормонов в течение длительного времени;
- наследственная предрасположенность;
- женщина старше 30 лет;
- частая смена сексуальных партнёров;
- начало интимной жизни до 18 лет повышает риск развития опухоли;
- отсутствие интимной гигиены;
- злоупотребление алкогольными напитками и никотином;
- частые роды;
- многократное прерывание беременности.
Считается, что рак шейки матки вызывает сочетание ряда факторов, негативно влияющих на организм женщины. Поэтому исключение единственного фактора не поможет предотвратить болезнь. Требуется комплексный подход.
Признаки патологии
Рак шейки входит в перечень опасных патологий из-за отсутствия симптоматики в течение длительного времени. Вылечить болезнь полностью удаётся на начальных этапах. Дальнейшее развитие онкологии снижает шанс на выздоровление. При наличии подобных признаков нужно обратиться к врачу.
Онкология проявляется перечисленными симптомами:
- человек ощущает общую слабость;
- наступает быстрая утомляемость без серьёзных физических нагрузок;
- меняется структурный состав крови – развивается анемия;
- температура тела поднимается до 37-38 градусов;
- появляются посторонние выделения из влагалища белого оттенка с неприятным запахом;
- увеличивается период менструации;
- болевые ощущения в области малого таза;
- проблемы с мочевыделением, сопровождающиеся болью;
- расстройство кишечной перистальтики – диарея сменяется длительным запором.
При появлении подозрительных симптомов нужно сразу обратиться к врачу и пройти обследование. Самостоятельное лечение может привести к развитию серьёзных осложнений.
Диагностические процедуры для выявления заболевания
Главной причиной рака шейки матки считается папиллома, присутствующая в организме. Особо опасным является вирус 16 и 18 типа. При подозрении на рак у женщин берут анализы на присутствие вируса папилломы.
При каждом онкологическом процессе в крови присутствуют специфические антигены. Определённый онкомаркер показывает тип заболевания. Анализ на рак шейки матки называется исследованием крови на антиген SCC. Чем выше уровень онкомаркера, тем запущеннее болезнь. Анализ помогает определить стадию онкологии и скорректировать курс терапии. Кровь сдают повторно во время лечения, чтобы выявить эффективность терапии. Рецидив выявляется при дальнейшем повышении показателя.
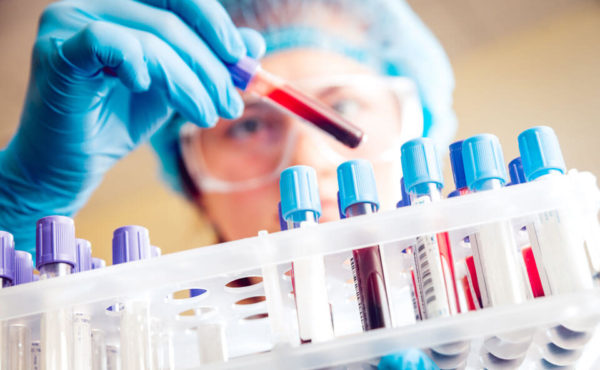
Но врачи не считают этот анализ точным в установлении диагноза, т.к. показатель может повышаться не только из-за онкологического образования на тканях шейки, но и по другим причинам. Спровоцировать увеличение уровня способны заболевания дыхательной системы, органов малого таза и другие. Женщине назначаются дополнительные процедуры, которые подтвердят или опровергнут присутствие рака. Кровь исследуют на антиген при подтвержденном диагнозе в течение всего лечебного курса – это помогает контролировать терапию и при необходимости проводить корректировку.
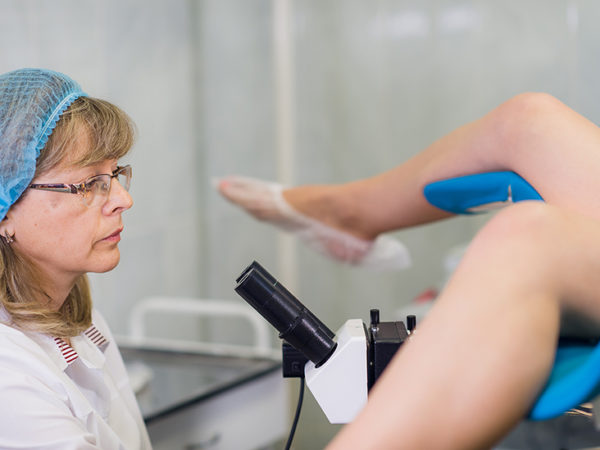
Для процедуры требуется взять мазок с поверхностных слоев шейки. Цитология – это простой и точный анализ, который помогает выявлять злокачественную опухоль с другими патологиями. Процедура безопасна и безболезненна. Здесь выявляется аномальная клетка, которая мутирует и становится раковой. Чем раньше обнаружен такой патоген, тем быстрее можно начать лечение, что гарантирует полное выздоровление.
Анализ делают на плановом осмотре у гинеколога. Врач проводит тщательную чистку поверхности влагалища и при помощи специальной щётки берёт некоторое количество биологического материала. Всё помещается на стекло и передается лаборанту.
В лаборатории полученный материал исследуется под микроскопом на специальном стекле. Расшифровка анализа может занимать около 7 дней. При помощи жидкостной цитологии исследуются размеры клеток и схема расположения. Полученные результаты передаются лечащему врачу для дальнейшего лечения.
Процедура помогает обнаружить болезнь на ранних сроках формирования. Поэтому врачи рекомендуют проходить анализ 1-2 раза в год. Дополнительно манипуляции назначают при следующих факторах:
- в ближайшее время планируется беременность;
- произошел сбой в менструальном цикле;
- женщине поставили диагноз – бесплодие;
- при наличии нескольких половых партнёров;
- диагностировано несколько заболеваний, способных спровоцировать рак – генитальный герпес, кондиломы и т.д.;
- шёл приём гормональных контрацептивов в течение длительного периода времени;
- присутствуют посторонние выделения из влагалища;
- врач подозревает онкологическое образование в тканях шейки.
Анализ эффективен в обнаружении вируса папилломы и онкологического процесса. Результатов может быть два:
- Нормальный говорит об отсутствии патологических клеток и других структурных нарушений в области шейки.
- Патологический устанавливается при выявлении клеток с мутацией в хромосомном наборе, что может стать причиной заболевания.
Преимуществами процедуры считаются аспекты:
- Простота забора биологического материала.
- Качество материала сохраняется в течение долгого времени, что позволяет транспортировать до лаборатории без трудностей.
- Можно сделать монослойный мазок.
Недостатком манипуляции является невозможность определить воспалительные процессы из-за удаления клеток лейкоцитарной группы. Для этого требуется дополнительно делать мазок на онкоцитологию.
Исследуют больной орган при помощи кольпоскопа. Аппарат имеет несколько увеличительных стекол с разным разрешением. Маточное тело, шейка и цервикальный канал исследуется гинекологом, что помогает обнаружить проблемные участки со структурными изменениями в тканях. Наличие мутаций на конкретных участках говорит о присутствии предракового состояния в шейке или онкологического новообразования.
Процедура считается высокоинформативной в вопросе исследования органов малого таза женщины. Кольпоскоп позволяет увеличивать исследуемую область в несколько раз, чтобы изучить подробно подозрительную зону. При подозрении на рак шейки матки эта процедура назначается как уточнение для предварительного диагноза. Проводить манипуляции рекомендуется вскоре после менструального цикла, но до начала овуляций.
Диагностика кольпоскопом считается безопасной, после проведения нет побочных эффектов. Но есть несколько противопоказаний, когда не стоит проводить исследование:

- в течение 1-2 месяцев после рождения ребёнка;
- после искусственного прерывания беременности запрещено до 1 месяца;
- после хирургического вмешательства на тканях шейки матки требуется выждать 2-3 месяца;
- в период менструального цикла или других маточных кровотечениях;
- диагностирован воспалительный процесс в матке или шейке с гнойными выделениями.
При отсутствии подобных факторов процедура проводится в штатном расписании с согласованием с лечащим врачом.
Цервикальный канал можно исследовать при назначении гистероскопии или цервикоскопии. Обследование проходит амбулаторно. Пациентке вводят перидуральное или общее анестезирующее вещество, чтобы исключить болезненные ощущения и дискомфорт во время манипуляций.
Для исследования применяют специальный аппарат – гистероскоп, который является фиброоптическим зондом. Он вводится во влагалище и закрепляется при помощи специальных крепежей. Через зонд внутрь вводятся различные манипуляторы, требующиеся для обследования. Врач получает биологический материал из тканей цервикального канала и исследует в лаборатории.
Биопсия заключается в исследовании полученного участка ткани из проблемной зоны под микроскопом с высоким разрешением. Материал получают во время кольпоскопии или гистероскопии. Назначается процедура для обследования клеток на предмет злокачественности. После исследования врач может оценить состояние женщины и определиться с курсом терапии. Различают несколько разновидностей манипуляции.
Кольпоскопическая биопсия может быть проведена во время планового осмотра у гинеколога при помощи специального оборудования – кольпоскопа. Во влагалище вводится кольпоскоп и после при помощи манипулятора отщипывают подозрительный участок ткани. Женщина не испытывает дискомфорта или других каких-то болевых ощущений, поэтому не требует анестезии.
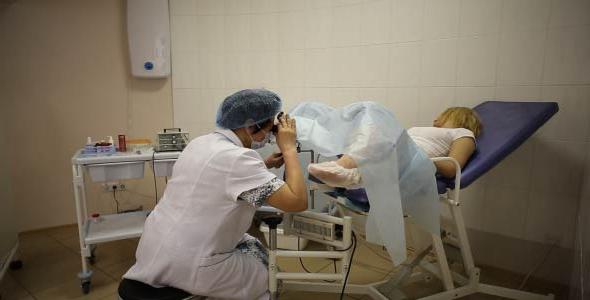
Эндоцервикальная биопсия заключается в соскабливании больной ткани с небольшого участка шейки. Во время проведения манипуляции используют специальный гинекологический инструмент – кюретку.
Клиновидная биопсия проводится перечисленными методами:
- Петлевая эксцизионная биопсия отличается высокой травматичностью, что сопровождается формированием остаточных рубцов на шейке. Врач вводит петлевидный манипулятор, пропускающий электрический ток. Происходит отслаивание больной ткани, которая затем отправляется в лабораторию для изучения.
- Криоконизация заключается в использовании жидкого азота вместо электрического тока для отслаивания патогенной ткани. По манипуляциям процедура похожа на петлевую эксцизионную биопсию.
- Радиоволновая конизация – это забор биологического материала с использованием радиоволнового ножа.
Биопсия считается более информативным методом в отличие от онкоцитологии и кольпоскопии. Назначают исследование только при наличии серьёзных подозрений на возможные патологии онкологического характера.
При беременности некоторые процедуры противопоказаны для проведения. Плохой анализ крови, показывающий высокий уровень антигена, требует дополнительного исследования. В этом случае эффективным становится ультразвуковое обследование органов малого таза.
Различают три вида процедуры: трансректальная, трансвагинальная и трансабдоминальная. Специальный датчик вводится через прямую кишку. Поэтому предварительно проводят очищение кишечника с использованием клизмы. Исследование органов через брюшную стенку требует предварительно выпитого большого количества жидкости – 1-2 литра.
На монитор выводятся данные c датчика – изучаются внешний вид поверхностного слоя шейки, проходимость и эхогенность проходов. На присутствие онкологии указывают округлая форма шейки, неровная структура эпителия, патологическое отклонение от маточного тела.
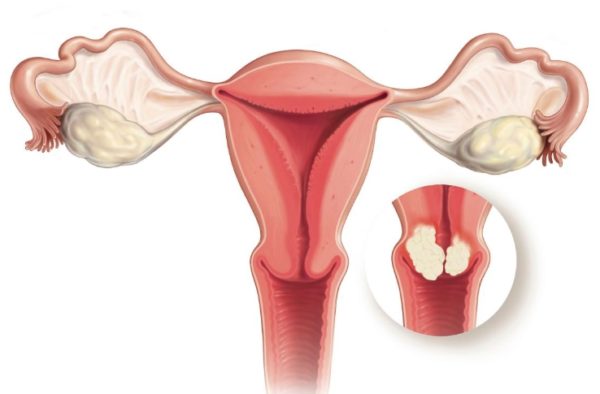
Онкологический процесс на четвёртой стадии считается неоперабельным. Чтобы определить площадь распространения метастазов по организму, назначается цистоскопия. При помощи процедуры можно выявить вторичные очаги в тканях мочевого пузыря, кишечника и других органов.
Это помогает определиться с лечебным курсом. После облучения радиоактивными веществами проводится повторное обследование цистоскопии, что позволяет установить эффективность курсов. Ректоскопия проводится при подозрении клеток карциномы в тканях прямой кишки. Процедура проходит по той же схеме, что и цистоскопия.
Процедура заключается в заборе мазка из цервикального канала шейки матки. Материал получают при помощи одноразовой мягкощетинистой щёточки. Кисточка вводится в цервикальный канал, и врач совершает вращательные действия для получения материала с поверхностного эпителия.
Полученный материал переносят на медицинское стекло и помещают в микроскоп для дальнейшего изучения. Щёточка помещается в специальный контейнер и направляется в лабораторию по изучению заболеваний вирусного характера.
Подготовка к диагностическим манипуляциям
Каждое исследование требует дополнительной подготовки. Это увеличивает достоверность обследования и точность диагноза. Нарушение рекомендаций врача приводит к искажению результатов анализов. Поэтому нужно выполнить все назначения, тогда не придётся проводить исследование повторно. Все манипуляции нельзя проводить в период менструаций, рекомендуется дождаться прекращения цикла.

Женщине требуется выполнить список правил:
- сексуальный контакт должен быть за 2-3 дня до процедуры;
- запрещается проводить спринцевание;
- использование мазей и свечей нужно согласовать с врачом – применение лекарственных препаратов лучше прекратить;
- приём противовоспалительных медикаментов с контрацептивами с гормональным содержанием запрещается;
- за 3-4 дня нужно исключить использование тампонов;
- питание нужно составить из простых продуктов, без содержания животных жиров, углеводов;
- запрещается употреблять алкоголь за 5-7 дней;
- за 1-2 дня рекомендуется отказаться от средств интимной гигиены, лучше использовать простую воду.
При выполнении всех рекомендаций врача результаты анализов будут достоверными. Некоторые обследования проводятся только платно. В бесплатный перечень услуг входят не все манипуляции. Стоимость анализа на онкомаркеры начинается от 1350 руб. Жидкостная цитология стоит примерно 850 руб., кольпоскопия – в пределах 1500 руб. Самой дорогой процедурой считается биопсия – 2500 руб.
Медицина постоянно развивается, учёные находят новые методы диагностики, способные выявить опасные заболевания на ранних сроках формирования. Есть масса разных процедур, которые не требуют серьёзных затрат и сложных манипуляций по исследованию. Не стоит отказываться от плановых осмотров у гинеколога – это поможет определить рак на 1-2 стадии. Болезнь без наличия метастазов легко поддаётся лечению и гарантирует полное выздоровление.
Читайте также:


