Тень у онколога что это
Итак, опухоль выявлена. Вдохнули-выдохнули, попросили о поддержке близких. И действуем по следующему алгоритму.
Почему и зачем?
Во-первых, это необходимо для статистического учета, из которого планируется финансирование каждого региона по количеству наблюдаемых и вновь выявленных онкологических больных.
Во-вторых, для личной уверенности в том, что вы бесплатно будете обеспечены дорогими исследованиями, лечением и динамическим наблюдением в последующие годы. А при необходимости – и крайне недешевыми таргетными препаратами или недоступными без онколога специальными обезболивающими средствами.
Безотлагательно – это не прямо завтра, но и не откладывая на пару месяцев.
Почему и зачем?
Важно!Стартовое обследование в обязательном порядке должно включать в себя:
КТ (компьютерную томографию); комплексное УЗИ (щитовидной и молочных желез с регионарными лимфатическими узлами, органов брюшной полости и забрюшинного пространства с парааортальными лимфатическими узлами, органов малого таза с тазовыми, подвздошными и паховыми лимфатическими узлами); радиоизотопное исследование костей скелета (сцинтиграфию скелета); МРТ головного мозга.
По возможности также необходимо сделать МСКТ (мультиспиральную компьютерную томографию) всего тела с контрастированием и ПЭТ КТ (позитронно-эмиссионную томографию).
А именно – укреплять свой иммунитет для борьбы с раком.
Почему и зачем?
Во-первых, для того, чтобы опухолевые клетки медленнее размножались. Чем выше у здоровых клеток способность вырабатывать собственный интерферон, тем лучше организм противостоит разрастанию опухоли и появлению метастазов. Если эта возможность снижена, необходимо поддерживать организм готовыми интерфероновыми препаратами. В своей клинической практике я часто использую, например, виферон в виде свечей как дополнительное лечебное средство. Оно обеспечивает противоопухолевую активность, противовоспалительное и детоксикационное действие, лучшую переносимость агрессивных лекарственных средств и снижение лучевых реакций у пациентов, перенесших или получающих лучевую терапию. Свечи с интерфероном особенно показаны при раке шейки матки и яичников, раке почки и предстательной железы, раке толстой кишки, печени и поджелудочной железы, молочной и щитовидной желез, лимфоме. В некоторых СМИ сегодня есть информация о том, что интерфероны вызывают рак. Но это в корне неверно: интерфероны, наоборот, используются во всем мире для лечения онкологических заболеваний.
Почему и зачем?
Во-первых, для того чтобы использовать для лечения самые современные и эффективные препараты. Скажем, в последние годы активно развивается иммунотерапия злокачественных опухолей моноклональными антителами. Это дорогостоящие препараты, имеющие очень четкие показания к применению. Кстати, для того чтобы получать не только нужную информацию, но и сами подобные лекарства, и необходимо встать на учет к районному онкологу.
Почему и зачем?
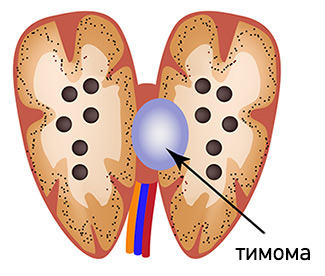
Тимома — это общее название для группы опухолей вилочковой железы (тимуса). Чаще всего они носят доброкачественный характер. На долю злокачественных опухолей приходится около 30% тимом. Выраженность клинической картины может быть самой разной, от бессимптомного течения до выраженной миастении и симптомов компрессии органов средостения.
Вилочковая железа частично находится в нижней части шеи, частично — в верхней части средостения. В органе выделяют два типа тканей — эпителиальную (железистую), которая отвечает за синтез тимических гормонов, и лимфоидную, которая представлена Т-лимфоцитами различной степени зрелости.
Таким образом, тимус является уникальным органом, который с одной стороны является железой внутренней секреции, а с другой — органом иммунной системы. В норме вилочковая железа проявляет активность в детском возрасте, играет роль депо Т-лимфоцитов и координирует работу эндокринной и иммунной систем. По мере взросления, тимус замещается жировой тканью. И у людей старше 50 лет сохраняется только 10% активных клеток.
- Причины возникновения тимомы
- Виды тимомы
- Стадии тимомы
- Диагностика тимомы
- Симптомы злокачественного новообразования вилочковой железы
- Лечение тимомы
- Последствия удаления тимомы
- Прогнозы выживаемости
Причины возникновения тимомы
Причины возникновения тимомы неизвестны. Предполагается, что в этом процессе могут принимать участие следующие факторы:
- Нарушения в эмбриональном периоде развития.
- Нарушение синтеза тимопоэтина.
- Нарушение иммунных механизмов.
- Инфекционные заболевания.
- Воздействие ионизирующего излучения.
- Травматические повреждения органов средостения.
- Некоторые аутоиммунные и эндокринные патологии: синдром Иценко-Кушинга, диффузный токсический зоб, миастения и др.
Виды тимомы
Единой классификации тимом на сегодняшний день нет, ввиду большого разнообразия опухолей, развивающихся в вилочковой железе. В 1999 году ВОЗ предложила морфологическую классификацию, в основе которой лежит соотношение лимфоцитарных и эпителиальных клеток. По этой классификации выделяют 6 видов опухоли:
- Тимома типа А — опухолевая ткань представлена дифференцированными клетками без признаков атипии, практически всегда отграничена от окружающих тканей капсулой. Клетки веретенообразные или овальные. Это благоприятный, доброкачественный вариант тимомы, 15-летняя выживаемость при которой составляет 100%.
- Тимома типа АВ морфологически схожа с типом А, но имеются единичные очаги патологических лимфоцитов.
- Тимома типа В — в опухолевой ткани преобладают дендритные и эпителиоидные клетки. Тип В будет разделяться в зависимости от соотношения эпителиальных и лимфоидных клеток, а также от выраженности их атипизма.
- Тимома типа В1 (преимущественно кортикальный тип). По структуре напоминает кортикальный слой вилочковой железы, очаговыми вкраплениями медуллярных клеток.
- Тимома типа В2 (кортикальный тип). В ткани опухоли имеются эпителиальные клетки с признаками атипии и везикулами в ядре.
- Тимома типа В 3 (эпителиальный тип). Опухоль представлена атипичными эпителиальными клетками. Некоторые авторы расценивают ее как высокодифференцированный рак вилочковой железы.
- Тимома типа С — рак тимуса. Представлен разнообразными гистологическими типами рака — светлоклеточный, плоскоклеточный, веретеноклеточный и др. Склонен к агрессивному течению, прорастает в соседние органы, дает метастазы в печень, кости и лимфатические узлы.
Тимомы типа А, АВ и В1 относят к доброкачественным новообразованиям тимуса, тип В2 и В3 — это злокачественные тимомы с относительно благоприятным течением, когда при своевременном обращении возможно полное излечение и 20-летняя продолжительность жизни составляет 40-60%. Тип С называют карциномой тимуса 2-го типа. Как мы уже говорили, это агрессивная опухоль, склонная к быстрому росту и метастазированию.
Стадии тимомы
Для характеристики распространения тимомы применяется классификация Masaoka-Koga. В ее основу положена оценка вовлеченности тканей и органов средостения, а также наличие лимфогенных и гематогенных метастазов.
- 1-2 стадия тимомы — опухоль прорастает за пределы своей капсулы, затрагивает плевру и клетчатку средостения.
- 3 стадия тимомы — опухоль прорастает в перикард, затрагивает легкое или магистральные сосуды, находящиеся в средостении.
- 4А стадия — имеется опухолевая диссеминация по плевре или перикарду.
- 4В стадия — имеются лимфогенные или гематогенные метастазы.
Диагностика тимомы
Заподозрить наличие опухоли можно по характерным клиническим симптомам, после чего пациент направляется на диагностические исследования. Рентген грудной клетки является неспецифическим методом диагностики и позволяет только увидеть расширение тени средостения.
Компьютерная томография с контрастированием — более информативный метод. Он позволяет получить информацию о наличии новообразования, определить его злокачественность, и даже дифференцировать его природу — отличить тимому от лимфомы и др. МРТ не является рутинным методом диагностики тимом, но может использоваться по показаниям, например, при наличии у пациента аллергии на йодсодержащий контраст, применяемый при КТ.
Окончательный диагноз выставляется после морфологического изучения опухолевой ткани. Как правило, ее получают после радикальной операции. Если это невозможно, рассматривают вариант проведения биопсии. Для этого может использоваться толстоигольная или хирургическая биопсия, которая проводится во время лапароскопических операций. Морфологическая верификация необходима для подбора оптимального метода лечения.
Симптомы злокачественного новообразования вилочковой железы
Какое-то время злокачественная опухоль вилочковой железы может протекать бессимптомно. На данном этапе обнаруживается случайно, при проведении обзорной рентгенографии грудной клетки или флюорографии. По мере развития процесса, будет возникать и нарастать неспецифическая симптоматика, которая связана с локальным воздействием опухоли на органы груди и средостения:
- Кашель.
- Боль в области груди.
- Одышка. Она может быть результатом компрессии органов дыхания, или миастенического синдрома, при котором наблюдается слабость мышц из-за нарушений нейромышечных связей.
- Синдром верхней полой вены — нарушение венозного оттока от головы и плечевого пояса из-за компрессии верхней полой вены. Проявляется цианозом кожи и отечностью верхней половины тела, а также расширением вен.
- Нарушение иммунной системы. Тимус является органом, в котором проходят определенные стадии своего развития Т-лимфоциты. При опухолевых процессах происходит нарушение их дифференцировки, что чревато развитием иммунодефицитов или аутоиммунных заболеваний. Самым частым из них является миастения — нарушение нервно-мышечной проводимости, развивающейся из-за воздействия антител на рецепторы ацетилхолина. При этом возникает мышечная слабость и патологическая утомляемость. Миастения характерна для типа лимфом В1-В3 и С.
- Аплазия костного мозга.
- Повышение температуры тела и ночные поты. Эти симптомы затрудняют дифдиагностику, поскольку более характерны для лимфом.
- На поздних стадиях присоединяется канцерогенная интоксикация: общая слабость, потеря аппетита, снижение массы тела.
Лечение тимомы
Лечение доброкачественной тимомы и злокачественной тимомы 1-2 стадии подразумевает хирургическое удаление вилочковой железы. Операция может быть выполнена в следующем объеме:
- Тотальное удаление тимуса вместе с окружающей жировой клетчаткой и лимфатическими узлами.
- Расширенное удаление тимуса — помимо вышеперечисленного объема, проводится еще резекция плевры и полное удаление переднестернальной жировой клетчатки.
При местно-распространенных злокачественных тимомах есть вероятность невозможности проведения радикального вмешательства, поэтому лечение рекомендуют начинать с адъювантной терапии. Обычно используется индукционная химиолучевая терапия с препаратами: циклофосфамидом, доксорубицином и цисплатином.
Объем операции будет зависеть от того, какие органы вовлечены в процесс. Может потребоваться резекция легочной ткани, перикарда, протезирование крупных кровеносных сосудов. Такие операции проводятся только на базе специализированных центров, в которых созданы условия для обширных вмешательств на органах грудной клетки. Для уменьшения развития рецидивов проводят послеоперационную лучевую терапию. При неоперабельных опухолях, ключевым методом лечения является химиолучевая терапия.
Последствия удаления тимомы
У пациентов, перенесших удаление вилочковой железы, есть риск развития миастенического криза — грозного состояния, при котором нарушается нервно-мышечная проводимость, из-за чего развивается сильная слабость мышц, сопровождающаяся параличами, нарушением дыхания и глотания. В тяжелых случаях возможен летальный исход. Для лечения пациентов применяется искусственная вентиляция легких и антихолинэстеразные препараты длительными курсами.
Прогнозы выживаемости
Прогнозы зависят от гистологического вида тимомы. При доброкачественных тимомах результаты лечения благоприятны, например, при типе В1 20-летняя выживаемость составляет около 90%. У пациентов со злокачественными вариантами тимомы прогноз будет зависеть от стадии распространения опухоли. При 2 стадии 5-летний рубеж переживают около 90% больных, при 3 стадии до 70% и при неоперабельных опухолях только 10%.
Всем привет.
месяц назад заметил лимфоузлы узлы на шее слева, через неделю они опухли, заметил, когда стало шею больно поворачивать. Симптомов орви не было.
Через пару дней они уменьшились, но не прошли до конца.
Спустя месяц, один из них немного увеличился.
Был у врача сдал клинический анализ крови( все в норме) сделали узи показало узлы на шее по 10х3мм слева и 9х6мм справа и подчелюстные по 15х11мм, врач сказал, что не похоже на их узлы и отпустил.
Прочитав истории, я понял, что диагностика намного глубже должна быть. Подскажите какие исследования ещё пройти?
И были ли у вас лимфоузлы на шее, которые долго не проходили?
Очень переживаю, что это онкология.
Это самая любая инфекция, может у тебя просто волчанка триппер, не переживай так
А это значит не симптом?
Были на голове и шее, сразу и много. Прошло через несколько месяцев. Ну и вообще, поменьше читать медицинской литературы, чтобы Medical student syndrome не заработать (а то так можно и до ВИЧ'а, досомневаться)
Да, на шее сзади. Никакой простуды и вообще дело летом было. Ну, правда, насчёт ангины не скажу, у меня миндалины ещё в детстве удалили, так что мог просто не заметить.
Ну не рекордного размера, (не с яблоко), но где-то по 3 сантиметра самые большие на шее и голове.
Да, в то время была
Сделать КТ, понять связь. Не хочется, конечно, пугать, но у меня была девочка с похожим случаем, но у неё ещё и подмышечные узлы нормально так увеличены были. Без температуры, без других симптомов. Сделали обычное КТ, нашли центральный онко - отправили на ПЭТ. Организм штука сложная, не угадаешь что от чего.
Надеюсь у вас всё обойдётся.
Центральный рак лёгкого. Злокачественная опухоль, которая поражает крупные и средние бронхи
У знакомого (царство ему небесное) была лимформа.
Сначала полгода была слабость, потливость по ночам, потеря веса, и только потом лимфоузлы стали пухнуть.
сходите к лору. а он если надо пошлет вас к стоматологу)
Зубы проверь. Вялотекущая гранулема - та ещё сука.
Повторяю - проверь зубы. Лимфоузлы воспаляются даже от прыща на жопе.
да госпади, человек хочет паниковать, а не искать решение. оставим его без наших тупых советов, ведь бессимптомных то болезней в его мире нет!
сходите к лору - это его поле. и я сказал, что при необходимости он вас направит к стоматологу. онколог может рассуждать с сигарой в зубах о тщетности бытия сколько угодно, ведь он не ответственен за вас в данный момент.
У меня нет симптомов орви. Горло не болит, кашля нет.
Зубы не могут влиять на узлы на шее.
Я не врач и совершенно не знаю, что у вас, но хорошо при увеличении гланд работает Люголь (спрей или пальцем мазать)
Я и лимфома. Часть 6. Лучи

До застывания масса, из которой изготавливается маска, весьма пластичная, приятная на ощупь. Многим маску растягивают на уровне носа и рта – мне подошли, так сказать, заводские настройки. Маска фиксирует пациента к столу в аппарате ЛТ. Маска не защищает органы и ткани от воздействия ЛТ. Как по мне, врачу удобнее с маской чем без нее – на укладку пациента тратится меньше времени. И пациенту спокойно, ведь лучи ударят в обозначенную цель - в этом особенность линейника, поскольку прилегающие зоны повреждаются значительно меньше, чем это было на аппартах ЛТ более старших поколений.
После застывания на маске расставили крестики – пометки для аппарата ЛТ. Стоит отметить, что еще на консультации доктор забрала у меня все диски ПЭТ-КТ для определения зон облучения. Сама процедура занимает относительно немного времени.

Первые два сеанса маска немного мешала, потом я к ней привыкла. У меня было несколько перерывов на длительные выходные (как раз Пасха и Первоймай), один сеанс сместился из-за поломки линейника, но это не критично.
Процедура облучения длится от силы 15 минут. Из лучевых реакций я получила небольшой ожог на шее и ключицах, будто поджарилась на солнышке, хотя постоянно смазывала зону облучения Пантенолом. Лейкоциты не падали – Зарсио колоть не пришлось. Во избежание ожога пищевода врач назначила пить оливковое масло. Самочувствие оставалось хорошим.
Сеансов было назначено 15 с общей лучевой нагрузкой в 30 Грей. Через три месяца после окончания ЛТ положено сделать контрольную ПЭТ-КТ. Мой контроль назначен на август.
Больше всего на свете я хочу длительной стойкой ремиссии. Сейчас, спустя полтора месяца после лучей и три месяца после химии, моя жизнь вернулась в прежнее русло. Разве что на работу я так и не вышла – скоро пойдет пятый месяц удаленки. Раз в две недели я сдаю анализ крови – лейкоциты давно выровнялись, гемоглобин и прочие показатели в норме. Только лимфоциты пошаливают.
Я перестала жестко ограничивать себя в еде и вернула дохимический вес (во время химиотерапии я похудела на 4 килограмма, хотя с виду – на все 15). Чувствую себя хорошо, но на улицу продолжаю выходить в маске – перспектива умереть от короны меня не прельщает. С марта-месяца не ношу парик – в Киеве я не стеснялась выйти на улицу лысой, а сейчас просто уже нет необходимости. Кудряшек, по всей видимости, не будет)))
Мне кажется, что я осталась прежней, но временами чувствую, что я заново учусь жить: ограничивать себя от негативных эмоций, ненужных людей и информации-фастфуд. Очень хочу отрастить волосы длиной в 35 см – не для себя, а поделиться ними с другими онкопациентами. Я верю, что моя история со счастливой развязкой, и буду несказанно рада, если она поможет кому-то из вас принять диагноз и себя в новом статусе.
Друзья, вернусь к вам в августе с результатами контроля. Будьте здоровы и мойте руки с мылом!
![]()
Как итог: всем большое спасибо за помощь и неравнодушие! Лекарства этого в наличии нет нигде, только под заказ. Ближайшее время доставки – начало июля, что делает его бессмысленным.
![]()
Прошу силу Пикабу помочь!
Прошу помощи в поиске и приобретении лекарства!
Митомицин-С Киова в дозировке 20мг. (Mitomycin-C Kyowa). Вопрос жизни и смерти. Рейтинга не надо, ничего не нужно кроме этого препарата.
![]()
Лимфома Ходжкина 4B. Симптомы, диагноз
Привет, меня зовут Вова и мне 20 лет. Незадолго до своего дня рождения я узнал, что у меня онкология. Где-то с 7-го класса я боялся заболеть раком и вот бляха получил.
Симптомы начались довольно давно. После окончания первого курса универа (2018г. ) у меня начался сильный кашель, который не проходил на протяжении двух месяцев. Учился я в Польше, но на каникулы приехал домой в Украину. С кашлем я пошёл к местному терапевту и он даже не направив на рентген выписал антибиотик от бронхита. Я пропил антибиотики и мне стало легче, однако через месяц кашель вернулся, но он был не таким сильным. Я решил забить х"* и никуда не обращаться, но время шло, а кашель оставался. Зимой, после сессии я решил обратиться в частную клинику в Варшаве. Я попал к тервпевту-пульмонологу и он заставил меня пройти рентген грудной клетки (перед и левую сторону отдельно т.к. ему не нравилось дыхание левого лёгкого), там все оказалось чисто, поэтому он развел руками и сказал, что не знает почему я кашляю, это был декабрь 2018. Я со спокойной душой покинул кабинет и следующий мой визит к врачу был уже летом 2019, на этот раз беспокоила изжога и трудность в проглатывании пищи. Мне выписали омепразол и я дальше пошел гулять.
В декабре 2019, как раз перед новым годом меня начала беспокоить слабость, тахикардия и ночная потливость, поэтому я опять отправился к врачу. На слабость и тахикардию я обратил внимание, а вот за ночную потливость я врачам не сказал, хз почему. Мне сделали ЭКГ , эхо сердца и сказали шо все в порядке, кстати, это было во время зимнего перерыва в учебе, поэтому я был в Украине. Направили сделать анализы и они показали повышенные лейкоциты, уменьшенные лимфоциты и еще какие-то показатели, отклонения были незначительны, поэтому я забил хер и уехал в Польшу на учёбу.
Но в феврале уже этого года я нащупал твердые шарики у себя на шее. Они не болели, но заметил я их после того, как отекла шея, тогда было больно. Я почитал в инете о чем это может говорить и мягко говоря обосрался. Сразу же записался к тому самому терапевту, что я был в декабре 2018. Он пощупал меня и сказал, что дела могут быть не очень, отправил на узи лимфоузлов и рентген. На следующий день я сделал узи и рентген. Если после узи еще было совершенно непонятно шо цэ такэ, то когда я прочитал заключение рентгенолога, земля ушла из под ног. В глаза сразу бросилась надпись "wskazana pilna konsultacja onkologiczna" на русском значит "показана срочная онкологическая консультация". Если кратко, то у меня было расширена тень средостения и корней легких.
Я не знал что мне делать, после того как врач увидел результаты, он сразу сказал, что возможно это лимфома Ходжкина и надо лечь в больницу на диагностику. Нужно выполнить КТ и биопсию лимфоузла. Он распечатал направление, перезвонил глав врачу той больницы и сказал приходить через два дня с вещами по указанному адресу. Я был немного испуган, но прекрасно понимал, что страховки у меня нет. Как оказалось сделать ее очень просто, особенно если ты студент, но надвигалась пандемия коронавируса и на следующий день я был в Украине.
Через день я попал в больницу, где полтора года назад моему дедушке делали операцию по удалению опухоли кишечника (операция прошла успешно). Я не знал к кому пойти, поэтому спросил совета у врача, который оперировал деда. Он выслушав мои симптомы, тоже предположил лимфому и направил меня сделать узи брюшной полости и всех периферических лимфоузлов. Оказалось, что лимфоузлы были и в брюшной полости и в паху и подмышками и на шее с двух сторон + увеличена селезенка. Направили к гематологу. Ее в тот день не было, поэтому хирург узнал у нее по телефону список анализов и назначил нам стрелку через день.
Я сдал анализы (соэ было 51, лейкоциты повышены, лимфоциты понижены), пришел к врачу (врач оказалась кандидатом медицинских наук). Она прощупала меня, спросила болят ли мои лимфоузлы, я ответил, что нет и услышал ещё раз о возможном диагнозе — лимфома Ходжкина. В добавок она рассказала как это заболевание лечить и привела кучу примеров из клинических случаев своих пациентов с лимфомой. Также она позвонила хирургу и в этот же день назначила биопсию, а также договорилась с главным врачом центра репродукции, чтобы я на следующий день смог отдать на криоконсервацию часть своего генетического материала (на случай потери фертильности)
Сама биопсия прошла успешно. Все происходило под местным наркозом. Мне вкололи обезбол и вырезали 4 лимфоузла с шеи (просто конгломерат был). Хирург был очень веселым, постоянно шутил и даже умудрялся отвечать на телефонные звонки во время операции. Также он постоянно спрашивал больно ли мне и когда я говорил, что что-то тянет, он сразу колол новокаин. Лимфоузлы положили в банку с формалином. Врач сказала отправить их на гистологию и ИГХ. Пришлось ехать в другой конец города в лабораторию, где мы отдали образцы. Через неделю пришло заключение, где было указано, что это действительно Лимфома Ходжкина, нодулярный склероз. Узнав результаты, врач сказал делать ПЭТ КТ.
Тут мы столкнулись с проблемой немного. В Украине всего 3 места, где можно это сделать, Феофания, Центр Ядерной Медицины и изарильская клиника "Lisod".
Врач рекомендовала Феофанию, но там был какой-то ремонт и я записался в Центр Ядерной Медицины. Было место на день раньше в Lisod, но разница в цене почти в два раза, 9к vs 17k гривен
25-го марта я сделал ПЭТ и когда я читал результаты, я был в ужасе. Я конечно ожидал, что будет плохо, но блин не настолько.
" на момент исследования выявлено Пэт/кт признаки метаболического накопления ФДГ в лимфоузлах выше и ниже диафрагмы, в селезенке, в костях скелета, в образовании в 1 межреберье слева с распространением на верхушку левого легкого.
Гиперфиксация рфп в восходром отделе ободовой кишки требует дообследования - колоноскопия с гистологической верификацией для исключения сдокачественного процесса."
Вот такая шляпа. Сказать, что я был подавлен, ничего не сказать, но врачи поверили в меня, а поверил им и буквально через день у меня началась химиотерапия по протоколу beacopp esc.
Сейчас прохожу четвёртый курс. О первых трёх и результате промежуточного ПЭТ напишу в следующем посту. Спасибо за внимание.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Диагностическую маммографию проводят пациентам, у которых на основании клинических данных заподозрено поражение молочной железы. Показания к данному исследованию разнообразны: прощупываемые уплотнения, выделения из соска, мастодиния, осложнения после протезирования молочной железы и т.д. Главной задачей лучевой диагностики является обнаружение рака молочной железы, особенно в той стадии, когда он не определяется ни больной при самообследовании, ни врачом при осмотре и пальпации молочной железы, т.е. непальпируемого рака.
Рак молочной железы - хроническое и медленно развивающееся заболевание. Опухоль исходит из эпителия молочных протоков или железистых долек. Соответственно различают два основных типа рака: протоковый и дольковый. Трансформация эпителия стереотипна: норма - гиперплазия - атипия - рак. До формирования опухоли диаметром 1 мм проходит в среднем 6 лет, а до величины 1 см - еще 6-10 лет.
Главным признаком опухоли на маммограммах и томограммах является изображение опухолевого узла. От окружающих тканей опухоль отличается повышенной плотностью. Форма узла различна. Иногда это форма круга или овала, причем с какой-то стороны от него отходит дополнительный выступ в виде протуберанца. Еще типичнее звездчатая фигура, образованная плотным центральным ядром неправильной конфигурации, от которого в окружающую ткань тянутся постепенно суживающиеся тяжи.
Вторым по важности признаком рака является микрокальцинация. Этим термином обозначают мельчайшие скопления известковых солей в зоне новообразования. Они напоминают песчинки, рассеянные на ограниченном участке или образующие скопления. Форма микрокальцинатов при раке многообразна в отличие от более правильной формы обызвествленных кист или отложений извести в дисгормональных пролифератах или стенках артерий. Для ракового узла характерны зазубренные или мелковолнистые очертания, изменения структуры окружающей ткани. К более поздним симптомам относятся втянутость и утолщение кожи, деформация соска.
Для того чтобы хирург мог найти непальпируемое образование на операционном столе, лучевой диагност подводит к нему иглу. Через иглу вводят специальную металлическую нить с гарпунообразным приспособлением на конце. Затем иглу удаляют, а нить оставляют, для того чтобы хирург по ней ориентировался.
На сонограммах опухоль определяется как очаговое образование с неровными очертаниями и неоднородной структурой Если преобладают железистые элементы, то эхогенность опухоли невысокая, и, наоборот, при преобладании стромы она повышена. КТ и МРТ не могут быть использованы для массовых проверочных исследований, поэтому для выявления непальпируемых раковых образований их пока не применяют. Однако в принципе опухолевые образования дают демонстративное изображение на томограммах.
Маммография показана всем женщинам с дисгормональной гиперплазией ткани железы (мастопатия). Маммограммы позволяют уточнить форму поражения, распространенность и выраженность процесса, наличие злокачественного перерождения. Повторные снимки отражают динамику болезни, связанную с циклическими изменениями в организме женщины и лечебными мероприятиями. При аденозе на маммограммах определяются множественные округлые и нерезко очерченные очаги уплотнения. Фиброзная форма мастопатии выражается в том, что тень железистой части становится интенсивной и почти однородной. На этом фоне могут выделяться отдельные более грубые тяжи, иногда видны отложения извести по ходу молочных протоков. Если поражены преимущественно протоки, то при галактографии могут определяться деформации и расширения мелких протоков, кистевидные полости по их ходу или кистозные расширения концевых отделов этих протоков.
Мелкокистозная перестройка, как правило, происходит в обеих молочных железах. Более крупные кисты дают округлые и овальные тени разной величины - от 0,5 до 3-4 см с четкими ровными дугообразными контурами. Многокамерная киста имеет полициклические очертания. Тень кисты всегда однородна, отложений извести в ней нет. Рентгенолог производит пункцию кисты, аспирацию ее содержимого и вводит в нее воздух или склерозирующий состав. Наиболее демонстративна киста на сонограммах.
Очень важно проследить за полным опорожнением кисты при пункции и установить отсутствие в ней внутрикистозных разрастаний (папилломы или рака). При давлении датчиком на кисту ее форма изменяется.
Из доброкачественных образований молочной железы наиболее часто наблюдается фиброаденома. Она дает на маммограммах округлую, овальную или, реже, дольчатую тень с ровными, иногда слегка фестончатыми контурами. Тень фиброаденомы интенсивная и однородная, если в ней нет отложений извести. Обызвествления могут располагаться как в центре, так и по периферии узла и имеют вид крупных глыбок. На сонограммах выявляется неоднородность структуры фиброаденомы при ее общей пониженной эхогенности. Сонограммы позволяют сразу отличить фиброаденому от кисты, что не так просто сделать по маммограммам.
Диагностику мастита осуществляют на основании клинических данных, но сонография оказывается ценным вспомогательным методом. В начальном периоде мастита определяется затушеванность обычного рисунка железы. В железистой части появляются эхонегативные включения размером 0,3-0,5 см, часто располагающиеся группами. Если на этом фоне возникает участок разрежения, то это указывает на деструкцию и развитие гнойного мастита. Сформированный абсцесс дает картину эхонегативного образования.
Своевременное распознавание и лечение заболеваний молочных желез основывается на продуманной тактике обследования. В связи с высокой частотой этих заболеваний считаем необходимым привести типовые схемы диагностического процесса.

[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11]
Читайте также:

