Техника гастрэктомии при раке желудка анастомоз
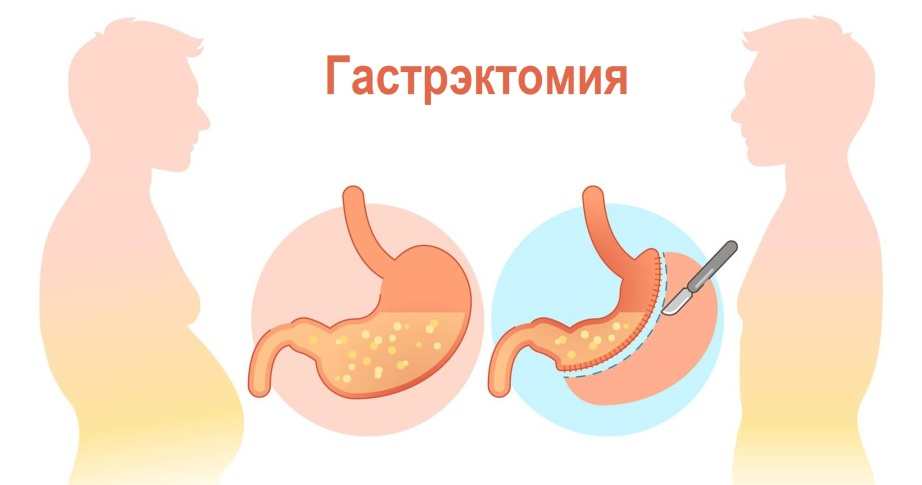
Гастрэктомия – это операция по удалению желудка. Её проводят в случае заболевания раком. Орган полностью удаляют, а на его месте формируют соединение кишечника и пищевода. Чтобы не возникли осложнения, пациент, перенесший гастрэктомию, должен обязательно придерживаться диеты. Кроме того в течение первого года после тотальной резекции вероятен рецидив в кишечнике.
Как проходит операция
Второе название гастрэктомии – экстирпация. Она проходит поэтапно под общей анестезией. Ход операции определяется степенью развития ракового процесса. Делается хирургический разрез, и перевязываются кровеносные сосуды. Потом орган отсекают от пищевода и кишечника в области присоединения. Кроме желудка удаляют регионарные лимфоузлы и сальники. Затем формируют соустье путём объединения пищевода и тонкого кишечника.
После операции проводят цитологическое исследование смывов. Отсутствие злокачественных клеток – показатель удачной операции. Оперативное вмешательство бесполезно при метастазах, если течение онкологического заболевания осложнено асцитом, эндокринными нарушениями. Туберкулёз также считается противопоказанием.
В предоперационный период пациент должен придерживаться диеты, режима дня, чтобы сбросить лишний вес. Следует отменить приём ацетилсалициловой кислоты и препаратов на её основе. День перед операцией нужно провести без пищи и очистить кишечник с помощью клизмы.
Инвалидность даётся после полного удаления желудка. Радикальная операция проводится, когда консервативное лечение не помогает. В результате выпадает важное звено в пищеварении, поэтому соблюдение диеты – жизненно необходимо для пациента.
Виды, этапы, инструментарий
Понятие гастрэктомия обозначает полное удаление желудка. Но разработаны разные этапы техник, позволяющие сохранить фрагменты органа. Поэтому выделяют виды операции:
- Дистальная субтотальная – удаляется часть, присоединённая к кишечнику;
- Проксимальная субтотальная – удаление фрагмента в верхней трети с сальниками и лимфоузлами;
- Тотальная – полное удаление с последующим формированием анастомоза;
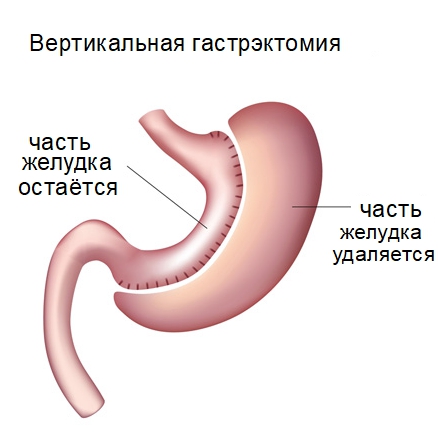
- Рукавная – для борьбы с ожирением, удаление тела и дна желудка, сшивание узкого канала. После операции пациент съедает меньше, так как быстро приходит ощущение наполненности органа.
Субтотальная резекция проводится с пластикой тонкой кишки.
Операция проходит в 4 стадии:
- Разрез в полости живота;
- Осмотр состояния желудка – хирург устанавливает, где находится опухоль;
- Мобилизация желудка;
- Анастомоз – соустье закрепляется в плотный узел, чтобы соединение не разошлось.
Оперативная хирургия при резекции желудка применяет следующие инструменты:
- Набор для лапаротомии – для рассечения брюшной полости;
- Жомы, расширители;
- Диссектор;
- Зажимы.
Инструменты применяются также при язвенной болезни.
Методы
Гастрэктомия при раке желудка выполняется с помощью разных техник формирования анастомоза. Это модификация вмешательств в верхний отдел пищеварительного тракта.
Впоследствии при помощи эндоскопии трудно различить, какую технику применял хирург, потому что изменения однотипные.
Состояние лимфатической системы составляет основу прогнозирования при раке желудка. Гастрэктомия с лимфодиссекцией d2 помогает предотвратить метастазирование. Но ограниченное удаление лимфоузлов d1 не продлевает жизнь по сравнению со случаями, когда лимфодиссекция делалась расширенно.
Для восстановления кишечной проходимости делается гастрэктомия с илеопластикой – замещение участка ободочной кишки трансплантатом.
Побочные эффекты
Осложнения после гастрэктомии:
- Дефицитная анемия – возникает из-за недостатка вырабатываемых желудком специальных веществ;
- Желчная изжога;
- Панкреатит;
- Рефлюкс-эзофагит – запрещенные диетой продукты раздражают слизистую пищевода;
- Незаживающие швы – причина летального исхода.
После удаления желудка усталость и общее недомогание вызывают депрессивное состояние пациента.
Причина изжоги после резекции желудка – попадание желчи в пищевод. Состояние называется рефлюксом и отличается от обычной изжоги. У здорового человека в пищевод выбрасывается кислота из желудка.
Тотальная гастрэктомия предусматривает удаление пищеводного сфинктера, поэтому заброс желчи не контролируется. Он происходит, когда человек лежит. Но содержимое кишечника не обязательно попадает в пищевод.
Коррекция рефлюкса желчи:
- Не допускать запоров;
- Не ложиться сразу после еды;
- Питаться маленькими порциями.
Дефекация должна происходить ежедневно, как минимум один раз. Запор вызовет рефлюкс.
Советы, как побороть ночную изжогу:
- Выпить чайную ложку облепихового масла перед сном. При этом спать нужно на боку. В этом положении масло обволакивает место соединения пищевода с кишечником и слизистую оболочку.
- Хорошо посолить кусочек чёрного хлеба и рассасывать его.
Панкреатит вызывает повышение АЛТ – аланинаминотрансферазы. Печёночный фермент сигнализирует о разрушении клеток органа. Появление его в крови предупреждает о начале патологического процесса. Поэтому в постоперационный период необходимо контролировать уровень фермента.
Диета
Питание после гастрэктомии предусматривает режим:
- В постоперационный период принимать жидкую пищу.
- Размер порции – 80 г.
- Количество килокалорий в сутки – 2500-2900.
- Питаться 5-6 раз в день.
- Еду принимать со слабым раствором соляной или лимонной кислоты.
- Впоследствии твёрдую пищу принимать, приготовленную на пару.
- Суточная норма пищи должна состоять на 30% из жиров.
- Постепенное введение в рацион клетчатки.
- Еда должна быть комнатной температуры.
- Хорошо пережёвывать пищу.
- Исключить продукты, вызывающие вздутие.
- Ограничить количество соли до 5 г в сутки.
- Пить зелёный чай, морс, соки.
- Готовить блюда из фруктов, зелени, кисломолочных продуктов.
Необходимо проводить контроль питания по соотношению показателей роста и веса.

После гастрэктомии возникают трудности часто по вине пациента. Питание 3 раза в день, приём пищи без кислотных растворов приводит к тому, что развивается авитаминоз и анемия.
Под запретом продукты, раздражающие слизистую – консервы, соления, копчености, горячая и холодная пища, газировка, алкоголь, специи, шоколад.
Чтобы соляная кислота не разрушала зубы, её растворяют в соке или морсе – столовая ложка 3% раствора кислоты на 1 л жидкости. Правильная диета поможет восстановиться за 6 месяцев.
В осенне-зимний период полезно принимать витамины, но не рекомендуется группа В.
Реабилитация может сопровождаться отсутствием аппетита. Это связано с тем, что пациент испытывает послеоперационную депрессию. Специфических способов поднятия аппетита нет. Со временем пищеварение приходит в норму.
Рецидив возникает при неполном удалении злокачественных клеток. Ранние рецидивы поражают область анастомоза. Симптомы похожи на первичное заболевание и выражаются рвотой, обезвоживанием и истощением.
Рак на поздней стадии желудка при гастрэктомии переживает третья часть пациентов в течение пяти лет. Хороший прогноз оправдывается при качественно сделанной операции и соблюдении пациентом правил и рекомендаций по питанию.

Удаление желудка считается очень травматичной операцией, производится оно по особым показаниям, но, вместе с тем, это самый эффективный способ избавиться от некоторых заболеваний. Риски при проведении операции высоки, а само вмешательство требует хорошей подготовки и стабильного состояния пациента.
Показания к операции ограничены, и практически всегда, если есть возможность, хирург постарается избрать более щадящие методы лечения, подразумевающие оставление части органа, в которой сосредоточена секреторная активность. По данным статистики, каждый десятый пациент рискует умереть после перенесенного вмешательства, но современные технологии и высокая квалификация врача способствуют снижению этой вероятности.
Кому нужна операция?
Показания к удалению желудка:
- Злокачественная опухоль;
- Диффузный полипоз;
- Хроническая язва с кровотечением;
- Перфорация стенки органа;
- Крайняя степень ожирения.

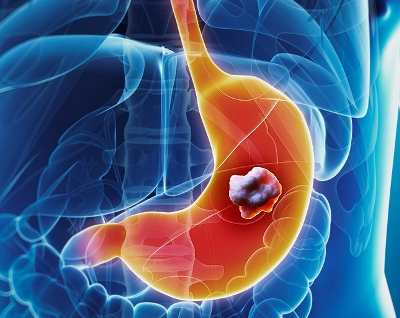
Основным поводом, заставляющим прибегнуть к удалению желудка, являются злокачественные опухоли. Рак желудка – один из самых частых видов новообразований, поражающих человека, наиболее распространен в Японии и странах Азии, но и в других регионах его частота продолжает расти. Наличие опухоли, особенно, в средней трети, кардиальном или пилорическом отделе, считается прямым показанием к гастрэктомии, которая дополняется удалением лимфоузлов и других образований брюшной полости.
Намного реже врачи проводят операцию по удалению желудка в связи с другими причинами. К примеру, язвенная болезнь желудка обычно лечится консервативно гастроэнтерологами, но ее осложнения, такие как перфорация или неостанавливающееся массивное кровотечение, могут потребовать радикальной операции.
Диффузный полипоз, когда полипы множественны и рассеяны по всей площади слизистой оболочки желудка, также является показанием к гастрэктомии, ведь каждый полип удалить не представляется возможным, а их наличие чревато злокачественной трансформацией. Перфорация стенки желудка не только язвенного происхождения, но и на фоне травм, требует экстренного вмешательства, которое может закончиться гастрэктомией.
Особую группу пациентов составляют лица с чрезмерным весом, когда единственным способом ограничить количество съедаемой пищи становится удаление дна и тела желудка.
В очень редких случаях гастрэктомия может носить профилактический характер, в частности, при носительстве гена CDH1, в котором произошла мутация, предопределяющая наследственную форму диффузного рака желудка. Таким лицам врач может порекомендовать превентивное удаление органа, пока рак еще не образовался.
Учитывая большой объем вмешательства, возможную кровопотерю во время операции, длительный наркоз, есть и противопоказания к такому виду хирургического лечения:
- Рак с метастазами во внутренние органы и лимфоузлы (неоперабельная опухоль);
- Тяжелое общее состояние пациента;
- Декомпенсированная патология со стороны сердечно-сосудистой системы, легких и других органов;
- Нарушения свертываемости крови (гемофилия, тяжелая тромбоцитопения).
Подготовка к гастрэктомии
Такая сложная операция, как удаление желудка, требует тщательного дооперационного обследования пациента и лечения сопутствующих заболеваний.

Перед планируемой операцией потребуются:
- Общий и биохимический анализы крови;
- Анализ мочи;
- Исследование кала на скрытую кровь;
- Флюорография или рентген грудной клетки;
- Ультразвуковое исследование органов брюшной полости;
- КТ, МРТ пораженной области;
- Фиброгастроскопия для осмотра внутренней оболочки желудка, выяснения характера роста опухоли и т. д., которая обычно дополняется биопсией.
Перед операцией, если она будет проводиться в плановом порядке, предстоит пройти консультации ряда специалистов, начиная с терапевта. При наличии заболеваний сердца и сосудов (гипертония, ишемическая болезнь), сахарного диабета, хронической бронхо-легочной патологии должно быть скорректировано их лечение, чтобы больной мог безопасно перенести наркоз и саму операцию.
Пациентам, принимающим какие-либо лекарства, нужно оповестить об этом своего врача, а за неделю до гастрэктомии следует прекратить прием кроверазжижающих и противотромботических препаратов (антикоагулянтов), нестероидных противовоспалительных средств, аспирина. При высоком риске инфекционных осложнений в предоперационном периоде прописывают антибиотики.
Режим питания и образ жизни также должны быть пересмотрены. Пациентам, готовящимся к полному удалению желудка, необходима щадящая диета, исключающая острое, соленое, жареное, алкоголь. Курильщикам стоит задуматься о том, как расстаться с пагубной привычкой, повышающей риск опасных послеоперационных осложнений.
Когда все необходимые обследования пройдены, состояние пациента стабильное и не препятствует проведению операции, его помещают в стационар. За день до гастрэктомии питание должно быть особенно легким, а с полуночи запрещено употреблять пищу и воду не только по причине возможной переполненности желудка, но и в связи с возможной рвотой при введении в наркоз.
Виды операций по удалению желудка

Гастрэктомия подразумевает обычно полное удаление желудка, но возможно и оставление небольших частей органа. Удаление желудка включает несколько видов операций:
- Дистальная субтотальная гастрэктомия, когда удаляется большая часть желудка, переходящая в кишечник.
- Проксимальная субтотальная гастрэктомия, применяемая при опухолях верхней трети органа, когда удалению подлежит проксимальный фрагмент желудка с малой кривизной, оба сальника, лимфатический аппарат.
- Тотальная гастрэктомия – удаляется весь желудок полностью, а пищевод соединяется с тонким кишечником.
- Рукавная гастрэктомия.
Основные этапы гастрэктомии
Введение больного в наркоз (эндотрахеальный плюс миорлаксанты).
- Вскрытие полости живота трансабдоминально (через переднюю брюшную стенку), трансторакально (сквозь плевральную полость), торакоабдоминально (сочетание обоих доступов).
- Осмотр брюшной полости.
- Мобилизация желудка.
- Наложение соединения между пищеводом и кишечником.
Мобилизация желудка – очень ответственная часть операции, при которой хирург обеспечивает доступ к органу путем рассечения связок, сальника, отсечения и ушивания тонкой кишки. Пересечение желудочно-поджелудочной связки одновременно с находящимися там сосудами – наиболее значимый этап, требующий предельной осторожности и внимательности. По мере рассечения связки, хирург осуществляет и перевязку сосудов.
Ход операции при раке
Поскольку основное показание к гастрэктомии – злокачественная опухоль, то наиболее часто врачи вынуждены удалять сразу весь орган и некоторые окружающие структуры. Операция по удалению желудка при раке имеет свои особенности, связанные с распространенностью опухолевого процесса и поражением соседних тканей.
Гастрэктомия проводится под общим наркозом и может занимать до пяти часов. Пациенту устанавливают мочевой катетер и назогастральный зонд. В онкологии наиболее целесообразны открытые виды операций, предпочтителен абдоминальный доступ, подразумевающий достаточно большой разрез брюшной полости. Конечно, это более травматично, но дает хирургу возможность хорошо осмотреть пораженную область и удалить все пораженные ткани.
После вскрытия брюшной полости врач ревизирует органы, а потом приступает к гастрэктомии, удаляя единым блоком желудок, оба сальника, связки желудка, жировую клетчатку, лимфоузлы соответственно стадии заболевания. При значительном распространении опухоли может потребоваться также резекция поджелудочной железы, участка пищевода, печени, селезенки.

Конечный этап тотальной гастрэктомии при раке – воссоединение тонкого кишечника с пищеводом. Все стадии операции проводятся с четким соблюдением принципов абластики для предупреждения распространения раковых клеток (ранняя перевязка сосудов, смена белья и перчаток и др.). Хирург-онколог должен быть очень внимателен, ведь даже самые современные способы диагностики не всегда дают точную информацию о распространении опухоли, а при непосредственном осмотре врач может обнаружить дополнительные очаги рака, требующие расширения операции.
В некоторых случаях онкопатологии возможен лапароскопический доступ, когда желудок удаляется через небольшой разрез на брюшной стенке. Лапароскопия намного менее травматична, нежели открыая операция, современная аппаратура позволяет провести ее безопасно и эффективно, но могут возникнуть сложности с удалением лимфатических узлов, поэтому возможность такой операции решается индивидуально с каждым пациентом.
Гастрэктомия при язве и других неопухолевых поражениях
При хронической язвенной болезни, не поддающейся лечению консервативными способами, либо при ее осложнениях также проводят гастрэктомию, стараясь ограничиться субтотальными вариантами операции либо удалением части желудка (резекция). Кроме того, при неонкологических процессах (диффузный полипоз, синдром Золлингера-Эллисона) нет необходимости в удалении сальников, лимфоузлов и участков других органов, поэтому вмешательство в целом более щадяще и менее травматичное для больного.
Если операция производится в экстренном порядке в связи с массивным кровотечением, то времени на обследование попросту нет, поэтому хирургу приходится прямо во время операции определять необходимый объем вмешательства.
Рукавная гастрэктомия

Особым видом операции по удалению желудка считается так называемая рукавная гастрэктомия, которая показана больным с выраженным ожирением. Для уменьшения количества пищи, которое может съесть пациент, хирург производит удаление тела и дна желудка, оставляя лишь узкий канал у малой кривизны органа. При употреблении даже небольшого количества еды, оставшийся фрагмент желудка быстро заполняется, и наступает чувство насыщения, а больной прекращает есть.
Рукавная гастрэктомия широко практикуется во всем мире и показывает хороший результат. Стойкое снижение веса наблюдается у большинства пациентов, но все же дальнейших ограничений по питанию не избежать.
Осложнения гастрэктомии и возможные последствия
Удаление целого органа, в данном случае – желудка, не может пройти незаметно для пациента. Риск осложнений довольно высок, а последствия не ограничиваются нарушениями переваривания пищи. Наиболее вероятны:
- Рефлюкс-эзофагит;
- Анемия;
- Потеря массы тела;
- Демпинг-синдром;
- Рецидив опухоли в культе желудка;
- Кровотечение и перитонит.
Кровотечение и перитонит – острая хирургическая патология, требующая срочного лечения. Обычно такие осложнения вызваны несостоятельностью швов, наложенных при удалении желудка на сосуды и стенки кишечника.
При благоприятном течении самой операции и раннего послеоперационного периода, после выписки домой пациент может столкнуться с рядом других последствий лечения. Так, рефлюкс-эзофагит заключается в воспалении пищевода при забросе в него содержимого кишечника с желчными кислотами и ферментами, что проявляется болями, изжогой, тошнотой.
Демпинг-синдром обусловлен неадекватным количеством употребленной пищи и проявляется тахикардией, потливостью, головокружением, рвотой сразу после еды.
Абсолютное большинство больных, перенесших гастрэктомию, не зависимо от причины операции, страдают от недостатка витаминов, микроэлементов, питательных веществ, что проявляется снижением веса, слабостью, сонливостью и т. д. Анемия связана с недостатком факторов, вырабатывающихся слизистой желудка и усиливающих образование эритроцитов.
Образ жизни после операции и профилактика осложнений

В послеоперационном периоде пациенту может потребоваться уход и помощь, состоящая во введении обезболивающих препаратов, питательных смесей через зонд, жидкости внутривенно. До того момента, как станет возможным прием пищи через рот, назначаются специальные растворы внутривенно или через зонд, установленный в тонкую кишку. Для восполнения недостающей жидкости проводится инфузионная терапия.
Примерно через 2-3 суток после операции больному предлагают выпить жидкость и попробовать жидкую пищу. Если все благополучно, кишечник начал функционировать, то рацион постепенно расширяется от жидкостей к кашам, протертым блюдам и далее к приему обычной пищи.
Особое значение имеет питание после гастрэктомии. Пациентам, перенесшим операцию, рекомендуется принимать пищу небольшими порциями до 6-8 раз в день, чтобы предупредить вероятность демпинг-синдрома и нарушения пищеварения. От больших объемов еды следует отказаться.

Диета после удаления желудка должна быть щадящей, блюда лучше готовить на пару или отваривать, предпочтительно достаточное количество белка, уменьшение доли жиров и отказ от легкоусвояемых углеводов (сахар, сладости, мед). После удаления желудка из рациона придется исключить пряности, алкоголь, острые и жареные блюда, копчености, соленья, уменьшить потребление соли. Пища должна быть хорошо пережевана, не холодная, но и не горячая.
При нарушении функции кишечника в виде поносов, рекомендуются блюда с рисом, гречкой, а при запорах – чернослив, кисломолочные продукты, свекла в отварном виде. Допускается питье чая, компотов, но количество не должно превышать 200 мл в один прием, а лучше разделить и его на 2-3 части.
Дефицит витаминов и микроэлементов, неизбежно возникающий после удаления желудка, возмещается путем их приема в виде лекарственных препаратов. Обязательно назначается витамин В12, так как при отсутствии желудка не происходит его всасывания, что чревато развитием пернициозной анемии.
Переходить на описанную диету можно спустя месяц-полтора после удаления желудка, но реабилитация обычно занимает около года. Особое значение имеет психологический статус и настроение больного. Так, излишнее беспокойство и мнительность могут привести к длительным неоправданным ограничениям в рационе, как результат – похудание, анемия, авитаминоз. Есть и другая крайность: больной не выдерживает режима, сводит питание к трех- или четырехразовому, начинает есть запрещенные виды продуктов, что влечет нарушение пищеварения и развитие осложнений.
Для ранней активизации и стимулирования функции кишечника необходима хорошая двигательная активность. Чем раньше больной встанет после операции (в пределах разумного, конечно), тем меньше будет риск тромбоэмболических осложнений и тем быстрее наступит выздоровление.
При правильно и своевременно проведенной операции, адекватной реабилитации и соблюдении всех рекомендаций врача, больные после гастрэктомии живут столько же, сколько и все остальные. Многие приспосабливаются к новым условиям пищеварения и ведут вполне активный образ жизни. Хуже дело обстоит у пациентов, которым операцию проводили по поводу рака. Если опухоль выявлена своевременно на ранней стадии, то выживаемость достигает 80-90%, в других случаях этот процент значительно ниже.
Прогноз после удаления желудка, как и продолжительность жизни, зависят от причины, по которой проводилась операция, общего состояния больного, наличия или отсутствия осложнений. Если техника удаления органа не была нарушена, удалось избежать осложнений, не произошло рецидива злокачественной опухоли, то прогноз хороший, но пациенту придется прикладывать максимум усилий, чтобы организм получал необходимые ему вещества в полном объеме, а пищеварительная система, лишенная желудка, не страдала от несбалансированного питания.
Видео: гастрэктомия – медицинская анимация
Гастрэктомия — операция, во время которой хирург удаляет желудок и соединяет оставшиеся концы пищевода и двенадцатиперстной кишки. Это достаточно сложное хирургическое вмешательство, после него могут развиваться серьезные осложнения. Но в некоторых случаях, например, при раке, гастрэктомия — единственный способ вылечить человека и спасти ему жизнь.

Желудок выполняет многие важные функции. В нем вырабатываются пищеварительные ферменты и соляная кислота, происходит всасывание воды и соли. В области дна и тела желудка находятся особые железы, которые вырабатывают фактор Касла — этот фермент способствует усвоению витамина B12 и предотвращает анемию. Соляная кислота убивает болезнетворные бактерии и не дает им проникнуть в кишечник. Поэтому к гастрэктомии прибегают лишь в случаях, когда нет другого выхода, и польза от операции перевешивает риск возможных осложнений.

Показания к гастрэктомии
Основное показание к гастрэктомии — рак желудка. Но не всякая злокачественная опухоль требует полного удаления органа. К гастрэктомии прибегают, если рак распространился по всему желудку или находится в его верхней части. Вместе с желудком удаляют близлежащие (регионарные) лимфатические узлы, сальник — двойной слой брюшины (тонкой пленки из соединительной ткани, которая выстилает стенки брюшной полости и покрывает органы живота), натянутый между печенью, двенадцатиперстной кишкой и желудком.
Иногда, если опухоль успела сильно разрастись, приходится удалять часть кишки, пищевода, поджелудочной железы, селезенку или другие органы, пораженные раком. Такая гастрэктомия называется комбинированной. Она эффективна лишь в случаях, когда рак распространился в соседние органы ограниченно. При множественных метастазах хирургическое лечение неэффективно.
У некоторых людей встречаются мутации в гене CDH1. Они приводят к наследственному диффузному раку желудка — опасному заболеванию, при котором опухолевые клетки разбросаны по всему органу, из-за этого опухоль очень сложно обнаружить на ранней стадии. Зачастую носителям мутации рекомендуют выполнить профилактическую гастрэктомию.
Очень редко к гастрэктомии прибегают при других заболеваниях:
- Полипоз желудка.
- Язва, которая расположена в верхней части органа.
- Синдром Золлингера-Эллисона — опухоль в поджелудочной железе, которая производит гормон гастрин. Он заставляет слизистую оболочку желудка вырабатывать много соляной кислоты. Из-за этого в желудке и двенадцатиперстной кишке возникают язвы, которые не поддаются лечению.
Противопоказания
Существуют две группы противопоказаний, из-за которых хирург может отказаться от проведения операции:
- Связанные с онкологическим заболеванием. Если опухоль успела распространиться в организме настолько сильно, что операция не поможет.
- Связанные с плохим состоянием больного: из-за возраста, осложнений, сопутствующих заболеваний.
- Показания к удалению желудка
- Противопоказания к удалению желудка
- Подготовка к операции гастрэктомии
- Предоперационная терапия
- Виды операций по удалению желудка
- Виды хирургии при гастрэктомии
- Порядок удаления желудка
- Основные этапы операции
- Ход операции при онкологии
- Операция при язве и неонкологических поражениях
- Рукавное удаление желудка
- Восстановление и диета в послеоперационный период
- Реабилитационный период
Гастрэктомия или удаление желудка – это высокотравматичная операция, которая требует тщательной подготовки.
Вмешательство проводят только по строгим показаниям и при условии стабильного состояния пациента.
Показания к удалению желудка
Наиболее распространенным показанием к удалению органа является рак желудка. Если человек наследует мутацию гена CDH1, у него может развиться диффузная онкология, т.е. атипичные клетки распространились по всей полости желудка.
Данную форму рака сложно выявить на ранней стадии. Поэтому в запущенных случаях и для предупреждения агрессивной формы выполняют тотальное удаление желудка.
В числе прочих показаний к операции числятся:
- диффузные полипы;
- хронические язвы с кровотечением ;
- крайняя, угрожающая жизни пациента, степень ожирения;
- перфорация органа.
Если очаги полипоза рассеяны по всему органу, невозможно удалить каждый полип.
Болезнь может завершиться злокачественной мутацией, и единственным действенным методом лечения является гастрэктомия.
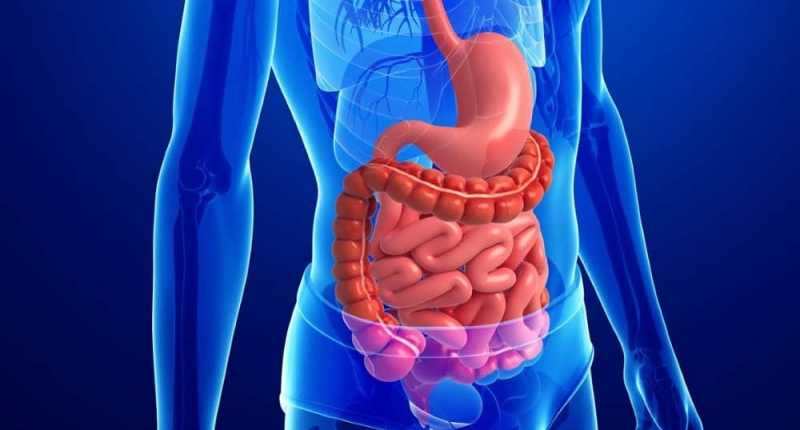
Перфорация стенок желудка возникает как в результате прогрессирующей язвенной болезни, разъедающей ткани, так и на фоне травм.
Отдельно стоит выделить пациентов, которые страдают крайней формой ожирения. Единственным способом взять аппетит под контроль является частичное иссечение желудка.
Для людей, наследующих ген CDH1 с признаками мутации, вмешательство может носить профилактический характер. Т.е. желудок удаляют еще до того, как произошло образование диффузной онкологии.
Противопоказания к удалению желудка
Удаление жизненно важного органа – это операция, сопряженная с высокими рисками.
Длительный наркоз и обширная операционная травма могут привести к летальному исходу.
Поэтому вмешательство имеет строгие противопоказания:
- неоперабельная онкология – метастазы, проникающие в лимфатическую систему или соседние органы;
- асцит – скопление жидкости в брюшной полости;
- неудовлетворительное общее состояние пациента – организм не справится с нагрузкой во время операции или в ходе реабилитационного периода;
- патологии в стадии декомпенсации;
- кахексия при раке;
- заболевания кроветворного аппарата – нарушения свертываемости крови.

Если противопоказаний не выявлено, операция проводится без учета возраста пациента.
Подготовка к операции гастрэктомии
При подготовке к гастрэктомии пациент сдает ряд анализов:
- кровь: общий анализ и биохимия;
- анализ мочи;
- исследование кала на скрытую кровь;
- флюорографию или рентген грудного отдела;
- УЗИ органов брюшной полости;
- МРТ и КТ желудка;
- фиброгастроскопию для уточнения поставленного диагноза;
- биопсию внутренней оболочки желудка.
Пациент в обязательном порядке проходит консультацию у терапевта. Если больной имеет в анамнезе хронические патологии или патологии в острой стадии, то его направляют к узким специалистам для коррекции состояния и назначения терапии.
Пациенты, которым предписан прием антикоагулянтов, аспирина и нестероидных противовоспалительных средств, должны сообщить об этому своему лечащему врачу.
Схема приема препаратов корректируется на усмотрение специалиста, а за неделю до плановой гастрэктомии прием данных средств прекращается.
Перед удалением желудка больной переходит на мягкую диету, исключающую:
- острое;
- соленое;
- жареное;
- спиртные напитки.
Рацион больного состоит из протертых, жидких, легко усваиваемых блюд. Необходимо составлять меню так, чтобы на каждый прием пищи приходилось как можно больше витаминов и минералов.
Отказ от курения – это профилактика осложнений в период реабилитации. Поэтому курильщикам лучше отказаться от пагубной привычки до гастрэктомии.
Предоперационная терапия
Необходимая предоперационная терапия:
- средства, стабилизирующие работу ЖКТ;
- поливитамины;
- препараты седативного назначения;
- протеины и плазма – для предупреждения анемии;
- антибиотики – для купирования очагов воспаления;
- средства, направленные на стимуляцию работы печени, почек и сердца;
- кровоостанавливающие – по показаниям;
- промывание желудка – раствор марганцовки, фурацилина или соляной кислоты;
- химиотерапия – при злокачественных опухолях в целях предотвращения метастазирования.

Важна психологическая подготовка, так как после операции человеку придется кардинальным образом изменить свою жизнь и ввести множество ограничений.
Эмоциональная реабилитация пройдет легче, если больной будет посещать психолога и получит поддержку со стороны родных.
После того, как пациент сдал все необходимые анализы, а его состояние можно классифицировать как стабильное, больного помещают в стационар.
За сутки до вмешательства питание должно быть легким и преимущественно жидким.
Накануне операции разрешен последний прием пищи и воды.
Виды операций по удалению желудка
Гастрэктомия подразумевает полное или частичное удаление желудка, в зависимости от избранной стратегии вмешательства:
- Дистальная субтотальная операция – иссекается большая часть органа, переходящая в кишечник.
- Проксимальная субтотальная операция – такой тип гастрэктомии применяют в случае локализации опухоли в верхней трети желудка.
Хирург удаляет проксимальный отдел, два сальника и лимфатический отдел.
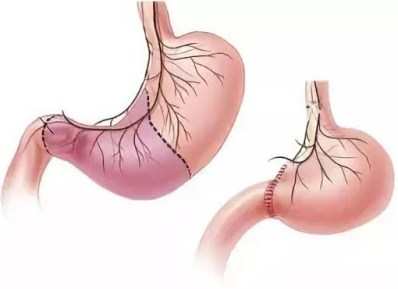
3. Тотальная операция – орган удаляют полностью, затем сшивая конец пищевода с тонкой кишкой. В некоторых случаях, например у пациентов с раковой опухолью, удаляют также фрагмент пищевода или кишечника.
4. Рукавная операция – проводится при ожирении и удаляется лишь часть желудка.
Виды хирургии при гастрэктомии
Чаще всего гастрэктомия проводится открытым методом:
- субтотальная гастрэктомия через разрез в брюшной стенке;
- общая гастрэктомия с последующей реконструкцией – выполняется через единственный разрез в брюшной стенке хирург удаляет желудок и сальники, затем сшивая кишку и пищевод;
- торакоабдоминальная гастрэктомия, при корортой врач иссекает желудок и пищевод, создавая хирургические доступы через разрез на груди и в животе.
Но иногда используют лапараскопический метод. Он наименее травматичен, так как весь инструментарий вводят через 4–6 маленьких проколов в брюшной стенке.
Порядок удаления желудка
Во время операции пациент находится под общим наркозом. После того, как больному вводят эндотрахеальный наркоз и миорелаксанты, врач обрабатывает операционное поле в местах будущих разрезов антисептическими средствами.
- Формирование разреза – трансабдоминально, трансторакально или торакоабдоминально.
- Осмотр органов брюшной полости с определением локализации патологии и состояния тканей.
- Мобилизация тела желудка – рассечение связок, сальников, отсечение и наложение шва на тонкую кишку, рассечение желудочно-поджелудочной связки с пересечением и перевязкой поврежденных сосудов.
- Реставрация путем соединения пищевода и тонкого кишечника методом объединения двух концов или конца пищевода с боковой поверхностью кинки.
Операция на желудок при наличии раковой опухоли подразумевает удаление желудка полностью.
Если злокачественное новообразование пустило метастазы, удалению подлежат и некоторые смежные структуры.
Больному ставят катетер для выведения мочи и зонд.
На первом этапе хирург формирует разрез в передней стенке брюшной полости. Затем он расширяет доступ, в зависимости от локализации опухоли.
Если образование затрагивает среднюю или верхнюю долю органа с пищеводом или без, надрез уводят в левую сторону и одновременно с этим рассекают диафрагму.
В ходе операции хирург общим блоком удаляет желудок, сальники, жировую клетчатку, связки желудка и лимфоузлы. Объем удаляемых структур зависит от степени поражения раковыми клетками.
При необходимости может быть удалена поджелудочная железа, часть пищевода, печени и селезенки.
При хронической язве и других патологиях желудка, например диффузном полипозе и т.д., удаление сальников, лимфатической системы и сообщенным с желудком органов не проводят.
Врач старается подобрать менее травмирующий способ гастрэктомии, ограничиваясь резекцией или субтотальной операцией.
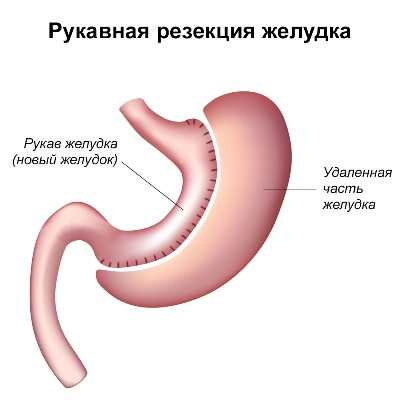
Для контроля потребляемого объема пищи пациентам с ожирением назначают рукавную гастрэктомию.
Врач удаляет лишь часть желудка, к которой относится тело и дно. Ограниченный по площади канал по линии малой кривизны органа остается нетронутым.
Восстановление и диета в послеоперационный период
Последствием гастрэктомии является нарушение деятельности ЖКТ. Человек больше не может перерабатывать поступающую в организм пищу. Некоторые пациенты страдают от того, что потребляемая пища выплескивается в пищевод.
Пациенты, перенесшие операцию, страдают от анемии, поскольку процесс выделения веществ, способствующих выработке крови, нарушается.
У таких больных наблюдается сильный авитаминоз и дефицит питательных веществ, приводящий к упадку сил, резкому снижению ИМТ и сонливости.

Другие возможные осложнения:
- рефлюкс-эзофагит – частично переработанная пища из кишечного тракта попадает в пищевод, провоцируя воспалительный процесс;
- демпинг-эффект – пациент не может контролировать объем поглощаемой пищи, что приводит к рвоте, слабости, головокружению и тахикардии;
- кровотечения;
- перитонит;
- рецидивирующие опухолевые процессы в культе.
Самым опасным, часто приводящим к летальному исходу осложнением, является несостоятельность шва между кишкой и пищеводом.
В таком случае больной имеет минимальные шансы на выживание.
Сразу после операции пациенту устанавливают зонд для введения питательных смесей. Водно-солевой баланс организма восстанавливают с помощью внутривенных растворов.
Через 48–72 часа после операции больной начинает самостоятельно употреблять жидкости.
Если отторжения не происходит, пациент может медленно расширять меню до жидких блюд, легких каш и пюре.
Диета после удаления желудка имеет гипонатриевую направленность – минимум жиров и углеводов, преобладание протеинов и витаминов.
Необходимо кушать от 6 до 8 раз в день, маленькими порциями.
Все продукты надо медленно и тщательно разжевывать. За один раз нельзя выпивать более 200 мл жидкости. Количество пищи, допустимого для одного приема, определяется индивидуально, исходя из ощущений пациента.
Еда не должна быть слишком холодной или горячей.
Диета подразумевает полный отказ от:
- спиртных напитков;
- специй;
- острой пищи;
- жареного;
- соленого;
- копченого;
- сладостей.
Так как организм больше не получает витаминов, которые ранее всасывались через стенки желудка, больной должен перейти на синтетические заменители.
Для стимуляции органов пищеварения пациент должен как можно раньше начать двигательную деятельность. Нагрузки на мышцы живота необходимо избегать.
Нельзя посещать баню, сауну и горячие источники.
Важную роль играет эмоциональное состояние пациента. Страх перед потреблением пищи приводит к недостатку питательных веществ и понижению защитных функций организма, что в свою очередь замедляет процесс восстановления.
В среднем реабилитация длится 1–1,5 года.
Прогнозы и продолжительность жизни зависят от диагноза, при котором была проведена гастрэктомия.
Если больной соблюдает все рекомендации врача, придерживается диеты и проходит профилактическое лечение, прогноз будет положительным.
Читайте также:





