Светлоклеточный рак почки патологическая анатомия
Светлоклеточный рак почки — злокачественная опухоль, которая развивается из эпителия проксимальных канальцев или собирательных трубочек — участков, где образуется моча. Новообразование характеризуется появлением бесконтрольно делящихся клеток, которые постепенно разрушают орган. Как и любая другая злокачественная опухоль, данное новообразование склонно к метастазированию. В настоящее время наблюдается рост заболеваемости светлоклеточным раком почки. Мужчины болеют практически в два раза чаще женщин.
- Факторы риска
- Клиническая картина
- Диагностика
- Классификация
- Метастазирование
- Лечение
- Диспансерное наблюдение
Факторы риска
Специалисты выделяют ряд состояний, которые могут увеличивать риск развития светлоклеточного рака почки. К ним относятся:
- Наследственная предрасположенность (наличие рака почки у родителей или кровных родственников).
- Синдром фон Гиппеля-Линдау — генетическое заболевание, проявлением которого являются опухоли различных внутренних органов, в том числе и почек.
- Приобретенные факторы — курение, ожирение, сахарный диабет, артериальная гипертензия и др.
Кроме того, имеются научные данные, доказывающие, что заболевание может развиваться при длительном приеме некоторых мочегонных средств.
Клиническая картина
Ранняя стадия светлоклеточного рака почки протекает бессимптомно. Часто новообразование является случайной находкой при выполнении инструментальных методов диагностики. По мере развития опухоли могут присоединяться следующие симптомы поражения ткани почек:
- Гематурия — появление эритроцитов в моче. При большом их количестве моча приобретает красноватый оттенок (цвет мясных помоев). Небольшое количество эритроцитов не изменяет внешний вид мочи и выявляется только лабораторными методами.
- Болевой синдром в области поясницы или подреберья.
- Пальпируемое образование в области подреберья. Соответствует запущенной форме рака почки, когда опухоль достигает больших размеров.
К экстраренальным (внепочечным) симптомам опухоли относят:
- Варикоцеле (расширение вен) яичка. Является редким признаком новообразования почки и встречается всего у 3% больных. Наличие данного симптома у пациентов с другими признаками рака почки или при наличии факторов риска врач должен проявить настороженность и назначить дополнительное обследование.
- Синдром сдавления нижней полой вены. Возникает у 50% больных. Характеризуется отеком обеих ног, двусторонним варикоцеле, появлением венозной сети в области живота, тромбозом глубоких вен нижних конечностей.
- Симптоматическая гипертензия. Почки участвуют в поддержании нормального артериального давления. Нарушение их функции вызывает гипертензию.
К общим симптомам, характерным для любой злокачественной опухоли, относится слабость, недомогание, потеря массы тела и лихорадка.
Диагностика
Диагностика светлоклеточного рака почки начинается со сбора анамнеза, осмотра и пальпации. Врач проводит опрос больного, уточняет наличие жалоб и факторов риска. При осмотре особое внимание уделяется признакам сдавления нижней полой вены, варикоцеле, исследованию лимфатических узлов, которые могут быть поражены метастазами.
Инструментальные способы включают в себя следующие мероприятия по диагностике рака:
- Ультразвуковое исследование органов забрюшинного пространства. Позволяет узнать точное расположение и распространенность рака, метастазы в близлежащих лимфатических узлах, опухолевое поражение нижней полой вены.
- Компьютерная томография с контрастированием. Чувствительность метода превышает 95%. Позволяет визуализировать опухоль и метастатические поражения органов и лимфатических узлов.
- Магнитно-резонансная томография области почек. Отличается высокой информативностью и безопасностью, не оказывает лучевой нагрузки на организм.
- Биопсия почки. Наиболее часто применяются чрескожные методы. Врач осуществляет пункцию почки и затем отправляет материал на микроскопическое исследование.
Классификация
Рак почки насчитывает несколько классификаций. С помощью гистологического исследования специалист устанавливает морфологическую форму и степень злокачественности (дифференцировки) опухоли. Светлоклеточный рак встречается в 70-85% случаев злокачественных новообразований почки. По степени злокачественности выделяют четыре градации:
- G1. Клетки содержат одинаковые, ровные ядра. Эта стадия рака обнаруживается у 10-15% всех больных.
- G2. Ядра крупные, имеют неправильную форму. Диагностируется чаще всего — у 35-50% больных.
- G3. Ядра крупные, неправильной формы. Наблюдается у 25-35% больных.
- G4. Клетки содержат несколько крупных ядер, неправильной причудливой формы. Диагностируется у 5-15% больных.
Классификация по TNM насчитывает четыре стадии рака. Они формируются на основании размера опухоли, поражения внутренних органов (кости, легкие и другие) и лимфатических узлов. Стадия рака почки по TNM определяет тактику лечения и прогноз.
Метастазирование
Метастазы — это вторичные опухолевые очаги, которые образуются в результате распространения опухолевых клеток по организму из первичного образования. Светлоклеточный рак почки может метастазировать гематогенным и лимфогенным путями. В первом случае опухолевые клетки распространяются с током крови во внутренние органы. Наиболее часто поражаются легкие, головной мозг, кости. Также метастазы рака могут распространяться по лимфатическим сосудам и образовывать вторичные очаги в лимфоузлах. В первую очередь поражаются сторожевые узлы — первые на пути оттока лимфы.
Лечение
Главным способом лечения является оперативный метод. Различают следующие его разновидности:
- Резекция почки. Представляет собой удаление светлоклеточной опухоли. Является органосохраняющей операцией. Показаниям является наличие рака единственной почки, небольшие размеры опухоли.
- Нефрэктомия — удаление почки целиком. Дополнительно удаляется околопочечная клетчатка и региональные лимфатические узлы. В случае распространения опухолевого процесса на надпочечник, он удаляется вместе с почкой. Показаниями к удалению органа являются: большой размер опухоли, распространение рака на нижнюю полую вену или почечную артерию.
Оперативное лечение рака может быть выполнено открытым и лапароскопическим способом. Альтернативой вышеописанному лечению является радиочастотная абляция и криоабляция.
Радиочастотная абляция (РЧА) — это локальное уничтожение опухоли. Суть метода заключается в подведении к раку почки электрода, который испускает радиочастотные волны на опухолевые ткани. Это приводит к их нагреву и разрушению. Основной задачей РЧА является создание температуры 50-100 оС в области новообразования. В этом случае гибель раковых клеток происходит в течение 4-6 минут. Показанием к выполнению РЧА является маленькая опухоль размером не более 4 см, расположенная на периферии почки. Часто РЧА выполняют пожилым людям с высоким операционным риском.
Криоабляция также является точечным методом удаления опухолевых тканей и имеет такие же показания, как и РЧА. Метод позволяет разрушить светлоклеточный рак почки путем подведения к ним специальных криозондов и последовательной заморозки патологических тканей. Криоабляция может быть выполнена тремя способами:
- Открытый. Криоабляция осуществляется в процессе оперативного вмешательства. Преимуществами являются высокая точность в уничтожении рака и низкая вероятность повреждения здоровых тканей, нервных волокон и сосудов.
- Чрескожный. Выполняется под контролем УЗИ. Является операцией с малой травматичностью.
- Лапароскопический — является эффективным оперативным вмешательством по лечению рака. Позволяет с высокой точностью расположить криозонды, при этом обладает меньшей травматичностью в сравнении с открытым способом.
Лекарственная терапия, как правило, используется при диссеминированных формах рака почки. Преимущественно применяются таргетные препараты. Они ингибируют белки и ферменты, которые контролируют процесс роста светлоклеточного рака почки. Используются ингибиторы тирозинкиназы, моноклональные антитела, ингибиторы мишени рапамицина млекопитающих.
Лучевая терапия используется при метастатическом поражении костной ткани и головного мозга. Данные методы не позволяют добиться радикального лечения метастазов светлоклеточного рака почки, но позволяют уменьшить симптомы и улучшить качество жизни больного.
Диспансерное наблюдение
Регулярное медицинское наблюдение позволяет своевременно выявить рецидивы светлоклеточного рака, метастазы и оценить работоспособность почек. Диспансерный надзор осуществляется с помощью УЗИ или КТ и длится не менее 5 лет. Для оценки работы почки используют лабораторные методы исследования — определение уровня креатинина, электролитный состав, скорость клубочковой фильтрации.


Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Мультилокулярная киста почки - относительно редко встречающееся многокамерное тонкостенное образование, относящееся к аномалиям эмбрионального развития. В отличие от других кистозных дисплазий (поликистоз, мультикистоз) мультилокулярная киста поражает лишь часть почки, обычно нижний ее отдел. Как правило, это одностороннее многокамерное образование, в котором полости отдельных кист не сообщаются между собой, часто содержат бурую жидкость, а в стенках кист почечная ткань отсутствует [1]. Наличие при ультразвуковом исследовании между кист так называемых "эхосолидных" структур или "мультилокулярных зон" позволяет отнести их к третьему типу кист почек - со значительными осложнениями по классификации M.Bosniac [2,3] и вызывает подозрение на наличие аденокарциномы почки, цистоаденокарциномы или организовавшейся гематомы. Отечественные авторы относят мультилокулярную кисту к почечным дисплазиям [4,5,6]. В то же время солитарная мультилокулярная киста по внешнему виду может напоминать опухоль, а некоторыми исследователями даже относится к опухолям, а не к дисплазиям, и они считают правильнее называть её кистозной нефромой или кистозной частично дифференцированной нефробластомой.
Описаны 4 случая этого образования у детей в возрасте от 4 до 24 месяцев, выявленных в почке после нефрэктомии в связи с подозрением на опухоль Вильямса [7]. Множественные кисты были выстланы слоем плоских, кубических или призматических клеток. Перегородки между ними состояли из более или менее васкуляризованной соединительной ткани с очагами из клеток типа метанефрогенной бластемы (с округлыми гиперхромными ядрами). В одном из случаев последние формировали мелкие недифференцированные трубочки, в 3 - более зрелые канальцы, выстланные кубическим или призматическим эпителием. В 2 случаях обнаружены пучки лентовидных рабдомиобластов с поперечной исчерченностью. Авторы поддержали точку зрения, что кистозная нефрома у детей является доброкачественным эквивалентом нефробластомы. Прямых указаний в литературе на возможную связь между "кистозной нефромой" у детей и мультилокулярной кистой у взрослых не имеется, хотя, как подчеркивает В. А. Самсонов [6], есть основания полагать, что это стадии единого процесса. По его мнению, с возрастом больного элементы метанефрогенной бластемы в стенках кист исчезают либо путем регрессии, либо вследствие дифференцировки в канальцевые структуры с последующим формированием из них новых кист по типу ретенционных.
В нашем наблюдении мультилокулярной кисты в сочетании со светлоклеточным почечноклеточным раком почки отмечены трудности, как дооперационной диагностики, так и патогистологической трактовки образования в удаленной почке.
Больной Д., 27 лет, поступил в урологическую клинику после впервые в жизни проведенного профилактического УЗИ органов брюшной полости, при котором в правой почке выявлено, как "случайная находка", кистозно-солидное образование. Оно занимало средний и нижний сегменты правой почки. В режимах ЦДК и ЭД выраженный кровоток определялся преимущественно в образовании, сосудистая архитектоника имела хаотичный характер. Качественные и количественные показатели кровотока в неизменённых отделах почки - без особенностей (рис. 1). При клиническом и лабораторном исследованиях патологических изменений не выявлено.
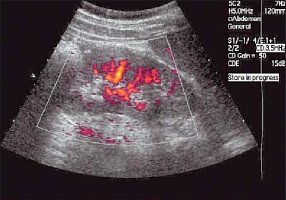
Рис. 1. Кровоток в неизменённых отделах почки в режиме энергетического допплера. Пациент Д., 27 лет.
На экскреторных урограммах - картина объёмного образования в среднем и нижнем сегментах правой почки, чашечно-лоханочная система представлена практически только верхней чашечкой и оттесненной дугообразно кверху резко уменьшенной в размерах лоханкой, что давало основание предположить врожденный характер деформации чашечно-лоханочной системы (рис. 2а). При КТ - солидно-кистозное образование в среднем и нижнем сегментах правой почки располагалось внутрипочечно, имело оболочку и перегородки толщиною до нескольких мм, а также участки солидных включений до 1,0 см. Плотность последних повышалась при контрастном усилении с 30-35 до 55-65 ед. Н (рис. 2б).
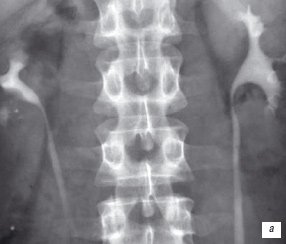
а) Экскреторная урограмма. Деформация и оттеснение кверху уменьшенной чашечно-лоханочной системы почки.
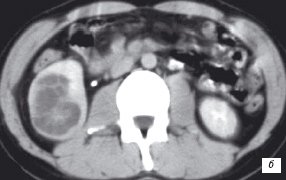
б) КТ после контрастного усиления. Кистозное внутрипочечное образование в среднем и нижнем сегментах правой почки с перегородками и участками солидных включений.
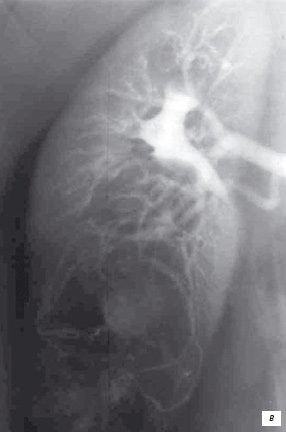
в) Селективная ангиограмма. Сеть патологических сосудов и одиночное скопление контрастного вещества в среднем сегменте правой почки.
В связи с тем, что большую часть жизни больной прожил в эндемичной по эхинококку зоне (Казахстан) ему было произведено исследование крови на эхинококк в Институте медицинской паразитологии и тропической медицины им. Е.И. Марциновского. Результаты РИГА (реакция непрямой гемагглютинации) и ИФА (иммуноферментный анализ) - отрицательные. При обследовании в Онкологическом Научном Центре им. Н.Н. Блохина был установлен диагноз опухоли правой почки. Однако, при прицельной биопсии образования под ультразвуковым контролем клетки злокачественной опухоли были не найдены. От предложенной нефрэктомии больной временно отказался.
Вновь поступил в нашу клинику через три месяца для планового оперативного лечения. Жалобы, клинические проявления и динамические изменения при контрольных УЗИ почек отсутствовали. Для решения вопроса о возможности органосохраняющей операции произведена ангиография по Сельдингеру. Заключение: больше данных за опухоль в среднем и нижнем сегментах правой почки с распадом (рис. 2в). Органосохраняющая операция из-за большой протяженности процесса, захватывающей ворота почки, и остающихся подозрениях на злокачественный характер образования, признана нецелесообразной. Произведена нефрэктомия. Послеоперационный период протекал без осложнений.
Макроскопически средний и нижний сегменты удаленного органа занимала система кистозных полостей, отделенная от сохранившегося вещества почки хорошо заметной белесоватой прослойкой. Полости имели различную величину, гладкую внутреннюю поверхность и содержали бурую вязкую жидкость; между полостями располагались перегородки различной толщины.
Гистологические препараты: в части срезов обнаруживается только жировая клетчатка, в других - ткани сохраненной почки с четко отграниченным от них толстой фиброзной капсулой образованием с множественными кистами. В части срезов - только кисты без структур нормальной почки. Кисты заполнены различным содержимым (серозным, кровянистым, кровяным), разных размеров, одни из них без выстилки, другие выстланы однослойным уплощенным эпителием, сформированным клетками с эозинофильной цитоплазмой. При этом в одних участках кисты отделены друг от друга различной толщины прослойками рыхлой или волокнистой соединительной тканью, часто с кровоизлияниями, и мелкими полостями с кровью. В других отделах почки между кистами наряду с соединительной тканью располагаются поля, сформированные мелкими комплексами из довольно однородных клеток с округлым гиперхромным ядром и очень светлой, часто оптически почти пустой цитоплазмой. Названные комплексы разделены очень узкими, чаще почти незаметными прослойками рыхлой соединительной ткани. Иногда светлые клетки образуют тубулярные и альвеолярные, а также микрокистозные структуры, напоминающие расширенные почечные канальцы. В некоторых местах пространства между кистами оказываются сформированными целиком из названных клеток (рис. 3).
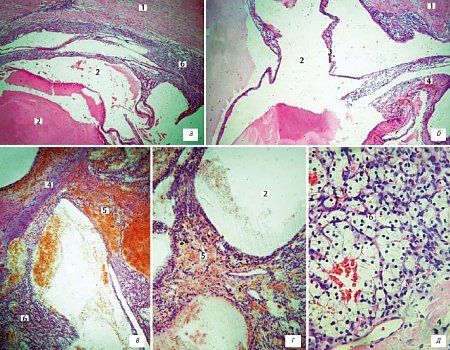
Рис. 3. Микрофото гистологических препаратов удаленной правой почки с окраской гематоксилин-эозином: x40(а,б); x100(в,г); x400(д).
1 - толстая фиброзная капсула, отделяющая кисту от вещества почки;
2 - кистозные полости;
3,4 - тонкие и толстые перегородки соответственно;
5 - кровоизлияния;
6 - структуры, присущие светлоклеточному почечноклеточному раку.
При контрольном ультразвуковом и рентгенологическом исследованиях через 1,5 года после операции рецидива опухоли и отдаленных метастазов в органах брюшной и грудной полостей не выявлено.
В приведенном наблюдении имеются все признаки мультилокулярной кисты почки. К ним относятся: фиброзная капсула, отделяющая ее от вещества почки, наличие множества не сообщающихся друг с другом кист, в том числе, с эпителиальной выстилкой, разделенных соединительнотканными перегородками различной толщины, со структурами без признаков клеточного атипизма. Вместе с тем обнаруживаются структуры, характерные для светлоклеточного рака, развившегося на вышеописанном фоне мультилокулярной кисты. Это дает основание думать, что элементы метанефрогенной бластемы, обнаруживаемые в кистах у детей, могут не только исчезать путем регрессии или превращаться в канальцевые структуры с последующим формированием из них новых кист [6], но и являться источником злокачественной трансформации.
Данное наблюдение показывает эффективность методов лучевой диагностики в выявлении кистозных образований почек. В то же время, необходимо подчеркнуть, что дооперационные неоднократные ультразвуковые и рентгенологические методики, включая КТ и селективную ангиографию, а также биопсию под ультразвуковым контролем, не позволили окончательно подтвердить или исключить злокачественный характер образования в правой почке. Это было связано с тем, что большая часть его сформирована типичными зрелыми структурами, а клетки, присущие светлоклеточному раку почки, обнаруживались только в некоторых участках, что и обусловило отрицательный результат пункционной биопсии.
Таким образом, несмотря на высокую эффективность методов лучевой диагностики в выявлении кистозных образований почек, описанное наблюдение подтверждает оправданность рекомендаций о необходимости нефрэктомии в случаях "сомнительных" кистозных образований почек [3,7,9].
- Дробнер В.Л., Хенкин С.Х., Кураева И.Л. и соавт. // Мультлокулярная киста почки.- Урол. и нефрол.-1986.- N 6. - с.54-55
- Bosniak M.A. // The current radiological approach to renal cyst. - Radiology - 1986. - vol. 158. - N 1. - p. 1-10
- Bosniak M.A. // Difficulties in classifying cystic lesions of the kidney. - Urol Radiol. - 1991. -vol. 13. - N 4. - p. 267-272
- Лопаткин Н.А., Мазо Е.Б. Простая киста почки. - М., 1982. - с. 17-19
- Пытель А.Я., Пугачев А.Г. Очерки по детской урологии. - М. , 1977. - с. 34-36
- Самсонов В.А. Патоморфология опухолей почек и верхних мочевыводящих путей. - М., 1981. - с. 224-227
- Юдин А. Л., Афанасьева Н.И., Смирнов И.В. и соавт. // Ультразвуковая лучевая диагностика и лечение кистовидных образований почек. - Радиология-практика. - 2002. - N1.- с. 25-31
- Gallo G.E, Penchansky L. // Cystic nephroblastoma in the children. - Ibid. - 1977. - vol. 39. - p. 1322-1327
- Joshi V.V. Banerjec A.K, Yadav K. et al. // Cystic nephroma or multiloculur cyst of kidney? - Cancer (Philad). - vol. 40. - p. 789-793

Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
7. Опухоли почек
Опухоли почек классифицируются следующим образом.
1. Эпителиальные опухоли:
1) аденома (темноклеточная, светлоклеточная и ацидофильная);
2) почечно-клеточный рак (светлоклеточный, зернисто-клеточный, железистый, саркомоподобный, смешанноклеточный);
3) нефробластома или опухоль Вильмса.
2. Мезенхимальные опухоли образуются из соединительной и мышечной ткани, из кровеносных и лимфатических сосудов, носят доброкачественный и злокачественный характер.
3. Опухоли почечных лоханок:
1) доброкачественные (переходная папиллома);
2) рак лоханки (переходноклеточный, плоскоклеточный и железистый).
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
53. Опухоли мезенхимальной ткани Опухоли жировой ткани Липома. Доброкачественная опухоль. Узел цвета неизменённой кожи или желтоватого оттенка, мягкий, часто дольчатый, безболезненный. Нередко опухоли множественные.Фибролипома. Развивается фиброзная ткань, в связи с
25. Опухоли Опухоль – это патологический процесс, характеризующийся безудержным размножением клеток, при этом нарушаются рост и дифференцировка клеток вследствие изменений их генетического аппарата. Свойства опухоли: автономный и бесконтрольный рост, атипизм,
44. Почечнокаменная болезнь, поликистоз, нефросклероз, опухоли почек Почечнокаменная болезнь (нефролитиаз) – заболевание, характеризующееся образованием камней в почечных чашечках, лоханках и мочеточниках. Процесс носит хронический характер.В результате нарушения
ЛЕКЦИЯ № 6. Опухоли почек, мочевыводящих путей и мужских половых органов У взрослых составляют 2—3% всех новообразований, мужчины заболевают примерно в 2 раза чаще, чем женщины, преимущественно в возрасте 40—60 лет.Этиология и патогенез. В возникновении и развитии опухолей
Опухоли Начну я этот раздел с объяснения, почему отдельно рассматриваются мной опухоли доброкачественные. Разрастание клеток неправильной формы (недоразвитых) может происходить в любом органе. Степень доброкачественности процесса определяется скоростью развития
Опухоли Опухоли бывают злокачественные и доброкачественные.Рак – одна из самых тяжелых разновидностей злокачественной опухоли, когда соматические клетки выходят из-под иммунного контроля организма, начинают быстро размножаться и вытесняют здоровые клетки.
Опухоли Сухой гриб (чагу) заливают кипяченой холодной водой на 4 часа, после чего его пропускают через мясорубку или растирают на терке. На 1 часть растертого гриба добавляют 5 частей кипяченой воды при температуре 50 °C (не выше). Настаивают 48 часов, жидкость сливают и
Глава 10. ОПУХОЛИ ПОЧЕК Встречаются опухолевые завоевания почек сравнительно редко. Поражают в основном людей в возрасте старше 50 лет. Мужчины болеют примерно в два раза чаще, чем женщины, это связано с курением, так как курящих мужчин больше.Около 98 % всех опухолей почек
Опухоли почек Опухолевые завоевания почек встречаются сравнительно редко и в основном поражают людей в возрасте старше 50 лет. Мужчины болеют примерно в два раза чаще, чем женщины. По мнению врачей, это связано с курением, так как курящих мужчин больше. До 98% всех опухолей
Меридиан почек (цзу-шаоинь-шэнь-цзин; ножная линия почек, малый инь) (VIII; R) Меридиан парный, симметричный, центростремительный, относится к системе инь, насчитывает 27 точек воздействия. Время максимальной активности меридиана с 17 до 19 частов, время минимальной активности с
5. Опухоли Аденома предстательной железы Предстательная железа, или простата, – внутренний половой орган, активно участвующий в сексуальной жизни и поддерживающий детородные функции мужчины.После 40 лет в ней начинают происходить возрастные изменения.Ткани простаты
Опухоли Опухоль – это местное патологическое разрастание ткани, в этом случае клетки приобретают новые, необычные для них свойства, изменяются их строение и структура. Таким образом, обычная ткань превращается в опухолевую. Опухоль растет только за счет своих клеток,
Опухоли Опухоли бывают злокачественные и доброкачественные.Рак – одна из самых тяжелых разновидностей злокачественной опухоли, когда соматические клетки выходят из-под иммунного контроля организма, начинают быстро размножаться и вытесняют здоровые клетки.
ОПУХОЛИ Врачи нетрадиционной медицины, в том числе и отечественные (И. П. Неумывакин), считают употребление раствора перекиси водорода необходимой процедурой в комплексном лечении опухолей любой природы, в том числе и злокачественных. Из опыта доктора И. П. Неумывакина


Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Мультилокулярная киста почки - относительно редко встречающееся многокамерное тонкостенное образование, относящееся к аномалиям эмбрионального развития. В отличие от других кистозных дисплазий (поликистоз, мультикистоз) мультилокулярная киста поражает лишь часть почки, обычно нижний ее отдел. Как правило, это одностороннее многокамерное образование, в котором полости отдельных кист не сообщаются между собой, часто содержат бурую жидкость, а в стенках кист почечная ткань отсутствует [1]. Наличие при ультразвуковом исследовании между кист так называемых "эхосолидных" структур или "мультилокулярных зон" позволяет отнести их к третьему типу кист почек - со значительными осложнениями по классификации M.Bosniac [2,3] и вызывает подозрение на наличие аденокарциномы почки, цистоаденокарциномы или организовавшейся гематомы. Отечественные авторы относят мультилокулярную кисту к почечным дисплазиям [4,5,6]. В то же время солитарная мультилокулярная киста по внешнему виду может напоминать опухоль, а некоторыми исследователями даже относится к опухолям, а не к дисплазиям, и они считают правильнее называть её кистозной нефромой или кистозной частично дифференцированной нефробластомой.
Описаны 4 случая этого образования у детей в возрасте от 4 до 24 месяцев, выявленных в почке после нефрэктомии в связи с подозрением на опухоль Вильямса [7]. Множественные кисты были выстланы слоем плоских, кубических или призматических клеток. Перегородки между ними состояли из более или менее васкуляризованной соединительной ткани с очагами из клеток типа метанефрогенной бластемы (с округлыми гиперхромными ядрами). В одном из случаев последние формировали мелкие недифференцированные трубочки, в 3 - более зрелые канальцы, выстланные кубическим или призматическим эпителием. В 2 случаях обнаружены пучки лентовидных рабдомиобластов с поперечной исчерченностью. Авторы поддержали точку зрения, что кистозная нефрома у детей является доброкачественным эквивалентом нефробластомы. Прямых указаний в литературе на возможную связь между "кистозной нефромой" у детей и мультилокулярной кистой у взрослых не имеется, хотя, как подчеркивает В. А. Самсонов [6], есть основания полагать, что это стадии единого процесса. По его мнению, с возрастом больного элементы метанефрогенной бластемы в стенках кист исчезают либо путем регрессии, либо вследствие дифференцировки в канальцевые структуры с последующим формированием из них новых кист по типу ретенционных.
В нашем наблюдении мультилокулярной кисты в сочетании со светлоклеточным почечноклеточным раком почки отмечены трудности, как дооперационной диагностики, так и патогистологической трактовки образования в удаленной почке.
Больной Д., 27 лет, поступил в урологическую клинику после впервые в жизни проведенного профилактического УЗИ органов брюшной полости, при котором в правой почке выявлено, как "случайная находка", кистозно-солидное образование. Оно занимало средний и нижний сегменты правой почки. В режимах ЦДК и ЭД выраженный кровоток определялся преимущественно в образовании, сосудистая архитектоника имела хаотичный характер. Качественные и количественные показатели кровотока в неизменённых отделах почки - без особенностей (рис. 1). При клиническом и лабораторном исследованиях патологических изменений не выявлено.

Рис. 1. Кровоток в неизменённых отделах почки в режиме энергетического допплера. Пациент Д., 27 лет.
На экскреторных урограммах - картина объёмного образования в среднем и нижнем сегментах правой почки, чашечно-лоханочная система представлена практически только верхней чашечкой и оттесненной дугообразно кверху резко уменьшенной в размерах лоханкой, что давало основание предположить врожденный характер деформации чашечно-лоханочной системы (рис. 2а). При КТ - солидно-кистозное образование в среднем и нижнем сегментах правой почки располагалось внутрипочечно, имело оболочку и перегородки толщиною до нескольких мм, а также участки солидных включений до 1,0 см. Плотность последних повышалась при контрастном усилении с 30-35 до 55-65 ед. Н (рис. 2б).

а) Экскреторная урограмма. Деформация и оттеснение кверху уменьшенной чашечно-лоханочной системы почки.

б) КТ после контрастного усиления. Кистозное внутрипочечное образование в среднем и нижнем сегментах правой почки с перегородками и участками солидных включений.

в) Селективная ангиограмма. Сеть патологических сосудов и одиночное скопление контрастного вещества в среднем сегменте правой почки.
В связи с тем, что большую часть жизни больной прожил в эндемичной по эхинококку зоне (Казахстан) ему было произведено исследование крови на эхинококк в Институте медицинской паразитологии и тропической медицины им. Е.И. Марциновского. Результаты РИГА (реакция непрямой гемагглютинации) и ИФА (иммуноферментный анализ) - отрицательные. При обследовании в Онкологическом Научном Центре им. Н.Н. Блохина был установлен диагноз опухоли правой почки. Однако, при прицельной биопсии образования под ультразвуковым контролем клетки злокачественной опухоли были не найдены. От предложенной нефрэктомии больной временно отказался.
Вновь поступил в нашу клинику через три месяца для планового оперативного лечения. Жалобы, клинические проявления и динамические изменения при контрольных УЗИ почек отсутствовали. Для решения вопроса о возможности органосохраняющей операции произведена ангиография по Сельдингеру. Заключение: больше данных за опухоль в среднем и нижнем сегментах правой почки с распадом (рис. 2в). Органосохраняющая операция из-за большой протяженности процесса, захватывающей ворота почки, и остающихся подозрениях на злокачественный характер образования, признана нецелесообразной. Произведена нефрэктомия. Послеоперационный период протекал без осложнений.
Макроскопически средний и нижний сегменты удаленного органа занимала система кистозных полостей, отделенная от сохранившегося вещества почки хорошо заметной белесоватой прослойкой. Полости имели различную величину, гладкую внутреннюю поверхность и содержали бурую вязкую жидкость; между полостями располагались перегородки различной толщины.
Гистологические препараты: в части срезов обнаруживается только жировая клетчатка, в других - ткани сохраненной почки с четко отграниченным от них толстой фиброзной капсулой образованием с множественными кистами. В части срезов - только кисты без структур нормальной почки. Кисты заполнены различным содержимым (серозным, кровянистым, кровяным), разных размеров, одни из них без выстилки, другие выстланы однослойным уплощенным эпителием, сформированным клетками с эозинофильной цитоплазмой. При этом в одних участках кисты отделены друг от друга различной толщины прослойками рыхлой или волокнистой соединительной тканью, часто с кровоизлияниями, и мелкими полостями с кровью. В других отделах почки между кистами наряду с соединительной тканью располагаются поля, сформированные мелкими комплексами из довольно однородных клеток с округлым гиперхромным ядром и очень светлой, часто оптически почти пустой цитоплазмой. Названные комплексы разделены очень узкими, чаще почти незаметными прослойками рыхлой соединительной ткани. Иногда светлые клетки образуют тубулярные и альвеолярные, а также микрокистозные структуры, напоминающие расширенные почечные канальцы. В некоторых местах пространства между кистами оказываются сформированными целиком из названных клеток (рис. 3).

Рис. 3. Микрофото гистологических препаратов удаленной правой почки с окраской гематоксилин-эозином: x40(а,б); x100(в,г); x400(д).
1 - толстая фиброзная капсула, отделяющая кисту от вещества почки;
2 - кистозные полости;
3,4 - тонкие и толстые перегородки соответственно;
5 - кровоизлияния;
6 - структуры, присущие светлоклеточному почечноклеточному раку.
При контрольном ультразвуковом и рентгенологическом исследованиях через 1,5 года после операции рецидива опухоли и отдаленных метастазов в органах брюшной и грудной полостей не выявлено.
В приведенном наблюдении имеются все признаки мультилокулярной кисты почки. К ним относятся: фиброзная капсула, отделяющая ее от вещества почки, наличие множества не сообщающихся друг с другом кист, в том числе, с эпителиальной выстилкой, разделенных соединительнотканными перегородками различной толщины, со структурами без признаков клеточного атипизма. Вместе с тем обнаруживаются структуры, характерные для светлоклеточного рака, развившегося на вышеописанном фоне мультилокулярной кисты. Это дает основание думать, что элементы метанефрогенной бластемы, обнаруживаемые в кистах у детей, могут не только исчезать путем регрессии или превращаться в канальцевые структуры с последующим формированием из них новых кист [6], но и являться источником злокачественной трансформации.
Данное наблюдение показывает эффективность методов лучевой диагностики в выявлении кистозных образований почек. В то же время, необходимо подчеркнуть, что дооперационные неоднократные ультразвуковые и рентгенологические методики, включая КТ и селективную ангиографию, а также биопсию под ультразвуковым контролем, не позволили окончательно подтвердить или исключить злокачественный характер образования в правой почке. Это было связано с тем, что большая часть его сформирована типичными зрелыми структурами, а клетки, присущие светлоклеточному раку почки, обнаруживались только в некоторых участках, что и обусловило отрицательный результат пункционной биопсии.
Таким образом, несмотря на высокую эффективность методов лучевой диагностики в выявлении кистозных образований почек, описанное наблюдение подтверждает оправданность рекомендаций о необходимости нефрэктомии в случаях "сомнительных" кистозных образований почек [3,7,9].
- Дробнер В.Л., Хенкин С.Х., Кураева И.Л. и соавт. // Мультлокулярная киста почки.- Урол. и нефрол.-1986.- N 6. - с.54-55
- Bosniak M.A. // The current radiological approach to renal cyst. - Radiology - 1986. - vol. 158. - N 1. - p. 1-10
- Bosniak M.A. // Difficulties in classifying cystic lesions of the kidney. - Urol Radiol. - 1991. -vol. 13. - N 4. - p. 267-272
- Лопаткин Н.А., Мазо Е.Б. Простая киста почки. - М., 1982. - с. 17-19
- Пытель А.Я., Пугачев А.Г. Очерки по детской урологии. - М. , 1977. - с. 34-36
- Самсонов В.А. Патоморфология опухолей почек и верхних мочевыводящих путей. - М., 1981. - с. 224-227
- Юдин А. Л., Афанасьева Н.И., Смирнов И.В. и соавт. // Ультразвуковая лучевая диагностика и лечение кистовидных образований почек. - Радиология-практика. - 2002. - N1.- с. 25-31
- Gallo G.E, Penchansky L. // Cystic nephroblastoma in the children. - Ibid. - 1977. - vol. 39. - p. 1322-1327
- Joshi V.V. Banerjec A.K, Yadav K. et al. // Cystic nephroma or multiloculur cyst of kidney? - Cancer (Philad). - vol. 40. - p. 789-793

Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Читайте также:

