Субарахноидальное кровоизлияние при опухоли
Описание болезни
Субарахноидальное кровоизлияние является редкой причиной инсульта, когда кровь вытекает из кровеносных сосудов по поверхности мозга. Как и все инсульты, субарахноидальное кровотечение является неотложной медицинской ситуацией, которая требует немедленного лечения для предотвращения серьезных осложнений, повреждения мозга и смерти.
Субарахноидальное кровоизлияние называется так, потому что кровотечение происходит в артериях, проходящих под мембраной в мозге, называемой арахноидом, который находится чуть ниже поверхности черепа.
Три четверти субарахноидальных кровоизлияний вызваны разрывом аневризмы. Аневризма — это выпуклость в кровеносном сосуде, возникающая в результате слабости стенки кровеносного сосуда.
Во время субарахноидального кровоизлияния кровь повреждает ткани мозга. Сокращение кровоснабжения может также вызвать дальнейшее повреждение головного мозга, что приведет к нарушению или потере функции мозга и, возможно, к смерти.
Насколько распространены субарахноидальные кровоизлияния?
Субарахноидальные кровоизлияния встречаются редко, на них приходится только 5% всех инсультов. Тем не менее, они являются основной причиной смерти связанных с инсультом.
Каждый год около 100тыс. человек в России страдают от субарахноидального кровоизлияния. Оно чаще встречается у людей среднего возраста, и женщины более подвержены заболеванию, чем мужчины.
Симптомы и признаки
Симптомы субарахноидального кровоизлияния включают:
Около 30-40% людей с субарахноидальным кровоизлиянием также испытывают нарушение или полную потерю сознания.
Иногда симптомы субарахноидального кровоизлияния могут быть похожи на менингит (инфекция слоев головного мозга), потому что в обоих случаях люди испытывают сильную головную боль и скованность в шее.
В отличие от менингита, у людей с субарахноидальным кровоизлиянием обычно не бывает высокой температуры или сыпи на коже. Однако оба состояния чрезвычайно серьезны, и в любом случае следует немедленно обратиться за неотложной медицинской помощью.
— Предупреждающие знаки.
Приблизительно у 1 из 10 человек появятся предупреждающие признаки того, что у них будет субарахноидальное кровоизлияние, обычно за несколько дней или недель до этого.
Признаки могут принимать форму:
- внезапной и сильной головной боли — самый распространенный предупреждающий признак;
- головокружение;
- глазная боль;
- двойное зрение;
- потеря зрения.
Если вы испытываете какие-либо из этих предупреждающих признаков, рекомендуется посетить врача общей практики, особенно если ранее не было сильных головных болей.
Причины
— Кровообращение.
Как и всем органам организма, мозг нуждается в крови, чтобы обеспечить его кислородом и другими необходимыми питательными веществами.
Наша система кровообращения состоит из артерий и вен. Кровь прокачивается из сердца через аорту (главную артерию, ведущую от сердца), прежде чем пройти через все средние и маленькие артерии, ответвляющиеся друг от друга. Далее кровь попадает в самые крошечные сосуды, известные как капилляры, откуда кислород в крови переносится в клетки, которые составляют ткани и органы нашего организма.
Затем капилляры перемещают кровь в вены, которые возвращают ее к сердцу. Вены слабее и меньше артерий, поэтому капилляры также должны снижать скорость и давление крови.
Субарахноидальные кровоизлияния в основном вызваны аневризмами и артериовенозными мальформациями, которые появляются в следствии дефектов и слабостей кровеносных сосудов.
— Аневризма.
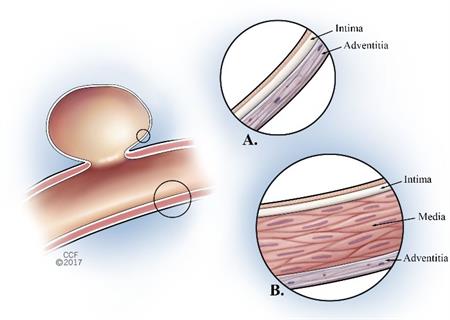
По неизвестным причинам примерно 1 из каждых 100 человек рождается с дефектами, влияющими на кровеносные сосуды в их головном мозге. Некоторые из кровеносных сосудов имеют истонченную и ослабленную стенку, выпирающую наружу, как воздушный шар, когда кровь проходит через них. Они известны как ягодные или саккулярные аневризмы.
При разрыве ягодной аневризмы возникает субарахноидальное кровоизлияние головного мозга. Не каждый, у кого есть этот тип аневризмы, испытывает кровотечение. Фактически, кровоизлияния у людей с саккулярной аневризмой очень редки, встречаясь примерно у 1 из 700 человек.
Однако человек может увеличить риск разрыва аневризмы, если:
- курит;
- чрезмерно употребляет алкоголь;
- плохо контролирует высокое кровяное давление.
Около 70% субарахноидальных кровоизлияний вызваны аневризмой. После того, как она лопает, аневризма часто закрывается, и кровотечение прекращается. Однако существует высокий риск того, что без лечения аневризма снова разорвется и приведет к еще большему кровотечению.
— Артериовенозные мальформации.
Артериовенозные мальформации возникают при аномальном развитии кровеносных сосудов. Они поражают примерно 1 на каждые 100 человек и, хотя точная причина неизвестна, считается, что они являются результатом проблемы, возникающей во время развития ребенка в утробе матери.
Артериовенозные мальформации могут возникать в любом месте тела, но очень редко они встречаются в головном мозге, причем поражается только 1 из каждых 10 000 человек. Они могут вызывать проблемы, поскольку влияют на способ перекачки крови по всему организму.
Большинство людей с артерио-венозной мальформацией головного мозга не испытывают никаких симптомов, пока не произойдет кровоизлияние. Артериовенозные мальформации вызывают около одного из десяти субарахноидальных кровоизлияний.
— Тяжелая травма головы.
Кровотечение внутри мозга также может появиться после серьезной травмы головы.
Диагностика
Первоначальный диагноз субарахноидального кровоизлияния может быть сделан через характерные симптомы состояния, такие как внезапное начало сильной головной боли и ригидность затылочных мышц.
После первоначального диагноза вполне вероятно, что вас направят в специализированное нейрохирургическое отделение для дальнейших тестов, чтобы подтвердить диагноз и, после этого, выбрать оптимальный курс лечения.
Наиболее распространенные тесты, которые используются для расследования случаев субарахноидального кровоизлияния, изложены ниже.
— Компьютерная томография (КТ).
Компьютерная томография (КТ) похожа на рентген, но она использует несколько сканирований или изображений для создания более детальной трехмерной картины мозга. Сканирование можно использовать для обнаружения наличия и расположения крови вокруг мозга и любых проблем, которые оно может вызвать. Иногда в кровь вводят цветной краситель, чтобы помочь определить источник кровотечения.
— Поясничная пункция.
Головной и спинной мозг окружены прозрачной жидкостью, называемой спинномозговой жидкостью. Если произошло субарахноидальное кровоизлияние, в жидкости будет кровь. Чтобы получить образец спинномозговой жидкости, в нижний конец позвоночника вставляется игла, и берется образец жидкости. Процедура может показаться болезненной, однако неудобств не будет, вам введут местный анестетик, чтобы нечего не чувствовали.
— МРТ сканирование.
Сканирование магнитно-резонансной томографии (МРТ) использует сильные магнитные поля и радиоволны для получения детального изображения внутренней части тела. Сканирование может быть использовано для выявления проблем в кровеносных сосудах и, иногда, для выявления самого кровоизлияния.
— Допплерография.
Одним из наиболее серьезных осложнений, связанных с субарахноидальным кровоизлиянием, является спазм сосудов головного мозга. Это когда артерии в мозге впадают в спазм, что приводит к дальнейшей потере крови, повреждению мозга и, возможно, смерти. Часто спазм сосудов головного мозга не вызывает немедленных симптомов, поэтому состояние может остаться незамеченным.
Ультразвуковая допплерография — это тест, в котором используется ультразвук для контроля потока крови в мозге. Внезапные изменения в скорости кровотока указывают на то, что произошел церебральный вазоспазм, поэтому начнется немедленное лечение.
Лечение

После возникновения субарахноидального кровоизлияния некоторые из кровеносных сосудов вблизи разрыва аневризмы могут перейти в спазм. Это состояние известно как спазм сосудов головного мозга, и оно может привести к дальнейшему кровоизлиянию, вызывая повреждение головного мозга.
Чтобы предотвратить это, больному может быть назначен препарат под названием нимодипин (нимотоп), который необходимо принимать в течение трех недель. Нимодипин первоначально использовался для лечения высокого кровяного давления, но было обнаружено, что он более полезен для предотвращения спазмов. Побочные эффекты нимодипина включают:
- повышенное потоотделение;
- тошнота;
- отек ног, лодыжек;
- расстройство желудка.
Для облегчения симптомов сильной головной боли может быть использован мощный болеутоляющий, морфин. Когда состояние улучшится, в качестве альтернативы можно использовать менее сильные обезболивающие, такие как парацетамол.
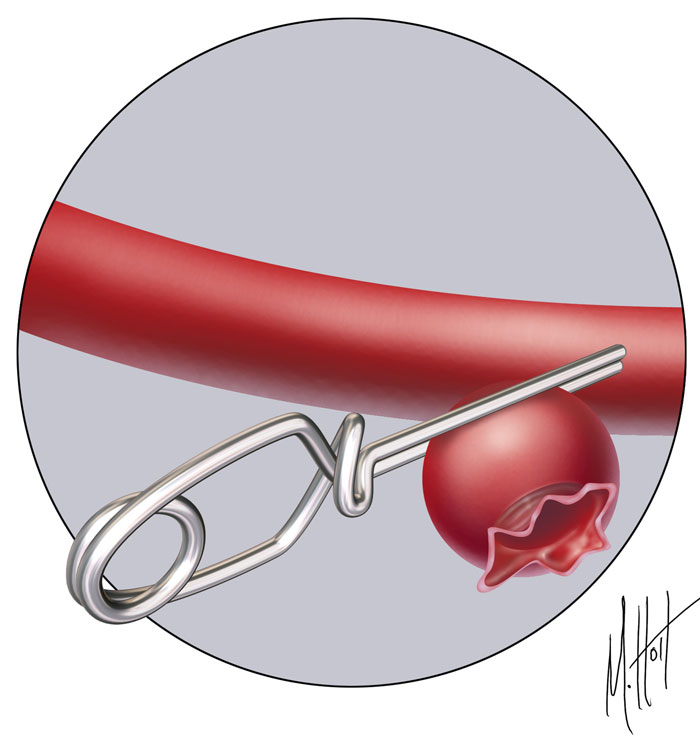
Нейрохирургическая клипировка — это процедура, проводящиеся под общим наркозом (когда больного усыпляют). Во время процедуры на коже головы делается надрез, с последующим удалением небольшого лоскута кости, чтобы попасть в мозг.
Нейрохирургия — невероятно сложная и трудная процедура, и успех никогда не может быть гарантирован.
Тем не менее, нейрохирургическая клипировка имеет относительно хороший показатель успеха: 70% людей достигают значительного или даже полного выздоровления после операции.
Эндоваскулярная спиральная эмболизация — это процедура, при которой к артерии в ноге или паху вставляется крошечная пластиковая трубка или катетер. Затем трубка направляется через сеть кровеносных сосудов в голову и, наконец, в аневризму.
Затем через трубку в аневризму пропускают крошечные платиновые катушки. Эти катушки блокируют поток крови в аневризму и таким образом предотвращают дальнейшее кровотечение.
Эндоваскулярная спиральная эмболизация становится все более предпочтительным вариантом лечения, поскольку оно имеет более высокий показатель успеха, при этом 77% людей достигают значительного улучшения или полного выздоровления после операции.
Кроме того, из-за менее инвазивного характера эндоваскулярной спиральной эмболизации по сравнению с нейрохирургическим клиппингом, время восстановления обычно более быстрое.
Осложнения
Спазм сосудов головного мозга является наиболее серьезным осложнением субарахноидального кровоизлияния и является обычным явлением. Он поражает примерно половину людей с субарахноидальным кровоизлиянием и является причиной 20% смертей или случаев серьезных повреждений головного мозга, связанных с субарахноидальным кровоизлиянием.
Тем не менее, ожидается, что число случаев спазма сосудов головного мозга сократится из-за применения нимодипина в качестве профилактического препарата.
Во время спазма сосудов головного мозга артерии головного мозга переходят в спазм, прерывая кровоснабжение мозга. Причины возникновения церебрального вазоспазма до сих пор неизвестны.
Спазм сосудов головного мозга обычно развивается через три-четыре дня после субарахноидального кровоизлияния.
Основным симптомом является растущее умственное расстройство. Если его не лечить, человек может впасть в бессознательное состояние, затем в кому, а затем умереть.
- гиперволемия — что означает перекачку жидкости в кровь
- гипертония — использование лекарств для повышения кровяного давления
- гемодилюция — когда в кровь переливается дополнительная кровь и плазма (жидкость, составляющая большую часть крови).
Целью тройной Г-терапии является увеличение кровотока, поэтому кровоснабжение мозга восстанавливается.
Если тройная Г-терапия не оказывается эффективной, обычно требуется хирургическое вмешательство, чтобы предотвратить дальнейшее повреждение мозга. Хирургическое вмешательство обычно включает в себя имплантацию небольшого баллона в артерию, а затем его надувание для восстановления кровоснабжения.
Приблизительно у 5% людей с субарахноидальным кровоизлиянием, развивается эпилепсия.
Эпилепсия — это состояние, при котором нормальная работа мозга нарушается, что приводит к повторным приступам или припадкам (судорогам) у человека.
Существуют разные типы судорог и симптомы могут различаться. Человек может потерять сознание, иметь сокращения мышц (руки и ноги могут дергаться и дергаться), или тело может дрожать или становиться неподвижным. Приступы обычно длятся от нескольких секунд до нескольких минут. Затем активность мозга возвращается к норме.
В большинстве случаев эпилепсии после субарахноидального кровоизлияния первый припадок происходит в течение первого года после кровоизлияния. Если с момента кровотечения прошло более двух лет, и у вас не было приступов, крайне маловероятно, что у вас разовьется эпилепсия.
Эпилепсию можно лечить с помощью противоэпилептических лекарств, таких как фенитоин или карбамазепин. Возможно, вам придется принимать эти лекарства в течение нескольких месяцев или всю оставшуюся жизнь.
Гидроцефалия — это состояние, возникающая, когда в желудочках (полостях) головного мозга образуется слишком много спинномозговой (цереброспинальной) жидкости. Примерно у каждого десятого человека, страдающего субарахноидальным кровоизлиянием развивается гидроцефалия.
Спинномозговая жидкость вырабатывается в головном мозге и защищает головной и спинной мозг, уносит отходы из клеток головного мозга. Он непрерывно течет через желудочки (полости или камеры внутри мозга) и по поверхности головного и спинного мозга. Любой избыток этой жидкости обычно выводится из головного мозга и поглощается организмом.
Повреждения, вызванные субарахноидальным кровотечением, могут остановить процесс слива жидкости и привести к её избыточному накоплению. Симптомы включают головную боль, тошноту, рвоту и потерю равновесия. Тем не менее, это состояние можно лечить, установив трубку в мозг, чтобы жидкость могла правильно стекать.
Прогноз
Субарахноидальное кровоизлияние — чрезвычайно серьезное заболевание, и у многих людей перспективы на выживание плохие. 10-15% людей с субарахноидальным кровоизлиянием умрут до того, как будут госпитализированы, а 50% умрут в течение 30 дней после кровоизлияния.
Однако перспективы выздоровления хороши, если пациент переживет начальное кровотечение и его быстро переведут в специализированное нейрохирургическое отделение (медицинское подразделение, специализирующееся на лечении заболеваний головного мозга и нервной системы).
В лечении субарахноидных кровотечений успешно применяется ряд хирургических методов. После лечения потребуется длительный период реабилитации.
Профилактика
Рекомендуется проходить обследование каждые пять лет, если у вас есть двое или более близких родственников (первой степени), у которых было субарахноидальное кровоизлияние, например, мать, отец, брат, тетя или дядя (но не бабушка или дедушка).
Также принятие мер по предотвращению высокого кровяного давления (гипертонии) уменьшит нагрузку на любые уже имеющиеся у вас аневризмы и снизит риск их возникновения.
Субарахноидальное кровоизлияние — состояние, обусловленное мозговым кровотечением, при котором кровь скапливается в подпаутинном пространстве церебральных оболочек. Характеризуется интенсивной и резкой головной болью, кратковременной потерей сознания и его спутанностью в сочетании с гипертермией и менингеальным симптомокомплексом. Диагностируется по данным КТ и ангиографии головного мозга; при их недоступности — по наличию крови в цереброспинальной жидкости. Основу лечения составляет базисная терапия, купирование ангиоспазма и хирургическое выключение церебральной аневризмы из кровотока.
МКБ-10


- Причины
- Факторы риска
- Классификация
- Симптомы субарахноидального кровоизлияния
- Догеморрагический период
- Острый период
- Атипичные формы САК
- Осложнения САК
- Диагностика
- Лечение субарахноидального кровоизлияния
- Базисная и специфическая терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Субарахноидальное кровоизлияние (САК) представляет собой отдельный вид геморрагического инсульта, при котором излитие крови происходит в субарахноидальное (подпаутинное) пространство. Последнее располагается между арахноидальной (паутинной) и мягкой церебральными оболочками, содержит цереброспинальную жидкость. Кровь, излившаяся в подпаутинное пространство, увеличивает объем находящейся в нем жидкости, что приводит к повышению внутричерепного давления. Происходит раздражение мягкой церебральной оболочки с развитием асептического менингита.
Спазм сосудов, возникающий в ответ на кровотечение, может стать причиной ишемии отдельных участков головного мозга с возникновением ишемического инсульта или ТИА. Субарахноидальное кровоизлияние составляет около 10% всех ОНМК. Частота его встречаемости за год варьирует от 6 до 20 случаев на 100 тыс. населения. Как правило, САК диагностируется у лиц старше 20 лет, наиболее часто (до 80% случаев) в возрастном промежутке от 40 до 65 лет.

Причины
Наиболее часто субарахноидальное кровотечение выступает осложнением цереброваскулярных заболеваний и травм головы.
- Разрыв сосудистой аневризмы. Является причиной субарахноидального кровоизлияния в 70-85% случаев. При наличии аневризмы сосудов головного мозга вероятность ее разрыва составляет от 1% до 5% в год и от 10% до 30% в течение всей жизни. К заболеваниям, часто сопровождающимся наличием церебральной аневризмы, относятся: синдром Элерса — Данлоса, факоматозы, синдром Марфана, аномалии виллизиева круга, коарктация аорты, врожденная геморрагическая телеангиэктазия, поликистоз почек и др. врожденные заболевания. Церебральные АВМ обычно приводят к кровоизлиянию в желудочки мозга или паренхиматозно-субарахноидальному кровотечению и редко бывают этиофактором изолированного САК.
- Травмы головы. Субарахноидальное кровоизлияние травматического генеза происходит при ЧМТ и обусловлено ранением сосудов при переломе черепа, ушибе головного мозга или его сдавлении. Примером подобного САК может служить субарахноидальное кровоизлияние, обусловленное родовой травмой новорожденного. Факторами риска САК новорожденного являются узкий таз у роженицы, стремительные роды, переношенная беременность, внутриутробные инфекции, крупный плод, аномалии развития плода, недоношенность.
- Патология эктракраниальных артерий. Субарахноидальное кровоизлияние может возникать вследствие расслоения позвоночной или сонной артерии. В подавляющем большинстве случаев речь идет о расслоении экстракраниальных отделов позвоночной артерий, распространяющемся в ее интрадуральный участок.
- Редкие факторы. В отдельных случаях причиной САК выступают миксома сердца, церебральная опухоль, васкулит, ангиопатия при амилоидозе, серповидно-клеточная анемия, различные коагулопатии, антикоагулянтное лечение.
Наряду с непосредственными причинами возникновения САК выделяют способствующие факторы: артериальную гипертензию, алкоголизм, атеросклероз и гиперхолестеринемию, курение. В 15-20% САК установить причину кровоизлияния не удается. В таких случаях говорят о криптогенном характере САК. К таким вариантам относится неаневризматическое перимезэнцефалическое доброкачественное субарахноидальное кровоизлияние, при котором кровотечение происходит в цистерны, окружающие средний мозг.
Классификация
В соответствии с этиофактором субарахноидальное кровоизлияние классифицируется на посттравматическое и спонтанное. С первым вариантом зачастую сталкиваются травматологи, со вторым — специалисты в области неврологии. В зависимости от зоны кровоизлияния различают изолированное и сочетанное САК. Последнее, в свою очередь, подразделяется на субарахноидально-вентрикулярное, субарахноидально-паренхиматозное и субарахноидально-паренхиматозно-вентрикулярное.
В мировой медицине широко применяется классификация Фишера, основанная на распространенности САК по результатам КТ головного мозга. В соответствии с ней выделяют:
- класс 1 — кровь отсутствует
- класс 2 — САК толщиной менее 1мм без сгустков
- класс 3 — САК толщиной более 1 мм или с наличием сгустков
- класс 4 — преимущественно паренхиматозное или желудочковое кровоизлияние.

Симптомы субарахноидального кровоизлияния
Предвестники САК наблюдаются у 10-15% больных. Они обусловлены наличием аневризмы с истонченными стенками, через которые просачивается жидкая часть крови. Время возникновения предвестников варьирует от суток до 2 недель перед САК. Некоторые авторы выделяют его как догеморрагический период. В это время пациенты отмечают преходящие цефалгии, головокружения, тошноту, транзиторную очаговую симптоматику (поражение тройничного нерва, глазодвигательные расстройства, парезы, нарушения зрения, афазию и пр.). При наличии гигантской аневризмы клиника догеморрагического периода имеет опухолеподобный характер в виде прогрессирующей общемозговой и очаговой симптоматики.
Субарахноидальное кровоизлияние манифестирует остро возникающей интенсивной головной болью и расстройствами сознания. При аневризматическом САК наблюдается необычайно сильная, молниеносно нарастающая цефалгия. При расслоении артерий головная боль носит двухфазный характер. Типична краткосрочная потеря сознания и сохраняющаяся до 5-10 суток спутанность сознания. Возможно психомоторное возбуждение. Продолжительная потеря сознания и развитие его тяжелых нарушений (комы) свидетельствуют в пользу тяжелого кровотечения с излитием крови в церебральные желудочки.
Патогномоничным признаком САК выступает менингеальный симптомокомплекс: рвота, ригидность мышц затылка, гиперестезия, светобоязнь, оболочечные симптомы Кернига и Брудзинского. Он появляется и прогрессирует в первые сутки кровоизлияния, может иметь различную выраженность и сохраняться от нескольких дней до месяца. Присоединение очаговой неврологической симптоматики в первые сутки говорит в пользу сочетанного паренхиматозно-субарахноидального кровоизлияния. Более позднее появление очаговых симптомов может являться следствием вторичного ишемического поражения мозговых тканей, что наблюдается в 25% САК.
Обычно субарахноидальное кровоизлияние протекает с подъемом температуры до фебрилитета и висцеро-вегетативными расстройствами: брадикардией, артериальной гипертензией, в тяжелых случаях — расстройством дыхания и сердечной деятельности. Гипертермия может иметь отсроченный характер и возникает как следствие химического действия продуктов распада крови на церебральные оболочки и терморегуляторный центр. В 10% случаев возникают эпиприступы.
У трети пациентов субарахноидальное кровоизлияние имеет атипичное течение, маскирующееся под пароксизм мигрени, острый психоз, менингит, гипертонический криз, шейный радикулит.
- Мигренозная форма. Протекает с внезапным появлением цефалгии без потери сознания. Менингеальный симптомокомплекс проявляется спустя 3-7 дней на фоне ухудшения состояния больного.
- Ложногипертоническая форма. Зачастую расценивается как гипертонический криз. Поскольку проявляется цефалгией на фоне высоких цифр АД. Субарахноидальное кровоизлияние диагностируется на дообследовании пациента при ухудшении состояния или повторном кровотечении.
- Ложновоспалительная форма имитирует менингит. Отмечается цефалгия, фебрилитет, выраженные менингеальные симптомы.
- Ложнопсихотическая форма характеризуется преобладанием психосимптоматики: дезориентации, делирия, выраженного психомоторного возбуждения. Наблюдается при разрыве аневризмы передней мозговой артерии, кровоснабжающей лобные доли.
Осложнения САК
Анализ результатов транскраниальной допплерографии показал, что субарахноидальное кровоизлияние практически всегда осложняется спазмом церебральных сосудов. Однако клинически значимый спазм отмечается, по различным данным, у 30-60% пациентов. Церебральный ангиоспазм обычно развивается на 3-5 сут. САК и достигает максимума на 7-14 сутки. Его степень прямо коррелирует с объемом излившейся крови. В 20% случаев первичное субарахноидальное кровоизлияние осложняется ишемическим инсультом. При повторном САК частота церебрального инфаркта в 2 раза выше. К осложнениям САК также относят сопутствующее кровоизлияние в паренхиму головного мозга, прорыв крови в желудочки.
Примерно в 18 % случаев субарахноидальное кровоизлияние осложняется острой гидроцефалией, возникающей при блокаде оттока цереброспинальной жидкости образовавшимися кровяными сгустками. В свою очередь, гидроцефалия может привести к отеку мозга и дислокации его структур. Среди соматических осложнений возможны обезвоживание, гипонатриемия, нейрогенный отек легких, аспирационная или застойная пневмония, аритмия, инфаркт миокарда, декомпенсация имеющейся сердечной недостаточности, ТЭЛА, цистит, пиелонефрит, стрессовая язва, ЖК-кровотечение.
Диагностика
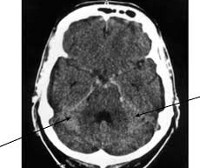
Заподозрить субарахноидальное кровоизлияние неврологу позволяет типичная клиническая картина. В случае атипичных форм ранняя диагностика САК представляется весьма затруднительной. Всем пациентам с подозрением на субарахноидальное кровоизлияние показана КТ головного мозга. Метод позволяет достоверно установить диагноз в 95% САК; выявить гидроцефалию, кровотечение в желудочки, очаги церебральной ишемии, отек мозга.
- Визуализирующие методики. Обнаружение крови под паутинной оболочкой является показанием к церебральной ангиографии с целью установления источника кровотечения. Проводится современная неинвазивная КТ или МРТ-ангиография. У пациентов с наиболее тяжелой степенью САК ангиография осуществляется после стабилизации их состояния. Если источник кровотечения не удается определить, то рекомендуется повторная ангиография через 3-4 нед.

- Люмбальная пункция. При подозрении на субарахноидальное кровоизлияние производится при отсутствии КТ и в случаях, когда при наличии классической клиники САК оно не диагностируется в ходе КТ. Выявление в цереброспинальной жидкости крови или ксантохромии служит показанием к ангиографии. При отсутствии подобных изменений ликвора следует искать иную причину состояния пациента.
- УЗ-методы. Транскраниальная УЗДГ и УЗДС церебральных сосудов позволяют выявить ангиоспазм в ранние сроки САК и вести наблюдение за состоянием мозгового кровообращения в динамике.
В ходе диагностики субарахноидальное кровоизлияние следует дифференцировать с прочими формами ОНМК (геморрагическим инсультом, ТИА), менингитом, менингоэнцефалитом, окклюзионной гидроцефалией, черепно-мозговой травмой, мигренозным пароксизмом, феохромоцитомой.
Лечение субарахноидального кровоизлияния
Базисная терапия САК представляет собой мероприятия по нормализации сердечно-сосудистой и дыхательной функций, коррекции основных биохимических констант. С целью уменьшения гидроцефалии при ее нарастании и купирования церебрального отека назначается мочегонная терапия (глицерол или маннитол). При неэффективности консервативной терапии и прогрессировании отека мозга с угрозой дислокационного синдрома показана декомпрессивная трепанация черепа, наружное вентрикулярное дренирование.
В базовую терапию также входит симптоматическое лечение. Если субарахноидальное кровоизлияние сопровождается судорогами, включают антиконвульсанты (лоразепам, диазепам, вальпроевую к-ту); при психомоторном возбуждении — седативные средства (диазепам, дроперидол, тиопентал натрия); при многократной рвоте — метоклопрамид, домперидон, перфеназин. Параллельно осуществляют терапию и профилактику соматических осложнений.
Пока субарахноидальное кровоизлияние не имеет эффективных консервативных способов специфического лечения, позволяющих добиться остановки кровотечения или ограничения количества излившейся крови. В соответствии с патогенезом специфическая терапия САК направлена на минимизацию ангиоспазма, предупреждение и терапию церебральной ишемии. Стандартом терапии является применение нимодипина и ЗН-терапия. Последняя позволяет поддерживать гиперволемию, управляемую гипертензию и гемодилюцию, в результате чего оптимизируются реологические свойства крови и микроциркуляция.
Оперативное лечение САК оптимально в первые 72 ч. Оно проводится нейрохирургом и направлено на исключение разорвавшейся аневризмы из кровотока. Операция может состоять в клипировании шейки аневризмы или эндоваскулярном введении заполняющего ее полость баллон-катетера. Эндоваскулярная окклюзия предпочтительней при нестабильном состоянии пациента, высоком риске осложнений открытой операции, раннем ангиоспазме. При декомпенсации церебрального ангиоспазма возможно стентирование или ангиопластика спазмированного сосуда.
Прогноз и профилактика
В 15% субарахноидальное кровоизлияние заканчивается смертельным исходом еще до оказания медпомощи. Летальность в первый месяц у больных САК достигает 30%. При коме смертность составляет около 80%, при повторных САК — 70%. У выживших пациентов зачастую сохраняется остаточный неврологический дефицит. Наиболее благоприятен прогноз в случаях, когда при ангиографии не удается установить источник кровотечения. По всей видимости, в подобных случаях происходит самостоятельное закрытие сосудистого дефекта вследствие его малой величины.
Вероятность повторного кровоизлияния каждый день первого месяца держится на уровне 1-2%. Субарахноидальное кровоизлияние аневризматического генеза повторяется в 17-26% случаев, при АВМ — в 5% случаев, при САК другой этиологии — намного реже. Профилактика САК подразумевает терапию цереброваскулярных патологий, ЧМТ и устранение факторов риска.
Читайте также:

