Спутали кисту с грыжей
Запись на первичный прием по т. 8(495)532-57-12
Что такое паховая грыжа?
Паховой грыжей называется заболевание, при котором большой сальник, часть тонкой кишки или какой-то другой орган брюшной полости выбухает под кожу через слабое место в нижней части брюшной стенки. Паховая грыжа встречается в области паховой складки между животом и бедром. Паховая грыжа появляется в виде выпячивания с одной или обеих сторон в паховых областях. Паховая грыжа может возникнуть в любое время от младенчества до зрелости и гораздо чаще встречается у мужчин, чем у женщин. С возрастом вероятность появления паховой грыжи увеличивается.
Виды (классификация) и причины паховой грыжи
Различают два вида паховых грыж, имеющих различные причины.
Косые паховые грыжи являются врожденными грыжами и гораздо чаще встречается у мужчин, чем у женщин из-за особенностей внутриутробного развития плода. У мужского плода семенной канатик и оба яичка обычно спускаются через паховый канал в мошонку. Иногда паховые кольца не закрываются как надо сразу после рождения, оставляя слабое место в брюшной стенке. Большой сальник или тонкая кишки могут скользить через слабое паховое кольцо в паховый канал, в результате чего формируется грыжа. Косые грыжи являются наиболее распространенным типом паховой грыжи. Недоношенные дети подвергаются особому риску возникновения косой паховой грыжи, потому что после рождения у них остается меньше времени для закрытия пахового канала.
Прямые паховые грыжи возникают вследствие дегенерации соединительной ткани, ослабления мышц брюшной стенки во взрослые годы. Прямые паховые грыжи встречаются только у мужчин. Грыжи включают прядь большого сальника или тонкую кишку. Прямые грыжи развивается постепенно на фоне перегрузок мышц и ослабления соединительнотканных структур брюшной стенки. Один или несколько из следующих факторов могут вызвать появление грыжи:
- внезапные повороты или растяжение мышц
- подъем тяжелых предметов
- напряжение на унитазе из-за запоров
- увеличение веса
- хронический кашель
Симптомы паховой грыжи
Симптомы паховой грыжи включают:
- небольшую выпуклость с одной или обеих сторон в паху, которая может увеличиваться в размере и исчезает в положении лежа; у мужчин грыжа может проявиться в виде опухоли или увеличения мошонки.
- дискомфорт или острая боль в паху, особенно при напряжении, подъеме тяжестей и выполнении физических упражнений.
- ощущение жжения, бульканья, или боли в области выпуклости.
Что такое "невправимая" и "ущемленная" паховая грыжа?
Невправимой паховой грыжей называется грыжа, которая не может быть вправлена обратно в брюшную полость, при отсутствии болей и воспалительных явлений. Ущемленная грыжа обусловлена отеком и может привести к нарушению кровоснабжения ущемленных органов. Ущемленная грыжа является серьезным заболеванием и требует немедленной медицинской помощи. Симптомы ущемленной грыжи:
- выраженная болезненность, а позднее и покраснение в области выпуклости
- внезапная боль, нарастающая в течение короткого периода времени
- лихорадка
- учащенное сердцебиение
Как ставится диагноз паховой грыжи
Для диагностики паховой грыжи, врач тщательно собирает анамнез и проводит медицинский осмотр. Пациента осматривают в положении стоя и лежа. Врач просит пациента покашлять или натужиться, что, при одновременной пальпации в паховой области, позволяет ощутить движение грыжи в паховом канале или мошонке. В положении лежа врач проверяет, вправляется ли грыжа в брюшную полость.
С чем можно спутать паховую грыжу?
Какие существуют способы лечения?
У взрослых паховые грыжи лечат только хирургическим путем. Операция обычно делается в стационарных условиях, хотя возможно проведение вмешательства в стационаре одного дня. Время реабилитации зависит от размера грыжи, используемого метода, а также возраста и состояния здоровья пациента. Существуют два основных типа операций по поводу паховой грыжи:
При грыжесечении пациенту делают местную анестезию, возможно внутривенное потенцирование с участием анестезиолога. Затем хирург делает разрез в паху, перемещает грыжу обратно в живот, иссекает грыжевой мешок и укрепляет паховый канал специальными швами (пластика). Существует множество способов пластики пахового канала (по Бассини, по Постемпскому, по Янову и др.). В последние десятилетия операцию часто дополняют подшиванием синтетической сетки, что значительно уменьшает вероятность рецидива грыжи. Операция с сеткой носит название пластики по Лихтенштейну.
Стоимость "открытой операции" с сеткой - 25 000 руб.
Лапароскопическая операция проводится под общим наркозом. Хирург делает несколько маленьких разрезов в нижней части живота и вставляет в брюшную полость лапароскоп - тонкую трубку с крошечной видеокамерой. Камера передает увеличенное изображение из брюшной полости на монитор. Действуя специальными манипуляторами, которые вводятся в брюшную полость через маленькие разрезы, хирург устраняет грыжи изнутри с использованием синтетической сетки.
После лапароскопической операции реабилитация обычно проходит несколько быстрее. Тем не менее, лапароскопическая операция может быть не лучшим вариантом лечения паховой грыжи, если грыжа очень большая или у пациента ранее были операции на брюшной полости.
Стоимость лапароскопической операции паховой грыжи - 4 5 000 руб.
Активную деятельность и подъем тяжестей после операции ограничивают в течение нескольких недель.
Какие бывают осложнения операции по поводу паховой грыжи?
Операции по поводу паховой грыжи вполне безопасны, и осложнения бывают редко. Знание возможных рисков позволяет пациентам вовремя сообщать о тревожных послеоперационных симптомах врачу.
Перед операцией врач-анестезиолог, который проводит анестезию, осматривает пациента, опрашивает его об истории болезни и жизни, уточняет наличие аллергии на лекарства, оценивает операционно-анестезиологический риск. Осложнения возникают чаще у пожилых людей и пациентов с сопутствующими заболеваниями. Общие осложнения включают тошноту, рвоту, задержку мочи, боли в горле и головная боль. Более серьезные проблемы включают инфаркт, инсульт, пневмонию, тромбы в глубоких венах нижних конечностей, тромбоэмболию.
Ранняя активизация после операции, как только позволяет врач, поможет уменьшить риск осложнений, таких как пневмония и тромбы.
Грыжи могут появляться вновь до нескольких лет после операции. Рецидив является наиболее распространенным осложнением паховой грыжи, в результате чего пациентам необходима повторная операция. Рецидивы грыжи происходят реже при использовании синтетической сетки, а также при строгом соблюдении пациентом всех рекомендаций врача после операции, особенно касаемых подъема тяжестей.
Кровотечение в области операции может вызвать сильный отек и посинение кожи вокруг разреза (гематома). В некоторых случаях приходится раскрывать рану для остановки кровотечения. Кровотечение является редким осложнением и происходит менее чем 2 процентов пациентов. Тем не менее, именно поэтому некоторые хирурги считают операцию в стационаре одного дня небезопасной и рекомендуют пациенту пробыть в стационаре под наблюдением хотя бы несколько дней для исключения таких осложнений.
Риск развития раневой инфекции крайне мал и чаще возникает у пожилых людей и людей, которые подвергаются операции по поводу осложненных грыж (ущемленных и др.). Пациент может испытывать лихорадку, выделения из разреза, покраснение, отек вокруг разреза. Послеоперационная инфекция требует назначения антибиотиков, перевязок, а иногда и ревизии раны.
Иногда пациенты испытывают острые, колющие боли в области послеоперационного рубца или недалеко от него уже после заживления. Боль обычно проходит со временем. Если боль продолжается, может потребоваться введение в область послеоперационного рубца специальных препаратов.
Грыжа и киста позвоночника – это названия разных патологий, между которыми нередко возникает путаница. Грыжа представляет собой выступившую за пределы треснувшего фиброзного кольца ткань пульпозного ядра.
Кистозное образование – это полость, заполненная жидкостным содержимым (ликвор, кровь). Несмотря на явные внешние отличия, оба образования могут обнаруживаться на разных участках позвоночника и иметь схожие симптомы.
Опухоль
Кистозной опухолью называют мешок, заполненный геморрагическим или ликворным содержимым, который может быть расположен на любом участке позвоночного столба. Различают ложную и истинную кисту. В первой эпителиальный слой, выстилающий стенки, отсутствует, во второй – он есть.

Заболевание может возникнуть в результате патологий позвоночника, травм, кровоизлияний, малоподвижного образа жизни или, напротив, повышенных нагрузок на позвоночный столб (приобретенная болезнь). Либо в результате нарушений внутриутробного развития - младенец рождается с врожденным дефектом.
Различают основные виды кистозного образования:
- Периневральная. Регистрируется примерно в 7% случаев и является чаще врожденной. Происходит выпячивание оболочек спинного мозга в область спинномозгового канала. Если опухоль крупная, то может сдавливать спинномозговые нервы, что влечет за собой целый ряд неврологических симптомов (боль в области проекции кисты в покое и при движении, нарушение работы органов, с которыми связан пораженный участок позвоночного столба).
- Арахноидальная (киста Тарлова). Представляет собой разновидность периневральной полости. Стенки образованы клетками арахнодиальной (паутинной оболочки). Заполнена спинномозговой жидкостью. Формируется чаще в области поясницы. При превышении размеров 1,5 см оказывает давление на спинной мозг и корешки нервов. При нагрузках проявляется симптоматика в зависимости от расположения шишки (шея, поясничная область) – болевой синдром, парезы, слабость, нарушение функций внутренних органов и конечностей.
- Периартикулярная. Образуется в области фасеточного сустава и может врастать в желтую связку. Различают 2 вида периартикулярной кисты: синовиальную (участок синовиальной сумки отделяется и наполняется жидкостью), ганглионарную (в процессе развития отделяется от суставной сумки и выстилки в виде синовиальных клеток не имеет).
- Ликворная. Заполняется спинномозговой жидкостью (ликвором), циркулирующей под паутинной оболочкой. Относится к периартикулярной или арахноидальной опухоли .
- Аневризматическая. Заполнена геморрагическим содержимым (венозной кровью) и располагается в костной ткани.
Самым результативным методом лечения этих образований является их иссечение. Аспирация спинномозговой жидкости (выкачивание) в большинстве случае создает временный эффект. Жидкостное содержимое может вновь заполнить полое пространство в месте поражения.
Позвоночная патология
Межпозвоночная деформация диска приводит к тому, что фиброзное кольцо, окружающее пульпозное ядро, может треснуть. 
Содержимое ядра проходит в образовавшуюся брешь, образуя грыжевое выпячивание.
Он выходит за пределы позвоночного столба и сдавливает нервные корешки, расположенные по обе стороны позвонка. Человек испытывает сильный болевой синдром. Его локализация зависит от места поражения.
Самые тяжелые патологии – шейные , поясничные и пояснично-крестцовые . При отсутствии лечения они могут приводить к параличам и дальнейшей инвалидизации. Опасны и секвестированные грыжи , при которых часть выпяченного ядра отрывается и попадает в спинно-мозговой канал.
В чем разница
Чем киста позвоночника отличается от грыжи? Различия очевидны:
- Кистозное образование заполнено спинно-мозговой жидкостью (ликвором, циркулирующим в мягких тканях спинного мозга) или кровью. Грыжевое содержимое представляет собой пульпозное ядро, выступившее за пределы межпозвонкового диска в результате разрыва фиброзного кольца.
- Кистозная опухоль может быть врожденной или приобретенной. Межпозвонковая грыжа – это заболевание, которое диагностируется чаще у взрослых людей.
- Грыжа – патология, которая продолжает развиваться и грозит инвалидностью, если передавливает нервные окончания, расположенные вдоль межпозвонковых дисков, или уменьшает просвет в спинно-мозговом канале. Киста маленького размера может оставаться стабильной на протяжении жизни и не расти, поэтому при ее размерах не более 1 см и бессимптомном течении не рекомендуется хирургическое вмешательство.
- Кистозная шишка имеет различное происхождение: ее стенки могут быть образованы клетками паутинной (арахноидальной) оболочки спинного мозга, синовиальной выстилкой. Грыжевое выпячивание образовано студенистой тканью межпозвонкового диска.
Наиболее опасными грыжевыми и кистозными образованиями считаются те, которые расположены в поясничном, пояснично-крестцовом и шейном отделе.
Обе патологии могут влиять на функционирование нижних конечностей (поясница) и работу головного мозга (шея). В грудном отделе кистозная опухоль и грыжа диагностируются реже, чем в других отделах позвоночника.
Если вы хотите получить больше подобной информации от Александры Бониной, посмотрите материалы по ссылкам ниже.
Дополнительная полезная информация:
Больше полезных материалов смотрите в моих социальных сетях:
Информация в статьях предназначена исключительно для общего ознакомления и не должна использоваться для самодиагностики проблем со здоровьем или в лечебных целях. Эта статья не является заменой для медицинской консультации у врача (невролог, терапевт). Пожалуйста, обратитесь сначала к врачу, чтобы точно знать причину вашей проблемы со здоровьем.
Я буду Вам очень признательна, если Вы нажмете на одну из кнопочек
и поделитесь этим материалом с Вашими друзьями :)
Киста Бейкера – это грыжа сухожильного мешка коленного сустава, который в свою очередь располагается в коленной ямке на сгибательной поверхности сустава. Эта патология носит свое название в честь доктора 19-века, который впервые выделил подколенную грыжу в отдельную нозологическую единицу. Доктором Бейкером же и были впервые описаны симптомы, причины развития и способы лечения заболевания.
Что провоцирует появление кисты
Причины возникновения кисты Бейкера коленного сустава в основном кроются в наполнении подколенной ямки большим количеством жидкости, а также в воспалениях межсухожильной сумки. Также сюда относят остеоартроз, обменно-дистрофические изменения в суставах.
Следующие факторы могут спровоцировать образование подколенной кисты:
- Травма колена.
- Суставной хрящевой аппарат поврежден.
- Развитие остеоартроза.
- Изменения в области мениска, имеющие дегенеративный характер.
- Артрит ревматоидного характера.
Чаще всего этим рискам подвержены взрослые. Дети с кистой Бейкера это довольно редкое явление, но иногда встречается и такое.
Иногда бывает, что возникновение кисты не случайно и развивается она в результате опухоли или аневризмы артерии, находящейся под коленом. Поэтому следует внимательно относиться к любым отклонениям от нормы и обращаться к врачам.
Причины возникновения
Причинами развития кисты Бейкера коленного сустава могут стать как воспалительные заболевания, так и различные травмы. В некоторой роли наследственность, а также врожденные болезни опорно-двигательного аппарата и болезни соединительной ткани, также могут спровоцировать болезнь.
Воспаление, например сильный реактивный артрит, с одной стороны приводят к большому скоплению отечной жидкости в результате воспаления, с другой стороны, ослабляет связочный аппарат сустава. Комбинация этих факторов в результате приводит к нарушению его целостности и образованию соединительнотканного мешка – собственно кисты.
В подавляющем случае, содержимым кисты является синовиальная внутрисуставная жидкость, которая является естественной смазкой сустава, а также в полости кисты скапливается отечный воспалительный экссудат.
Такие дефекты соединительной ткани, возникшие в результате травмы – следствие повышенной нагрузки с формированием избыточного давления на коленный сустав. Резкое повышение давления приводит к образованию грыж не только в суставах, но и других органах. Аналогичный механизм возникновения у паховых и пупочных грыж. Если приводит примеры из повседневной жизни, то данное заболевание проще всего сравнить с грыжей на автомобильной шине, которая возникла в результате повышенной нагрузки при попадании в яму.
Проявление заболевания
Клинические симптомы, такого заболевания как киста Бейкера коленного сустава определяются размерами самой грыжи, а также наличием сопутствующих патологий.
Основным симптомом является появление опухолевидного выпячивания на сгибе колена, которое обычно не превышает 5 сантиметров. В среднем размеры образования обычно составляют всего два три сантиметра, и определяется на ощупь как плотный жидкостный шарик, не спаянный с окружающими тканями.
Как отличить кисту, от другого заболевания с похожими клиническими симптомами? Стоит отметить, что не специалист легко может спутать кисту под коленом. Например, ее можно спутать с гроздью варикозных вен или другим новообразованием, не сообщающимся с полостью сустава.
Для постановки диагноза и назначения лечения следует обращаться к специалисту. Тактика лечения при похожих на грыжу Бейкера заболеваний отличается в корне. Самостоятельное лечение может не только не дать нужного эффекта, но и усугубить ситуацию.
Следующие симптомы также часто сопутствуют наличию кисты, но являются ее следствием и их проявление во многом зависит от размеров образования:
- Боли в коленном суставе. Возникают при физической нагрузке, такой как приседание, подъем по лестнице или по крутому склону
- Чувство онемения ниже колена. Симптом связан с давлением кисты на нервные пучки, проходящие под коленом. Характерно для суставных грыж больших размеров.
- Чувство давления под коленом, нарушение подвижности, ограничение объема движений в суставе.
- Припухлость и отечность коленного сустава. Может быть следствием ни самой кисты, а например артрита или артроза, который привел к ее образованию.
- Чувство онемения, покалывания в стопе и голени. Бывает в случае пережатия кистой крупных сосудов. Является одним из показаний к экстренному лечению кисты.
Диагностика
В большинстве случае, диагноз грыжа Бейкера может быть достоверно выставлен уже на первом приеме у врача травматолога или ортопеда. Для окончательного подтверждения диагноза, применяют компьютерную или магнитно-резонансную томографию коленного сустава.
Магнитно-резонансная томография будет более информативна, так как дает лучшую разрешающую способность для мягких тканей, таких как связки и суставы.
Отдельным моментом является лечебно-диагностическая пункция – укол в полость кисты. Процедура проводится для оценки ее содержимого, позволяет дифференцировать суставную кисту от гемартроза или исключить возможность септического воспаления.
Способы лечения
Лечится же киста Бейкера коленного сустава только после консультации врачом, так как в зависимости от размера кисты, характера воспалительного процесса, лечение может кардинальным образом отличаться. Терапия, подразумевает как консервативное лечение, так и хирургическое вмешательство.
Из консервативных методов обычно применяют следующее:
- Прием НПВС. НПВС — это негормональные препараты, снимающие отек и воспаление. К ним относится повсеместно встречающийся в домашних аптечках аспирин или ибупрофен. С помощью этих лекарств можно уменьшить болевые ощущения.
- Гормональные противовоспалительные средства, такие как кортизон. Возможно внутрисуставное введение препарата. К тому же позволяет быстро и эффективно снять отек и воспаление. Правда длительность терапевтического действия ограничена.
- Пункция коленного сустава. Несмотря на инвазивный характер процедуры, отнести ее к хирургическому лечению нельзя. Пункция всего лишь обычный укол в полость сустава, при котором из него откачивается излишки жидкости, что приводит к уменьшению симптомов заболевания.
Физиотерапевтические методы лечения:
- Лечебная физкультура и гимнастика. Комплекс упражнений на коленный сустав препятствует возникновению возможных осложнений, таких как ограничение в подвижности сустава, а также укрепляет мышечный каркас колена не дающий кисте увеличиваться в размерах.
- Эластичное бинтование коленного сустава. Позволяет снизить нагрузку на сустав за счет внешнего каркаса, не дает кисте увеличиваться в размерах.
- Электромагнитная терапия. Взначительной мере уменьшиает воспаление и отек за несколько проведенных сеансов.
Операция по поводу кисты Бейкера наиболее радикальный и эффективный метод лечения, который при полном успехе надежно излечивает от данного недуга. Оперативное лечение применяется при неэффективности лекарственной терапии, больших размерах дефекта, угрозы осложнений, а также иным абсолютным показаниям.
- Операция в большинстве случаев делается под местной анестезией, больной находится в сознании.
- Длительность в большинстве случаев не превышает 40 минут, но при сложных случаях или уже развившихся осложнений кисты Бейкера, таких как разрыв мениска, операция может занять больше времени.
- Выполняется как традиционным разрезом в несколько сантиметров, так и двумя проколами с помощью артроскопических инструментов. Выбор хирургической тактики зависит от размера кисты, наличия осложнений, а также от оснащения операционной и опыта хирургов.
Суть операции в следующем – под местной анестезией осуществляет небольшой кожный разрез в подколенной ямке.
Операция по поводу кисты Бейкера относится к простым оперативным вмешательствам, риск осложнений при которой сведен к минимуму благодаря большому опыту в лечении этого заболевания и отточенной хирургической тактики.
Период ограничения нагрузки на колено после операции может составлять до полугода, но обычно ограничивается 2-3 месяцами. Больничный лист открывается обычно на две недели, но так как операция относится к плановым в большинстве случаев, пациенты предпочитают ее делать в период отпусков.
Использование мазей для лечения кисты Бейкера:
Лечение народными средствами
Применение народных средств при кисте Бейкера существенно ограничено тем фактом, что даже традиционные фармакологические средства не позволяют полностью излечить ее, что уж говорить о народных средствах, которые в лучшем случае могут лишь не навредить.
При большом желании поэкспериментировать с народными средствами и своим телом, можно приложить к больному колену лист лопуха или иную растение, обладающее противовоспалительным и снимающим отек действием. Прием народных лекарственных средств внутрь, категорически противопоказан, так как эффект от подобных процедур не поддается прогнозированию.
Возможные осложнения
Основным осложнением кисты Бейкера является ее разрыв. Случится такое может вследствие травмы или резкой высокой нагрузке при кистах коленного сустава большого размера. При разрыве кисты, синовиальная жидкость, которая в ней содержится, вытекает в подкожную клетчатку и икроножную мышцу. Симптомы разрыва кисты – уменьшение ее размеров, также отек голени, с покраснением и зудом в области отека.
При большом размере кисты вырастает риск ишемии и тромбоза вен нижних конечностей, в следствии затруднения оттока крови, из-за давления вен кистозным образованием. Людям с варикозной болезнью вен нижних конечностей показана операция, даже при небольших размерах кист.
Доброе время суток, прошу помощь советом.
Мне всего 21 год, читав о грыжах поняла так, что я наверное первая кому столько лет и уже грыжа:cray:, причину вижу одну неправильная осанка, других причин не нахожу (при чем я бы не сказала что я горбатая, максимум небольшая сутулость, подчеркиваю, что небольшая). У меня грыжа пояснично-крестцового отдела позвоночника 6 мм., сама спина слава не болит, а вот нога левая очень, я не говорю уж про онемении, если бы только немела, это был бы "рай", ноет, стреляет, ходить не могу, стоять. Иногда не больно лежать, могу пройти 100 метров и все..- после же боль начинается.
Снимок МРТ показал, процитирую как написано: "на серии МР томограмм взвешенных по Т1 и Т2 в двух проекциях лордоз уплощен.
Высота межпозвонкового диска L4/L5 и сигналы от него по Т2 снижены, высота диска L1/L2 снижена, высота остальных дисков исследуемой зоны сохранена, сигналы дисков Тh 12-L4, L4/S1 снижены незначительно.
Задняя медианная грыжа диска L4/L5, размером до 0.6 см., распространяющаяся по дуге широкого радиуса в межпозвонковые отверствия с обеих сторон, деформирующая дуральный мешок.
Дорзальная медианная протрузия диска L5/S1, размером 0.3 см.
Просвет позвоночного канала сужен на уровне грыжи диска L4/L5 (эффективный передне-задний размер до 0.9 см.), сигнал от структур спинного мозга (по Т1 и Т2) не изменен.
Форма и размеры тел позвонков обычные, признаки дистрофических изменений в телах позвонков. Мелкий узуративные дефекты Шморля тед Тh12, L1, L2 позвонков.
В санкральном канале на уровне S2-S3 позвонков определяется образование овальной формы с четкими контурами и жидкостными характеристиками сигналов, размерами до 1,6*2,2*3.9 см. (периневральная киста).
Заключение: МР картина дегенеративного-дистрофические изменений пояснично-крестцового отдела позвоночника. Грыжа диска L4/L5. Протрузия диска L5/S1. Стеноз позвоночного канала на уровне L4-L5. Периневральная киста на уровне S2-S3."
Врачи по поводу МРТ назначили лечение: уколы-miegammae, Nicergolini, tobaeis, baceosami, все это колола 10 дней, а также магнитные процедуры. Результат не какой, легче не стало. По поводу кисты сказали, чтобы я на неё не обращала внимание)) а думала о грыжи лучше. После проколола 3 дня дифлофенака (говорят после него люди бегают, это лекарство не помогло); после колола уколы: ницерголин, терафлекс, таблетки сирдолуд- это тоже 10 дней. результат не какой, легче не стало, хожу по-прежнему с болями адскими.
После снова пошла к врачам, которые прописали еще один укол на 10 дней, я не стала его колоть, врач объяснила, что так как еще не колола то лекарство, которое она прописала, то надо проколоть, я не вижу смысла что-то уже колоть если эти лекарства не помогают, тут уж не знаю правильно или нет, считаю надо подходить с другой стороны, какие-то определенные процедуры, слышала иглоукалывание хорошо помогает.
Массаж врачи говорят делать пока нельзя, делать зарядку сказали, раньше 1.5 месяца назад делала, потом от безысходности и паники перестала делать, думая что она не помогает мне, а только боль приносит, сейчас по утрам делаю 10 упражнений для спины, о результах не скажу, так как всего 2 дня прошло. А между прочем раньше на протяжение 5 лет периодично по утрам делала зарядку, не зная что у меня грыжа, так для себя, и вот не оберегла оказалось себя от этой проклятой грыжи.
Таким образом, получается 3 месяца мучения, когда это кончится. О операции даже не думаю, знаю последствия могут быть разные, ды и не всегда это может помочь, пока хоть как то хожу от операции воздержусь, решила точно.
Ну умоляю скажи честно, были случаи, когда у людей эта грыжа заходила обратно? Знаю она не исчезнет, но как то с ней люди живут. Есть случаи когда люди избавлялись от этой боли в ноге.
Если ДА, то что надо делать для этого.
Может какие есть эффективные процедуры? иголочки по позвоночнику или вытяжение позвоночника? Может массаж, и когда его можно делать? Нужно ли колоть уколы, есть ли смысл от них? Если учитывать , что я проколола.
Посоветуйте что необходимо сделать, чтобы нога перестала болеть.
Киста позвоночника редко встречается в структуре заболеваний позвоночного столба (около 1%). В большинстве случаев протекает доброкачественно и может не проявлять своих симптомов длительное время. 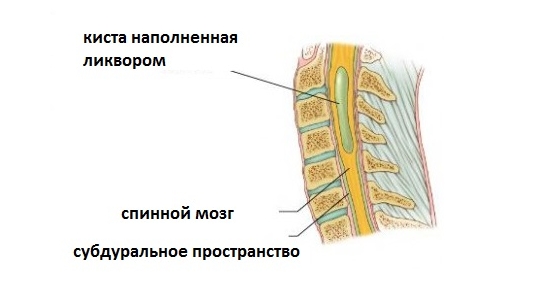
Что из себя представляет и чем опасно новообразование
Киста в позвоночнике — заполненная серозной жидкостью каверна, располагающаяся в разных отделах позвоночного столба.
Как и большинство новообразований, имеет округлую форму, капсулу отделяющую ее от тканей, в которых она находится и содержимое полости.
Каверна, даже небольших размеров, может представлять опасность. Особенно если располагается в канале позвоночного столба, где протекает ликвор.
Опасность кисты в позвоночнике, заключается в достаточно серьезных осложнениях:
- Ликворный блок, который способствует повышению внутричерепного давления. Следствием чего являются постоянные и интенсивные головные боли.
- При давлении на спинной мозг, возникают симптомы нарушения движения конечностей (парезы и параличи).
- При давлении на сосуды, кровоснабжающие спинной мозг, может возникнуть спинальный инсульт.
- Симптомы сдавления внутренних органов.
Киста небольших размеров, находящаяся вдали от нервных волокон и сплетений, а также сосудов кровоснабжающих позвоночник, может рассосаться самостоятельно.
Виды и места локализации
Классификация выделяет несколько подразделений:
По своему месту расположения:
- киста шейного отдела;
- грудного отдела;
- киста в пояснично-крестцовом отделе позвоночника.
- врожденная;
- приобретённая.
- истинная;
- ложная.
- Периневральная (ликворная) киста — это каверна, находящаяся в самом позвоночном канале, содержит цереброспинальную жидкость (ликвор).
— При увеличении размеров вызывает симптомы сдавления спинномозговых нервов (сильную боль и неврологический дефицит).
— При сдавлении нервов ПКОП может проявляться болью, иррадиирующей в область суставов конечностей.
— Что может имитировать симптомы кисты тазобедренного сустава или его артроза (боль в этой области). - Арахноидальная киста.
— Часто затрагивает пару сегментов спинного мозга, может разрастаться в межпозвонковое пространство.
— Располагается на задней и заднебоковой-боковой поверхности дурального мешка.
Морфологически классифицируется по типам:
— экстрадуральные кисты без нервной ткани;
— экстрадуральные арахноидальные;
— сакральная менингоцеле;
— киста Тарлова;
— интрадуральное новообразование. - Периартикулярная (параартикулярная) киста — образование затрагивающее фасеточный сустав позвоночника.
— Оно может быть частью сустава, располагаться поблизости или врастать в жёлтую связку.
Имеет два подвида:
— синовиальная киста: располагается в заднебоковой части канала позвоночника, внутренняя часть полости покрыта синовиальный эпителием, заполнена синовиальный жидкостью;
— ганглионарная: располагается в окружающих мягких тканях сустава, не содержит синовиального эпителия. - Сирингомиелическая киста: признак хронического заболевания — сирингомиелии.
— Результат расширения продольного канала спинного мозга. Наиболее часто встречается в шейном отделе позвоночника. - Аневризматическая форма образования — каверна находящаяся внутри костной ткани.
— Возникает вследствие ее расширения, внутри содержит венозную кровь. - Паравертебральная киста — полость находящаяся в окружающих позвоночник мягких тканях
Этиология

Киста на позвоночнике имеет различные причины возникновения.
Часто, подобные дефекты формируются в результате перенесённого воздействия внешних факторов:
- Травмы позвоночника и спинномозгового канала являются основной причиной формирования новообразований.
- Инфекционные процессы.
- Неравномерные и интенсивные нагрузки.
- Дорсопатии ткани межпозвоночных дисков (в том числе грыжа межпозвоночного диска), связочного аппарата, межпозвоночных суставов.
- Сидячий образ жизни.
- Кровоизлияния затрагивающие позвоночник.
- Ожирение, следствием чего является неправильное формирование мышечного корсета (или его отсутствие).
- Паразитарная инвазия.
Наиболее редко новообразование возникает в момент закладки органов и систем во время внутриутробного развития. В таких случаях киста является врожденной.
Симптоматика
Симптомы, которыми проявляется киста позвоночника, зависят от ее вида, локализации и размера.
Образования небольших размеров могут не проявлять себя (протекать бессимптомно) и быть выявлены случайно во время проведения МРТ позвоночника.
При увеличении размеров новообразования, развиваются симптомы сдавления. Проявление которых зависит от отдела позвоночника, где оно находится.
- Болевой синдром.
— В большинстве случаев самый первый признак болезни.
— Может проявляться хронической, ноющей болью, присутствующей и в покое и при движении.
— По мере разрастания новообразования может возникнуть сильная боль в спине, которая не поддаётся лечению анальгетическими средствами. - Увеличение внутричерепного давления:
— шум в ушах;
головокружение;
сильные головные боли. - Нарушение чувствительности:
— онемения;
— парестезии. - Неврологические нарушения:
— слабость конечностей (параличи и парезы);
— изменения тазовых органов (расстройства функции) при образованиях расположенных в поясничном отделе и крестце.
Диагностика
Для начала нужна консультация невролога, который назначит нужное обследование, по результатам которого выставит диагноз.
При необходимости оперативного лечения нужна консультация нейрохирурга.
Для дифференциального диагноза используют:
- изучение анамнеза (для определения характера болевого синдрома и его длительности);
- исследования крови (биохимические анализы);
- неврологический статус (определение функциональных нарушений);
- рентгенография позвоночника в нескольких проекциях (для оценки костной структуры);
- УЗИ позвоночника (для оценки мягких тканей);
- магнитно-резонансная томография (для детальной визуализации);
- миелография (для оценки проходимости жидкости в спинномозговом канале);
- электромиография (используется при появления симптомов сдавления спинномозговых корешков, для определения нахождения новообразования);
- биопсия содержимого полости кисты (для исключения злокачественного процесса).
Методы терапии

Лечить кисту, в большинстве случаев, необходимо.
Новообразования позвоночного столба можно лечить:
- оперативно;
- консервативно (лечение без операции).

При небольших размерах кисты обходятся без лечения. Такое образование может рассосаться самостоятельно. Но наблюдать за патологией нужно (периодически проходя инструментальные исследования).
Прием препаратов поможет облегчить симптомы и сократит время выздоровления.
К таким лекарственным средствам относятся:
- анальгетики и НПВС для купирования болевого синдрома;
- витамины (особенно группы В) улучшают трофику и обменные процессы в организме (в том числе в позвоночнике).
Наиболее эффективными физиотерапевтическими методами являются:
- иглоукалывание при кисте позвоночника — помогает уменьшить болевой синдром и чувствительные нарушения (ощущения мурашек, жжения и похолодания конечностей);
- электрофорез и фонофорез (улучшает трофику тканей);
- массаж (только по назначению врача, при отсутствии противопоказаний).

Лечебная гимнастика помогает расслабить мышцы и облегчить болевой синдром. Изначально, упражнения лучше выполнять под присмотром инструктора, но для лучшей эффективности повторять самостоятельно несколько раз в день.
Плавание дает щадящую нагрузку на позвоночник и является предпочтительным.
Принципы лечебной физкультуры:
- избегать резких движений (это может усугубить симптоматику);
- переходить от простых упражнений к сложным;
- четкая программа и выполнение упражнений в несколько подходов;
- наблюдение врача или инструктора ЛФК;
- при появлении дискомфорта и боли тренировку нужно прекратить.
Лазерное лечение (выжигание кисты лазером) имеет преимущества перед классическими оперативными вмешательствами:
- проходит бескровно;
- минимальный хирургический доступ;
- послеоперационные осложнения минимальны;
- быстрая регенерация тканей в области послеоперационной раны.
Цены на лазерное удаление новообразования зависят от его размера, а в некоторых случаях может быть выполнено бесплатно.
Операция по удалению кисты позвоночника метод позволяющий избежать рецидива заболевания. Стоимость хирургического вмешательства зависит от его вида.
- Пункционный метод.
— Пункция осуществляется под местным наркозом.
— Специальной иглой проводится откачивание содержимого из полости новообразования. - Радикальное иссечение.
— Вырезание кисты осуществляется классическим доступом и может осложниться повреждением сегмента позвоночного столба. - Эндоскопическое удаление.
— При помощи эндоскопического оборудования, через минимальный доступ выполняется вылущивание кисты. - Радиолучевое лечение.
— Радиотерапия является методом выбора при наличии абсолютных противопоказаний к оперативному вмешательству.
— Важен точный подбор дозы облучения, для избегания поражения спинного мозга.

Лечение кисты позвоночника народными средствами можно использовать в качестве помощи основному виду терапии.
Народные методы лечения включают в себя:
- сок лопуха;
- траву девясила;
- чага;
- грецкий орех.
В большинстве рецептов смешанные в нужных пропорция сухие вещества необходимо настаивать и принимать внутрь.
Важно помнить, что заменить лечение травами традиционные методы терапии нельзя и наблюдение врача необходимо.
При своевременной диагностике и лечении новообразования риск развития осложнений минимален.
В некоторых случаях может возникать:
- разрыв полости кисты;
- рецидив новообразования;
- симптомы сдавления;
- последствия оперативного лечения (кровотечение, инфекции).
Профилактика
Профилактические мероприятия включают в себя неспецифические меры: здоровый образ жизни, укрепление мышечной и костной структуры позвоночного столба.
- приемлемая физическая активность (йога, плавание, ходьба);
- периодические курсы массажа спины;
- правильное питание;
- правильное распределение нагрузки на позвоночник;
- диспансеризация.
Заключение
Киста позвоночника — образование, которое при своевременном выявлении и лечении проходит без последствий. Для избегания появления дорсопатий позвоночника важно соблюдать профилактические меры и придерживаться активного образа жизни.
Читайте также:

