Спонтанный регресс меланомы при гистологии
Количество митозов в дермальном компоненте опухоли, особенно их число на 1 мм2 площади, является важным прогностическим фактором для меланомы. Митотическая активность выше, чем 6 митозов на 1 ммг, измеренная в компоненте вертикальной стадии роста опухоли, является фактором высокой степени риска. Можно использовать прогностический индекс (pi) для меланомы, который вычисляется путем умножения числа митозов, приходящихся на 1 мм2 площади опухоли, на показатель толщины опухоли в миллиметрах. Это более точный показатель прогноза для пациента, чем любая из этих двух переменных в отдельности.
Изъязвление эпидермиса над дермальной частью опухоли — важная прогностическая переменная. Фактически в нескольких исследованиях она была представлена как независимый фактор прогноза. Но не все исследователи согласны с этим выводом. Изъязвление появляется в опухолях с достаточной глубиной инвазии для появления метастазов, но в проведенных исследованиях этот факт не учитывался. Однако в тех случаях, когда изучались опухоли, согласованные по толщине, сокращение периода выживания у пациентов с изъязвленными опухолями снизилось с 80 до 55%, при этом прогностическое значение имели изъязвления диаметром более 3 мм.
Один из уникальных аспектов меланомы — способность опухоли к спонтанной регрессии. Регрессия может быть частичной или полной.

Исторически сложилось, что подтип меланомы (злокачественное лентиго, поверхностно распространяющаяся или узловая меланома и т.д.) рассматривается как важный прогностический фактор, однако он не является независимым фактором прогноза. Так, неблагоприятный прогноз при узловой меланоме связан с толщиной опухоли, а не с гистологическим подтипом. Узловая меланома — по определению, опухоль в вертикальной стадии роста, в среднем ее толщина больше, чем при других гистологических подтипах, которые классифицируются на основании присутствия компонента радиальной стадии роста. Меланома типа злокачественного лентиго — единственная форма, имеющая лучший прогноз, чем другие подтипы.
Все меланомы имеют области, содержащие эпителиоидные и веретенообразные клетки, хотя в большинстве случаев отдельный клеточный тип преобладает. Меланомы, состоящие из веретенообразных клеток, имеют лучший прогноз, но при анализе клеточный состав редко рассматривается как независимый фактор прогноза. Плоидностъ
Проточная цитометрия для определения плоидности клеток применялась и при изучении меланом. В результате установлено, что анеуплоидность постоянно коррелирует с толщиной, уровнем инвазии и изъязвлением и является независимым фактором риска развития рецидива для опухолей толщиной более 1,5 мм и менее 3,0 мм. Анеуплоидность клеток также связана и с короткой ремиссией. Komino с соавт. выявили, что анеуплоидность может обнаруживаться в маленьких меланомах (и менее 6 мм) и уже на этой стадии связана с высоким риском рецидивирования и метастазирования.
Митотическая активность в меланомах связана с рецидивами и выживанием. Иммуногистохимическое выявление высокого показателя пролиферации Ki-67 (MIBl) в меланомах коррелирует с толшиной опухоли. Толшина опухоли и максимальная числовая плотность Ki-67-положительных ядер является независимым фактором прогноза, более существенным по своему значению, чем толщина опухоли или число митозов по отдельности. Рецепторы эстрогена
Поскольку существуют явные различия в анатомическом местоположении и биологическом поведении меланом у мужчин и женщин, была исследована роль эстрогена и его рецепторов в меланомах. Меланомы имеют способность закрепления гормона стероида, однако не все исследования до настоящего времени сумели подтвердить наличие белка эстроген-рецептора в меланомах, даже в течение беременности. Тем не менее Walker с соавт. выявили наличие белка рецептора в 37-50% меланом как у мужчин, гак и у женщин и определили его как фактор прогноза, наряду с толшиной опухоли и уровнем инвазии. Присутствие и роль эстроген-рецепторов в меланомах требуют дальнейшего изучения.
Зачем пересматривать гистологию
Вадим, добрый вечер!
Кратко: муж, 28 лет. Двое маленьких детей, один из которых на инвалидности. Мужу ставят диагноз — меланома. Кроме мужа никого нет. С диагнозом знакомы два дня, прошу помочь разобраться.
Месяц назад мужу удалили родинку в Военном госпитале в Москве, гистология выполнялась в Инвитро. Вот что было написано в заключении Инвитро.
Сложный диспластичный пигментный невус преимущественно из баллонообразных клеток с педжетоидной мелоноцитарной дисплазией 2 ст. Резекция в пределах неизменных тканей.
Рекомендуется консультация онкоморфолога.
(Вообще, если опустить сам факт проблемы, то остается вопрос: неужели в Военном госпитале нет своей лаборатории? прим. Дядя Вадик)
Муж поехал в Герцена, результат пришел другой:
Эпителиоклеточная неизъявленная пигментная меланома, 3-й уровень инвазии по Кларку, толщина по Бреслоу — 0,75 мм, с умеренной лимфоидно-плазмоклеточной инфильтрацией, низкой митотической активностью. Удалено в пределах здоровых тканей.
Два совершенно разных диагноза. Отвез стекла и блоки на Каширку, чтобы получить третье мнение. Результата еще нет. Не хочется терять время. Назначили узи живота, мрт мозга, кт легких, сканирование костей.
Вы уже человек опытный, хоть и не врач, но как вы думаете, с чего нам стоит начинать? Прочитала про ПЭТ К/Т на вашем сайта. Стоит заменить им все обследования? А что дальше? Израиль не потянем, в семье сложный ребенок. Где лучше всего лечат меланому в России? Каков прогноз с данными цифрами? Будем благодарны за ответы. Мужа нужно спасать, кроме него у нас никого нет.
И последний вопрос: онколог не осматривал мужа на предмет других родинок (а зачем? Пациент ведь не просит… прим Дядя Вадик), но лично мне не понравились еще штук 6 — все большие и черные. Особенно на месте недавнего солнечного ожога после поездки в Тайланд, они появились сразу же. Их все 6 удалять? Если ли у вас контакт хорошего дерматолога-онколога в Москве.
Будем благодарны за ответ.
Бывает всяко конечно, но если брать пример с меня, то это мой диагноз, а я вчера был на очередном осмотре (и по этому сразу вам не смог ответить, т.к. мы закончили уже ночью) и у меня все хорошо, чего и вам желаю!
Я бы все таки в первый раз сделал ПЭТ КТ, а потом через пол года уже УЗИ. Вы не написали где была родинка, т.к. надо делать УЗИ регионарных лимфоузлов еще (кроме живота).
А вот сканирование… странный выбор, т.к. кости – это последнее куда меланома дает метастазы (я вообще этого не понимаю – есть ПЭТ КТ, для чего делать КТ + УЗИ + Сцинтиграфию?).
И в принципе все. Если БСЛ не делаем, то в дальнейшем просто наблюдаемся.
Родинки , если они выглядят подозрительно, смотрим в дерматоскоп, а вообще лучше сразу удалить! Хоть 10!
Спасибо вам огромное за ответ! Вы даже не представляете как я ждала Вашего письма!
Благоприятный — мы очень рады! На Каширке сегодня подтвердили меланому, но самой бумаги с гистологией у нас ещё нет на руках.
И ещё, позвольте уточнить — Вы сейчас как обследуетесь? Делаете раз в год ПЭТ КТ?
Мы сейчас заберём гистологию с Каширки и, конечно, пойдём на приём к онкологу (куда — пока ещё не решили в Герцена или Блохина), все эти вопросы я задаю чтоб самой понимать немного больше. Значит, ПЭТ КТ и наверное узи лимфоузлов? А потом?
Давайте так, я очень послушный пациент и полностью исполнял (и исполняю) назначения врачей, правда в моем случае – это израильские врачи.
Что было у меня:
декабрь 2011 – ПЭТ КТ
Февраль 2012 – сентинель (эту процедуру вы исключаете)
Февраль 2013 – ПЭТ КТ
Февраль 2014 – ПЭТ КТ
Февраль 2015 – УЗИ регионарных лимфоузлов и брюшной полости
Март 2016 — УЗИ регионарных лимфоузлов и брюшной полости
Ну и естественно исключение солнца и ежегодные осмотры (полностью, вся тушка осматривается!).
Если вы делаете ПЭТ КТ, то УЗИ делать не нужно. Так же, ваш онколог может назначить УЗИ через каждые три месяца/пол года (вот как назначит, так и нужно делать).
Если ПЭТ КТ не сделаете, то обязательно УЗИ брюшка и паховых лимфоузлов. Т.к. скорее всего, сторожевые лимфоузлы будут в паху располагаться (хотя может быть и правая подмышка, так что тут УЗИ тоже не помешает).
Ещё раз вам большое человеческое спасибо! Даже спасибище.
С каждым днём у меня все больше уверенности, что у нас будет счастливая и долгая жизнь. Возможно, многодетная! Спасибо. Не болейте! Радуемся результатам вместе с вами!
К Синельникову идём на встречу лично, уже договорились на Каширке.
Тик… тик… тик…
Вадим, добрый день, позвольте я напишу Вам ещё раз. Забрали гистологию мужа из РОНЦ Блохина и она совсем иная, чем в центре Герцена. Другие цифры и появился 1 митоз (что это значит?) и злокачественный рост. Можно попросить вас посмотреть? К Синельникову идём завтра, но до этого дня нужно ещё дожить, учитывая, что все стало хуже… Пожалуйста, сравните. Сделали только КТ грудной клетки пока, нормально.
Про злокачественный рост – см картинку. Т.е. от края разреза, до первой клетки меланомы 6 мм. Вообще маловато и думается мне, что нужно расширить границы! Но это вы уже с онкологом обсудите!
Вадим, спасибо за столь быстрый ответ!
Понятно, значит существенной разницы нет и второй анализ более расширенный как бы… Но тем не менее, мы, конечно, дождёмся вердикта.
6 мм, конечно, настораживают. Может быть ведь тоже погрешность в измерениях… Хоть мы и надеемся на обратное.
Получается это какая стадия? Уже не 1-я.
А мне как раз, второе больше нравится, т.к. оно более полное и точное.
Т.е. тут просто надо еще раз иссечь более широко. Повторюсь – это вам доктор должен рассказать!
1. Думаете буду на Инвитро бочку катить? Нет, не буду. Сам сдавал у них много раз анализы, просто надо понимать одну вещь — анализ анализу рознь! И в случае с меланомой, да и наверное с другими видами онкологии, лучше обращаться в профильные учреждения.
2. Гистологию нужно перепроверять! Вот чтобы вам не говорили, чтобы не советовали — ошибки случаются ре-гу-ляр-но. И если в данном конкретном случае результаты больниц совпали, то это не значит, что так происходит всегда. Поверьте на слово.
Пример (сегодняшний, кстати):
Мы с трудом выбили для мамы препарат зелбораф, она начала его принимать, но через неделю проявилась сильнейшая аллергическая реакция, значительно отекло всё лицо, по всему телу появилась сыпь, к этому всему присоединили см ь ещё зуд, лихорадка и проблемы со зрением. Местные врачи сказали отменить препарат из-за индивидуальной непереносимости и вернуть таблетки. Маме назначили антигистаминные препараты, ставят капельницы, более никакого лечения по их утверждению ей не назначить. Допускают назначение в дальнейшем декарбазина. На наши просьбы попробовать принимать зелбораф либо вместе с антигистаминными либо по иной схеме отвечают отказом.
Может быть Вы можете в связи с этим что-то посоветовать? Есть ли другие ингибиторы, доступны ли они для простых граждан? К кому можно обратиться за консультацией по зелбораф и преодолению его побочек?
З.Ы Вот прошло уже 4 года как я сайтик свой веду, но каждый раз читая такие письма я просто поражаюсь нашим врачам. Ведь вы сами своим невниманием к пациентам, заставляете их лезть в интернет и искать ответы на вопросы! Неужели это непонятно? Почему я должен рисовать людям картинки и объяснять азы лечения меланомы? Не, я не против, но согласитесь — ЭТО НЕ НОРМАЛЬНО!
Вчера, пока я ваял пост, прилетело окончание истории:
Вадим, считаю необходимым вам рассказать о нашей поездке на Каширку к Синельникову.
Я, конечно, до сих пор под впечатлением от этого гнетущего места. Синельников сказал, что разреза достаточно. Что-то там объяснил про то, что кожа потом сморщивается со временем и т.д. (Сидя там в кабинете, умом я это понимаю, но пересказать не смогу). Сказал, что БСЛ может обсуждаться при данном размере, но в России её не делают. Интересно, почему? .. В общем, порекомендовал нам наблюдаться каждые три месяца. Сказал прогноз благоприятный. Поэтому оставаясь в России, мы и не сможем больше ничего сделать. Ну разве что сходить на консультацию к другому ведущему специалисту, послушать второе мнение, но не знаю, что нам это даст. В общем, сказал жить дальше и каждые три месяца обследоваться. Как-то так.
А вам спасибо большое за поддержку, разъяснения и просто большое человеческое спасибо!
radiofreaq
Исследование перуанских мумий, датируемых 2400 годом до Нашей Эры, показало наличие метастазов меланомы в коже и костях одной из мумий. В Музее Королевского Колледжа Хирургов Англии до сих пор хранится метастаз меланомы, удаленный в 1787 году хирургом Джоном Хантером. Ну а первое формальное признание неизлечимости метастатической меланомы сделано Самуэлем Купером в 1840 году, заявившем тогда, что единственный шанс успешного исхода болезни заключается в раннем удалении опухоли.
А некоторые больные почему-то выживали, у них не было прогрессии, и не прослеживалось никакой связи между определяемым до операции размером опухоли и дальнейшей выживаемостью больных, как это прослеживалось для других видов рака.
Такое поведение порождало суеверный страх и множество мифов: о том, что меланома метастазирует вследствие ее удаления, о том, что ее нельзя ни в коем случае трогать. Эти мифы сами по себе привели к большому количеству новых жертв болезни.
Лёгкие, поражённые меланомой, выглядят вот так: впечатлительным не нажимать!
Первые проблески понимания биологических свойств этой опухоли, и их связи с прогнозом для жизни больного, появились в 60-х годах прошлого века. Американские патологи Кларк и Бреслоу обнаружили, что есть связь между толщиной опухоли и ее дальнейшем поведением. Проще говоря, что прогноз течения болезни зависит не от того размера, который виден хирургу перед операцией, а от той части айсберга, что в толще кожи, и что определяется патологом после удаления опухоли в виде вертикального размера (толщины)..
Как уже говорилось в предыдущем посте, на поверхности кожи меланома может быть хоть сантиметр, хоть десять, но если в толщину она выросла менее, чем на миллиметр, то такой больной почти наверняка выживет. А вот если опухоль толщиной 2-4 мм, то шансы примерно уже пятьдесят на пятьдесят. Ну а если меланома проросла кожу глубже чем на полсантиметра, то дело плохо: вероятность того, что в течение пяти лет такой больной умрет от прогрессирования заболевания составляет уже почти семьдесят процентов:
Выживаемость больных меланомой прямо зависит от толщины опухоли по Бреслоу и уровня инвазии по Кларку: чем глубже опухоль проникла в слои кожи, тем хуже прогноз.
Парадоксально, но вывод врачей, сделанный на основании новых данных, в точности повторил вывод Самуэля Купера в 1840 году: единственный шанс вылечить больного – это вовремя удалить опухоль.
Конечно, современная наука, используя молекулярно-генетические исследования, вооруженная современной аппаратурой и знаниями, на сегодняшний день имеет гораздо больше представлений о факторах прогноза и о принципах лечения, но основное не изменилось со времен, близких Наполеону: меланома должна быть удалена как можно раньше.
Для того, чтобы раньше удалить, надо раньше и диагностировать. Диагностикой меланомы занимается врач – общей практики, онколог, дерматолог, любой, кто в этом понимает, но для того, чтобы в маленьком пигментном пятнышке врач мог заподозрить меланому, пациент должен до него дойти. Как показывает практика – это самый сложный этап.
В прошлом посте был рассмотрен алгоритм, позволяющий заподозрить меланому кожи. Настало время привести несколько клинических примеров.
Ранняя меланома кожи часто выглядит так. Как видите, это ассиметричное пигментное пятно (А), с изрезанными границами (В), неоднородной окраски (С). Размер данной опухоли около двух сантиметров (D), но, как уже говорилось, сам по себе горизонтальный размер особого значения не имеет – такое пятно может быть и больше, и меньше, но обычно больше 0,5 см. В образовании нет компонентов, возвышающихся над окружающей тканью, кожный рисунок на нем практически сохранен. Это образование выросло у этой женщины в размерах из небольшой родинки (Е), что, собственно, и заставило ее обратить на него внимание и обратиться к врачу. Удаление такой меланомы ассоциировано с благоприятным прогнозом.
Вот,пожалуйста, как раз пример. Меланома, регрессировавшая практически полностью, почти не различимая на фоне других, доброкачественных, образований.
А на этом рисунке уже более зрелая меланома. Обратите внимание на изменение, сглаживание кожного рисунка – это еще один симптом меланомы, который ранее не упоминался. Такая меланома все еще характеризуется более-менее благоприятным прогонозом, однако, дальше, если ее не удалить, прогноз будет стремительно ухудшаться.
А вот здесь узловой компонент уже выражен и занимает собой практически всю опухоль, когда-то бывшую пятном. Лишь в верхней правой части еще есть небольшой участок радиального компонента. Это стадия IIC, толщина опухоли 6 мм, на поверхности опухоли есть микроизъязвления, в ее толще – участки спонтанной регрессии. Вероятность дальнейшего прогрессирования заболевания у такого пациента – около 70%. Но все-таки, грубо говоря, один шанс против двух – это шанс. Кроме того, такому больному после операции может быть проведено специальное лечение – адьюватная (дополнительная) иммунотерапия, которая снизит риск прогрессирования заболевания, хотя и не исключит его полностью.
Ну а на этой фотографии – типичное последствие тактики не искать у себя болезней и не обращаться к врачу. Комментировать тут нечего, о прогнозе говорить не хочется.
Не важно, что сейчас является причиной такого подхода – очередь ли в поликлинке, необразованность ли пациента. Важно, что такой подход неправилен и фатален.
Как же лечится меланома кожи?
Лечение любого онкологического онкологического заболевания зависит от стадии. Подразделяют локальные стадии меланомы, когда у пациента есть только первичная опухоль (стадии Ia – IIc), местно-распространенные стадии (IIIa – IIIc) – когда у пациента есть метастазы в регионарные лимфоузлы или так называемые транзиторные метастазы, расположенные на пути оттока лимфы к регионарным лимфоузлам, и распространенные стадии (M1a – M1c), когда у пациента есть отдаленные метастазы.
С лечение ранних стадий меланомы (Ia – IIa) все просто: их лечение только хирургическое. Все крупные международные исследования показали, что к хирургическому лечению ранних стадий нечего добавить или убавить: какое-либо дополнительное лечение, будь то химиотерапия, иммунотерапия или лучевое лечение, на дальнейшее течение заболевания и прогноз не влияют. Также исследования показали, что нет смысла в травмирующих операциях – ампутациях конечностей, широких иссечениях кожи – более агрессивная хирургическая тактика тоже не влияет на прогноз.
Поэтому если после осмотра у врача остались хоть какие-то минимальные сомнения в доброкачественности образования, а также если врач клинически устанавливает диагноз меланомы кожи, выполняется так называемая эксцизионная биопсия. Это процедура, в рамках которой образование удаляется в пределах здоровой кожи. Такая процедура является одновременно и диагностической, и лечебной, поскольку опухоль удаляется полностью. Удаленный материал отправляется в морфологическую лабораторию, где его исследует врач-патолог под микроскопом. Иногда патолог может прибегнуть к дополнительным исследованиям – иммуногистохимическому или генетическому.
При подозрении на меланому кожи именно патолог устанавливает заключительный диагноз и стадию развития первичной опухоли.
При стадиях IIb – IIIb также выполняется хирургическое лечение. При локальных стадиях удаляется только первичная опухоль, а при наличии метастазов в лимфоузлы – удаляются и они. Однако, при этих стадиях, с высоким риском прогрессирования, может назначаться дополнительное лекарственное лечение. Международным стандартом такого лечения является иммунотерапия. Помните, выше было написано, что наша иммунная система пытается справиться с опухолью сама? Дополнительная иммунотерапия иногда позволяет помочь этому процессу. Кроме того, постоянно ведутся поиски новых препаратов, имеющих профилактический эффект – вакцин, таргетных препаратов, новых цитокинов.
Стадия IV, когда болезнь уже зашла далеко и есть отдаленные метастазы, хирургически обычно уже не лечится. Есть несколько показаний к хирургическому лечению на этой стадии, но здесь это будет долго перечислять. Суть заключается в том, что пока пациенту удаляют одну опухоль, у него уже появляется несколько других, либо у него их слишком много, чтобы все удалить хирургически, так что на этой стадии применяется системное лечение – химиотерапия. Иногда самостоятельно, иногда в комбинации с другими методами лечения. На сегодняшний день, увы, лечение четвертой стадии малоэффективно, 5-летний рубеж переживает в среднем пять процентов больных, однако, какой-то шанс все-таки есть. И, кроме того, также постоянно исследуются новые лекарственные препараты и методы лечения, и есть надежда, что спустя какое-то время медицина совершит прорыв и в лечении этой стадии болезни.
Пока же, повторюсь еще раз, эту стадию болезни надо постараться предупредить – сделать так, чтобы у как можно большего количества заболевших заболевания выявлялось как можно раньше. В мире постоянно растет число заболевших меланомой, и с каждым годом проблема ее ранней диагностики становится все актуальней.
Какие есть бесплатные акции по ранней диагностике?
Раз в год дерматологами и косметологами России проводится бесплатный день меланомы. В рамках этой акции, которая обычно проходит в мае и освещается по ТВ, дерматологи частных медицинских центров бесплатно обследуют всех обратившихся.
Онкологи тоже проводят свои акции. В 2010 и 2011 году, решив для себя, что день – это слишком короткий период для того, чтобы сориентироваться в потоке обратившихся, в РОНЦ онкологи проводили недели меланомы. Причем, в 2011 году это было сделано наполовину в реальном режиме, наполовину в виртуальном – можно было прислать свои фотографии, и, если онкологи что-то в них находили подозрительное, они приглашали на консультацию.
Ну и наконец, всегда можно обратиться в районный онкодиспансер. При всех неудобствах, этот способ обращения доступен практически постоянно, вне рамок каких-либо акций, и так же, как и акции, постоянно бесплатен.
На этом все, желаю удачи, не запускайте процесс, вовремя обращайтесь к врачу! Помните, что своевременное удаление меланомы практически на 100% излечивает от этой болезни.
На самом деле история ни разу не веселая (еще раз о том, почему в россии высокая смертность по онкологии). Несколько лет росла-росла родинка под грудью и я все хотела ее удалить, но, как обычно, то времени нет, то хвост отламывается. В мае возникло ощущение, что родинка зачесалась, я взяла себя в руки и отправилась ее удалять. Тут жирная ремарка - не надо делать так, как сделала я. Потому что я пошла не в онкодиспансер (я такое слово тогда пару раз мельком слышала), а в платную клинику "Медицина", где дерматолог-онколог Машкова Ольга Николаевна сразу мне сказала, что родинка "подозрительная", но вместо того, чтобы отправить меня сразу "куда надо", удалила мне ее лазером, поуповав на то, что гистологию они делают в Герцена. Из Герцена сначала пришел ответ, что это дисплазийный невус 3 степени, однако финально в заключении было написано "меланома in situ". А надо сказать, что я уже успела начитаться интернет-ужастиков про меланомы в интернете и ужасно трусила по этому поводу. На это доктор мне сказала, что, мол, инситу - фигня, будьте здоровы-живите богато, не забывайте обследоваться (полный перечень узи-мрт и всего остального) и встаньте на учет к районному онкологу, но в целом, волноваться не о чем, с ин ситу по триста лет живут и в ус не дуют. Тут-то бы многие и успокоились. Но не я. "Дойти до самой сути" - наш девиз ) и я решила - пойду я перепроверю диагноз. В Блохина. Ведь уважаемое ж онкоучреждение. Да и время есть. И деньги.
Сходила. Для начала - пять раз заблудилась по дороге в патанатомию (кидайте тапками - но там реально без поллитры не поймешь, куда надо идти))). Потом - обалдела от очередей (конвейр. жесть!). Ну и по итогам ИГХ (зачем мне, кстати, было надо ИГХ, а не тупо пересмотр гистологии - кроме лишних денег конторе - я не знаю) - мое состояние стремительно ухудшилось до IIb садии и до узловой меланомы (вместо поверхностно распространяющейся). Оппаньки! И при этом мне не захотели заводить карту в регистратуре (типа ходят тут всякие по платным клиникам, а нам потом за ними подчищай), а когда я таки пробилась на консультацию - меня также отправили восвояси со ответом на вопрос "а мне надо рубец-то иссекать дополнительно?" - "хотите иссеките, хотите - нет".
В полном ауте я решила разобраться с Герцена. Пришла с их изначальными результатами и результатами Блохина и задала риторический вопрос "и что это?". На что получила феноменальный ответ "Так мы же вам более легкую стадию поставили - вы чем недовольны?". Ха)) вы мне сегодня - легкую стадию, а я завтра - кони двину)))) прикольно) нехотя взяли все мое барахло на пересмотр (бесплатно!). По итогам консультации с Франком - все-таки поставили не инситу, но и не такую жуть, как у Блохина.
Забегая вперед, хочу сказать, что у меня есть и 4е заключение гистологии, которое отличается от 3х предыдущих (из 62й)))) - что-то среднее между 2м заключением Герцена и заключением Блохина.
После всех этих перепетий всплакнув и выпив за долгое здоровье, я пошла сдаваться районному онкологу (в Крылатское), которая дала мне направление на госпитализацию в 62ю для более широкого иссечения рубца.
Оперировал меня Журавлев (6я хирургия). Все прошло хорошо, но за время поездки в операционную вся жизнь пронеслась перед глазами))) Да и вообще, атмосфера в наших больницах такая, что она сама выкачивает энергию из пациентов. Либо я тепличный цветок, либо реально можно обессилить только от пребывания в этих стенах и с этими порядками.
Через неделю после операции я рванула на авто в Юрмалу (туда за неделю до операции отвезла маму с 7летней дочкой). Гистология вырезанного рубца пришла чистая. Сходила к онкологу - получила направления на регулярные обследования. Но, если честно, пользоваться бесплатной медициной по всем вопросам не представляется возможным - у нас такая мизерная поликлиника, что там даже рентгена нет, поэтому приходится ехать в крупную районную, а там треш-ад (потому что я не готова ради рентгена за 1000 рублей сидеть 4 часа под дверью). так что обследуюсь по разным местам - узи в районке, кровь - у знакомых лаборантов в госпитале ветеранов, онкомаркеры и дерматоскопия - в 62й, лимфоузлы делала в Герцена, в 62й, в центре Гриценко (там отличная Узист - маммолог).
Никакого дополнительного лечения (иммунотерапия) мне никто не прописал (хотя иммунитет у меня - оторви и выкинь, и непонятно, то ли меланома присела из-за слабого иммунитета, то ли иммунитет провалился из-за того, что опухоль понемногу росла).
Сначала я, конечно, пыталась завернуться в простыню и дико себя жалела, что вместо 2х месяцев Египте (я виндсерфингом болею) провела лето по больничкам, и что мне ничего нельзя и надо серф и сноуборд сдавать в утиль, а потом решила, что надо жить на полную катушку, сегодняшнем днем - сгоняли в октябре с мужем во Вьетнам, начали осваивать классический серф (обновила заодно слитный купальник), потом маму вывезла в Мадрид (кто ж ее еще кроме меня вывезет), на НГ поехали в Дахаб с мужем и дочкой, покатались и затусили как следует - все мысли о плохом выветрились из головы)
сейчас снова озаботилась вопросом - как бы еще подлечиться/подстраховаться и какие еще анализы сдать?
в связи с этим вопросы
- стоит ли требовать от онколога направления в 62ю на braf мутацию?
- настаиваться ли на иммунотерапии?
- имеет ли смысл податься за границы на биопсию сторожевого лимфоузла/ ов? (по узи все чисто было + я очень-очень пока не могу принять, что нельзя будет на серфе гонять после этого)
из пока железобетонно намеченных планов - пересмотр гистологии или в Швейцарии, или в Израиле. Ибо 4 разных интерпретации диагноза - это чересчур))
- Recent Entries
- Archive
- Friends
- Profile
- Memories
Меланома из невыявленного первичного очага.
Меланома из невыявленного первичного очага. Около 3-4% диагностируемых в год в мире меланом приходится на меланому из невыявленного первичного очага. Это такая ситуация, когда уже на первом этапе, при обращении пациента, выявляются метастазы меланомы, но при этом не удается обнаружить первичный очаг, опухоль, которая стала источником метастазов.
Связана такая ситуация с тем, что меланома бывает не только на коже – это во-первых, а во-вторых, с тем, что первичная меланома – опухоль, которая может подвергаться спонтанному регрессу, частичному или полному. Иногда при меланомах из НПО мы обнаруживаем нечто, что морфологи диагностируют нам как полностью регрессировавшую меланому, иногда нет.
Следует оговориться, что даже полный регресс первичной меланомы не связан с каким-либо улучшением прогноза. Процесс метастазирования опухоли может идти одновременно с ее регрессом, и регресс первичной меланомы не ассоциирован с регрессом метастазов опухоли.
Когда диагностируют метастазы меланомы из НПО, это трактуется как четвертая, последняя, стадия заболевания, то есть, как стадия с заведомо неблагоприятным прогнозом. В принципе, это такой вариант фатального невезения, когда пациенту практически нельзя помочь изначально, потому что нельзя своевременно обнаружить болезнь, и предотвратить ее развитие.
Однако, не все меланомы из невыявленного первичного очага в действительности являются таковыми.
Намедни коллега попросил меня посмотреть своего пациента. История пациента довольно интересная и в чем-то поучительная, поэтому я и решил ее опубликовать.
Пожилой мужчина обратился к врачу в связи с жалобами на нарастающую слабость, лихорадку по вечерам, потерю аппетита и веса. При обследовании у него были выявлены увеличенные лимфоузлы, в связи с чем было предположено лимфопролиферативное заболевания: опухоль из лимфоидной ткани, поражающая лимфатическую систему. Для подтверждения диагноза пациент был госпитализирован в клинику, где ему была выполнена диагностическая лапароскопия и биопсия одного из пакетов лимфоузлов. Лимфопролиферативные опухоли порой довольно хорошо лечатся с использованием химиотерапии, поэтому необходимо было подтвердить диагноз, чтобы подобрать правильную схему лечения. Решение о лечении отложили до результатов гистологического исследования удаленных лимфоузлов.

Результат, однако же, оказался несколько неожиданным. По данным гистологических исследований, лимфоузлы оказались поражены не лимфомой. В них были верифицированы метастазы меланомы.
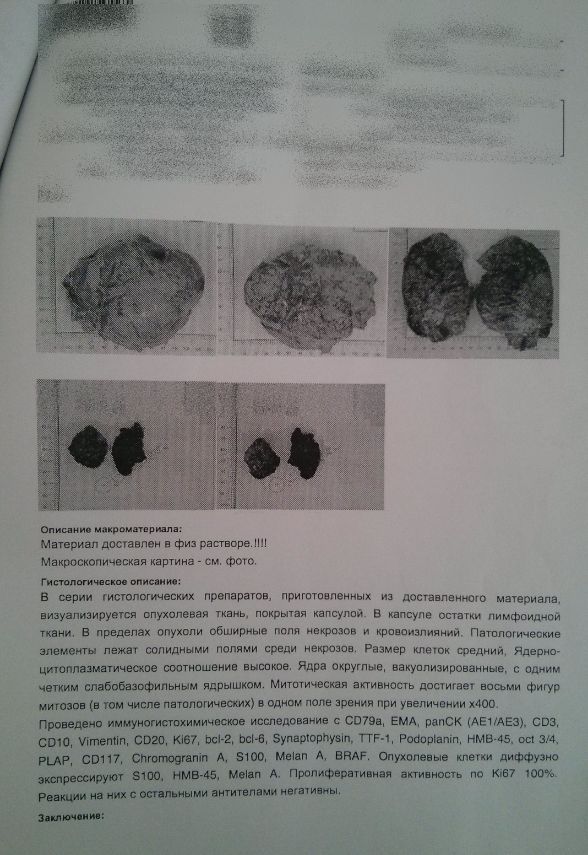


Пациент был повторно госпитализирован для дообследования. Как видно из следующего ниже документа, объем поражений значителен.


Ситуация, разумеется, не хирургическая, лечить такого пациента можно только с использованием химиотерапии, либо таргетной терапии, рассчитывая на то, что лекарственные препараты будут бороться с опухолью системно. У пациента в опухоли была выявлена мутация в 3-м экзоне гена N-ras, в связи с чем он был направлен для лечения к нам.

Коллега его раздел полностью, осмотрел, на этом этапе и позвал меня.
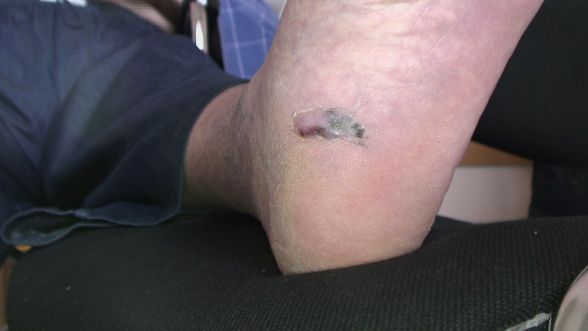
Первичная меланома у пациента благополучно нашлась. Она расположена у него на подошве, на месте, которое не часто подвергается осмотрам. Вот такая, крупная, запущенная опухоль.
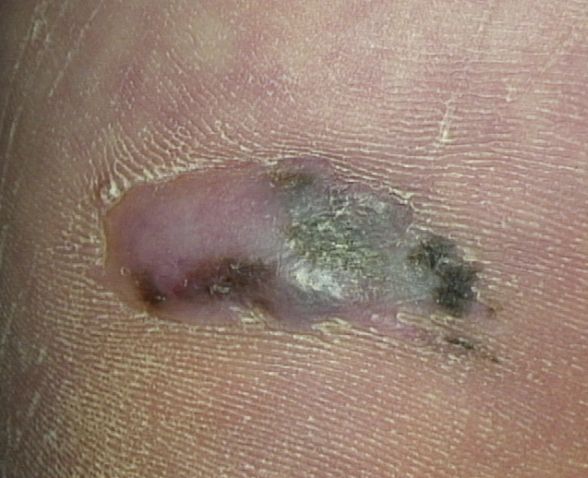
При дерматоскопии видно, что изначально это была пигментная опухоль, видны остатки меланоцитарных паттернов, видны участки, где опухоль уже потеряла дифференцировку, и в ней перестал вырабатываться меланин, обеспечивающий меланоме черную окраску.
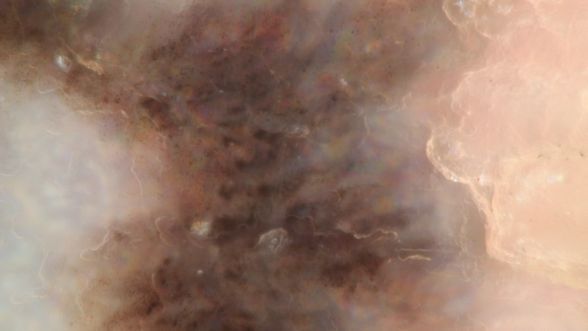
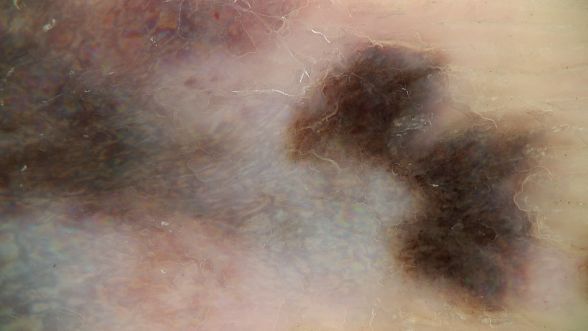
Что из всего этого следует? Конечно, если бы в направляющей клинике выявили бы первичную меланому, на данном этапе болезни для пациента бы уже ничего не изменилось. Просто иначе был бы сформулирован диагноз. Не меланома из НПО с поражением лимфоузлов средостения, брюшной полости и малого таза, а меланома кожи стопы с поражением все тех же лимфоузлов. Непринципиальное отличие.
Изменить что-то можно было раньше. Лет десять назад. Когда только начала расти первичная меланома. Если бы пациент был минимально информирован об опасности родинок вообще. Если бы пациента полностью, включая стопы, осмотрел какой-нибудь врач. Если бы…
Увы, история болезни, как и история вообще, сослагательного наклонения не терпит.
Мы не можем вернуться вспять и изменить уже произошедшие события, можем только учитывать эти события, да делать выводы на будущее. В современном мире преимущество в выживании имеет тот, кто больше информирован. О финансах, о налогах, о криминогенной обстановке, об уголовном кодексе, о правилах дорожного движения, об устройстве своего автомобиля… и о здоровье, о симптомах опасных заболеваний. Не нужно мне в комментах писать, что пациент, дескать, дремучий. Нормальный пациент. Просто он не знал. Пожилой мужчина, 69 лет. Не пользовался интернетом, активно не обращался к врачам. Ну, росло что-то на стопе, и росло: на вид, вроде, не угрожающее, не болело, не беспокоило, он и не обращался. Просто не был информирован, что такое бывает. Никто из нас не информирован обо всем, о всех опасностях этого мира.
Единственный рецепт, который тут можно дать: больше читайте. Научно-популярных блогов, статей, книг. Любая усвоенная информация о любой области жизни может однажды оказаться полезной, однажды – спасти жизнь вам или кому-то из ваших родственников.
На этом всё.
Читайте также:

