Слуховой аппарат при онкологии
Если вы планируете пользоваться слуховым аппаратом, то вам обязательно понадобится специальное обследование — аудиометрия. Оно позволяет определить степень снижения слуха, и в соответствии с его результатами нужно подбирать мощность прибора. Аудиометрию проводит опытный врач, в распоряжении которого есть соответствующее оборудование.
Можно ли выбрать слуховой аппарат, не обращаясь к специалисту? Нет, без консультации у врача вам вряд ли удастся найти прибор, который будет оптимально соответствовать вашим потребностям. Врач составит и проанализирует аудиограмму, по которой можно определить степень потери слуха, и расскажет, на какие аппараты следует обратить внимание. И особенно это касается тех, кто раньше не пользовался подобными устройствами.
Аудиометрия: что это такое?
Этим термином называют группу диагностических методов, которые используются, чтобы определить остроту слуха, то есть, чувствительность к звуковым волнам различной частоты. Чаще всего обследование проводится при помощи аудиометра — электроакустического прибора, позволяющего определить порог слышимости или разборчивости речи.

Также для аудиометрии иногда применяется камертон — устройство, которое применяется для воспроизведения эталонной высоты звука и обычно используется для настройки музыкальных инструментов.
Какой врач проводит аудиометрию?
Исследование проводит специалист, которого называют сурдологом. Сурдология занимается всеми вопросами, касающимися глухоты, частичной потери слуха и реабилитации пациентов, столкнувшихся с этой проблемой.
Результаты аудиометрии обычно анализирует отоларинголог. Но бывает так, что и диагностикой, и определением ее результатов занимается один специалист — сурдолог. Опытный специалист проведет исследование, получит необходимую информацию и проанализирует ее с высокой степенью точности.
Виды аудиометрии
Специалисты могут использовать как воздушную, так и костную проводимость. Воздушная проводимость — метод, с помощью которого оценивают работу всего слухового тракта. Для большинства пациентов применяется именно он. Но в ряде случаев необходимо задействовать костную проводимость, которая дает возможность оценить работу внутреннего уха.

Выше говорилось, что аудиометрия — это целая группа диагностических исследований. Но наиболее распространены два из них:
- тональная;
- речевая.
Тональная аудиометрия — метод, который позволяет оценить порог слышимости пациента. Проще говоря, врач определяет звук наименьшей интенсивности, который способен услышать человек на разных частотах. Полная проверка слуха предполагает использование воздушной и костной проводимости в диапазоне частот от 125 до 8 000 Гц. Если необходима расширенная проверка, верхняя граница диапазона сдвигается до 20 000 Гц. Результат определяется в децибелах, и чем он выше, тем мощнее слуховой аппарат, который нужен пациенту.
Речевая аудиометрия оценивает порог разборчивости речи. Это значит, что пациенту надо не просто услышать слово, но и разобрать то, что было сказано. В последнее время все чаще применяется компьютерная аудиометрия.

Этот метод основан на регистрации сигналов мозга, возникающих при звуковой стимуляции слуховых органов, и подходит даже новорожденным.
Как проводят аудиометрию?
Степень снижения слуха обычно разная для правого и левого уха. Соответственно, диагностику выполняют дважды, для каждого уха, чтобы определить необходимые характеристики для правого и левого слухового аппарата. Конечно, бывает и так, что при аудиометрии выясняется, что пациенту нужен только один аппарат, потому что с другим ухом у него все в порядке.
Тональный метод, как и речевая аудиометрия, работает следующим образом. На пациента надевают наушники, в которые подаются звуки различной громкости и частоты. Если человек слышит их и понимает, что сказано, он нажимает кнопку на пульте. Эти сигналы регистрируются аудиометром.
У речевой аудиометрии есть серьезный недостаток: ее результативность во многом зависит от уровня общего развития пациента. Например, ребенку непросто понять многосложные слова, а без них нельзя оценить степень остроты его слуха. Соответственно, этот способ диагностики нередко называют субъективной аудиометрией, подчеркивая то, что его нельзя считать объективным и безупречно точным.
То, что описано выше, относится к воздушной проводимости. То есть, звук, подающийся через наушники, проходит следующий путь: слуховой проход, барабанная перепонка, цепь слуховых косточек, улитка, слуховой нерв — головной мозг.

Если же специалист хочет оценить работу внутреннего уха, задействуя при этом костную проводимость, он прикрепляет к голове пациента приспособление, которое передает звук напрямую в улитку.
Компьютерная аудиометрия — принципиально иной вид исследований. Что это такое? При ее использовании диагностика уровня слуха выглядит следующим образом:
- к голове пациента подключатся электроды;
- в ухо подаются сигналы разной громкости и частоты;
- компьютерная программа регистрирует сигналы мозга, которые улавливаются электродами.
Основное достоинство такого подхода заключается в том, что исследование можно проводить даже во сне. Метод необходим в тех случаях, когда нужно работать с детьми, особенно с новорожденными, но изредка он применяется и в работе со взрослыми.
Результаты аудиометрии
Результаты исследования оформляются в виде графика:
- на вертикальной оси отмечается частота звука;
- на горизонтальной оси регистрируется минимальная громкость, которую услышал пациент.
Такой график называют аудиограммой. Опытный специалист способен многое по нему определить.
Для каждого уха — левого и правого — составляется отдельная аудиограмма. Для каждой частоты пороги отмечаются кружками. Значения порогов слуха обычно увеличиваются сверху вниз: чем ниже кружок, тем хуже слух.

Почему важно отметить в аудиограмме пороги на разных частотах? Потому что разные звуки относятся к разным частотным областям. Например, С, Ф, Ч, Ш, Щ звучат в высокочастотной области, и человек может не слышать их, но при этом нормально воспринимать низкочастотные звуки. Аудиограмма показывает эти нюансы, помогая специалисту выбрать слуховой аппарат и настроить его именно так, как нужно пациенту.
Международная классификация тугоухости выглядит следующим образом:
- 26-40 дБ— I степень, человек испытывает проблемы с тихой речью или в шумной обстановке;
- 41-55 дБ— II степень, человек слышит разговорную речь и шепот лишь с небольшого расстояния, ему приходится часто переспрашивать;
- 56-70 дБ— III степень, человек практически не слышит шепот, го собеседнику приходится говорить громче, чем обычно;
- 71-90 дБ— IV степень, человек практически не может общаться без слухового аппарата или активной жестикуляции;
- >90 — глухота, человек вообще не может общаться без слухового аппарата.
При анализе аудиограммы нужно учитывать не только абсолютные показатели, но и формы кривых на графике. Это — еще одна причина, по которой проводить аудиометрию и анализировать ее результаты должен врач, обладающий высокой квалификацией. Например, от формы графика во многом зависит минимальное количество каналов, которое должно быть у слухового аппарата.
Аудиометрия: без специалиста не обойтись
Как видите, определение остроты слуха — это процедура, которую должен выполнять опытный врач. Он не только располагает оборудованием, которое для этого необходимо, но и определяет, какие виды аудиометрии имеет смысл использовать в том или ином случае. Так же специалист точно расшифровывает полученную в результате диагностики аудиограмму и на ее основании подбирает аппарат, который оптимально подойдет пациенту.

Конечно, мощность — не единственный параметр, который следует учесть при выборе прибора, компенсирующего полную или частичную потерю слуха. Стоит обратить внимание:
- на форм-фактор аппарата — заушный, внутриушный, вынутриканальный;
- характеристики устройства — количество каналов, наличие системы подавления шума и ее особенности, возможность управлять направленностью микрофонов;
- назначение девайса — в продаже представлены как модели базового уровня, так и устройства премиум-класса, рассчитанные, например, на активно общающихся бизнесменов.
Если вы хотите подобрать слуховой аппарат – перейдите в каталог
Людям со сниженным слухом применение слуховых аппаратов дает возможность общаться.
При какой степени снижения слуха нужен слуховой аппарат?
При 1, 2 ,1-2 степени снижения слуха слуховой аппарат ПРОТИВОПОКАЗАН. Почему? В официальной медицине существует легенда, что слуховой аппарат улучшает слух! Я, врач и работаю по методике восстановления более 10 лет. Основа курса методики самовосстановления. за это время я ни разу не видела, чтобы кому-то слуховой аппарат улучшил или восстановил слух. Приходили люди с разными диагнозами - нейросенсорная тугоухость (сенсоневральная тугоухость) 1,2,3,4 степени, неврит слухового нерва, потеря слуха при применении ототоксичных антибиотиков, стресса, баротравмы, акустические травмы, снижение слуха на вредных производствах, снижение слуха у людей старшего возраста.
НИКОМУ слуховой аппарат не улучшил слух! Особенно это касается 1-2 степени .
Обычно история - при 1-2 степени носят слуховой аппарат постоянно и через пол года человек снимает аппарат и понимает, что стал слышать хуже. Почему? 1-2 степень, легкая степень и человек может общаться, если собеседник стоит рядом. Уши тренируются, прислушиваются стараются услышать - работают. Когда человек надевает слуховой аппарат, что происходит, уши перестают работать - тренироваться, за них слышит слуховой аппарат. А что не тренируется, то теряет свои функции. Вот и происходит, что снижается слух.
На приеме у врача вам говорят - вам же говорили, что слух не восстанавливается и нужен другой более мощный слуховой аппарат. Чем сильнее слуховой аппарат, тем меньше слышит ухо, потому что ухо совсем не тренируется. Зачем уху слышать - за него это слышит слуховой аппарат. И понеслось 1-2- степень переходит в 3 степень и мощный слуховой аппарат и продолжение следует.
И сколько таких людей было в группе - много! А страх - как я буду дальше жить? А вдруг слух пропадет, как я жить буду? И это усугубляет снижение слуха, т.е. человек живет постоянно в стрессовой ситуации. Как известно стресс никому здоровья не прибавлял. В стрессовом состоянии сосудистая система находится в состоянии спазма, и те сосуды, которые кровоснабжают органы слуха тоже находятся в состоянии спазма и, следовательно, нарушается кровоснабжение органов слуха и это способствует снижение слуха еще больше.
В моих группах по восстановлению слуха - если люди приходят с 1-2 степенью снижения слуха с одним слуховым аппаратом. В течение курса человек снимает слуховой аппарат и дома делает упражнения для стабильности результата и все СВОБОДЕН!
Часто бывает, что люди с 1-2 степенью снижения слуха носят два слуховых аппарата. Зачем? Чтобы окончательно посадить слух? Если приходит человек с 2 слуховыми аппаратами, то один за время курса снимаем, второй слуховой аппарат через 2 месяца и опять СВОБОДЕН!
При 3 степени снижения слуха слуховой аппарат нужен, но носить его нужно не постоянно - при важных встречах, на работе, дома ходить без слухового аппарата и разговаривать на близком расстоянии, давая возможность слуху жить без слухового аппарата и тренироваться. На курсе мы снимем слуховой аппарат и, человек может разговаривать без слухового аппарата на расстоянии 2 метра. Дома - упражнения индивидуальной схеме и 3 степень переходит во 2 степень. Слуховой аппарат можно снять совсем в течение 3-4 месяцев.
При 4 степени снижения слуха слуховой аппарат обязательно потому, что без слухового аппарата не могут общаться с другими людьми. Они хорошо читают информацию с губ и лица, хорошо развита интуиция, что в комплексе позволяет общаться с людьми. У них еще одна проблема - мало общительны, на контакт идут не охотно, одиночки. Если не разрушен слуховой аппарат (травмы, операции) уши должны слышать! А то ,что официальная медицина упорно твердит, что слуховой нерв атрофирован и нервные клетки не восстанавливается это не является правдой.
Прочитайте работы Н.П. Бехтеревой, в которых она пишет, что нервные клетки восстанавливаются! Наталья Петровна Бехтерева советский и российский нейрофизиолог, доктор медицинских наук, профессор. Научный руководитель Института мозга человека РАН.

Я не слышу с рождения, и моя дочь унаследовала тугоухость.
Что такое потеря слуха
Различают пять степеней потери слуха: легкую, среднюю, среднетяжелую, глубокую и глухоту.
При легкой потере слуха человек не слышит шепот на дальнем расстоянии, но слышит обычную разговорную речь. При средней — воспринимает разговорную речь уже не дальше 3 метров от источника звука, но в шумной обстановке разобрать речь ему сложно. При среднетяжелой потере слуха человек понимает громкий разговор на расстоянии не дальше 1 метра, без слуховых аппаратов обычную речь не разобрать.
При глубокой потере слуха — как у меня — можно понять только очень громкую речь у самого уха. Многие люди с четвертой степенью тугоухости считаются кандидатами на кохлеарную имплантацию, то есть вживление электронного прибора во внутреннее ухо. Этот прибор преобразует звуки в электрические импульсы и передает их в слуховые центры мозга.
я заплатила за слуховые аппараты и индивидуальные ушные вкладыши для дочери. Из них мне вернули 72 070 Р
История моих слуховых аппаратов
Мне поставили диагноз в 1992 году. Тогда у большинства россиян была сложная ситуация с финансами, и моя семья не была исключением. А тут ребенок появился почти глухой, потребовались дорогие слуховые аппараты. Стоили они как пять маминых зарплат.
Деньги собирали всей семьей: каждый скинулся по чуть-чуть. Так мы купили первые аналоговые аппараты, которые прослужили мне до 6 лет и дали старт в мир звуков.
Слуховые аппараты приходилось менять каждые четыре года — и каждый раз ситуация повторялась: семейный сбор денег, стресс. Но я видела, что родители моих слабослышащих друзей, с которыми я общалась в коррекционной школе, получали от государства бесплатные слуховые аппараты или компенсацию за купленные приборы.
Так продолжалось до моего совершеннолетия. Потом я разобралась с законами и научилась получать компенсацию за аппараты.

Это мои вторые аппараты, я носила их в начальных классах. Первые я отдала прабабушке, которая в 85 лет стала плохо слышать
История дочери
В 2017 году родилась моя дочь. Аудиологический скрининг в роддоме показал, что у нее тоже нарушение слуха. Этот скрининг проводят всем новорожденным — он называется отоакустической эмиссией, сокращенно ОАЭ.
Если скрининг показывает, что у младенца нарушение слуха, ребенка направляют на электрофизиологический метод проверки — регистрацию коротколатентных слуховых вызванных потенциалов, КСВП. Такую проверку проводят во сне: ребенку за уши наклеивают специальные датчики, которые фиксируют колебания в слуховых путях в ответ на звуковые раздражители — или отсутствие этих колебаний.
В 4 месяца мы проверили слух этим методом, а также сдали генетический тест. Выяснилось, что тугоухость передалась по наследству и у моего ребенка потеря слуха третьей степени.
Когда дочери исполнилось полгода, мы решили купить ей слуховые аппараты, а потом получить за них компенсацию — и нам это удалось. Рассказываю, что делать, чтобы получить компенсацию за слуховые аппараты.
Моя дочь и ее первый слуховой аппарат
Как оформить инвалидность по слуху
Получить компенсацию за слуховые аппараты может только инвалид. Получить инвалидность по слуху может только человек с третьей или четвертой степенью тугоухости. Доказательством инвалидности может стать только справка, выданная медико-социальной экспертизой — МСЭ.
Чтобы попасть на медико-социальную экспертизу, нужно получить заключения врачей поликлиники, в которой вы наблюдаетесь. Они же выдадут и направление — бланк по форме N-088/у.
Медико-социальная экспертиза проводится в бюро МСЭ по месту жительства человека или на дому, если здоровье не позволяет добраться самостоятельно. Адрес бюро можно узнать у врачей поликлиники по месту жительства или в фонде социального страхования.
МСЭ присваивает инвалидность и разрабатывает индивидуальную программу реабилитации или абилитации — ИПРА.
Чтобы оформить дочери инвалидность по слуху, мы получили заключения врачей — терапевта, лора и сурдолога. В нашем случае решающим стало заключение сурдолога: он определил степень тугоухости и рекомендовал слуховые аппараты.
С заключением врачей и заполненной формой N-088/у мы обратились в бюро МСЭ на комиссию. Там дочери дали инвалидность третьей группы по слуху, а в программе реабилитации указали, что ей полагаются мощные слуховые аппараты и индивидуальные ушные вкладыши. Вкладыши выполняют две функции: держат слуховой аппарат на ухе и с помощью гибкой трубки проводят звук прямо в слуховой проход. В 2018 году такой комплект стоил 72 200 Р .
 Мощные заушные цифровые слуховые аппараты Widex Dream D-FA 220. Фото: Городской центр слуха | 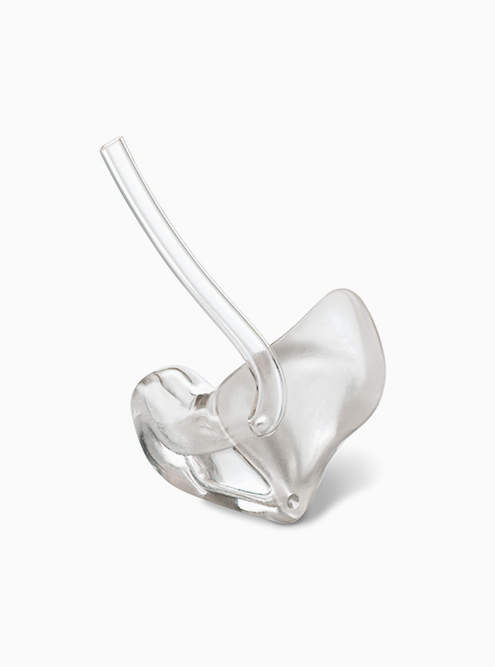 Индивидуальные ушные вкладыши. Фото: Hearing Healthcare |
Покупка слуховых аппаратов
Есть два варианта приобретения слуховых аппаратов: прийти в региональный фонд социального страхования и написать заявление на выдачу слухового аппарата бесплатно либо самостоятельно купить слуховой аппарат, а потом предоставить документы в МФЦ или региональный ФСС и получить компенсацию.
Чтобы бесплатно получить средство реабилитации, нужно подать в фонд социального страхования следующие документы:
- Заявление о предоставлении технического средства.
- Паспорт.
- Индивидуальную программу реабилитации инвалида (ИПР).
- СНИЛС.
Заявление рассмотрят в течение 15 дней. Если на заявление ответили утвердительно и ребенок прописан в Москве, то его с родителем пригласят в Городской детский консультативно-диагностический сурдологический центр НИИ оториноларингологии им. Л. И. Свержевского на консультацию с сурдопедагогом. Если же взрослый или ребенок прописан в другом городе, им дадут направление в областной сурдологический центр.
Сурдопедагог оценит результаты аудиологического исследования, определит особенности речевого развития ребенка и выпишет рецепт с указанием количества слуховых аппаратов и их моделей. С этим рецептом нужно прийти на врачебную комиссию в том же сурдологическом центре — это последний шаг к получению слуховых аппаратов.
Если взрослый москвич решил получить бесплатный слуховой аппарат, он проходит аналогичную процедуру в филиале № 1 НИИ оториноларингологии им. Л. И. Свержевского.
Если врачебную комиссию все устроит, то можно получать слуховой аппарат. Но выдадут его не сразу — придется ждать от 30 дней до года, если нужной модели не окажется в наличии. Мы не хотели проходить дополнительные комиссии и ждать, поэтому сами купили слуховые аппараты сразу после медико-социальной экспертизы.
Чтобы потом оформить компенсацию, мы взяли в магазине кассовый и товарный чек, копию сертификата соответствия на изделие.


Как получить компенсацию
Компенсацию за слуховой аппарат выделяет Фонд социального страхования. Ее размер зависит от характеристик слухового аппарата: мощности, количества каналов и программ, а еще от региона жительства гражданина. Это работает с любыми средствами реабилитации: например, за трость в Нижегородской области компенсируют 340 Р , в Республике Татарстан — 286 Р .
Но если нижегородец купит трость за 500 Р , ему компенсируют только 340 Р , а если за 200 Р — то и получит он 200 Р , не больше.
Все слуховые аппараты делятся на категории в зависимости от степени потери слуха. Есть среднемощные аппараты, мощные и сверхмощные — для каждой категории рассчитана определенная сумма компенсации. Но аппараты даже в одной категории не похожи друг на друга: отличается частотный диапазон, количество программ прослушивания, частоты усиления. Эти характеристики тоже определяют итоговую сумму компенсации.
Размер компенсации меняется каждый год: если за свои аппараты, купленные в Москве в 2018 году, я могла получить 50 000 Р , то в 2019 году — только 30 000 Р , причем характеристики остались те же.
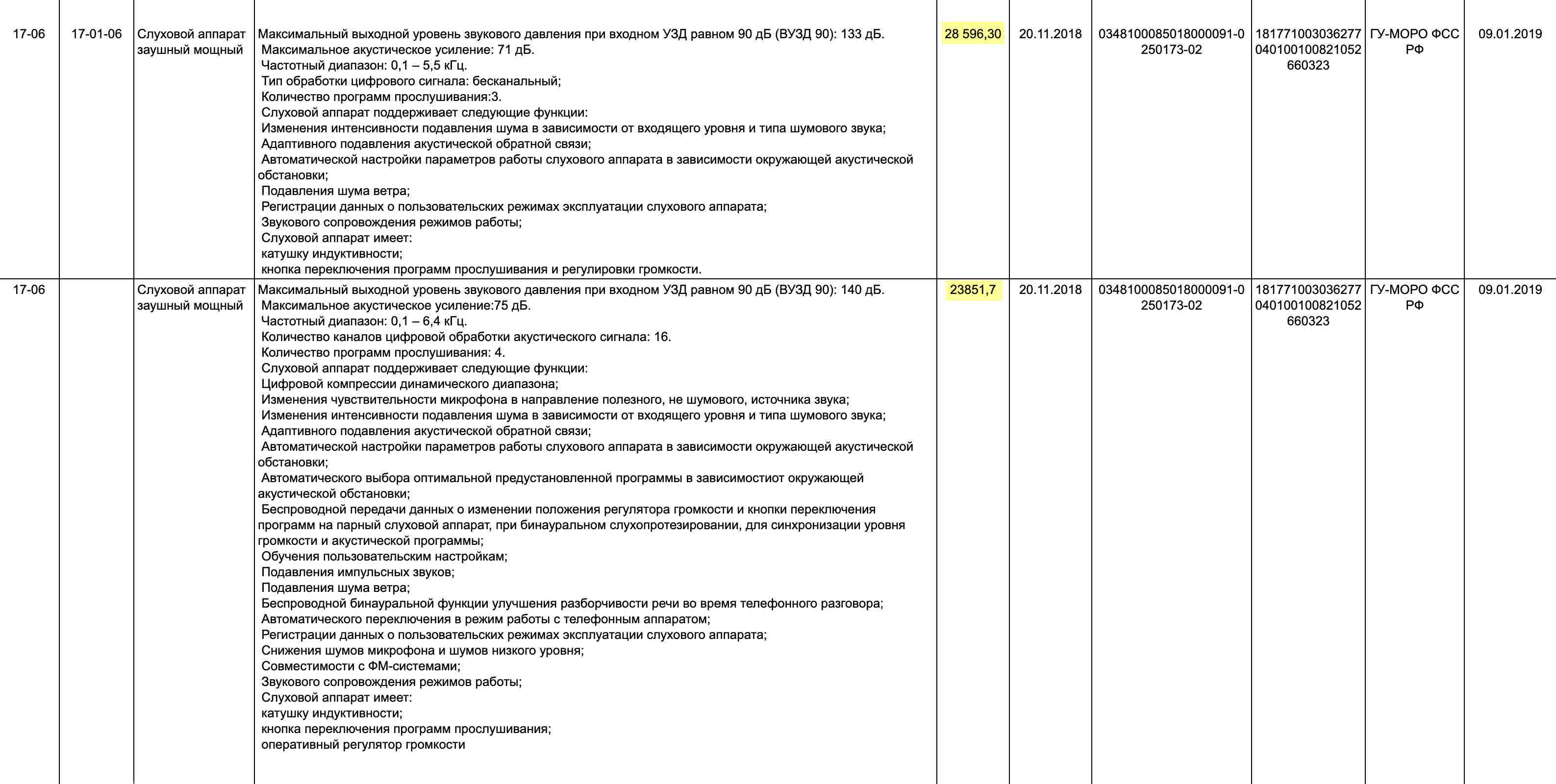
Наш слуховой аппарат подходит под характеристики в первой строке — компенсируют 28 596,30 рублей, если аппарат был куплен с ноября 2018 года по ноябрь 2019 года. В прошлом году сумма была больше — мы смогли получить по 35 100 рублей за аппарат
Я советую узнавать размер компенсации еще до покупки, чтобы не переплатить и получить максимальную сумму. Если аппарат оказался дороже, чем выдаваемый бесплатно аналог, инвалиду не компенсируют разницу в цене. Если прибор стоил дешевле — компенсируют фактически потраченную сумму.
После покупки мы сдали в фонд социального страхования документы на компенсацию:
- Мой паспорт (так как дочь несовершеннолетняя).
- Свидетельство о рождении дочери.
- Программу реабилитации, справку МСЭ, аудиограмму дочери, а также заключение сурдолога.
- СНИЛС дочери.
- Кассовые и товарные чеки, сертификат соответствия на слуховые аппараты.
- Реквизиты банковского счета.
Мы купили слуховые аппараты в июне 2018 года, а документы сдали осенью. По нормативам 2018 года сумма компенсации почти покрывала стоимость покупки — мы вернули 70 070 Р за слуховые аппараты и 2000 Р за вкладыши. Деньги пришли в конце февраля 2019 года.

Во многих случаях потеря слуха связана со скоплением ушной серы, перфорацией барабанной перепонки или патологиями внутреннего уха. Слуховой аппарат в таких случаях будет бесполезен.
Очень важно определиться с отправной точкой для начала получения сурдологической помощи. Степень полезности слухового аппарата будет очень сильно зависеть от глубины слухового расстройства и времени, прошедшего от начала его появления до обращения к сурдологу.
Какие существуют виды слуховых расстройств?
Различают три вида расстройств слуха:
- Сенсоневральные. Встречаются наиболее часто. Возникают вследствие повреждения слухового нерва и волосковых клеток, которые теряют способность передавать звуковой сигнал к головному мозгу. Проблема может быть решена с помощью слухового аппарата.
- Кондуктивные. Как правило, являются результатом сужения слухового канала. Лечатся медикаментозно и хирургически.
- Смешанные. Сочетают характеристики двух предыдущих видов.
Способен ли слуховой аппарат полностью восстановить слух?
Нет (за исключением незначительных нарушений слуха). Вместе с тем, слуховой аппарат дает ряд новых возможностей: он позволяет слышать тихие звуки, которые раньше находились за пределами вашей слуховой границы, а громкие звуки он смягчает, делая их комфортными для восприятия. В дополнение к этому, слуховой аппарат обеспечивает достаточно четкую слышимость в шумной обстановке.
Тугоухость может развиваться до рождения, в младенческом или детском возрасте под воздействием целого ряда провоцирующих факторов
Выделяют два типа тугоухости: кондуктивная и нейросенсорная.
При этом патологическом состоянии внутреннее ухо функционирует в нормальном режиме, а факторы, препятствующие проведению звуковых волн, оказывают воздействие на уровне наружного или среднего уха. Кондуктивная тугоухость, как правило, имеет легкую или умеренную степень тяжести, является преходящей и хорошо поддается лечению. Вы можете самостоятельно смоделировать у себя кондуктивную тугоухость, заткнув ухо пальцем. При этом внешние звуки будут казаться вам тише, а собственный голос звучать громче, чем обычно. Ниже будут приведены некоторые причины развития кондуктивной тугоухости.
Избыточные отложения ушной серы в слуховом канале могут, подобно берушам, блокировать распространение звуковых волн на барабанную перепонку. Удалить серную пробку можно с помощью специальных размягчающих ушных капель или обратившись к отоларингологу. Использование для этих целей ватных палочек категорически не рекомендовано: таким образом можно еще глубже загнать серную пробку или неловкими действиями повредить барабанную перепонку.
Мелкие предметы, например бусы или вишневые косточки, могут закупорить слуховой проход или повредить барабанную перепонку.
Это наиболее распространенная причина кондуктивной тугоухости в детском возрасте. Более 85% детей перенесли данное заболевание как минимум один раз. Ушные инфекции являются вторым наиболее частым поводом для обращения к педиатру.
Существует много форм и причин развития отита среднего уха. Наиболее распространенная из них – увеличение носоглоточных миндалин, т.е. те самые пресловутые аденоиды, служащие гостеприимным прибежищем для патогенных бактерий и перекрывающие своим патологическим разрастанием евстахиевую трубу, соединяющую среднее ухо с носоглоткой. Ушные инфекции могут также развиваться как осложнение ОРЗ или являться следствием избыточного воздействия табачного дыма. Самые часто встречающиеся типы отитов среднего уха – это острый и экссудативный (гнойный) отит.
К типичным симптомам острого отита относится:
- Боль в ушах.
- Повышение температуры.
- Возбуждение (впоследствии переходящее в адинамию), преходящее ослабление слуха.
Лечение – медикаментозное (антибиотики). Одним из следствий острого отита может стать перфорация барабанной перепонки, сопровождающаяся гнойными выделениями из слухового прохода. Отсутствие адекватных терапевтических мер в этом случае может вызвать еще более серьезные заболевания среднего или внутреннего уха.
Эта болезненная бактериальная инфекция развивается, как правило, когда после купания в слуховом канале остается вода. Помимо острой стреляющей боли, заболевание проявляется заложенностью в ушах и частичной потерей слуха.
Нейросенсорная тугоухость вызывается повреждением, локализованным на уровне улитки (сенсорное нарушение слуха), либо в пределах нервного пути (невральное нарушение слуха) и является, как правило, врожденной. Она может развиться также как результат воздействия избыточного шума, ототоксичных медикаментов или как следствие биологического старения организма. Нейросенсорная тугоухость варьируется от легкой до очень тяжелой и может затрагивать лишь определенные диапазоны частот. Это заболевание не поддается ни медикаментозному, ни хирургическому лечению. Единственной эффективной терапевтической опцией в данном случае является слуховой аппарат или кохлеарные импланты.
Является результатом сочетанного влияния факторов, способствующих развитию как кондуктивной, так и нейросенсорной тугоухости и воздействующих на наружное, среднее и внутреннее (улитку) ухо.
Расстройство слуха – это не только глухота: даже незначительное его ослабление может стать непреодолимым препятствием для развития языковых и речевых навыков, в наиболее значимые для этого, первые годы жизни. Уделяйте должное внимание слуху своего ребенка! И если существуют основания предполагать наличие отклонений от нормы – немедленно обращайтесь к аудиологу. Промедление может очень дорого стоить.
Согласно данным Всемирной организации здравоохранения, более 5% населения мира страдают от инвалидизирующей потери слуха. Медики уверены: это число будет только расти — в первую очередь по причине урбанизации, ведь в больших городах мы постоянно сталкиваемся с шумным транспортом и техникой.
Почему люди теряют слух?
Нарушение слуха может быть вызвано различными факторами. Есть причины, на которые повлиять нельзя. Существует генетическая предрасположенность к тугоухости, при которой у человека гораздо больше шансов в течение жизни потерять слух. Различные родовые заболевания, связанные с мутацией генов (синдромы Альпорта и Ушера), имеют в числе проявлений снижение или полную потерю слуха.
Бывает также врожденная тугоухость (ее связывают с осложнениями во время беременности и родов) и старческая. Существует вероятность полной или частичной потери слуха после перенесенных нейроинфекций (например, менингита и энцефалита) и употребления медицинских препаратов с доказанным ототоксическим действием (которые отрицательно влияют на слух и работу вестибулярного аппарата).
Как именно все это влияет на слух? Когда мы слушаем что-то громкое, да еще и в вакуумных устройствах, звуковая волна повреждает ушные сенсоры — волосковые клетки. Их в буквальном смысле прибивает звуком, из-за чего чувствительность снижается. В случае полного повреждения наступает глухота.
Если кто-то из родственников плохо слышит, меня постигнет та же участь?
Все очень индивидуально. Если у родственника заболевание наследственное, то вероятность, что вы носитель тех же генов и находитесь в зоне риска, велика. Однако столкнуться с потерей слуха могут и те, чьи родители абсолютно здоровы.
Проблема снижения слуха имеет возрастные рамки?
То, что снижение слуха — старческая болезнь, миф. На прием к сурдологам с жалобами приходят и дети, и подростки.
Как понять, что пора посетить врача?
На самом деле людей, которые слышат абсолютно все, не существует: каждый из нас может что-то упустить в беседе. Однако если вы не просто перестали слышать определенные звуки, а вам стало трудно общаться — самое время бить тревогу. Еще один повод для беспокойства — боль и любые неприятные ощущения в области уха.
В каких случаях обращаются к слуховым аппаратам?
Ошибочно считать, что слуховые аппараты предназначены для людей, страдающих от полной потери слуха. На самом деле все пользователи слуховых аппаратов способны слышать — вопрос лишь в том, насколько хорошо.

Слуховой аппарат может помочь пациентам с частичной потерей слуха. Причем аппаратов должно быть два, на оба уха (если плохо слышит только одно, врачи рекомендуют отказаться от слухопротезирования). При полной глухоте пациентам могут посоветовать провести установку кохлеарного импланта.
А как вообще работает слуховой аппарат?
Для начала уточним, как мы слышим. Любой звук подается на барабанную перепонку, она по цепи слуховых косточек передает сигнал к системе внутреннего уха, а далее звук по проводящим путям поступает к слуховым центрам коры головного мозга.
Что касается слуховых аппаратов, то первый аналог был запатентован в 1901 году. Своим внешним видом он, скорее, походил на стационарный телефон. Современные модели в большинстве своем не видны за ухом или вообще скрыты внутри слухового прохода.
Слуховой аппарат состоит из нескольких частей. Первая — звуковой вход: это один или несколько очень чувствительных микрофонов, которые улавливают даже тихую речь в 40 дБ на расстоянии 4−5 метров. Вторая — блок обработки звука, состоящий из аналого-цифрового преобразователя, предусилителя, усилителя и цифро-аналогового преобразователя. Третья — звуковой выход: это маленький динамик, способный выдавать звук до 140 дБ.
Весь входящий звук, его обработка, преобразование, воспроизведение управляются микропроцессором — высокотехнологичным, скоростным микрочипом.
Врачи классифицируют слуховые аппараты по нескольким признакам. В первую очередь по степени снижения слуха: от легкой до глубокой. Также устройства различаются по внешнему виду: есть заушный слуховой аппарат, заушный с выносным ресивером и внутриканальный (это незаметные модели).
Отдельно можно выделить детские слуховые аппараты, которые отличаются от взрослых прежде всего корпусом: в нем есть световой индикатор, который помогает родителям контролировать работоспособность устройства, а также запирающийся отсек для батареек, который исключает риск их проглатывания ребенком.
А совсем маленьким детям ими можно пользоваться?
Да, сегодня уже существуют модели, которые подходят для реабилитации слуха у детей, начиная с шестимесячного возраста. Но на практике слухопротезирование малышей начинается ближе к одному году, до этого времени сурдологи неоднократно проводят обследования, чтобы точно определить, есть ли у ребенка нарушение слуха.

Если я стал чуть хуже слышать, можно мне самостоятельно заказать себе аппарат?
Вы ведь не покупаете зубные протезы без посещения стоматолога? То же самое со слуховыми аппаратами: если мы говорим о качественном, подходящем именно вам устройстве, приобретать его без консультации специалиста нельзя.
Во время приема врач-сурдолог определит состояние слуха с помощью аудиограммы. Выполняется она следующим образом: в специальные наушники от аудиометра подается звук на разной частоте. Каждый раз, когда вы его слышите, нажимаете специальную кнопку. После этого специалист оценивает пороги слышимости, узнает о предпочтениях пациента и задачах, которые он ставит перед аппаратом. Все это помогает выбрать подходящее устройство.
И как быстро уши привыкают к такому помощнику?
На адаптацию врачи в среднем отводят месяц. Однако этот вопрос индивидуален: одни привыкают к новым звукам быстрее, другие — медленнее.
Сколько в среднем служат слуховые аппараты?
Современного аппарата хватает как минимум на четыре года работы: по 6−12 часов в день, 365 дней в году. Это международный стандарт.
Единственное, что в конструкции аппарата прослужит меньше — это батарейки: в среднем их нужно менять каждые две недели. Продвинутые модели работают от аккумулятора и имеют специальный зарядный бокс, в котором их можно оставлять на ночь.
А чистить и мыть их нужно?
Внутриканальные аппараты имеют специальные фильтры, которые защищают устройство от попадания в него влаги и ушной серы. Их и необходимо периодически менять.
Конструкция наружных слуховых аппаратов предполагает вкладыш, который располагается внутри уха. По мере загрязнения его нужно снимать, мыть и вставлять обратно после тщательной просушки.
Можно ли со слуховым аппаратом принимать душ и спать?
Современные слуховые аппараты имеют достаточно высокую степень влагостойкости. Если вы попадете с ним под дождь, ничего страшного не произойдет. Однако производитель подразумевает защиту от дистиллированной воды, а не проточной или морской, поэтому купаться с ними все же не стоит.
В ночное время в ношении слухового аппарата нет необходимости. Поэтому на время сна его лучше снимать.
Может ли аппарат исправить слух?
Слуховые аппараты не могут изменить восприятие звуков и восстановить восприимчивость слуховых рецепторов. Как только вы снимете аппарат, вы будете слышать в том же объеме, что и до его установки.
Я не хочу носить слуховой аппарат. Можно решить проблему потери слуха хирургическим методом?
Хирургическое вмешательство (установка кохлеарных имплантов) показано только при полной потере слуха. Если человек утратил слух лишь частично (то есть имеет нейросенсорную тугоухость), но прибегать к слуховым аппаратам не хочет, вариант у него только один: жить с тем качеством слуха, которое уже есть, продолжая все хуже воспринимать речь.
А можно ли как-то предотвратить потерю слуха?
Читайте также:

