Сколько живут с саркомой поджелудочной железы
Саркома поджелудочной железы – очень редко встречающаяся онкоопухоль, развивающаяся из соединительных тканей. Такое новообразование, как правило, поражает головку органа, но иногда оно обнаруживается в хвосте или теле железы. Диффузное поражение саркомой встречается в единичных случаях. Подвергнуться ему могут сравнительно молодые люди (после 30 лет).
Точных предпосылок, способствующих зарождению в соединительнотканных элементах панкреуса злокачественного новообразования, не установлено, но учёными отмечается ряд факторов, провоцирующих и ускоряющих развитие опухоли такого типа.

К факторам риска возникновения саркомы в поджелудочной железе относят:
- влияние на организм алкоголя и никотина при чрезмерном их употреблении;
- наличие в анамнезе доброкачественных опухолевых процессов или предраковых заболеваний;
- воздействие ультрафиолета (длительное нахождение под прямыми солнечными лучами или частые посещения солярия);
- проживание в местности с неблагоприятной экологической обстановкой или повышенным радиационным излучением;
- работа на вредных производствах и непосредственное взаимодействие с канцерогенами, токсическими и химическими веществами.
Стоит знать! Основные причины возникновения саркомы поджелудочной железы кроются в плохой наследственности, генетических и хромосомных нарушениях. Они, в отличие от вышеназванных, являются непреодолимыми, поэтому людям, имеющим к ним предрасположенность, необходимо проходить плановые ежегодные осмотры у онколога. Это позволит своевременно выявить начало бесконтрольного деления клеток соединительнотканных структур, приводящее к развитию высокоагрессивной саркомоидальной опухоли.
Виды и типы сарком поражающих поджелудочную железу
Чтобы продлить жизнь человека, имеющего в анамнезе это заболевание, необходимо проведение адекватного курса терапии, но подобрать его возможно только с учётом характера развития злокачественной структуры. Назначение лечебных мероприятий основывается на классификации аномального новообразования. В первую очередь саркома, как и любая другая онкология, подразделяется по уровню агрессивности. В этом классификационном критерии, характеризующимся таким понятием, как степень дифференцировки, принято выделять 3 типа опухолевых структур – высоко, умеренно и низко дифференцированные. В зависимости от того, насколько изменилось строение здоровой клетки, и подбирается тактика лечения.
Помимо этого критерия в онкологической практике саркомоидальные новообразования подразделяют в зависимости от типа ткани, в которой произошло их зарождение.
Исходя из имеющихся описаний, по гистологической классификации саркома поджелудочной железы может быть следующих видов:
- Лимфосаркома (ретикулосаркома). Онкоопухоль начинает своё развитие в клеточных элементах стенок прилегающих к железе лимфатических сосудов. Первоначально аномальные клетки поражают ретикулярную ткань сосудистых стенок, а затем начинают активное прорастание в паренхиму органа. Специалисты отмечают, что последствием такого поражения может стать развитие острого лейкоза.
- Ангиосаркома. Патология зарождается в перителии (гемангиоперицитома) или эндотелии (гемангиоэндотелиома) кровеносных сосудов, пронизывающих соединительные ткани секреторно-пищеварительного органа. Эта саркомоидальная опухоль может развиться в любой части железы или поразить её тотально (полностью).
- Веретенообразноклеточная саркома. Злокачественное новообразование поражает тканевые структуры железы и представлено скоплением вытянутых, узких клеток, заострённых с обоих концов. Они собраны пучками и располагаются в паренхиме органа параллельно друг другу.
- Полиморфноклеточная саркома. Крайне редкое и самое злокачественное новообразование (в клинической практике имеются единичные его описания). Структура онкоопухоли состоит из разнообразных по форме и величине клеток, ядра которых неоднородны. Цитоплазма в этих полиморфных клеточных элементах практически полностью отсутствует.
Саркома поджелудочной железы: симптомы и проявление
Клиническая картина саркомы развивающейся в поджелудочной железе имеет большое сходство с раковым новообразованием. Отличить их можно только по более быстрому и агрессивному развитию и раннему метастазированию в печёночную паренхиму. Основные признаки саркомы поджелудочной железы имеют непосредственную зависимость от места её локализации. Если зарождение патологического процесса произошло в головке органа, дискомфорт и болезненность будут ощущаться в правом подреберье и эпигастрии, а при поражении тела или хвоста больные саркомой поджелудочной железы будут мучиться от выраженных болей в левой верхней части брюшной полости.
Также отличительным признаком клинической картины считается механическая желтуха – в первом случае (при поражении головки) её симптомы выражены очень ярко, а во втором проявление саркомы поджелудочной железы не сопровождается пожелтением кожи, осветлением кала и потемнением мочи. На финальных стадиях заболевание имеет ряд специфических признаков.
Они характерны для любой локализации опухолевой структуры:
- нарушение всасывания глюкозы, провоцирующее развитие сахарного диабета, заболевания, всегда сопутствующего саркомоидальным новообразованиям;
- увеличение селезёнки (орган хорошо прощупывается при пальпации) и асцит, выраженная водянка брюшной полости;
- постоянные диспепсические проявления (длительный понос или запор, тошнота, прорывная рвота).
Важно! Онкологи рекомендуют обращать внимание и на общие симптомы саркомы поджелудочной железы: ухудшение самочувствия и аппетита, субфебрильная температура, резкое похудение, снижение работоспособности и концентрации внимания, постоянная сонливость. Они свидетельствуют о появлении в организме серьёзных нарушений и позволяют выявить заболевание на тех этапах, когда ещё есть возможность продлить жизнь онкобольного.
Как выявить саркому в поджелудочной железе?
Развитие патологического состояния на первых этапах протекает совершенно незаметно, поэтому его раннее выявление относится к случайным находкам. Постановка такого диагноза на основании жалоб пациента на ухудшение общего самочувствия и появившиеся тревожные специфические симптомы саркомы поджелудочной железы, возможна только на поздних стадиях, когда лечебные мероприятия, позволяющие избавить пациента от опасной патологии, становятся малоэффективными.
В первую очередь пациентам с подозрением на это онкозаболевание назначается лабораторная диагностика саркомы поджелудочной железы. У них берут кровь для выявления наличия в ней определённого типа онкомаркеров, косвенно подтверждающих развитие в паренхиме секреторно-пищеварительного органа саркомоидального новообразования.
Если результаты такого анализа положительны, онкобольным назначаются дополнительные инструментальные исследования, способные уточнить характер опухоли:
- Артериография. Метод применяется для изучения перипанкреатических сосудов. С его помощью можно обнаружить произошедшие в них патологические изменения, определить распространённость саркомоидальной онкоопухоли и выявить её связь с магистральными сосудами.
- Магнитно-резонансная томография. Наиболее информативная методика, позволяющая в подробностях рассмотреть структуру повреждённой паренхимы. Саркомы поджелудочной железы на мрт выглядят округлыми неоднородными образованиями, имеющими очаги некроза и расплывчатые, неровные края.
- УЗИ. Достаточно информативный и безопасный метод визуальной оценки места расположения и размеров онкоопухоли.
Для уточнения диагноза в обязательном порядке проводится гистологическая диагностика саркомы поджелудочной железы. Для забора биопсийного материала выполняют диагностическую лапораскопию или тонкоигольную чрезбрюшинную пункцию. Только после изучения под микроскопом взятых с подозрительных участков тканей врач может понять характер развития опухолевой структуры и назначить наиболее адекватный в каждом конкретном случае терапевтический протокол.
Как лечить саркому в поджелудочной железе?
Методы терапии, избавляющие от панкреатических саркомоидальных опухолей, сходны с таковыми при раковых новообразованиях, хотя оперативные вмешательства, являющиеся основой онкологического лечения используются в отношении больных, которым диагностирована саркома поджелудочной железы, достаточно редко. Связано это с быстрым развитием болезни, вследствие чего большинство опухолевых структур такого типа выявляется на неоперабельных стадиях.
В том случае, когда хирургическое вмешательство оказывается возможным, удаление саркомы проводится с помощью следующих видов операций:
- Энуклеация, или выщелучивание злокачественного узла из соединительной ткани секреторно-пищеварительного органа.
- Резекцию части железы с локализованным в ней новообразованием.
- Тотальную панкреатэктомия, полное удаление повреждённого онкологией органа.
Результаты проведённых и описанных в клинической практике операций онкологи-хирурги не считают удовлетворительными, так как практически все прооперированные пациенты умирали в раннем послеоперационном периоде. Длительная пятилетняя ремиссия, наступившая после того, как была проведена операция при саркоме поджелудочной железы, отмечалась в единичных случаях. Если пациенту диагностирована неоперабельная опухоль, отмечается временный успех паллиативной хирургии – наложение обходных анамостозов или дренирование саркомоидальных новообразований.
Максимальный эффект лечение саркомы поджелудочной железы показывает при комплексной терапии: удалении опухолевой структуры с одновременными курсами облучения и химии. Такая методика позволяет достигнуть длительной ремиссии. Но лечение саркомы поджелудочной железы по таким протоколам очень длительное. Оно обычно продолжается около года. Схема лечения ионизирующими лучами и цитостатиками подбирается индивидуально каждому конкретному пациенту исходя из характера онкологического поражения.
Народное лечение и питание при саркоме поджелудочной железы
Значительную роль в увеличении шансов на полное выздоровление или максимальное продление жизни онкобольных играет и альтернативная терапия. Большинство пациентов стремятся лечить саркому поджелудочной железы с помощью народных средств, однако стоит сказать, что действенными они будут только в качестве вспомогательных методов.
Онкологами не отрицается эффективность фитолечения и они нередко рекомендуют своим пациентам воспользоваться следующими рецептами, помогающими ускорить процесс выздоровления:
- Настойка из чистотела. Стебли растения, освобождённые от соцветий и листьев, измельчаются, укладываются в литровую банку, после чего посуда до краёв наполняется медицинским спиртом. Подготовленное таким образом будущее снадобье должно в течение 30 дней настояться в тёмном месте. По прошествии этого времени состав процеживают и начинают употреблять по половине чайной ложки трижды в день, непосредственно перед едой. Курс лечения продолжается до тех пор, пока целебное снадобье не закончится.
- Спиртовая настойка из золотого уса. Готовят её также из стеблей растения. Их заливают спиртом в пропорции 1:1 и 2-3 дня настаивают в месте, недоступном для прямых солнечных лучей. После того, как лекарство будет готово, его процеживают и употребляют сразу после еды по чайной ложке.
Неотделимо лечение саркомы поджелудочной железы и от коррекции пищевого рациона. Диета при онкологии очень строгая, но её применение в несколько раз повышает эффективность терапевтических мероприятий. Какие продукты можно кушать конкретному пациенту, расскажет лечащий врач, а правила их приготовления едины для всех онкобольных.
В первую очередь следует обратить внимание на то, что питание при саркоме поджелудочной железы должно быть щадящим, поэтому все блюда для больного готовятся на пару или запекаются, а затем измельчаются. Соль и специи добавляют в них в минимальных количествах. Придерживаться диетического питания следует во все периоды терапии, как до, так и после удаления поражённого органа. Изменения в пищевой рацион вносятся только лечащим врачом, знакомым с характером опухолевого процесса и состоянием онкобольного.
Сколько живут пациенты с саркомой поджелудочной железы
Прогноз при саркоме поджелудочной железы зависит от стадии развития онкологического процесса. Чем раньше начато лечение пациента, тем больше у него шансов на выздоровление. Но в основном саркома поджелудочной железы имеет неблагоприятные прогнозы, что связано с активным разрастанием и метастазированием злокачественного новообразования и трудностями оперативного вмешательства из-за неудобного анатомического расположения органа. В большинстве случаев отмечается ранний летальный исход – пациенты умирают через полгода-год после выявления заболевания.
Поджелудочная железа орган, ответственный за процесс пищеварения благодаря своей ферментативной активности, а также за уровень глюкозы в крови, синтезируя инсулин. Любые нарушения, которые происходят в органе, негативно отражаются на функциональности организма. Одним из самых опасных заболеваний, которое может настигнуть человека, является рак поджелудочной железы. Код заболевания по МКБ 10 С25.
Патологический процесс характеризуется образованием злокачественных опухолей в тканях железы. Сначала раком поражается только слизистая. В процессе разрастания опухоли, раковые клетки поражают более глубокие слои органа. По статистике, 8-10 человек на 100 тысяч населения сталкиваются с заболеванием. Больше половины случаев лица старше 70 лет. Прогнозы по сроку жизни при данном заболевании зависят от возраста больного, стадии патологического процесса, наличия метастазов.
Причины развития заболевания

Назвать конкретную причину развития злокачественных опухолей в поджелудочной железе специалисты пока не могут.
Была выявлена взаимосвязь между возникновением болезни и влиянием некоторых предрасполагающих факторов:
- сахарный диабет,
- хронический панкреатит,
- курение,
- перенесенные операции на ЖКТ,
- аденоматозный полипоз наследственного характера,
- болезнь Гиппеля-Линдау,
- возраст старше 60 лет.
Виды и симптомы патологии
Выделяют несколько разновидностей рака поджелудочной:
- протоковая аденокарцинома (75-90% случаев),
- гигантоклеточная аденокарцинома (5-6%),
- железисто-плоскоклеточный рак (3-4%),
- муцинозная аденокарцинома (1-3%).
К более редким формам злокачественных образований относятся инсулиномы, гастриномы, глюкаганомы.
Клинические проявления рака зависят от локализации опухоли, стадии злокачественного процесса. Как правило, первые симптомы рака поджелудочной железы проявляются, когда новообразование уже достаточно распространилось в организме.
Узнайте о норме гемоглобина у женщин по возрасту, о симптомах и причинах отклонения показателей.
Как делают МРТ гипофиза с контрастом и что показывают результаты исследования? Ответ прочтите в этой статье.
На начальных стадиях болезни ее наличие можно заподозрить по отличительным признакам:
- если опухоль находится в головке железы болевые ощущения в эпигастрии, потеря веса, наличие жира в испражнениях,
- при раке тела и хвоста органа снижается вес, появляется боль в животе.
Преобладают, как правило, поджелудочно-кишечные симптомы. Это связано с тем, что образование разрастается около отделов пищеварительной системы.

Характерные признаки рака поджелудочной железы:
- болевой синдром в области живота (80% случаев),
- потеря аппетита,
- метеоризм,
- тошнота,
- жир в стуле,
- темная моча,
- светлый кал.
Системные проявления заболевания:
- резкая потеря веса,
- повышенный уровень глюкозы,
- зуд по телу,
- желтуха,
На заметку! Некоторые разновидности опухолей могут вызывать появление потливости, головокружение, повышенную жажду, учащенный диурез, гиперемию кожи лица.
Диагностика
Из-за отсутствия симптоматики на ранней стадии выявить рак очень сложно. Только в 30% случаев выявляют опухоли в начале их формирования. Диагностика злокачественных патологий должна быть комплексной, включать в себя опрос и осмотр пациента, лабораторные анализы, инструментальные методы исследования.
Лабораторная диагностика включает:
- Общий и биохимический анализ крови,
- Определение онкомаркеров. СА-19-9 определяют при решении оперировать опухоль, на ранней стадии он не выявляется. Раковый эмбриональный антиген и СА-125 обнаруживают у 50% больных. CF-50, СА-242, СА-494 определяют на поздних стадиях рака.
Инструментальные исследования:

- эндоскопическая ультрасонография,
- УЗИ,
- КТ, МРТ,
- лапароскопия.
При подозрении на развитие ракового процесса в поджелудочной нужно провести гистологическую верификацию. Гистология дает возможность дифференцировать аденокарциному от других раковых образований (лимфомы, рака островковых клеток). Прогноз и тактика лечения при разных видах опухоли будут существенно отличаться.
Общие правила и методы лечения
У большинства заболевших есть симптомы анорексии и нарушения всасывания питательных веществ, поэтому им рекомендуется перейти на питание с повышенным содержанием белков и жиров. Среди медикаментозных методов на сегодняшний день широко применяют химиотерапию.
Лекарства, угнетающие рост злокачественных клеток:
- Семустин,
- Гемцитабин,
- Фторурацил.
Может быть комплексное назначение химиопрепаратов. Доза и длительность лечения рака поджелудочной железы определяется размерами новообразования, стадией рака, клиническими симптомами болезни. К сожалению, при метастазировании опухоли химиотерапия малоэффективна.
В качестве паллиативной терапии применяют средства, направленные на купирование симптомов рака. Для восстановления тока желчи назначают прием Фенобарбитала, Холестирамина. При ферментативной недостаточности поджелудочной железы Панкреатин, Фестал, Амилаза.
Хирургическое вмешательство, как правило, проводят радикальным путем. Зачастую удаляется железа полностью, желчный пузырь с протоками и другие пораженные раком ткани. Летальный исход после таких операций около 15%. В 10% случаев наблюдается 5-летняя выживаемость. Хирургическое вмешательство не всегда оправдано, чаще к нему прибегают, если обнаруживается рак головки поджелудочной железы.
Выживаемость и прогноз

На прогноз при данном заболевании влияет много факторов. Это агрессивная злокачественная патология, которая по количеству смертельных исходов находится на 4 месте. Опухоль склонная к быстрому прогрессированию и метастазированию на другие органы по причине связи поджелудочной железы лимфатическими путями.
Если стадия операбельная, то шансы выживаемости больного увеличиваются. Если рак выявлен на 3-4 стадии, то летальный исход наступает в течение 6-7 месяцев. После проведения операции с применением комбинированного лечения можно увеличить продолжительность жизнь пациента на некоторое время.
Выживаемость на разных стадиях рака:
- 1 стадия показатель составляет 50% после операции. Пятилетняя выживаемость выявляется у трети пациентов. В случае применения других видов лечения длительность жизни составляет не более 6-12 месяцев.
- 2 стадия 10% летальных исходов связаны с осложнениями после операции. 5-летняя выживаемость сохраняется только в 8% случаев. При полном удалении поджелудочной железы, а также других частей ЖКТ, около половины пациентов умирают в течение года.
- 3 стадия метастазы распространены на ближайшие органы, и опухоль, как правило, не операбельна. Паллиативное лечение помогает продлить жизнь пациента на 7-12 месяцев.
- 4 стадия заболевание протекает с распространением метастазов в брюшной полости, костях, мозге, с тяжелой интоксикацией. Прогноз неблагоприятный. Только 5% пациентов живут больше года. В остальных случаях продолжительность жизни составляет от нескольких недель до нескольких месяцев.
Как принимать Йодомарин 200 для предупреждения заболеваний щитовидной железы? У нас есть ответ!
Эффективные методы лечения диабетической ангиопатии нижних конечностей собраны в этой статье.
Профилактические рекомендации
Специфических мер профилактики рака не существует. Чтобы максимально снизить риски возникновения злокачественных процессов в поджелудочной, необходимо:
- отказаться от вредных привычек,
- своевременно выявлять и лечить заболевания поджелудочной железы,
- правильно питаться,
- контролировать и при необходимости корректировать уровень глюкозы при сахарном диабете и склонности к заболеванию,
- ежегодно проходить осмотр у эндокринолога.
Рак поджелудочной железы опасное заболевание, которое в большинстве случаев имеет неблагоприятный прогноз выздоровления. Важно всегда следить за своим здоровьем, своевременно проходить диагностику, лечить обнаруженные нарушения в организме.
Рак поджелудочной железы – одна из трудно диагностируемых и плохо поддающихся лечению опухолей. Какие симптомы должны стать поводом для обращения к врачу и полноценного обследования? Ответ узнайте из нижеследующего видео:
- Какие виды рака могут возникать в головке поджелудочной железы?
- Стадии рака головки поджелудочной железы
- Факторы риска
- Симптомы рака головки поджелудочной железы
- Методы диагностики. Скрининг
- Лечение рака головки поджелудочной железы
- Прогноз и выживаемость
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
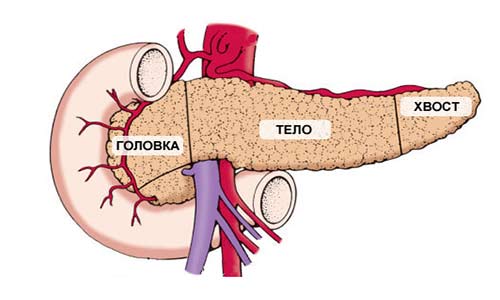
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
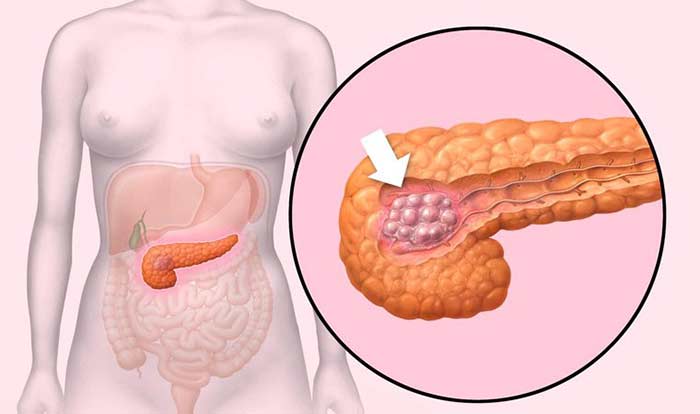
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
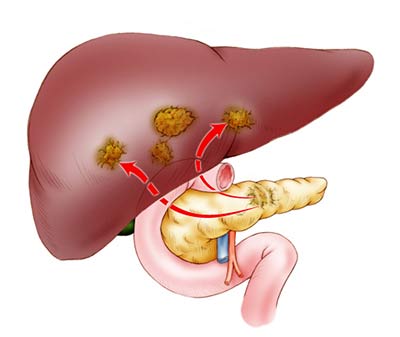
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Читайте также:



