Сколько живут с колостомой при раке прямой кишки

-
4 минут на чтение

Колостома прямой кишки – это искусственно созданное анальное отверстие, сформированное во время проведения хирургического вмешательства по экстирпации пораженного онкологическим заболеванием органа. Приспособление может быть постоянным или временным, в зависимости от тяжести течения болезни.
- Что это
- Виды
- По типу причины
- Временная
- Постоянная
- По месту локализации
- Поперечная
- Нисходящая
- Восходящая
- По типу причины
- Зачем нужна
- Показания
- Подготовка
- Проведение
- Наложение
- Закрытие
- Осложнения
- Уход в домашних условиях
- Диета
Что это
Колостома при раке прямой кишки представляет собой некий задний проход, который был создан искусственным путем и расположен в стенке брюшной полости. Суть операции заключается в проделывании отверстия на брюшине и вшивания в него конца толстого кишечника.
В процессе дефекации фекалии проходят по кишке. Когда они достигают места расположения сформированного отверстия, то попадают в специальный мешок, который к нему крепится.
В ситуациях, когда нет возможности восстановления нижнего отдела кишки, специалисты выполняют постоянную стому.

- Онкогастроэнтерология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Здоровые люди в состоянии вести контроль за кишечными испражнениями. Это, как правило, достигается за счет бесперебойной работы сфинктеров.
При наличии колостомы отмечается выведение полностью или полуоформленных каловых масс через искусственно созданное заднепроходное отверстие. При этом деятельность кишечника не нарушается.
Стома при раке прямой кишки подразделяется на несколько разновидностей.
В зависимости от того, чем было спровоцировано выведение органа, колостома может быть двух типов.
Как правило, такое приспособление закрывают спустя полгода-год. При этом также необходимо проведение операции, в ходе которой происходит восстановление естественной работы кишечника.
Такая установка в большинстве случаев применяется по отношению к новорожденным детям.
Основным показанием к выведению этой разновидности стомы является невозможность нормализации функции нижнего отдела толстой кишки. Объяснение этому – сбои в функционировании сфинктера на фоне развития злокачественных патологических процессов. Другими словами, такая установка используется при онкологических заболеваниях.
В зависимости от того, какой именно отдел будет подвергаться хирургическому вмешательству, колостомы также подразделяются на несколько видов.
Формирование трансверзостомы происходит вверху живота в области расположения поперечного ободочнокишечного отдела.
Чтобы предотвратить повреждение нервов, стома располагается ближе к краю левого изгиба селезенки.
Как правило, эти типы колостом ставят только на момент проведения терапевтических мероприятий. Постоянные нужны в случае, если полностью удаляют нижний кишечный отдел.
Поперечные стомы классифицируются на:
- одноствольные;
- двуствольные.
Стоит также отметить, что производство слизи нижним кишечным отделом может не приостанавливаться. Тем самым выводится она через отверстие, которое образуется при надрезе анального отверстия. Такое состояние относится к нормальным явлениям.
Устанавливается внизу брюшной полости с левой стороны. По этой причине каловые массы, выходящие из нее, будут иметь сходство по физико-химическим свойствам с обычными фекалиями. Специалисты объясняют это наличием на таких участках нервных окончаний, которые контролируют процесс выведения кала.
Благодаря такому месту расположения приспособления можно устанавливать на неопределенный период.
Эту разновидность колостомы располагают на ободочнокишечном отрезке восходящего отдела. Местом ее локализации в этой ситуации будет правая сторона брюшной стенки.
Поскольку расположение этого участка отмечается в ранней части кишки, то в составе содержимого будет присутствовать щелочь, жидкие остаточные ферменты пищеварительной системы.
По этой причине специалистами рекомендуется регулярно производить чистку калоприемника, а пациенту следить за водным балансом и употреблять большое количество жидкости, что позволит предотвратить обезвоживание.
Восходящие колостомы устанавливают временно.
Зачем нужна
Стомы при раке прямой кишки ставят с целью, чтобы беспрепятственно выводить каловые массы из человеческого организма. Это обеспечивает бесперебойный процесс, который не оказывает негативного влияния на работу пищеварительной системы.
Показания
Проведение колостомии назначается при наличии таких проблем и состояний, как травмирование толстого кишечника, непроходимость просвета в результате разрастания злокачественного новообразования, аноректальное недержание, заболевания кишки, протекающие в тяжелой форме, рецидивы онкологических процессов.
Также к показаниям относят наличие внутренних свищей, расположенных от прямого кишечника к мочевому пузырю или влагалищу, врожденные аномалии, несостоятельность швов после ректосигмоидной резекции.
Подготовка
Колостомия в большинстве случаев выступает в качестве заключительного этапа другого хирургического вмешательства. Именно поэтому подготовительные мероприятия носят стандартный характер, что и для всех операций на кишке.
Пациент проходит лабораторное и инструментальное обследование, которое включает сдачу общего анализа мочи и крови, коагулограмму, биохимию кровяной жидкости, ирригоскопию, колоноскопию, флюорографию, электрокардиограмму.
Также врач делает тест на выявление инфекционных маркеров, проводит общий осмотр больного и осуществляет очищение кишечника при помощи клизмы.
Если пациент находится в тяжелом состоянии, то перед колостомией по возможности нужно сделать переливание плазмы, крови, нормализовать водно-электролитный баланс.
Проведение
Место, где будет расположена стома, определяется хирургом в каждом случае в индивидуальном порядке. Выполняться хирургическое вмешательство может тремя техниками.
Больному вводят общий наркоз. На участке расположения колостомы срезают часть подкожной клетчатки. Далее мышцы разделяют по направлению волокон. В виде петли кишка выводится наружу, а над ней производится надрез.
Кишечную часть пришивают к мышцам брюшной полости, края фиксируют к кожным покровам.
Временная стома закрывается через 2-6 месяцев. Суть оперативного вмешательства заключается в устранении искусственного заднего прохода. Обязательным условием при выполнении такой операции является отсутствие препятствия на расстоянии от нижних кишечных отделов до анального отверстия.
На расстоянии 1 сантиметра от края колостомы рассекают ткани и разъединяют спаечные части. Кишка выводится наружу, край с отверстиями иссекается. Концы кишки сшиваются между собой и возвращаются в брюшную полость, накладывается шов.
Осложнения
Как и любое оперативное вмешательство, колостома может сопровождаться развитием осложнений. К наиболее часто встречающимся относят зуд, высыпания, сильно выраженные боли, некроз, абсцесс, западение кишки, расхождение швов.
В более позднем постоперационном периоде может быть грыжа, сужение кишечного отверстия или выпадение кишки.
Уход в домашних условиях
За стомой нужно начинать тщательно ухаживать уже в первый день после операции.
Вначале необходимо освободить мешок от каловых масс. Промыть выходное отверстие и кожные покровы, располагающиеся вокруг него, при помощи теплой прокипяченной воды. Хорошо просушить марлевыми салфетками.
Для обработки кожи используют мазь Стомагезив или пасту Лассара. После этого участок вокруг колостомы необходимо обложить марлей, которую пропитывают вазелином, а сверху прикрыть бинтом.

- Стадии онкологического поражения кишечника
- Прогноз по выживаемости

Рак прямой кишки
Лечение колоректального рака основывается на прохождении курса лучевой или химиотерапии и проведении оперативного вмешательства. Химиотерапию проводят до вмешательства и в послеоперационный период. Курс лучевой терапии уничтожает вредоносные онко-клетки, способствуя восстановлению организма. Операция направлена на уничтожение патологического очага и тканей, пораженных раковыми клетками. Хирургическое вмешательство позволяет удалить пораженные ткани, остановив процесс дальнейшего распространения болезни. Различают порядка 10 видов хирургических операций, обладающих определенными особенностями проведения. Тип операции определяется врачом-онкологом после тщательного обследования больного, выявления степени поражения кишечника, присутствия вторичных очагов патологического процесса (метастазов), их распространенность на соседние органы и лимфатические узлы. Успешное проведение операции по поводу онкологии заставляет задуматься о дальнейшем прогнозе, о том, сколько осталось жить. Жизнь после рака прямой кишки: как долго? – читайте в статье.
Стадии онкологического поражения кишечника
Дальнейший прогноз по выживаемости напрямую зависит от стадии рака прямой кишки. Обращают внимание на факторы: размеры опухоли, степень распространения, вовлеченность соседних тканей в патологический процесс, присутствие метастазов в лимфоузлах и соседних органах.
Различают четыре стадии рака прямой кишки, характеризующиеся определенными признаками и симптомами:
- 1 стадия рака прямой кишки характеризуется незначительным поражением подслизистого слоя. Язвочка небольшого размера, подвижная. Вторичные очаги патологического процесса (регионарные и отдаленные) отсутствуют;
- на второй стадии типа А нет метастатических изменений. Опухоль занимает от трети до половины окружности анального отверстия. На 2 степени типа Б присутствуют метастазы в близлежащих лимфоузлах;
- 3 стадия типа А характеризуется присутствием объемной опухоли, занимающей 2/3 части окружности кишки. Поражены все слои прямой кишки, имеются единичные метастазы в лимфоузлах. На стадии 3Б размер образования разный, поражены прямокишечные лимфатические коллекторы;
- рак прямой кишки 4 степени – самый опасный. 4 стадия рака требует экстренного оперативного вмешательства. Продолжительность жизни людей с диагнозом рака 4-й степени незначительная, до года. На этом этапе наблюдается разрушение кишечника и близлежащих тканей тазового дна. Метастазы поражают всю лимфатическую систему, стремительно разносятся по организму, отравляя его. После рака прямой кишки 4 степени выживаемость падает, человек умирает спустя полгода, максимум 8 месяцев.

Стадии развития рака прямой кишки
Прогноз по выживаемости
Сколько живут с раком прямой кишки? Длительность жизни больного с подобным диагнозом зависит от множества факторов. Определяющий показатель – стадия поражения органа и организма в целом, возраст больного, состояние его здоровья, наличие сопутствующих патологий различного характера. Немаловажную роль играет своевременность противоопухолевой терапии. Онкология, выявленная на ранних стадиях, лечится оперативнее, успешнее, легче. Нарушения дефекации, выделения из ануса кровяного, слизистого, гнойного характера, признаки непроходимости кишечника, сильные боли в брюшной области тела. Перечисленные симптомы – признак патологического процесса в заднем проходе. Их присутствие – повод для экстренного обращения за медицинской помощью. Таким образом, можно не допустить рак прямой кишки 4 степени и улучшить дальнейший прогноз по выживаемости.
Прогноз продолжительности жизни при онкологической болезни:
- критичные – 5 лет после рака прямой кишки (удаления опухоли). При раннем проведении вмешательства и невысокой степени недуга выживаемость составляет 90%;
- опухоли встречаются различной дифференцировки. Образования низкодифференцированные обеспечивают благоприятный исход сравнительно с опухолями высокого показателя дифференцировки. Новообразования второго типа склонны к метастазированию. От них страдают печень (95%), органы малого таза, головной мозг, легкие, плевра, некоторые виды костей, органы брюшины. Пациенты с патологическим поражением железы внешней секреции (печени) чувствуют болезненность, тяжесть, дискомфорт в правом подреберье. Пагубное воздействие метастазов сказывается на состоянии печени, они плохо функционирует, появляются признаки желтухи. Канцероматоз – частое явление, характеризующееся поражением брюшины вредоносными метастазами. Недостаточное функционирование приводит к скоплению асцитической жидкости, развитию асцита;

Соблюдая здоровый образ жизни и регулярные физические упражнения значительно повышают выживаемость после операции
Сколько живут после операции? Длительность жизни в послеоперационный период зависит от уровня распространения болезни и характера пройденного лечения. Присутствие единственного метастаза гарантирует жизнь на протяжении 2-3 лет. Выявление недуга на 1-2 этапе поражения, проведение комплексного лечения на ранних стадиях рака способствуют успешному избавлению от болезни.

Спастись от рака можно вовремя обратившись к врачу
Ранняя диагностика и комплексное адекватное лечение помогут навсегда избавиться от мучительного недуга. Тип терапии выбирает врач, осмотрев пациента, изучив результаты дополнительного инструментального исследования, клинических анализов, состояние здоровья. Эффективное лечение – оперативное. Вмешательство сопровождается курсом химиотерапии, уничтожающей онко-клетки заболевания. Послеоперационный период влияет на эффективность терапии и продолжительность жизни. Больные, пережившие операцию, обязуются соблюдать строгую диету, следить за качеством и свежестью употребляемой пищи, употреблять продукты, разрешенные врачом. Соблюдение послеоперационных правил ускорит процесс выздоровления, увеличит эффективность лечения, улучшит дальнейший прогноз по выживаемости.
Единственный реальный вариант избавления от злокачественной опухоли – хирургическая операция. После удаления рака в прямой или нисходящей ободочной кишке на передней брюшной стенке будет сформирован противоестественный задний проход: жизнь с колостомой потребует от человека терпения, наличия определенных знаний и соблюдения правил питания, благодаря которым можно сохранить привычный повседневный комфорт.
Колостома – это выведенная в левый бок кишка
Колостома – что это такое
Противоестественный задний проход (колостома) – это выведенная в бок кишка, по которой из пищеварительной системы наружу отделяются каловые массы. Из-за отсутствия сфинктера человек со стомой не может регулировать стул, поэтому оптимальным является использование специальных калоприемников. Благодаря этим приспособлениям, пациент после хирургической операции по удалению опухоли из ободочной или прямой кишки может создать достаточный комфорт жизни. Важно правильно питаться и уметь ухаживать за противоестественным задним проходом, чтобы не провоцировать осложнения и создать условия для выздоровления.
Опухоль в кишечнике – показания для выведения колостомы
Наиболее частая причина для выведения противоестественного заднего прохода – колоректальный рак. Во время хирургической операции врач должен полностью удалить пораженные опухолью ткани, чтобы создать условия для гарантированного избавления от онкологии. К основным показаниям для стомирования относятся:
- рак прямой кишки;
- опухоль в толстом кишечнике (нисходящая ободочная и сигмовидная кишка);
- экстренная операция на фоне кишечной непроходимости;
- критическое состояние пациента, когда нельзя выполнять пластическую часть операции;
- рецидив запущенной формы опухоли любого из органов малого таза (анус, матка, мочевой пузырь);
- гнойные опухоли с высоким риском воспаления брюшины (перитонит);
- тяжелые травмы внутренних органов.
В каждом конкретном случае врач индивидуально принимает решение о наложении колостомы, исходя из состояния пациента, технических особенностей операции и стадии онкологического процесса.
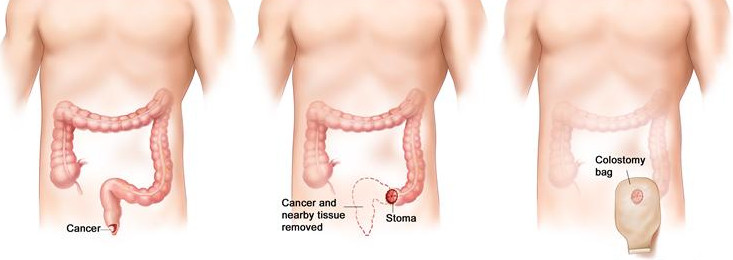
Схематичное изображение выведенной колостомы
Жизнь с колостомой: принципы питания
Многое придется изменить после операции по поводу онкологии кишечника. Жизнь с колостомой предполагает коррекцию питания, основными принципами которой являются:
- Регулярность;
- Осторожность;
- Постепенность;
- Умеренность.
В первые дни после хирургического вмешательства надо будет полностью отказаться от пищи. Через 2-3 дня голод заменит специальная диета, состоящая из жидких бульонов, морсов и каш. Постепенно можно будет вернуться к нормальному питанию, но следует строго следить за регулярностью приема пищи (небольшими порциями 4-8 раз в сутки через равные промежутки времени). Осторожность предполагает полный отказ от газообразующих продуктов:
- черные сорта хлеба;
- виноград;
- любой вид капусты;
- чеснок, лук и пряности;
- яйцо;
- газированные напитки.
Важно постепенно вводить в рацион пищевые продукты, строго и аккуратно отмечая реакцию кишечника на питание. И не забываем об умеренности – любой вариант переедания станет разрушительным событием для оперированного кишечника.
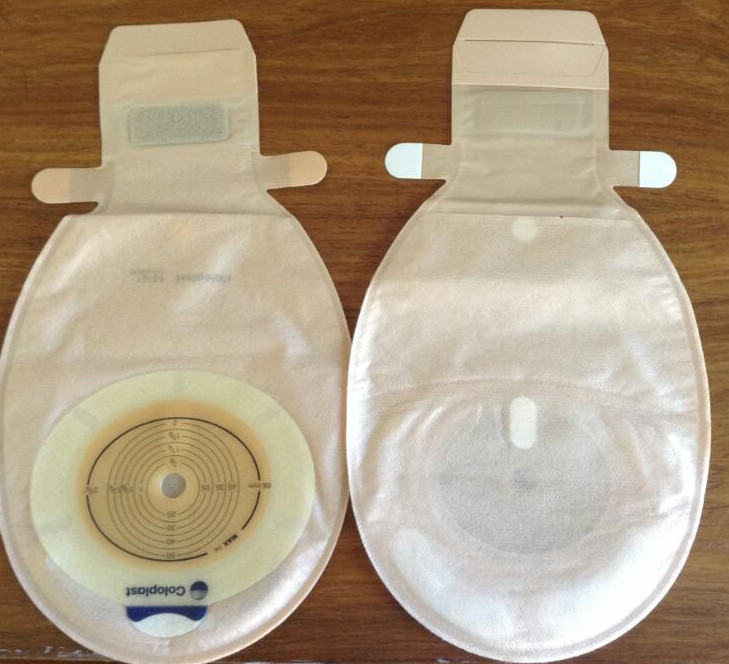
Использование калоприемников значительно облегчает уход за стомой
Уход за колостомой
В больнице помогут ухаживать за противоестественным задним проходом, но дома надо будет все делать самостоятельно. Жизнь с колостомой – это ежедневный контроль за состоянием кожи вокруг стомы и своевременная смена калоприемника. В первое время опорожнение кишечника может происходить неожиданно и многократно, но при соблюдении принципов питания можно добиться однократного отхождения каловых масс в определенное время суток. Важнейшими правилами правильного ухода за стомой являются:
- регулярная смена калоприемника;
- строгое соблюдение принципов гигиены;
- обязательная обработка кожи вокруг колостомы;
- защита кожных покровов от действия каловых масс;
- правильное наложение, прикрепление и своевременное удаление калоприемника.
Для обработки кожных покровов используются обычные гигиенические процедуры (обмыть чистой водой с мылом) в сочетании с нанесением защитного крема или лекарственных средств, рекомендованных доктором. Важно замечать на коже воспалительные изменения или аллергические реакции, при наличии которых надо будет проводить дополнительные лечебные процедуры.
Коррекция психоэмоциональных проблем
Жизнь с колостомой – это хроническая стрессовая ситуация для любого человека, связанная со следующими страхами:
- Прямая кишка на животе – это навсегда (при создании условий врач восстановит проходимость кишечника);
- От меня неприятно пахнет (при соблюдении правил по уходу за колостомой запаха не будет);
- Я – неполноценный человек, который не может контролировать отхождение кала (при правильном питании этой проблемы не будет);
- Много времени в течение дня придется тратить на уход за стомой (с опытом процедура по смене калоприемника станет быстрой и привычной);
- Наличие ануса в боку разрушит личную и интимную жизнь (для умного, любящего и внимательного партнера стома не будет помехой).
Важна психологическая поддержка со стороны медицинского персонала и родственников. Жизнь с колостомой после радикальной операции при раке прямой кишки может быть комфортной и спокойной, особенно если результатом хирургической операции станет полное избавление от раковой опухоли.

Причины
Этиология онкологического поражения прямой кишки до конца не выяснена, но считается, что такие опухоли возникают в основном на фоне хронических воспалительных поражений (анальная трещина, проктит, язвенный колит). Значение имеет наследственность. Иногда такой рак становится следствием наличия доброкачественных полипов, которые со временем проходят малигнизацию и становятся злокачественными. Провоцирующими факторами относительно развития указанной патологии является курение, злоупотребление жирной и мясной пищей, наличие постоянных запоров, ожирение.
Классификация
В зависимости от формы роста опухоли выделяют экзофитный, эндофитный и смешанный рак. По своим гистологическим особенностям опухоли бывают железистыми и плоскоклеточными (меланома). По степени дифференцирования выделяют высоко-, низкодифференцированный рак, а также опухоль со средней степенью дифференцировки. Также рак классифицируют на стадии:
- I – наличие ограниченного, подвижного опухолевого образования размером до 2 см в диаметре без региональных метастазов;
- II – опухоль имеет размер до 5 см, без метастазов или с незначительными метастазами в лимфоузлы в области параректальной клетчатки;
- III – образование размером более 5 см, прорастает все кишечные стенки; 3 стадия ракового процесса характеризуется множественными региональными метастазами;
- IV – наличие массивной неподвижной опухоли, которая прорастает в окружающие органы, дает много метастазов; следует отметить, что 4 стадия рака проявляется не только поражением региональных лимфоузлов, но и формированием гематогенных метастазов, которые размещаются отдаленно.
По международной классификации онкопоражение кишки бывает анальным, срединным и надампулярным (в зависимости от первичной локализации злокачественного процесса).
Симптомы
Клиническая картина зависит от стадии злокачественного процесса и места расположения опухоли. Наиболее часто регистрируются следующие проявления болезни.
- Кишечные кровотечения – их выявляют на любых стадиях развития опухоли. Они незначительны, проявляются в виде примесей крови или темных сгустков в кале, имеют периодический характер. Профузных кровотечений нет, но при длительном протекании на фоне хронической потери крови появляются признаки анемии. Кроме этого, на поздних стадиях болезни помимо крови могут выделяться гной и слизь. Это связано с распадом опухоли (что провоцирует воспалительную реакцию), а также с сопутствующим развитием ректита, проктосигмоидита.
- Функциональные нарушения в работе кишечника. Наиболее часто пациенты жалуются на запоры или поносы, метеоризм, бывает недержание кала. Также характерным проявлением являются тенезмы. Это ложные позывы к дефекации, во время которых беспокоит боль и выделяется кровь или слизь. Пациенты отмечают ощущение инородного тела в прямой кишке и отсутствие облегчения после опорожнения кишечника. При прогрессировании болезни и росте опухоли возникает кишечная непроходимость. При этом появляются рвота и боли в животе.
- Болевой синдром. На ранней стадии болезни он появляется только при раке в аноректальной зоне, когда в патологический процесс вовлекается сфинктер прямой кишки. В других случаях боль не характерна и возникает уже тогда, когда опухоль прорастает в другие органы.
- Нарушение общего состояния. Пациенты отмечают слабость, чрезмерное похудение, а также бледность кожи и быструю утомляемость.

Продолжительность жизни при раке прямой кишки
Данная патология стоит на 3 месте по причинам смертности в Европе. При локализованных формах поражения в 75% случаев продолжительность жизни пациентов достигает 10 лет, но при наличии местных метастазов этот показатель может снижаться до 34%, а при обнаружении опухолей, которые дают обширные метастазы, выживаемость пациентов составляет всего 5%.
Стоит отметить, что прогноз зависит от многих факторов. Значение имеют стадия болезни, гистологические особенности опухоли, форма образования, характер метастазов, а также объем проведенного оперативного лечения, возраст пациента, его общее состояние и наличие других сопутствующих заболеваний. Раковое поражение анального канала или нижнеампулярного отдела имеет наихудшие прогнозы, поскольку даже на ранних стадиях требует оперативного лечения и часто рецидивирует.
Неблагоприятными прогностическими признаками является поражение более 5 лимфоузлов, низкая дифференциация клеток злокачественного образования, прорастание опухоли в жировую клетчатку, окружающую кишечник, или в большие венозные сосуды, которые размещаются рядом, а также кишечная перфорация.
В случаях отказа больного от радикального лечения прогноз неблагоприятный. Без операции больные погибают в течение года. Если было проведено хирургическое лечение, рецидивы обычно проявляются в первые 5 лет после операции. Их отсутствие в течение этого срока считается благоприятным прогностическим критерием. Для своевременного выявления возможных рецидивов рекомендуется контролировать уровень раково-эмбрионального антигена. Рост его концентрации значительно увеличивает риск повторного развития болезни, поэтому пациенты требуют более тщательного наблюдения со стороны лечащего врача.
Сколько живут после операции? После радикальной хирургической терапии пятилетняя выживаемость составляет 70% (при метастазах она снижается до 40%). На терминальных стадиях рака выявляют метастазы в печень (у 70% больных), в головной мозг, кости и легкие (в 30% случаев). Отдаленные метастазы сокращают продолжительность жизни до 6 – 9 месяцев.
Колостома, что часто формируется при последних стадиях новообразования в кишечнике заключается в выведении культи кишечника на наружную брюшную стенку и последующее осуществление дефекации через калоприемник.
Третья стадия рака кишечника
Опухоль на 3 стадии рака достигает внушительных размеров, нередко перекрывает просвет кишечника, нарушает функции кишечного тракта. Клетки злокачественного новообразования выходят за его пределы, образуют метастазы в регионарных лимфоузлах. Крупные опухоли можно прощупать через брюшную полость. Прогноз ухудшается, когда третья стадия перерастает в четвертую степень колоректального рака (опухоль выходит за пределы кишечного тракта).
Симптомы рака кишечника 3 стадии достаточно выражены, больные предъявляют вполне ясные жалобы, связанные с метеоризмом, нарушением стула, недомоганием, тошнотой, сильной болью. Нарастают симптомы опухолевой интоксикации, злокачественный процесс отравляет и истощает организм.
Причины заболевания
Причины неизвестны, но влиять на развитие заболевания:
- Наследственность и генетическая предрасположенность.
- Малоподвижный образ жизни. Физический труд в силе обеспечивать своевременный вывод шлаков из организма, предотвращая тем самым образование опухолей.
- Неправильный рацион питания. Злоупотребление острой, сладкой и жирной пищей приводит к разрушению стенки кишечника и увеличению размеров полипов с последующим возможным перерождением.
- Вредные привычки. При употреблении алкоголя, наркотиков и курении сильно ослабляется иммунитет, организм утрачивает способность борьбы с влиянием на него изнутри и извне отрицательных факторов.
- Заболевания желудочно-кишечного тракта. Такие заболевания как язва и гастрит способствуют патологическому изменению и нарушению слизистой оболочки. Также заболевание могут спровоцировать: сахарный диабет, язвенный колит, наличие полипов и разнообразные формы воспаления слизистой оболочки пищеварительной системы.
- Нарушенный обмен веществ. Может быть вызвано заболеваниями щитовидной железы или печени.
- Перенесенные травмы. Травмирования внутренних органов могут спровоцировать появление раковых новообразований.
- Работа на вредных предприятиях. Из-за химических веществ могут быть необратимые явления разных органов и систем организма, приводящие к изменению их функциональности.
- Радиоактивное облучение. Радиация оказывает негативное влияние на все живое и может вызвать образование патологии любого органа, не только кишечника.
Клиническая картина
Если признаки рака 2 степени выражены слабо, то по мере развития болезни невозможно не обратить внимания на изменения в самочувствии. Симптомы рака кишечника на 3 стадии выражаются в общих и внекишечных проявлениях.
По мере развития опухолевого процесса больные жалуются на следующие изменения в состоянии:
- периодические боли внизу живота, болезненное распирание в кишечнике;
- метеоризм;
- зловонные газы, отхождение которых сложно контролировать;
- примеси крови и слизи в каловых массах;
- повышение температуры в ночное время.
Опухолевая интоксикация сопровождается сонливостью, недомоганием, снижением аппетита и веса, рвотой и тошнотой независимо от приема пищи. Отсутствие лечения приводит к массивным кровотечениям, кишечной непроходимости, вторичному инфекционному процессу.
Отличительные черты
Диагностика
- анализы крови, кала, мочи;
- эндоскопическое исследование и биопсия;
- рентген с контрастным веществом;
- магнитно-резонансная и компьютерная томография.
Обычно рак кишечника диагностируют именно на 2-3 стадии, когда симптомы становятся регулярными. Ключевое значение имеют МРТ и ирригоскопия, когда есть возможность рассмотреть не только структуру опухоли, но и метастазы.
Обратите внимание! Биопсия также относится к уточняющим методам исследования. Гистологический анализ помогает понять морфологическую структуру новообразования.
Последствия операции
Любое оперативное вмешательство может повлечь риски.
Среди неприятных последствий могут быть:
- Кровотечения в брюшину;
- Инфекции;
- Длительный период заживания;
- Разрыв сшитых концов кишечника и воспаление (перитонит);
- Расстройства пищеварения;
- Недержание кала и мочи;
- Сексуальная дисфункция (импотенция);
- Сращение (спайки).
После операции рак прямой кишки может вернуться в течение 2 лет. Чтобы вовремя обнаружить метастазы, нужно постоянно наблюдаться у врача (каждые 3-6 мес), проходить колоноскопию и обследования, делать анализ крови.
Лечение
Методы лечения рака на 3 стадии весьма ограничены, зависят от степени развития онкологического процесса. В России и странах СНГ хирургическое вмешательство — одно из преимущественных направлений в лечении онкологии.
Основное показание — прогрессирующее развитие опухоли, крупные размеры и метастазы в ближайших лимфоузлах. Объем хирургического вмешательства может быть различным. Хирурги на 3 стадии колоректального рака проводят тотальную или частичную резекцию и удаление кишечника с выведением колостомы.
Эффективный метод лечения рака 3-4 стадии посредством лапаротомии. По ходу манипуляции выполняют надрез на брюшной полости, ревизию кишечника, иссечение его пораженных участков в пределах здоровых тканей.
Частичная резекция выполняется, если опухоль не выходит за пределы кишечника, а метастазы охватывают лимфоузлы по ходу ее развития. Тотальная резекция выполняется при существенных размерах злокачественной опухоли. Новообразование удаляют вместе с тонким и толстым кишечником, накладывают анастомоз.
Искусственное отверстие для выведения каловых масс требуется для ускорения заживления после радикального вмешательства. Колостома может быть временной или постоянной. Временную носят в течение месяца, после чего удаляют сразу после восстановления естественного опорожнения. При постоянной колостоме больные вынуждены носить сменные калоприемники, контролировать стул и мочеиспускание.
Хирургическое вмешательство предполагает длительный реабилитационный период, сопряжено с рисками осложнений: пищеварительное расстройство, грыжевое выпячивание, спаечный процесс, нарушение опорожнения кишечника и мочевого пузыря.
Обратите внимание! При колостоме постоянно существует риск инфекционных осложнений (особенно при нарушении правил антисептической обработки отверстия в брюшине), снижения кишечной перистальтики.
Особое значение после оперативного вмешательства и химиотерапии имеет реабилитационный период. Восстановление длится от полугода до 12 месяцев. Обычно этого достаточно для полного восстановления организма.
Основные аспекты реабилитации:
- правильное питание (полужидкая и жидкая пища, ограничения по белкам, жирам, углеводам);
- соблюдение интимной гигиены;
- адекватные состоянию физические нагрузки для стимуляции кишечной перистальтики;
- антисептическая обработка раневой поверхности (в ранний послеоперационный период).
После операции больного помещают на диспансерный учет с регулярными наблюдениями не менее двух раз в год. Обязательно соблюдение всех врачебных рекомендаций, длительный прием медикаментов, направленных на уничтожение раковых клеток. Прогноз после операции на опухоли кишечника улучшается только при отсутствии рецидива и тяжелых осложнений.
Скрининг
Опухоли кишечника чаще находят случайно или устанавливают у некурабельных больных. В связи с этим актуальность имеет проведение скрининга, особенно у людей, входящих в группу риска. Он включает в себя следующие моменты:
- Если у больного была проведена полипэктомия (удаление аденом), время до выполнения следующего эндоскопического исследования (с целью диагностики рецидивов) снижается с 10 лет до срока, который устанавливает врач. Он зависит от степеней риска, таких как:
-
При низком риске, когда имеется 1-2 тубулярных полипа с размерами менее 1 см, проводят колоноскопию каждые 5 лет;
- При среднем риске, когда имеется 3-10 аденом с размерами более 1 см, выраженная дисплазия или виллезный полип, колоноскопию выполняют каждые 3 года;
- При высоком риске, когда выполняют неполную полипэктомию при наличии более 10 новообразований, составляют индивидуальную программу обследования;
- Людям с отягощенным семейным анмнезом по раку кишечника необходимо проведение активного скрининга после 40 лет, или, как минимум, за 10 лет до того возраста, в котором был установлен диагноз родственникам;
При наличии неотягощенного семейного анамнеза людям старше 50 лет все равно рекомендуют выполнение следующих профилактических исследований:
- Гемокульт-текст (проба на скрытую кровь в кале) ежегодно;
- Один раз каждые 5 лет – сигноидоскопия;
- Один раз в 10 лет – колоноскопия.
Если проведение этих процедур не представляется возможным по каким-либо причинам, выполняют ирригоскопию с двойным контрастированием или виртуальную КТ-колонографию.
Своевременное выполнение скрининговых мероприятий часто определяет, сколько живут люди после проведения комплексного лечения, поэтому не стоит пренебрегать этим.
Возможные осложнения
Наиболее частые осложнения злокачественной опухоли:
- массивные кровотечения;
- спаечный процесс;
- кишечная непроходимость;
- запоры, геморроидальная болезнь;
- вторичные инфекции.
Самое тяжелое осложнение после операции — рецидив опухоли, требуется новый курс полноценного лечения. Химиотерапия имеет серьезные последствия для организма, возникают предпосылки для развития полиорганной недостаточности.
Классификация и прогноз
Тяжесть онкологического процесса определяют с помощью стандартной четырехстадийной классификации и международной систематизации по TNM. В зависимости от типа роста злокачественные новообразования толстого кишечника бывают:
- экзофитно-полиповидными (растет в просвет);
- эндофитно-язвенными (локализуются в стенке и изъязвляются);
- диффузно-инфильтративными (прорастают в толщу стенок);
- аннулярными (распространяются по окружности кишки и проводят к сужению просвета).
На прогноз заболевания оказывает влияние не только тип роста опухоли. Насколько благоприятным будет исход, можно сказать, учитывая все факторы: гистологическую форму, стадию заболевания, наличие метастазов и сопутствующих осложнений рака толстого кишечника, а также адекватность проводимой терапии и состояние пациента.
Прогноз выживаемости на 3 стадии рака
Прогноз выживаемости при раке кишечника 3 степени даже после операции всегда серьезный. При полном объеме лечения пятилетняя выживаемость больных составляет 55%, а при рецидивах — около 45-50%. Еще больше шансов у больных, если онкологический процесс не выходит за пределы кишечника, не образует отдаленные метастазы.
Если рак поразил местные лимфоузлы, а раковые клетки свободно перемещаются с током лимфатической жидкости и крови, прогноз ухудшается, так как риск возникновения отдаленных метастазов существует всегда. Обычно от 3 стадии онкологического процесса до терминального рака проходит очень мало времени.
Прогноз зависит от своевременности диагностики и качества лечения онкологического процесса, а также от возраста больного, осложнений после перенесенной операции и химиотерапии. Если опухоль удалось удалить полностью до метастатического процесса, шансы пятилетнего прогноза достигают 50%.
При отсутствии лечения колоректальный рак быстро прогрессирует, наступает 4 степень рака и летальный исход в течение нескольких лет.
Разновидности
Можно выделить такие типы операций, что проводят при раке толстой кишки:
- Дистальная и сегментарная резекция сигмовидной кишки. Первая частичная и заключается в иссечении двух третей отдела с последующим восстановлением кишечной проходимости за счет сигморектального анастомоза. Сегментарная проводится при незначительных размерах новообразования или начальных стадиях онкологии. Является более щадящей, так как за счет сохранения части органа не нарушается его функциональная активность.
- Правосторонняя или левосторонняя гемиколэктомия. Удаляется часть кишки с одной стороны. Проводится при значительной распространенности рака.
- Резекция поперечной ободочной кишки.
- Частичное и субтотальное вмешательство. Иссекается весь орган за исключением части сигмовидной кишки. Создается анастомоз культи с тонкокишечным участком.
А. М. Ганичкин в 1970 году создал классификацию для видов операции при резекции ободочного отдела кишечника. Все их он разделил на одномоментные, двухмоментные, выполняемые в 2 этапы и трехмоментные, что включают отведение кишечного содержимого наружу для уменьшения рисков, связанных с инфицированием послеоперационной раны и последующую ликвидацию колостомы.
По объемам иссеченных тканей выделяют такие разновидности оперативных вмешательств:
- Типичные. Выполняется резекция определенного участка кишки.
- Комбинированные. Удаляются различные части органа.
- Расширенные. Проводят, если присутствуют нескольких опухолей или есть метастазы.
- Сочетанные. Удаляют не только толстую кишку, а и соседние органы, куда распространилась опухоль.
Гистологическое строение эпителия толстой кишки
Рак развивается в слизистой оболочке кишечника. Оболочка включает в себя эпителий, собственную пластинку слизистой и тонкий слой мышечных клеток. Слизистая образует многочисленные микроскопические складки – крипты.
Эпителий представлен тремя типами клеток:
- Столбчатые эпителиоциты – высокие призматические клетки с выростами на апикальной поверхности.
- Бокаловидные клетки – характерной формы, производят и выделяют кишечную слизь.
- Камбиальные клетки – недифференцированные. Они находятся на дне крипт и по мере отторжения старого эпителия развиваются в столбчатые и бокаловидные эпителиоциты.
Поскольку процесс замены эпителия и деления камбиальных клеток идёт постоянно, высока вероятность возникновения патологических изменений в ДНК и начала злокачественного процесса.
Читайте также:


