Скелетизация раке левой ободочной

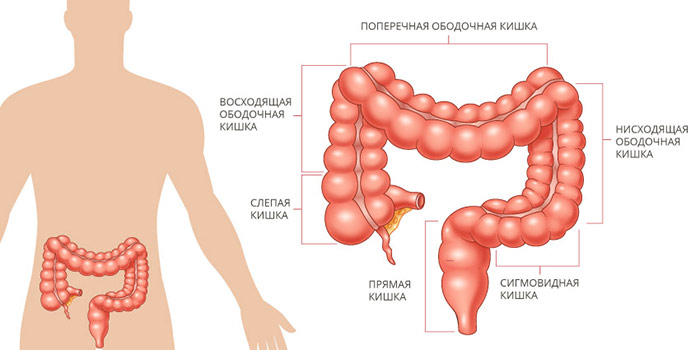
Ободочная кишка составляет примерно 4/5 от общей длины толстой кишки. В ней выделяют четыре отдела: восходящую, поперечную, нисходящую и сигмовидную ободочную кишку. Последняя переходит в прямую кишку.
Обычно возникновению злокачественной опухоли ободочной кишки предшествует возникновение доброкачественного новообразования — полипа. Существуют разные типы полипов, они обладают различным потенциалом к озлокачествлению. Риски повышаются с возрастом, поэтому всем, кому 50 лет и больше, рекомендуется проходить скрининговое эндоскопическое исследование — колоноскопию.
В зависимости от того, в каком анатомическом отделе возникла опухоль, выделяют рак в поперечной ободочной кишке, восходящей и нисходящей, сигмовидной.
- Причины развития рака ободочной кишки
- Классификация
- Стадии рака ободочной кишки
- Как происходит метастазирование рака из ободочной кишки?
- Симптомы
- Осложнения рака ободочной кишки
- Методы диагностики
- Методы лечения
- Прогноз
Причины развития рака ободочной кишки
Нельзя точно сказать, почему у конкретного человека в ободочной кишке возникла злокачественная опухоль. Рак всегда является результатом определенного набора мутаций в клетке, но что к этим мутациям привело — вопрос, на который сложно ответить.
Выделяют некоторые факторы риска, которые повышают вероятность развития колоректального рака:
Ни один из этих факторов не вызовет рак ободочной кишки со стопроцентной вероятностью. Каждый из них лишь в определенной степени повышает риски. На некоторые из этих факторов можно повлиять, например, начать правильно питаться, отказаться от алкоголя и сигарет, заняться спортом.
Классификация
Самая распространенная разновидность рака ободочной кишки и вообще колоректального рака — аденокарцинома. Она развивается из железистых клеток, которые находятся в слизистой оболочке. Аденокарциномами представлено более 96% злокачественных новообразований толстой кишки. В этой группе опухолей выделяют ряд подгрупп. Наиболее агрессивные из них — муцинозный и перстневидноклеточный рак. Такие пациенты имеют самый неблагоприятный прогноз.
Стадии рака ободочной кишки
Рак ободочной кишки классифицируют по стадиям, в зависимости от размеров и глубины прорастания первичной опухоли (T), наличия очагов в регионарных лимфатических узлах (N) и отдаленных метастазов (M). Выделяют пять основных стадий:
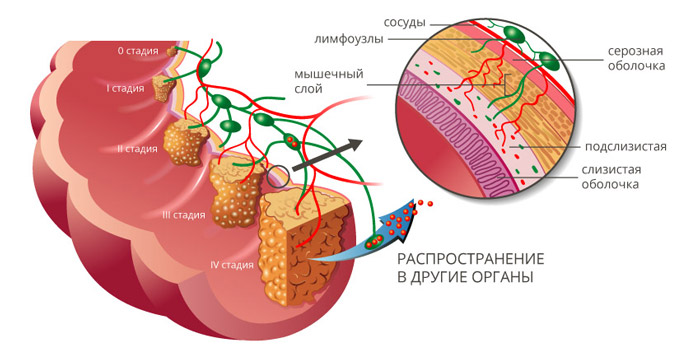
Как происходит метастазирование рака из ободочной кишки?
Рак ободочной кишки может распространяться в другие органы разными способами:
Чаще всего метастазы при раке толстой кишки обнаруживаются в легких и печени, реже — в костях, головном мозге.
Симптомы
Рак толстой ободочной кишки зачастую существует длительное время, не вызывая каких-либо симптомов. Но даже когда симптомы возникают, они неспецифичны и напоминают признаки многих других заболеваний. Если вас беспокоят расстройства из этого списка, скорее всего, у вас не рак, но нужно обязательно посетить врача и пройти обследование:
- запоры или диарея, которые сохраняются в течение нескольких дней;
- изменение внешнего вида стула: если он стал темным, как деготь, или тонким, как карандаш;
- примеси крови в стуле;
- после посещения туалета возникает ощущение, что кишка опорожнилась не полностью;
- боли, спазмы в животе;
- беспричинная слабость, чувство усталости, необъяснимая потеря веса.
Осложнения рака ободочной кишки
Если опухоль блокирует просвет ободочной кишки, у больного развивается кишечная непроходимость. Это состояние проявляется в виде отсутствия стула, сильных болей в животе, тошноты, рвоты, сильного ухудшения общего состояния. Больному немедленно требуется медицинская помощь, иначе может произойти некроз (гибель) участка кишки, разовьется перитонит.
Если опухоль приводит к постоянным кровотечениям, развивается анемия. Пациент становится бледным, постоянно испытывает слабость, его беспокоят головные боли, головокружения. В тяжелых случаях требуется переливание крови.
Метастазирование рака кишки в печень грозит нарушением оттока желчи и развитием механической желтухи — состояния, при котором кожа и слизистые оболочки приобретают желтоватый оттенок, беспокоит кожный зуд, боли в животе, ухудшается общее состояние. Пока не восстановлен отток желчи, становится невозможным проведение активного противоопухолевого лечения.
Состояние, при котором раковые клетки распространяются по поверхности брюшины, называется канцероматозом, при этом развивается асцит — скопление жидкости в животе. Это осложнение развивается при раке ободочной кишки стадии IVC. Асцит ухудшает состояние пациента, затрудняет лечение и резко негативно сказывается на прогнозе.
В Европейской клинике есть всё необходимое для эффективной борьбы с осложнениями злокачественных опухолей ободочной кишки. При неотложных состояниях пациенты получают лечение в полном объеме в отделении интенсивной терапии. Наши хирурги выполняют паллиативные операции, устанавливают стенты при кишечной непроходимости. При механической желтухе мы проводим дренирование, стентирование желчевыводящих путей. При асците наши доктора выполняют лапароцентез (эвакуацию жидкости через прокол), устанавливают перитонеальные катетеры, проводят системную и внутрибрюшинную химиотерапию.
При IVC стадии рака ободочной кишки, когда развивается канцероматоз брюшины, хирурги в Европейской клинике применяют инновационный метод лечения — гипертермическую интраперитонеальную химиотерапию (HIPEC). Удаляют все крупные опухоли, затем брюшную полость промывают раствором химиопрепарата, подогретым до определенной температуры — это помогает уничтожить мелкие очаги. Согласно результатам мировой практики, HIPEC может продлить жизнь онкологического больного до нескольких лет.
Методы диагностики
Если пациента беспокоят симптомы, которые могут указывать на рак ободочной кишки, врач первым делам назначит УЗИ органов брюшной полости и колоноскопию. Эти исследования помогут обнаружить опухоль, а во время колоноскопии можно провести биопсию — получить фрагмент патологически измененной ткани и отправить в лабораторию. Биопсия — самый точный метод диагностики рака.
После того, как рак диагностирован, нужно установить его стадию. Для этого применяют КТ, МРТ, ПЭТ-сканирование. Метастазы в легких выявляют с помощью рентгенографии грудной клетки. Если имеются метастазы в печени, применяют ангиографию — рентгенологическое исследование, во время которого в кровеносные сосуды вводят контрастный раствор.
Дополнительно врач может назначить анализ стула на скрытую кровь, общий и биохимический анализ крови, чтобы выявить анемию, оценить функции печени. Анализы крови на онкомаркеры обычно проводят в процессе лечения, чтобы проконтролировать его эффективность.
Симптомы, возникающие при раке ободочной кишки, могут беспокоить при многих других патологиях. Чаще всего злокачественную опухоль приходится дифференцировать с такими заболеваниями, как кишечные инфекции, хронические воспалительные процессы, геморрой, синдром раздраженного кишечника.
Методы лечения
При раке ободочной кишки возможны разные варианты лечения. Врач выбирает оптимальную тактику, в зависимости от стадии злокачественной опухоли, ее локализации, общего состояния пациента, наличия у него тех или иных осложнений, сопутствующих заболеваний. Выполняют хирургические вмешательства, применяют разные типы противоопухолевых препаратов, проводят курсы лучевой терапии.
Химиотерапия при злокачественных опухолях ободочной кишки может преследовать разные цели:
- Неоадъювантную химиотерапию назначают до хирургического вмешательства, чтобы сократить размеры опухоли и упростить ее удаление.
- Адъювантная химиотерапия проводится после хирургического вмешательства, чтобы уничтожить оставшиеся раковые клетки и снизить риск рецидива.
- В качестве основного метода лечения химиотерапию применяют при поздних стадиях рака, в паллиативных целях.
При злокачественных новообразованиях толстой кишки применяют разные типы химиопрепаратов: капецитабин, 5-фторурацил, оксалиплатин, иринотекан, трифлуридин/типирацил (комбинированный препарат). Чаще всего одновременно используют два или более препаратов, это помогает повысить эффективность лечения.

Таргетные препараты воздействуют более прицельно по сравнению с классическими химиопрепаратами: они направлены на определенные молекулы-мишени, которые помогают раковым клеткам бесконтрольно размножаться и поддерживать свою жизнедеятельность. Чаще всего при злокачественных опухолях кишки применяют две группы таргетных препаратов:
- Ингибиторы VEGF — вещества, с помощью которого раковые клетки стимулируют ангиогенез (образование новых кровеносных сосудов). К этой группе относятся: Зив-афлиберцепт (Залтрап), Рамуцирумаб (Цирамза), Бевацизумаб (Авастин). Их применяют при прогрессирующем раке ободочной кишки, вводят внутривенно раз в 2 или 3 недели, обычно сочетают с химиотерапией.
- Ингибиторы EGFR — белка-рецептора, который находится на поверхности раковых клеток и заставляет их бесконтрольно размножаться. В эту группу входят такие препараты, как Цетуксимаб (Эрбитукс), Панитумумаб (Вектибикс). Ингибиторы EGFR вводят внутривенно раз в неделю или через неделю.
В некоторых случаях применяют препараты из группы ингибиторов контрольных точек. Они блокируют молекулы, которые мешают иммунной системе распознавать и атаковать раковые клетки. К этой группе препаратов относятся: Пембролизумаб (Кейтруда), Ниволумаб (Опдиво), Ипилимумаб (Ервой). Обычно их применяют при неоперабельном, метастатическом раке, когда неэффективна химиотерапия, если произошел рецидив.
Колэктомия может быть выполнена открытым способом (через разрез) или лапароскопически (через проколы в брюшной стенке).
Иногда анастомоз не получается наложить сразу. В таких случаях накладывают временную колостому или илеостому — участок ободочной или подвздошной кишки подшивают к коже и формируют отверстие для отхождение стула. В дальнейшем стому закрывают.
Если опухоль блокирует просвет кишечника, и ее нельзя удалить, накладывают постоянную колостому. Проходимость кишечника можно восстановить с помощью стента — металлического каркаса в виде полого цилиндра с сетчатой стенкой. Такие операции называются паллиативными: они направлены не на удаление рака, а на борьбу с симптомами, улучшение состояния пациента.
Лучевая терапия может быть назначена до (неоадъювантная), после (адъювантная) операции на кишке или в качестве основного метода лечения при метастатическом раке, для борьбы с симптомами.
Если лучевую терапию сочетают с химиотерапией, то такое лечение называется химиолучевой терапией.
Прогноз
Основной показатель, с помощью которого определяют прогноз при онкологических заболеваниях ободочной кишки и других органов — пятилетняя выживаемость. Он показывает процентную долю пациентов, которые остались живы спустя пять лет после того, как им был установлен диагноз.
Пятилетняя выживаемость при колоректальном раке зависит от стадии:
- При локализованном раке (не распространился за пределы кишечной стенки — стадии I, IIA и IIB) — 90%.
- При раке, распространившемся на соседние органы и регионарные лимфатические узлы (стадия III) — 71%.
- При метастатическом раке (стадия IV) — 14%.
Как видно из этих цифр, наиболее успешно лечатся злокачественные опухоли ободочной кишки на ранних стадиях, а при возникновении метастазов прогноз резко ухудшается. Однако, данные показатели носят лишь ориентировочный характер. Они рассчитаны на основе статистики среди пациентов, у которых рак в толстой кишке был диагностирован пять лет назад и ранее. За это время в онкологии произошли некоторые изменения, появились новые технологии, препараты.
Никогда нельзя опускать руки. Даже при запущенном раке с метастазами больному можно помочь, продлить его жизнь, избавить от мучительных симптомов. Врачи Европейской клиники берутся за лечение любых пациентов. Мы знаем, как помочь.
а) Показания для гемиколэктомии слева:
- Плановые: патологическое поражение ободочной кишки между селезеночным изгибом и прямой кишкой.
- Альтернативные операции: суб-/тотальная колэктомия, резекция сигмовидной кишки. Лапароскопическая операция.
б) Предоперационная подготовка:
- Предоперационные исследования: эндоскопия с биопсией, рентгеноконтрастное исследование; исключение отдаленных метастазов злокачественной опухоли: ультразвуковое исследование, компьютерная томография, возможно урологическое обследование.
- Подготовка пациента: ортоградный лаваж кишки, катетеризация центральной вены, периоперационная антибиотикотерапия, катетеризация мочевого пузыря.
в) Специфические риски, информированное согласие пациента:
- Несостоятельность анастомоза (менее 5% случаев)
- Травма селезенки (менее 5% случаев)
- Повреждение мочеточника (менее 1% случаев)
- Расхождение раны (менее 5% случаев)
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине, возможно модифицированное литотомическое положение по Ллойду-Дэвису (позволяет использовать сшивающий аппарат).
е) Оперативный доступ при гемиколэктомии слева. Срединная лапаротомия. Возможно продление разреза выше пупка косо к левому реберному краю для мобилизации селезеночного изгиба. Может быть выполнена лапароскопическая мобилизация селезеночного изгиба, сопровождаемая резекцией прямой кишки во время открытой операции.
ж) Этапы операции:
- Объем резекции
- Реконструкция после левосторонней гемиколэктомии
- Доступ
- Мобилизация сигмовидной кишки
- Диссекция корня брыжейки
- Высокое пересечение сосудов
- Мобилизация проксимальных отделов прямой кишки
- Рассечение мезоректум
- Мобилизация селезеночного изгиба I
- Мобилизация селезеночного изгиба II
- Разделение желудочно-ободочной связки
- Дистальное пересечение
- Скелетизация брыжейки
- Проксимальное пересечение
- Дилатация проксимальной кишки
- Аппаратный шов I
- Срабатывание сшивающего устройства
- Аппаратный шов II
- Дистальное пересечение
- Скелетизация брыжейки
- Проксимальное пересечение
- Дилатация проксимальной кишки
- Аппаратный шов I
- Срабатывание сшивающего устройства
- Аппаратный шов II
и) Меры при специфических осложнениях. Несостоятельность анастомоза: если место операции хорошо дренируется, примените выжидательную тактику при парентеральном питании до самопроизвольного закрытия свища; при любых признаках перитонита выполните релапаротомию и создайте отводящую стому или снимите анастомоз, закройте прямую кишку как слепую культю, и наложите концевую коло-стому (операция Гартмана).
к) Послеоперационный уход:
Медицинский уход: удалите назогастральный зонд на 1-3-й день и дренажи на 7-8-й день. Возможно продолжение периоперационной антибиотикотерапии.
Возобновление питания: разрешите глотки жидкости с 3-4-го дня, твердая пища после первого послеоперационного стула, приблизительно с 7-го дня.
Функция кишечника: могут быть назначены умеренные пероральные слабительные средства в течение первых недель после восстановления функции кишечника Физиотерапия: дыхательные упражнения.
Период нетрудоспособности: 2-3 недели.
л) Этапы и техника гемиколэктомии слева:
1. Объем резекции
2. Реконструкция после левосторонней гемиколэктомии
3. Доступ
4. Мобилизация сигмовидной кишки
5. Диссекция корня брыжейки
6. Высокое пересечение сосудов
7. Мобилизация проксимальных отделов прямой кишки
8. Рассечение мезоректум
9. Мобилизация селезеночного изгиба I
10. Мобилизация селезеночного изгиба II
11. Разделение желудочно-ободочной связки
12. Дистальное пересечение
13. Скелетизация брыжейки
14. Проксимальное пересечение
15. Дилатация проксимальной кишки
16. Аппаратный шов I
17. Срабатывание сшивающего устройства
18. Аппаратный шов II
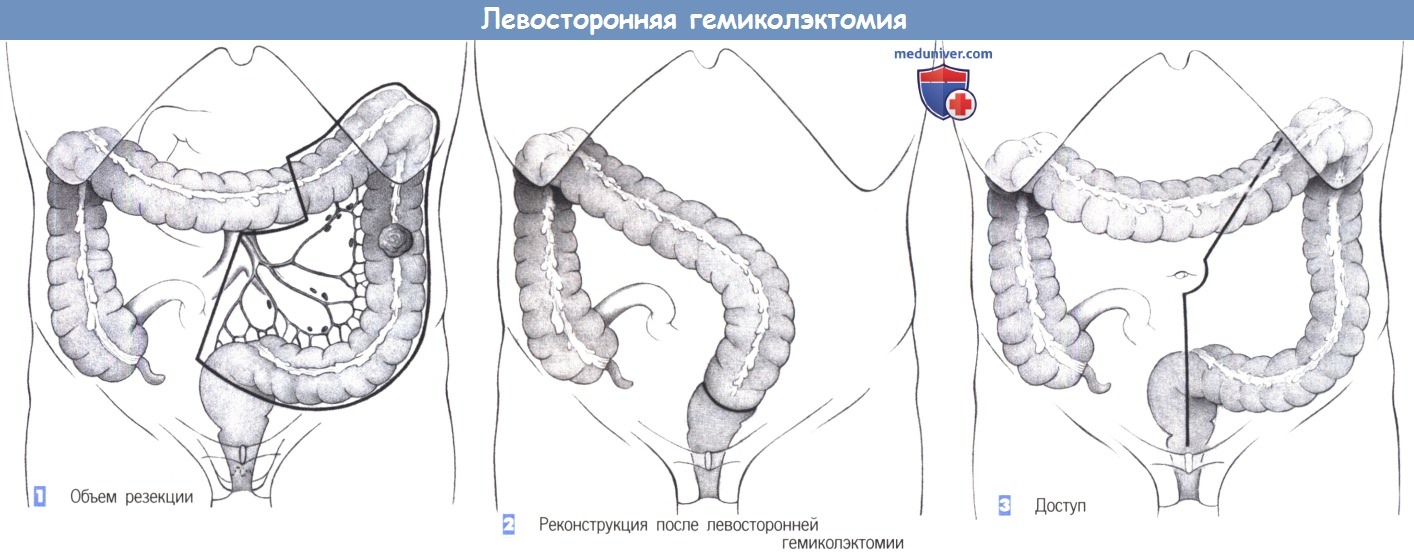
1. Объем резекции. Обширные опухоли сигмовидной и нисходящей ободочной кишки требуют левосторонней гемиколэктомии, то есть, резекции от середины поперечно-ободочной кишки до проксимальных отделов прямой кишки с включением всех лимфатических путей вдоль нижней брыжеечной артерии. Также удаляется левая половина большого сальника, но описание этого этапа операции будет опущено как очевидное.
2. Реконструкция после левосторонней гемиколэктомии. Восстановление непрерывности после левосторонней гемиколэктомии требует обширной мобилизации поперечно-ободочной кишки, в некоторых случаях до печеночного изгиба.
3. Доступ. Эффективна нижняя срединная лапаротомия с возможным продлением разреза вокруг пупка к левому верхнему отделу брюшной полости и, в зависимости от анатомической ситуации, до реберного края.
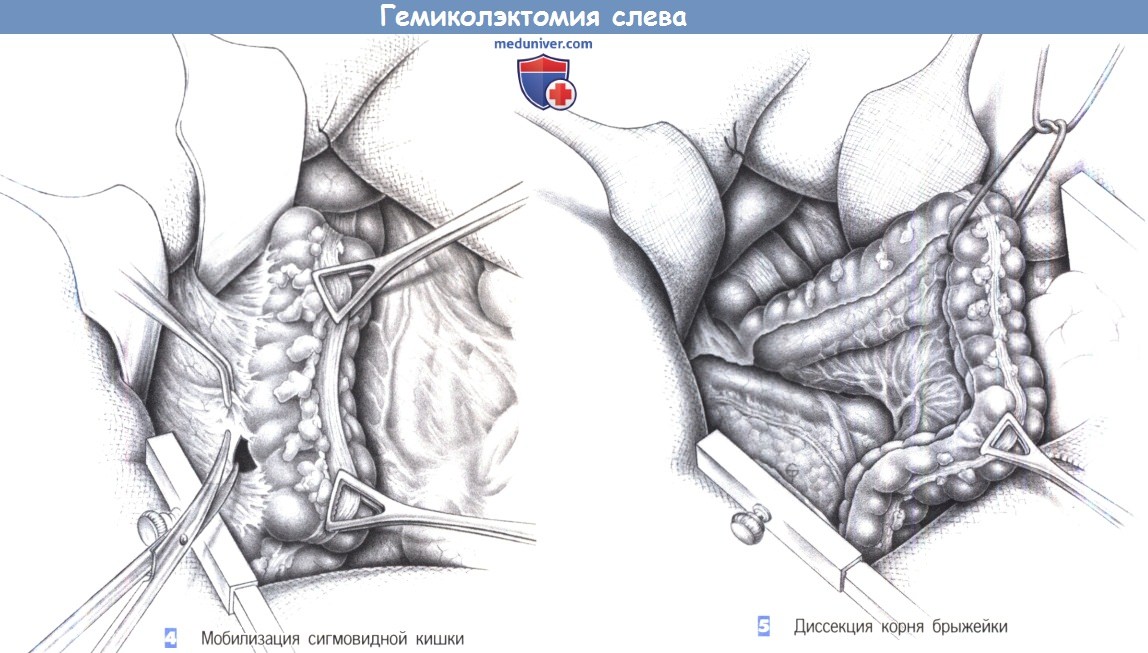
4. Мобилизация сигмовидной кишки. После вскрытия брюшной полости вводится рамка Голайера, дающая хорошую визуализацию операционного поля. Сигмовидная ободочная кишка захватывается либо двумя зажимами Дюваля, либо руками и смешается медиально. Боковые прикрепления сигмовидной кишки к брюшной стенке разделяются ножницами и пинцетом вдоль так называемой белой линии. Диссекция производится здесь в основном в бессосудистом слое; сосудистые структуры забрюшинного пространства остаются нетронутыми.
5. Диссекция корня брыжейки. Содержащий опухоль сегмент кишки перекрывается проксимально и дистально затянутыми резиновыми петлями, чтобы предотвратить внутрипросветное распространение опухолевых клеток. Корень брыжейки мобилизуется вдоль сосудов до места их отхождения от аорты. Мочеточник, который пересекает подвздошные и яичниковые/семенные сосуды спереди, должен быть обнаружен и защищен.
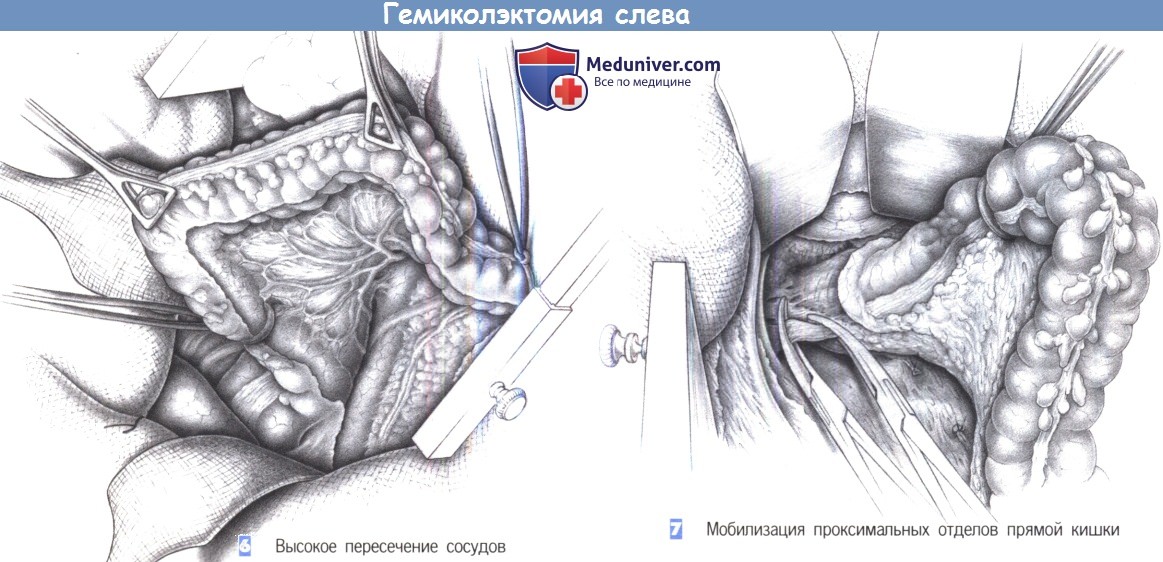
6. Высокое пересечение сосудов. Полная мобилизация брыжейки позволяет определенно идентифицировать место отхождения нижней брыжеечной артерии и проследить нижнюю брыжеечную вену до нижнего края поджелудочной железы. Оба сосуда пересекаются между зажимами Оверхольта и перевязываются с прошиванием. Обработка этих сосудов сопровождается рассечением париетальной брюшины до малого таза и далее кпереди между задней стенкой мочевого пузыря и передней стенкой прямой кишки.
7. Мобилизация проксимальных отделов прямой кишки. После завершения кругового рассечения брюшины дна таза краниальные части боковых связок рассекаются между зажимами Оверхольта и перевязываются с прошиванием.
При необходимости прямая кишка может быть также частично отделена от стенок таза. Диссекция ведется при тщательной защите предкрестцовых вен и нервных сплетений в бессосудистом слое.
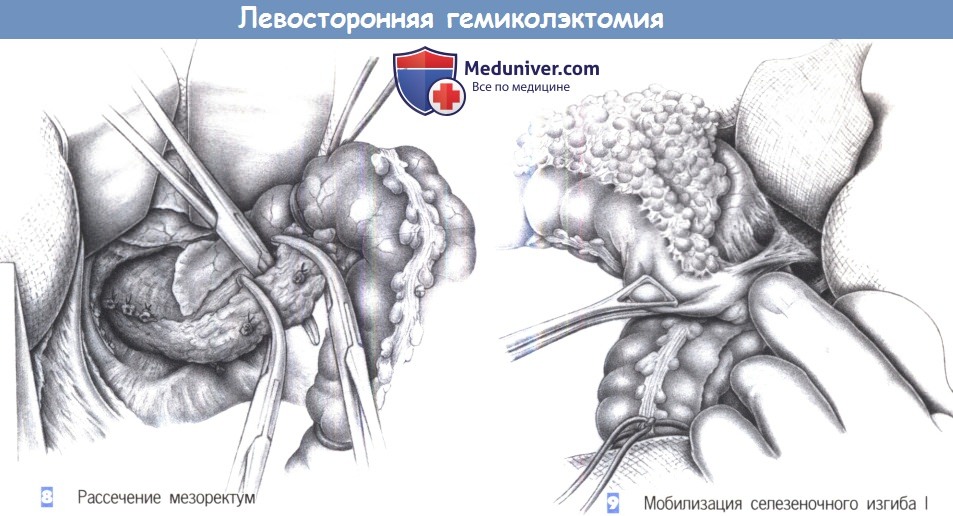
8. Разделение мезоректум. Мезоректум также захватывается между зажимами Оверхольта и поэтапно пересекается. Только тщательная диссекция позволит, с одной стороны, добиться хорошего бескровного операционного поля, а с другой стороны, не нарушит кровоснабжения сегмента кишки, который предполагается использовать для анастомоза.
9. Мобилизация селезеночного изгиба I. Мобилизация селезеночного (левого) изгиба требует разделения диафрагмально-ободочной связки, при этом нужно избегать повреждения нижнего полюса селезенки. Чтобы обеспечить точную экспозицию этой области, необходим дополнительный ретрактор. Для реконструкции без натяжения необходимо полностью освободить и сместить медиально селезеночный изгиб ободочной кишки.
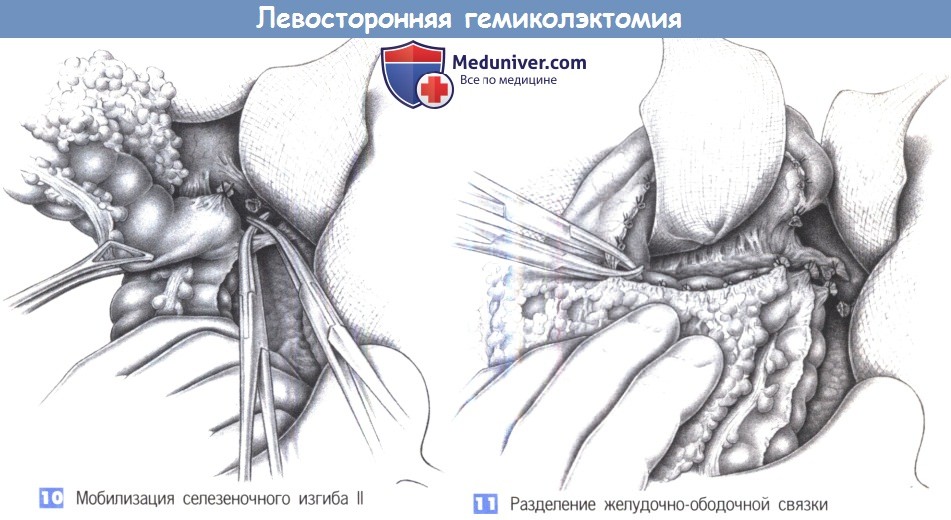
10. Мобилизация селезеночного изгиба II. Чтобы обнаружить связочные структуры в области селезеночного изгиба, пересечь их между зажимами Оверхольта и перевязать, нисходящая ободочная кишка и левая половина поперечно-ободочной кишки должны быть смещены в медиальном направлении.
11. Разделение желудочно-ободочной связки. Для обнажения и пересечения левой желудочно-ободочной связки требуется осторожная тракция левой части поперечноободочной кишки в каудальном направлении. Особую осторожность следует соблюдать, чтобы не повредить селезенку и хвост поджелудочной железы. По завершении этой диссекции мобилизованной оказывается вся левая половина ободочной кишки от середины ободочной кишки до прямой кишки.
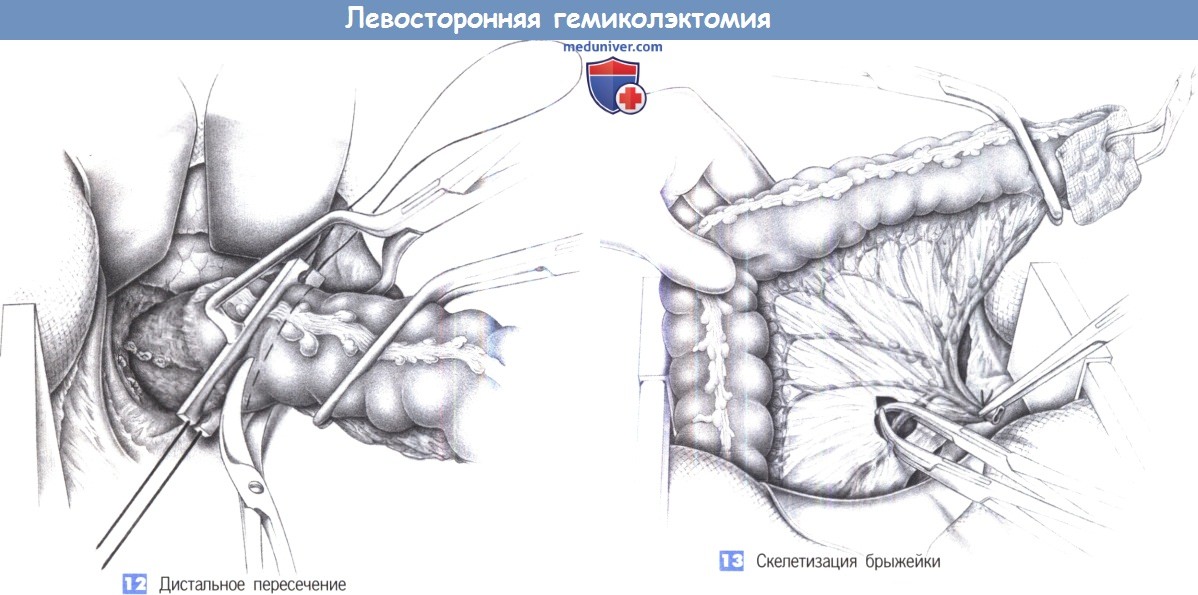
12. Дистальное пересечение. Если предполагается наложение аппаратного анастомоза, накладывается кисетный шов. После наложения зажима для кисетного шва и изогнутого под прямым углом зажима проксимальнее него кишка ниже границы препарата обкладывается брюшными тампонами, смоченными дезинфицирующим раствором и пересекается изогнутыми ножницами. Для ручного анастомоза пересечение производится между раздавливающим (проксимальным) и нераздавливающим (дистальным) зажимами.
13. Скелетизация брыжейки. Степень скелетизации брыжейки определяется требуемым объемом резекции. Основным ориентиром является место пересечения нижней брыжеечной артерии. Мочеточник и забрюшинные сосуды должны тщательно предохраняться.
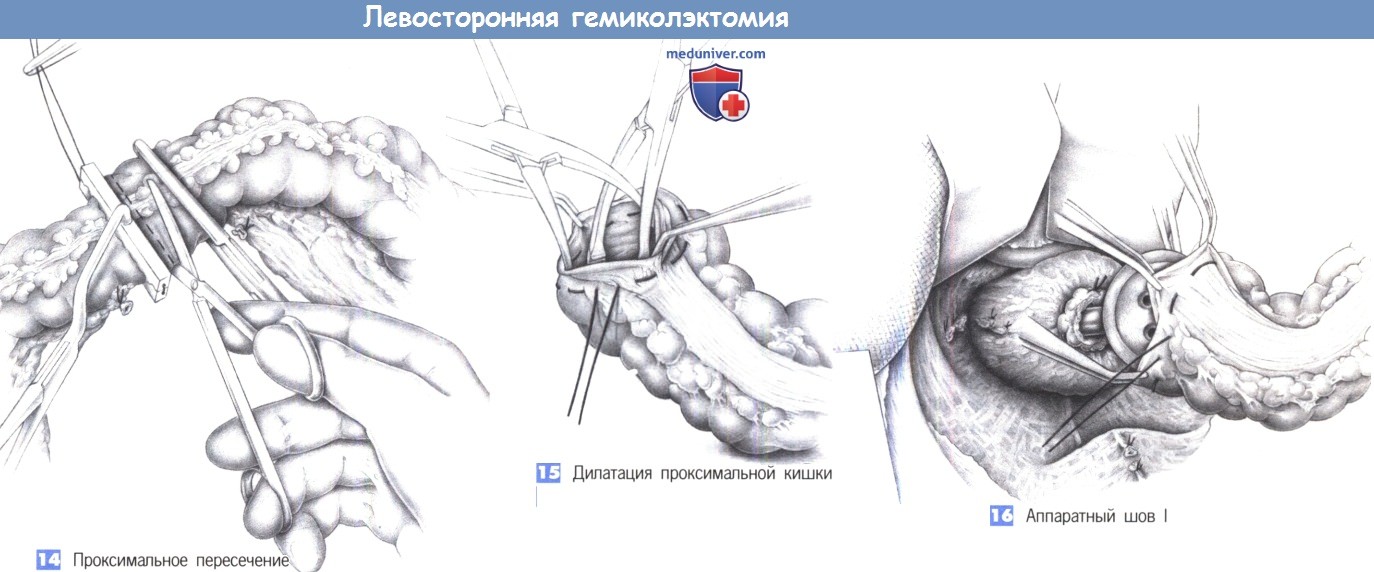
14. Проксимальное пересечение. После проксимального наложения зажима для кисетного шва просвет части кишки, которая будет резецирована, перекрывается зажимом Кохера и пересекается прямыми ножницами. Кишку не следует пересекать непосредственно по зажиму для кисетного шва, необходимо оставить манжету ткани высотой 2-3 мм. Ввести прямую иглу в зажим для кисетного шва трудно, если зажим не закрыт полностью. Также возможно наложение ручного анастомоза. В этом случае проксимальный просвет кишки закрывается нераздавливающим зажимом, а резецируемая часть - раздавливающим зажимом.
15. Дилатация проксимальной кишки. Проксимальная часть кишки достаточно широко расширяется двумя корнцангами, так чтобы головка циркулярного сшивающего аппарата могла быть введена без затруднений. Кисетный шов должен проверяться и, при необходимости, подкрепляться.
16. Аппаратный шов I. Перед трансанальным введением сшивающего устройства ассистентом, находящимся между ног пациента, анальный сфинктер должен быть осторожно расширен на два-три поперечных пальца. Сшивающее устройство вводится в закрытом состоянии и открывается только в культе прямой кишки. Вначале на центральной штанге аппарата завязывается кисетный шов прямой кишки, затем на головку наковальни натягивается открытый конец поперечно-ободочной кишки, кисетный шов на которой завязывается и обрезается.
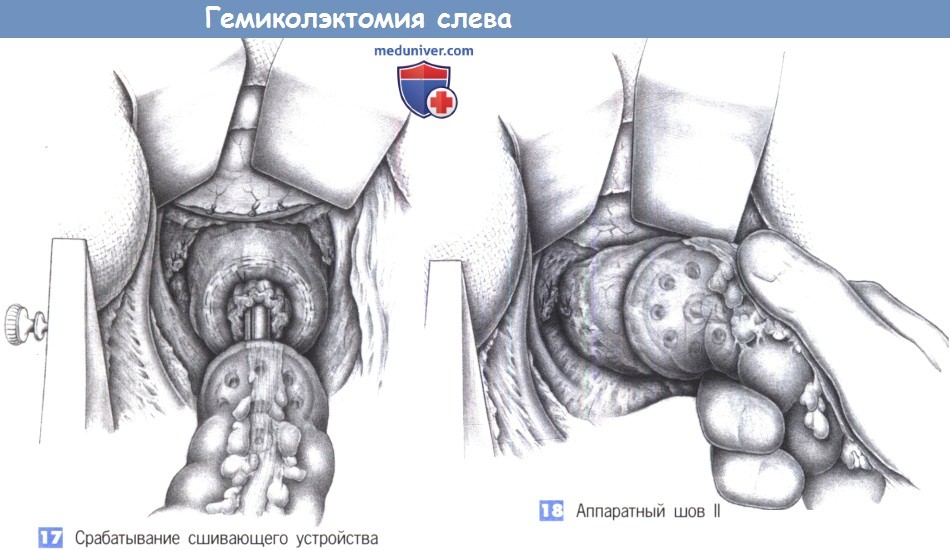
17. Срабатывание сшивающего устройства. Сшивающее устройство активируется при достаточном натягивании проксимальной кишки и, в то же время, при управляемом усилии на рукоятках инструмента. В ходе этого маневра хирург должен быть уверен в том, что сегменты кишки правильно ориентированы для анастомоза. После того как помощник сообщил о полном закрытии сшивающего аппарата, область вокруг анастомоза еще раз исследуется для выявления интерпозиции смежных структур или дефектов, которые, возможно, возникли на этом этапе операции.
18. Аппаратный шов II. После прошивания устройство частично открывается на два полуоборота и извлекается осторожными вращательными движениями, сопровождаемыми управляемой противотягой на проксимальном конце кишки. За этим следует повторный осмотр области анастомоза. Водонепроницаемость анастомоза подтверждается введением в прямую кишку раствора повидон-йодина. С этой целью хирург рукой закрывает просвет кишки с проксимальной стороны, после чего вводится 100-200 мл раствора до появления в области анастомоза выпуклости.
Любые утечки закрываются отдельными швами. Может быть выполнена интраоперационная эндоскопия. Операция завершается введением двух дренажей, послойным закрытием брюшной стенки и установкой активного дренажа в подкожную клетчатку.

Рак ободочной кишки – это злокачественная опухоль эпителиального происхождения, локализующаяся в ободочной кишке. Вначале протекает бессимптомно, в последующем проявляется болями, запорами, кишечным дискомфортом, примесями слизи и крови в фекальных массах, ухудшением состояния и признаками раковой интоксикации. Нередко пальпируется узел в проекции органа. При прогрессировании возможны кишечная непроходимость, кровотечение, прободение, инфицирование неоплазии и образование метастазов. Диагноз выставляется с учетом симптомов, рентгенографии, КТ, МРТ, колоноскопии и других исследований. Лечение – хирургическая резекция пораженной части кишечника.
МКБ-10


- Причины
- Классификация
- Симптомы рака
- Осложнения
- Диагностика
- Лечение рака ободочной кишки
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Рак ободочной кишки – злокачественное новообразование, происходящее из клеток слизистой оболочки толстого кишечника. Занимает третье место по распространенности среди онкологических поражений пищеварительного тракта после опухолей желудка и пищевода. По различным данным, составляет от 4-6 до 13-15% от общего количества злокачественных опухолей ЖКТ. Обычно диагностируется в возрасте 50-75 лет, одинаково часто выявляется у пациентов мужского и женского пола.
Рак ободочной кишки широко распространен в развитых странах. Лидирующие позиции по количеству случаев заболевания занимают США и Канада. Достаточно высокие показатели заболеваемости отмечаются в России и странах Европы. Болезнь редко выявляется у жителей азиатских и африканских государств. Для рака ободочной кишки характерен продолжительный местный рост, относительно позднее лимфогенное и отдаленное метастазирование. Лечение проводят специалисты в области клинической онкологии, проктологии и абдоминальной хирургии.

Причины
Специалисты считают, что рак ободочной кишки является полиэтиологическим заболеванием. Важную роль в развитии злокачественных неоплазий данной локализации играют особенности диеты, в частности – избыток животных жиров, недостаток грубой клетчатки и витаминов. Наличие в пище большого количества животных жиров стимулирует продукцию желчи, под влиянием которой меняется микрофлора толстого кишечника. В процессе расщепления животных жиров образуются канцерогенные вещества, провоцирующие рак ободочной кишки.
Недостаточное количество грубой клетчатки приводит к замедлению моторики кишечника. В результате образовавшиеся канцерогены длительно контактируют с кишечной стенкой, стимулируя злокачественное перерождение клеток слизистой. Кроме того, животный жир вызывает образование пероксидаз, также оказывающих негативное влияние на слизистую оболочку кишечника. Недостаток витаминов, являющихся естественными ингибиторами канцерогенеза, а также застой кала и постоянная травматизация каловыми массами слизистой в зонах естественных изгибов кишечника усугубляют перечисленные неблагоприятные воздействия.
Недавние исследования свидетельствуют о том, что определенную роль в возникновении рака ободочной кишки играют половые гормоны, в частности – прогестерон, под влиянием которого уменьшается интенсивность выделения желчных кислот в просвет кишечника. Установлено, что риск развития злокачественных неоплазий этой локализации у женщин, имеющих трех и более детей, вдвое ниже, чем у нерожавших пациенток.
Существует ряд заболеваний, способных трансформироваться в рак ободочной кишки. К числу таких заболеваний относят:
- болезнь Крона
- неспецифический язвенный колит
- полипозы различного генеза
- одиночные аденоматозные полипы
- дивертикулез.
Вероятность перерождения данных патологий в рак ободочной кишки сильно различается. При семейном наследственном полипозе без лечения малигнизация наступает у всех больных, при аденоматозных полипах – у половины больных. Дивертикулы кишечника озлокачествляются крайне редко.
Классификация
С учетом типа роста выделяют экзофитную, эндофитную и смешанную формы рака ободочной кишки. Экзофитный рак бывает узловым, ворсинчато-папиллярным и полипообразным, эндофитный – циркулярно-стриктурирующим, язвенно-инфильтративным и инфильтрирующим. Соотношения эндофитных и экзофитных неоплазий – 1:1. Экзофитные формы рака ободочной кишки чаще выявляются в правых отделах кишечника, эндофитные – в левых. С учетом гистологического строения различают аденокарциному, перстневидно-клеточный, солидный и скиррозный рак ободочной кишки, с учетом уровня дифференцировки – высокодифференцированные, среднедифференцированные и низкодифференцированные новообразования.
Согласно традиционной четырехстадийной классификации выделяют следующие стадии рака ободочной кишки.
- I стадия – выявляется узел диаметром менее 1,5 см, не выходящий за пределы подслизистого слоя. Вторичные очаги отсутствуют.
- IIа стадия – обнаруживается опухоль диметром свыше 1,5 см, распространяющаяся не более, чем на половину окружности органа и не выходящая за пределы наружной стенки кишечника. Вторичные очаги отсутствуют
- IIб стадия – выявляется рак ободочной кишки такого же либо меньшего диаметра в сочетании с одиночными лимфогенными метастазами.
- IIIа стадия – неоплазия распространяется более, чем на половину окружности органа, и выходит за пределы наружной стенки кишечника. Вторичные очаги отсутствуют.
- IIIб стадия – обнаруживается рак ободочной кишки любого диаметра и множественные лимфогенные метастазы.
- IV стадия – определяется новообразование с инвазией в близлежащие ткани и лимфогенными метастазами либо неоплазия любого диаметра с отдаленными метастазами.
Симптомы рака
Вначале рак ободочной кишки протекает бессимптомно. В последующем наблюдаются боли, кишечный дискомфорт, расстройства стула, слизь и кровь в фекальных массах. Болевой синдром чаще возникает при поражении правых отделов кишечника. Сначала боли, как правило, неинтенсивные, ноющие или тупые. При прогрессировании возможно появление резких схваткообразных болей, свидетельствующих о возникновении кишечной непроходимости. Это осложнение чаще диагностируется у пациентов с поражением левых отделов кишечника, что обусловлено особенностями роста неоплазии с формированием циркулярного сужения, препятствующего продвижению кишечного содержимого.
Многие пациенты с раком ободочной кишки жалуются на отрыжку, нарушения аппетита и дискомфорт в животе. Перечисленные признаки чаще обнаруживаются при раке поперечной, реже – при поражении нисходящей и сигмовидной ободочной кишки. Запор, диарея, урчание и метеоризм типичны для левостороннего рака ободочной кишки, что связано с увеличением плотности фекальных масс в левых отделах кишечника, а также с частым циркулярным ростом новообразований в этой области.
Для неоплазий сигмовидной кишки характерны примеси слизи и крови в кале. При других локализациях рака ободочной кишки этот симптом встречается реже, поскольку при продвижении по кишечнику выделения успевают частично переработаться и равномерно распределиться по фекальным массам. Пальпаторно рак ободочной кишки чаще обнаруживается при расположении в правых отделах кишечника. Прощупать узел удается у трети пациентов. Перечисленные признаки рака ободочной кишки сочетаются с общими признаками онкологического заболевания. Отмечаются слабость, недомогание, потеря веса, бледность кожи, гипертермия и анемия.
Осложнения
Наряду с уже упомянутой выше кишечной непроходимостью, рак ободочной кишки может осложняться перфорацией органа вследствие прорастания стенки кишечника и некроза неоплазии. При формировании очагов распада возникает опасность инфицирования, развития гнойных осложнений и сепсиса. При прорастании или гнойном расплавлении стенки сосуда возможно кровотечение. При возникновении отдаленных метастазов отмечается нарушение деятельности соответствующих органов.
Диагностика
Рак ободочной кишки диагностируют с использованием клинических, лабораторных, эндоскопических и рентгенологических данных. Вначале выясняют жалобы, уточняют анамнез заболевания, проводят физикальный осмотр, включающий пальпацию и перкуссию живота, осуществляют ректальный осмотр. Затем больным с подозрением на рак ободочной кишки назначают лабораторно-инструментальную диагностику:
- Рентгеновское обследование.Ирригоскопия выявляет дефекты наполнения. При подозрении на кишечную непроходимость либо перфорацию толстой кишки используют обзорную рентгенографию брюшной полости.
- Толстокишечную эндоскопию. Пациентам проводят колоноскопию, позволяющую оценить локализацию, вид, стадию и тип роста рака ободочной кишки. При проведении процедуры выполняют эндоскопическую биопсию, полученный материал направляют на морфологическое исследование.
- Лабораторные исследования. Назначают анализ кала на скрытую кровь, анализ крови для определения уровня анемии и тест на раково-эмбриональный антиген.
- Дополнительные методы. Для обнаружения очагов в лимфоузлах и отдаленных органах осуществляют КТ и УЗИ брюшной полости.

Лечение рака ободочной кишки
Лечение оперативное. В зависимости от распространенности процесса выполняют радикальное или паллиативное хирургическое вмешательство:
- Органосохраняющие операции. При раке ободочной кишки бывают одномоментными, двух- либо трехэтапными. При проведении одномоментного вмешательства осуществляют гемиколэктомию - резекцию участка ободочной кишки с созданием анастомоза между оставшимися отделами кишечника. При многоэтапных операциях по поводу рака ободочной кишки вначале осуществляют колостомию, затем удаляют пораженный отдел кишечника (иногда эти два этапа выполняются одномоментно), а через некоторое время восстанавливают непрерывность кишечника путем создания прямого анастомоза.
- Радикальные расширенные операции. При распространенном раке ободочной кишки осуществляют расширенные вмешательства, объем которых определяют с учетом поражения лимфоузлов и близлежащих органов.
- Паллиативное лечение. При невозможности радикального удаления неоплазии выполняют паллиативные операции (наложение колостомы, формирование обходного анастомоза). При раке ободочной кишки с развитием перфорации, кровотечения или кишечной непроходимости также накладывают стому либо обходной анастомоз, а после улучшения состояния пациента проводят радикальную операцию. При раке ободочной кишки с отдаленными метастазами назначают химиопрепараты.
Прогноз и профилактика
Прогноз при раке ободочной кишки определяется стадией онкологического процесса. Средняя пятилетняя выживаемость при первой стадии составляет от 90 до 100%, при второй – 70%, при третьей – 30%. Все пациенты, перенесшие хирургическое вмешательство по новообразования этой локализации, должны находиться под наблюдением специалиста-онколога, регулярно проходить радиологические и эндоскопические исследования для выявления локальных рецидивов и отдаленных метастазов.
Читайте также:

