Синдромы при злокачественных новообразованиях
Диагностика злокачественных опухолей более сложная. Выделяют 4 основных синдрома:
синдром патологических выделений
синдром нарушения функции органа
синдром малых признаков.
Теперь подробнее о каждом из них.
Опухоль может обнаруживаться непосредственно в зоне расположения как новая, дополнительная ткань — плюс-ткань. Ее легко выявить при поверхностной локализации опухоли (в коже, мышцах), иногда удается прощупать опухоль в брюшной полости.
Плюс-ткань можно определить с помощью специальных методов исследования: эндоскопии, УЗИ, рентгенографии и т.д. При этом можно
увидеть саму опухоль или характерные для плюс-ткани симптомы (дефект наполнения при рентгеновском исследовании желудка с контрастированием сульфатом бария и др.)
Дефект наполнения в кишечнике.
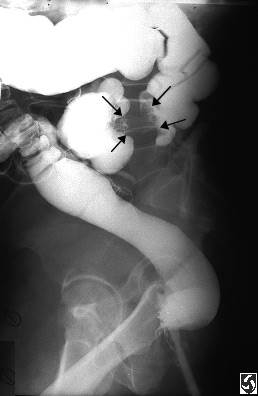
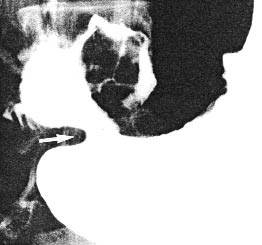
Дефект наполнения в желудке. 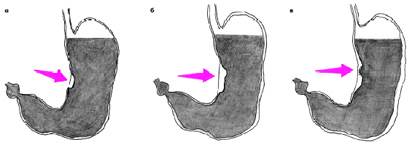
Как формируется дефект наполнения на рентгеновских снимках?
Желудок заполняют рентгеноконтрастной массой (BaSO4),
зона опухоли остается незаполненной.
Cиндром патологических выделений.
Злокачественные опухоли имеют инфильтрирующий рост (то есть прорастают в окружающие ткани). Разрушая кровеносные сосуды, такая опухоль может вызвать:
желудочное кровотечение при раке желудка,
мажущие кровянистые выделения или маточное кровотечение (опухоль матки),
геморрагическое (кровянистое) отделяемое из соска (рак молочной железы),
кровохарканье (рак легких),
геморрагический выпот в плевральной полости (прорастание опухолью плевры, которая выстилает грудную полость изнутри),
гематурию (кровь в моче) при раке почки.
Если вокруг опухоли возникает воспаление или обнаруживается слизеобразующая форма рака, появляются слизистые или слизисто-гнойные выделения (например, при раке ободочной кишки).
Перечисленные симптомы получили общее название синдром патологических выделений. Эти признаки помогают отличать опухоли: если при новообразовании молочной железы есть кровянистые выделения — это злокачественная опухоль.
Cиндром нарушения функции органа.
Проявления этого синдрома разнообразны и зависят от местонахождения опухоли и функции органа:
диспептические расстройства (тошнота, изжога, рвота) при раке желудка
дисфагия (нарушение глотания) при раке пищевода.
Все эти симптомы неспецифичны, но часто встречаются у онкобольных.
Cиндром малых признаков.
Больные со злокачественными новообразованиями часто предъявляют, казалось бы, не совсем объяснимые жалобы:
необъяснимое увеличение температуры тела
плохой аппетит (характерно отвращение к мясной пище, особенно при раке желудка)
повышение СОЭ (скорость оседания эритроцитов в общем анализе крови).
Иногда этот синдром появляется рано, являясь единственным проявлением злокачественной опухоли. Иногда же он обнаруживается позже в виде раковой интоксикации. Такие больные имеют характерный “онкологический” вид: пониженного питания (то есть худые), тургор тканей снижен, кожа бледная с иктеричным (желтушным) оттенком, ввалившиеся глаза. Подобный внешний вид больного свидетельствует о наличии запущенного онкологического процесса.
Так выглядит кахексия.
Клинические отличия доброкачественной и злокачественной опухоли
| Характеристика | Доброкачественная опухоль | Злокачественная опухоль |
| Рост | медленный | быстрый |
| Поверхность | гладкая | бугристая |
| Граница | четкая | нечеткая |
| Консистенция | Мягкоэластичная и плотноэластичная | каменистой плотности |
| Подвижность | сохраненна | может отсутствовать |
| Связь с кожей | отсутствует | определяется |
| Нарушение целосности кожи | отсутствует | Могут быть изъязвления |
На рисунке представлены отличия обычной родинки от злокачественной опухоли — меланомы.
Злокачественные опухоли состоят из умеренно- и малодифференцированных клеток. Они могут утратить сходство с тканью, из которой они исходят. Для злокачественных опухолей характерен быстрый, чаще инфильтрирующий, рост, метастазирование и рецидивирование, наличие общего влияния на организм. Для злокачественных опухолей характерен как клеточный, так и тканевой атипизм.
Злокачественные опухоли разделяются на две группы: • рак (карцинома): злокачественные опухоли, происходящие из эпителиальной ткани; • саркома: злокачественные опухоли исходящие из той или иной разновидности соединительной ткани.
I стадия — опухоль небольших размеров до 2 см, ограниченная одним или двумя слоями стенок органа (например, слизистой оболочкой и подслизистой основой), без метастазов в лимфатические узлы.
II стадия — опухоль несколько больших размеров (2–5 см), без или с одиночными метастазами с регионарные лимфатические узлы.
III стадия — значительных размеров опухоль, проросшая все слои органа со множественными метастазами в регионарные лимфатические узлы.
IV стадия — опухоль больших размеров, проросшая в окружающие ткани и органы, неподвижная, неудалимая хирургическим путем, или опухоль любых размеров с неудалимыми метастазами в лимфатические узлы или с метастазами в отдаленные органы.
T (tumor) — величина и местной распространение опухоли (T0, T1, T2, T3, T4);
N (nodes) — наличие и характеристика метастазов в регионарных лимфатических узлах (N0, N1, N2, N3);
M (metastasis) — наличие отдаленных метастазов (M0, M1).
G (gradus) — степень злокачественности;
P (penetration) — степень прорастания стенки полого органа.
Основные синдромы злокачественных опухолей. 1. Феномен опухолевидного образования (синдром плюс-ткань). Наличие видимого или прощупываемого опухолевидного образования служит одним из достоверных признаков любого новообразования. Опухоль может обнаружи- ваться непосредственно в зоне расположения, иногда удается прощупать опухоль в брюшной полости, кроме того опухоль можно выявить с помощью специальных методов исследования.2. Феномен обтурации (синдром нарушения функции органа). Феномен обтурации наблюдается при раке большинства полых и некоторых паренхиматозных органов. Обусловлен постепенным сужением (сдавлением) просвета трубчатого органа растущей опухолью. Симптомы, обусловленные феноменом обтурации, не- редко является ведущими в клинической картине заболевания.3. Феномен деструкции (синдром патологических выделений) обусловлен распадом новообразования или его травмой, что проявляется повреждением сосудов и кровотечением из опухоли. Интенсивность кровотечения зависит от поврежденного сосуда, чаще бывает незначительным, но в некоторых случаях при разрыве крупного сосуда — профузным. Примесь крови часто обнаруживают в каловых массах при раке ободочной и прямой кишки, гематурия — характерный признак рака почки или мочевого пузыря, кровохарканье встречается при раке легкого, кровавая рвота и скрытая кровь в кале наблюдаются при раке пищевода и желудка, кровянистые выделения из влагалища — типичный симптом рака шейки матки. 4. Феномен компрессии. Этот термин отражает давление опухоли на нервные стволы, окружающие ткани и органы. Феномен проявляется двояко: болевыми ощущениями и нарушением функции органов. Наиболее характерны болевые ощущения. Боль появляется при увеличении размеров опухоли и прорастании или сдавлении опухолью нервных окончаний. 5. Феномен интоксикации (синдром малых признаков). Установлено, что злокачественная опухоль ведет к нарушению обмена веществ. Страдает белковый и углеводный обмен, происходят значительные нарушения ферментного и гормо- нального баланса. Интоксикация, вызванная нарушением обмена, проявляется разнообразными клиническими симптомами, три из которых — общая слабость, похудание и потеря аппетита — наиболее типичны и нередко служат основанием для обращения больного за лечебной помощью. В отдельных случаях снижение аппетита, слабость, похудание сопутствуют образованиям, еще не проявившимся другими симптомами.
Принципы диагностики злокачественных опухолей
• Ранняя диагностика. Выяснение клинических симптомов опухоли и применение специальных диагностических методов важны для постановки диагноза в кратчайшие сроки и выбора оптимального пути лечения. О ранней диагностике говорят в тех случаях, когда диагноз злокачественного новообразования установлен в I клинической стадии заболевания. При этом подразумевается, что адекватное лечение должно привести к выздоровлению пациента;
• Онкологическая настороженность. При обследовании любого пациента и выяснения любых клинических симптомов, врач должен анализировать, могут ли эти симптомы быть проявлением злокачественной опухоли;
• Гипердиагностика. При диагностике злокачественных новообразований во всех сомнительных случаях принято выставлять более грозный диагноз и предпринимать более радикальные методы лечения.
Специальные метода обследования имеют решающее значение в диагностике опухоли внутренних органов. Морфологическое исследование опухоли или отдельных клеток нередко является решающим для постановки диагноза. Методики, позволяющие уточнить диагноз: эндоскопические исследования; рентгенологические исследования; ультразвуковое исследование; компьютерная томография; магнитно-резонансная томография; радиоизотопные исследования; термография; лабораторные методы; морфологическое подтверждение диагноза.
111. Диагностика доброкачественных опухолей. Предраковые заболевания. Общие принципы лечения опухолей. Лечение доброкачественных опухолей.
Доброкачественные (зрелые, гомологичные) опухоли состоят из клеток, дифференцированных в такой мере, что можно определить, из какой ткани они растут. Для этих опухолей характерен медленный экспансивный рост, наличием капсулы, отсутствие метастазов, отсутствие общего влияния на организм.НО! Развитие доброкачественных опухолей может быть неблагоприятным и приводить к тяжёлым нарушениям, если при своём росте они сдавливают жизненно важный орган (например, сдавление мозга доброкачественной опухолью мозговых оболочек; сдавление крупных сосудов, нервных стволов, бронха, трахеи, жёлчных путей, мочеточника и др.).
Диагностика: (общая).
АнамнезДля онкологического анамнеза характерно непрерывное нарастание симптомов. Анамнез заболевания чаще бывает коротким, но следует учитывать, что при развитии злокачественного новообразования на фоне хронического воспалительного процесса или доброкачественной опухоли анамнез может быть многолетним.
Объективное обследование основывается на обычных методах - осмотре, пальпации, аускультации.
Дополнительные исследованияМетодики, уточняющие диагноз, включают следующие исследования:1.эндоскопическое исследование;2. цитологическую диагностику (мазки-отпечатки, цитологическое исследование пунктата);3.морфологическую диагностику - биопсию;
4. рентгенологическое исследование (рентгеноскопию, рентгенографию, томографию, ангиографию, лимфографию);5.радионуклидную диагностику (сканирование, сцинтиграфию);
6.эхографию - УЗИ;7.компьютерную томографию;8.лабораторные исследования (определение морфологического состава крови, ферментов, проведение специальных проб).
Предраковые заболевания. Развитию злокачественных новообразований могут предшествовать хронические заболевания или длительно повторяющаяся травматизация тканей. К таким заболеваниям относят:
1.Кожа: пигментные невусы, гиперкератозы, пигментная ксеродерома, трофические язвы, дерматиты;
2.Слизистые полости рта и красная кайма губ: лейкоплакия, дискератоз, незаживающие язвочки, сосочковые выросты;
3.Желудок: хронические антацидные гастриты, рецидивирующие и каллезные язвы, полипы;
4.Толстая кишка: язвенный колит, полипы;
5.Женские половые органы: дискератозы вульвы, влагалища, хронические эндоцервициты, полипы, длительно существующие эрозии шейки матки и кисты яичников;
6.Мужские половые органы: длительно существующий фимоз и крипторхизм;
7.Легкие: хронические пневмонии, аденомы бронхов;
8.Молочная железа: узловые формы мастопатии, фиброаденомы, кисты с пролиферацией эпителия, внутрипротоковые папилломы.
По отношению к больным с перечисленными заболеваниями у врачей должна быть онкологическая настороженность, при подозрении на развитие злокачественного образования показана биопсия. Такие больные должны находиться под постоянным диспансерным наблюдением. Своевременное лечение больных, включая хирургическую операцию, становится и мерой профилактики злокачественных новообразований.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ОПУХОЛЕЙ Больные со злокачественными опухолями нуждаются в срочном лечении. Лечение доброкачественных опухолей проводят в случае, когда они нарушают функции органа, вызывают косметический дефект, признаны предраковым заболеванием или подозрительны на возможность перехода в злокачественную опухоль. Методы лечения злокачественных опухолей: хирургический, лучевой, химиотерапевтический и гормонально-терапевтический.
Показания к хирургическому лечению доброкачественных образований: 1.постоянная травматизация опухоли (опухоли волосистой части головы, опухоли на шее в области ворота, в области пояса и т.д.);2.нарушения функции органа (кровоточащие доброкачественные опухоли, лейомиома может нарушать эвакуацию из желудка, феохромоцитома за счет выброса катехоламинов приводит к артериальной гипертензии);3.отсутствие уверенности в доброкачественности опухоли, предраковые заболевания;4.косметические дефекты: опухоли на лице, шее.
Последнее изменение этой страницы: 2017-02-05; Нарушение авторского права страницы

Симптомы новообразований
Четкие симптомы злокачественного новообразования появляются после достижения опухолью определенной стадии развития. Чаще всего – это третья и четвертая стадия рака. Симптомы на более ранних этапах развития опухоли сглажены, схожи с началом многих заболеваний. Для предупреждения развития опухолевого процесса следует большое внимание уделять профилактике рака – отказаться от вредных привычек, сбалансировать рацион, применять средства защиты при работе на вредном предприятии, своевременно проходить лечение заболеваний, способствующих развитию злокачественных процессов.
Злокачественная опухоль яичников и ее признаки
Чаще всего рак яичников развивается в возрасте от 40 до 50 лет. Он относится к гормонально зависимым опухолям. Группу риска составляют женщины, которые не были замужем, поздно вышли замуж, бездетные, женщины, у которых были только одни роды или беременность после 35 лет. Большое значение в развитии рака играет питание, болезни желчного пузыря, гормональные нарушения, ожирение, гипертензия, заболевания половой сферы. Очень часто раку яичников предшествуют доброкачественные образования – серозная или псевдомуцинозная опухоль. Злокачественная опухоль яичников может проявлять себя несколькими признаками:
Нарушения менструального цикла (бывает не у всех).
Выделения между менструациями.
Дискомфорт после полового акта, тянущие боли в нижней части живота. Иногда отдают в бок (часто именно с этой стороны находится пораженный раком яичник).
Слабость и быстрая утомляемость.
Анализы крови покажут воспалительный процесс в организме.
При сдаче крови на онкомаркеры – положительный результат.
Отчетливые признаки неблагополучия в яичниках появляются на последних стадиях развития опухоли. Именно поэтому это заболевание сопровождается высокой смертностью женщин. Большое значение имеет наследственная предрасположенность к раку яичников. Для своевременного выявления злокачественной опухоли каждой женщине следует регулярно посещать врача-гинеколога.
Злокачественная опухоль щитовидной железы и ее признаки
В последние годы в мире выросло количество больных раком щитовидной железы. Это - эндокринный орган, которой остро реагирует на негативные факторы: экологию, повышенный радиоактивный фон, недостаток йода, тяжелые физические нагрузки, стрессы, заболевания, колебания гормонального фона. К эндогенным факторам относится генетическая предрасположенность. Также установлено, что перед развитием рака щитовидной железы выявляется гиперфункция надпочечников и гипофункция яичников.
Злокачественной опухоли щитовидной железы предшествуют нарушения в гормональном фоне, заболевания щитовидной железы – узловой зоб, аденоматоз, хронический тиреоидит, аутоиммунные заболевания. Чаще всего раковая опухоль развивается на месте длительно существовавшего узла. Первые признаки развития злокачественной опухоли щитовидной железы практически не определяются, но по мере ее роста появляются первые симптомы:
Происходит рост узла щитовидной железы.
Узловые образования приобретают плотную консистенцию, узлы малосмещаемые, изолированные.
Становится трудно глотать, появляется осиплость голоса, иногда затрудненное дыхание, боль в шее.
Признаки злокачественного образования молочной железы
Во многих странах рак молочной железы занимает первое место по смертности женщин. Влияние на развитие рака молочной железы оказывают: тяжелая экология, сексуальная активность, рацион питания, количество родов, кормление грудью, вредные привычки и многие другие факторы. Развитию рака молочной железы способствуют доброкачественные опухоли железы, гормональные сбои и другие нарушения. Также фактором, влияющим на развитие злокачественного новообразования, является генетическая предрасположенность. Первые признаки рака молочной железы:
Изменение формы груди, втянутость соска, сморщивание кожи груди.
Шелушение, покраснение, зуд.
Выделения из соска.
Боль в области молочных желез.
Увеличение лимфоузлов, припухание подмышечных впадин.
На коже груди появились язвочки.
Признаки злокачественного образования в теле матки
Рак тела матки относится к распространенным видам рака, занимает второе место по распространению после рака молочной железы. По статистике, им заболевают около 3% женщин. Наиболее часто рак тела матки встречается у женщин старше 45 лет. Факторы, которые способствуют развитию рака тела матки: генетическая предрасположенность, гипертоническая болезнь, поздняя менопауза, отсутствие родов и беременности, опухоли яичников, рак молочной железы, облучение, сахарный диабет, ожирение и другие факторы. Признаки злокачественного образования тела матки:
Нарушение менструального цикла.
Выделения между менструациями (кровянистые, скудные или обильные, мажущие).
Атипичная гиперплазия, дисплазия эпителия 3 степени.
Болевой синдром (боли при мочеиспускании и дефекации).
Злокачественные опухоли матки часто образуются у женщин с повышенным весом тела. Ожирение – это одна из причин, влияющих на развитие злокачественного процесса. Нарушение обмена веществ, сбой в гормональном балансе организма, повышенная нагрузка на внутренние органы и системы создает предпосылки для развития рака.
Признаки злокачественного образования шейки матки
Рак шейки матки занимает четвертое место среди онкологических заболеваний женской половой сферы. Злокачественное новообразование не проявляется яркими симптомами, в основном определяется при осмотре у врача-гинеколога. Чаще всего его причиной становится заражение папилломавирусом человека. Риск развития раковой опухоли повышает заражение венерическими заболеваниями, частая смена половых партнеров, воспалительные процессы половой сферы, ранняя беременность, вредные привычки, длительный прием гормональных препаратов (контрацептивов). Женщинам, зараженным вирусом папилломы, следует проходит обследование и лечение у врача-гинеколога – это позволит своевременно выявить опухоль. Признаки злокачественного новообразования шейки матки:
Кровянистые выделения между циклами.
Менструации обильные, болезненные, длительные.
Кровянистые выделения после физических нагрузок, спринцевания, приема у гинеколога.
Боль во время полового акта.
Постоянные ноющие боли в нижней части живота,
Обильные слизистые выделения после полового акта, иногда с примесью крови.
Кровянистые выделения у женщин в постменопаузе.
Симптомы рака шейки матки похожи на симптомы многих тяжелых заболеваний половой сферы женщины. При первых признаках неблагополучия следует срочно пройти обследование у гинеколога.
Факторов, влияющих на развитие рака кожи, очень много – это избыточное воздействие ультрафиолета, негативное воздействие солнечной инсоляции, различных вредных канцерогенных химических веществ, с которыми приходится сталкиваться на работе и в быту, холодный ветер, длительное термическое воздействие на кожу и другие факторы. Предраковые заболевания кожи, которые способствуют появлению злокачественной опухоли – это различные аутоиммунные, аллергические и другие дерматиты, плохо поддающиеся лечению, язвы, рубцовые изменения кожи, системная красная волчанка, доброкачественные заболевания кожи. Курение, возраст старше 50 лет и другие факторы также могут способствовать развитию онкологических заболеваний. Признаки злокачественного новообразования кожи:
Изменение цвета кожи на определенном участке.
Незаживающие влажные ранки на коже, в некоторых случаях с сукровичными выделениями.
Изменение цвета, блеска, уплотнение и поднятие участка кожи над поверхностью кожи.
Раздражающий зуд, болезненность, шелушение, разрастание образования.
Любые изменения в цвете родинки, ее размере и внешнем виде должны быть причиной обращения к врачу. Срочно идти на прием следует при травме родинок, при появлении на коже темных, выпуклых образований с влажной поверхностью, вызывающих постоянный зуд, покрытых шелушащимися чешуйками.
Признаки злокачественного новообразования почек
Рак почек занимает третье место среди онкологических заболеваний во взрослой урологии. Наиболее часто выявляется у пациентов от 40 до 60 лет. Женщины болеют раком почек в 3 раза реже, чем мужчины. Среди факторов, вызывающих злокачественное заболевание почек – генетический фактор. На образование опухоли влияет состояние иммунной системы, эндокринной системы, воздействие химических канцерогенов, облучение и многие другие факторы. Небольшой размер опухоли может не вызывать никаких симптомов. Признаки злокачественной опухоли почек:
Слабость и утомляемость.
Отсутствие аппетита, потеря веса.
Повышение температуры и повышенная потливость.
Лекция № 21
Онкология – наука о причинах, методах диагностики, лечения и профилактики опухолей. Опухоль – это патологическое разрастание тканей, которые не координированы с ростом нормальных тканей. Они могут развиваться во всех органах и тканях организма. Причинами возникновения опухолей может быть воздействие на организм многих факторов: ионизирующее излучение, ультрафиолетовое излучение, канцерогенные вещества, хронические стрессы, вирусы, травмы, хронические воспалительные процессы.
Все опухоли делятся на доброкачественные и злокачественные.
Доброкачественные опухоли характеризуются медленным ростом, отграничены от окружающих тканей капсулой, клетки опухоли не разносятся по организму с током крови или лимфы, то есть они не дают метастазов. При пальпации образование с четкими границами, эластичной консистенции, подвижно по отношению к другим тканям, безболезненно, кожа или другие ткани легко берутся в складку, региональные лимфатические узлы не увеличены. Доброкачественная опухоль не отражается на общем состоянии больного до тех пор, пока не начнет сдавливать окружающие ткани, органы, нервные стволы, кровеносные сосуды, вызывая нарушение их функции. Доброкачественная опухоль может быть радикально оперативно удалена.
Папиллома встречается на коже и всех слизистых желудочно-кишечного тракта, мочевого пузыря, гортани. Папилломы могут быть различной формы, -в виде ворсинок, бородавок, сосочков, всегда имеют ножку. Папилломы при травматизации могут кровоточить и перерождаться в злокачественную опухоль.
Киста — полое образование, при воспалении может заполняться серозным или гнойным экссудатом. При пальпации имеет округлую форму, четкие границы, мягкую консистенцию и легко смещается по отношению к другим тканям.
Дермоидная киста - образование, стенки которого по своему строению напоминают кожу. Внутри полости дермоида находится густая масса с волосами, ногтями, зародышевыми косточками. Образование может быть размерами от просяного зернышка до головы человека. Дермоид относится к врожденным образованиям. Обычно располагается на лице, шее, в средостении, в области копчика. При пальпации образование плотное, эластичное, смещается по отношению к другим тканям, безболезненное.
Атерома - это киста сальной железы, содержимое которой накапливается медленно. Атеромы могут быть единичными и множественными. Обычно они располагаются поверхностно, плотные, эластичные, безболезненные, часто могут воспаляться.
Аденома развивается из железистой ткани. Аденома может быть в предстательной железе, щитовидной железе, молочной железе, печени, почках, яичниках. Она сохраняет строение той железистой ткани, из которой растет. Аденома часто переходят в злокачественную форму.
Фиброма состоит из волокнистой соединительной ткани с небольшим количеством сосудов и эластических волокон. Если в опухоли присутствуют другие ткани, то образуются фибромиомы, фибролипомы, фиброаденомы.
Липома — доброкачественная опухоль из жировой ткани, имеющая капсулу. Расположена в подкожной жировой клетчатке в виде единичных или множественных узлов. Чаще локализуется на шее, спине, предплечье и передней брюшной стенке.
Хондрома — доброкачественная опухоль хрящевой ткани. Часто развивается вместе с костной тканью и называется остеохондрома.
Ангиома развивается из кровеносных в лимфатических сосудов. Из капиллярных кровеносных сосудов развиваются гемангиомы.
Невринома развивается из нервных волокон, часто сопровождается сильными болями.
Злокачественные опухоли характеризуются инфильтрирующим ростом, то есть они прорастают и разрушают окружающие ткани и органы. Темпы роста опухоли неравномерны, иногда они очень быстро прогрессируют. Клетки злокачественной опухоли распространяются по организму с током крови или лимфы, обусловливая появление метастазов в других органах и тканях. Метастаз по своему строению аналогичен первичной опухоли. Злокачественная опухоль может долгое время маскироваться симптомами хронических заболеваний, на фоне которых она развивается. Часто заболевание начинается симптомами интоксикации: слабость, головокружение, потеря аппетита, потеря веса тела. Может начинаться с появлением болей, сохраняющих постоянный характер и возникающих без причины. Вслед за болями появляются прогрессирующая анемия, нарушение функций многих органов. Если опухоль доступна пальпации, то пальпируется плотное, бугристое, болезненное образование без четких границ, не смещающееся по отношению к другим органам и тканям. Регионарные лимфатические узлы увеличены в размерах и иногда болезненны.
Саркома - злокачественная опухоль, развивающаяся из элементов соединительной ткани, образующей основу всех внутренних органов, кожи, связок, сухожилий, оболочек мышц, нервов, стенок кровеносных в лимфатических сосудов. Заболевают саркомой преимущественно люди молодого возраста. Часто встречается саркома костей — остеосаркома, мышечной ткани — миосаркома, кровеносных сосудов — ангиосаркома, лимфатических узлов — лимфосаркома. Для саркомы, как и для других злокачественных опухолей, характерным является прорастание и уничтожение соседних, окружающих опухоль, тканей. Метастазирование в основном происходит по кровеносному руслу. В начале своего развития саркома, как и рак, не дает симптомов. Признаки заболевания проявляются тогда, когда развитие опухоли отражается на функции органа или опухоль претерпевает какие-либо изменения (распад, некроз), влечет за собой осложнения (кровотечение, нагноение, сдавление или прорастания в соседние органы и ткани). Общие явления и истощение наблюдаются в далеко зашедших стадиях болезни.
Карцинома чаще развивается там, где есть железистая ткань. Она отличается медленным ростом, но бурным развитием метастазов. Метастазы обычно распространяются лимфогенным и гематогенным путем.
Меланома чаще всего развивается на коже и слизистых. Опухоль возникает в молодом возрасте. Локализуется на коже туловища и конечностях, шеи, головы. Меланома может развиться из врожденных или приобретенных невусов. Симптомами малигнизации невуса являются быстрый рост, ассиметричное увеличение, усиление или ослабление пигментации, образование узелков и трещин, кровоточивость из трещин, выпадение волос с поверхности невуса, появление болевых симптомов. Меланома может быть в виде пятна коричневого цвета с черными или розовыми вкраплениями. Меланома дает метастазы лимфогенно и гематогенно.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Онкологи Юсуповской больницы уделяют большое внимание лечению пациентов, страдающим от боли, причиной которой являются злокачественные новообразования. В клинике онкологии работают кандидаты и доктора медицинских наук, врачи высшей категории. Они для лечения пациентов и купирования болевого синдрома используют наиболее эффективные лекарственные препараты, обладающие минимальным спектром побочных эффектов.
Врачи применяют стандарты и протоколы ведущих стран мира, рекомендации Всемирной организации здравоохранения по лечению болевого синдрома в онкологии. Онкологи индивидуально подходят к подбору препаратов и их доз каждому пациенту. Для того чтобы выявить онкологическое заболевание и установить распространённость патологического процесса используют современные методы обследования. Юсуповская больница оснащена новейшим диагностическим оборудованием, позволяющим своевременно выявить злокачественное новообразование. Наиболее сложные диагностические процедуры и анализы пациенты имеют возможность пройти в клиниках-партнёрах. Пациентам, требующим постороннего ухода, оказывают помощь сиделки и медсестры.
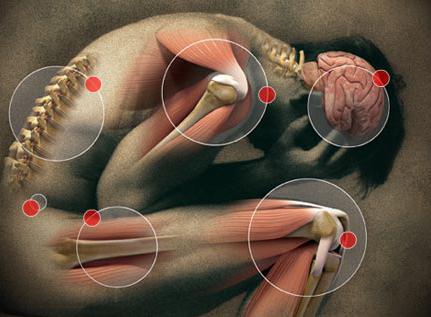
Болевой синдром при онкологических заболеваниях
Болевой синдром у пациентов, страдающих онкологическими заболеваниями, может развиться на любой стадии патологического процесса. Боль бывает острой и хронической. Длительность острой боли – 3 месяца, а о хронической боли врачи говорят, когда она беспокоит пациента больше трёх месяцев. Острая боль – это сигнал тревоги. Она свидетельствует о наличии заболевания. Врачи Юсуповской больницы проводят комплекс диагностических процедур для определения причины болевого синдрома.
Хроническая боль является постоянным патологическим раздражителем. Она нарушает качество жизни пациента. Интенсивность онкологической боли не зависит напрямую от типа или распространённости опухолевого процесса. У некоторых пациентов небольшое новообразование вызывает сильную боль, в то время как многие больные с наличием множественных метастазов боли не ощущают.
В случае онкологического заболевания врачи говорят о болевом синдроме, в котором симптомы являются результатом суммы эпизодов острых болей, превратившихся в хронические. В начале онкологического заболевания боль беспокоит только 10-20% пациентов. Врачи Юсуповской больницы при обращении пациентов с жалобами на постоянную, не снимающуюся анальгетиками боль, проявляют повышенную онкологическую настороженность. Они используют все диагностические методы, позволяющие выяснить причину болевого синдрома.
Довольно часто боль является признаком рецидива опухоли. Болевой синдром сопутствует далеко зашедшим стадиям заболевания. Боль нередко является результатом противораковой терапии, и онкологи Юсуповской больницы купируют её для того, чтобы избежать перехода в хроническую стадию.
Методы обезболивания в онкологии
Врачи индивидуально подбирают обезболивающий препарат, который устраняет или заметно уменьшает боли за 2–3 дня. Они назначают анальгетики таким образом, чтобы пациент получал очередную дозу препарата до прекращения действия предыдущей дозы. Вначале пациент принимает максимально слабо действующую дозу, а затем минимальную сильнодействующую.
При подборе анальгетика и начальной дозы учитывают следующие факторы:
- возраст пациента;
- степень его истощения;
- интенсивность боли;
- ранее применявшиеся обезболивающие средства и их эффективность;
- состояние функции почек, печени, степень усвоения препарата.
Сначала онкологи для снятия болевого синдрома назначают парацетамол, ибупрофен, мелоксикам, диклофенак. Нестероидные противовоспалительные препараты действуют на периферические болевые рецепторы. Иногда пациенты в течение первых дней приёма лекарств чувствуют сонливость и общую усталость. Эти симптомы проходят самостоятельно или после корректировки дозы препарата. Если после приёма таблеток боль не уменьшается, переходят к инъекционному введению обезболивающих лекарств.
Когда нестероидные противовоспалительные препараты становятся неэффективными, к ним подключают слабые опиаты – трамадол и кодеин. Болеутоляющий эффект достигают за счёт воздействия на опиатные рецепторы и замещения эндорфинов. Трамадол назначают в форме таблеток или инъекций. Препарат принимают совместно с нестероидными противовоспалительными средствами, так как трамадол воздействует на центральную нервную систему, а нестероиды – на периферическую нервную систему.
Если пациент испытывает мучительные, непрекращающиеся боли, ему назначают сильные опиаты, ключевым из которых является морфин. Врач может сначала назначить более щадящие лекарственные средства, вызывающие меньшее привыкание. К ним относится бупренорфин, пиритрамид или фентанил. Принимать их начинают с минимальной дозы, которую постепенно увеличивают.
На каждом этапе лечения онкологических больных врачи назначают коанальгетики. Это группа лекарственных средств, обладающих, кроме основного действия, эффектами, за счет которых они могут уменьшать боли: кортикостероиды, трициклические антидепрессанты, антиэпилептические препараты.
Кортикостероиды включают почти во все химиотерапевтические протоколы. Их применяют для симптоматического лечения за счёт мощного противовоспалительного, противоотёчного и кальцийснижающего действия. Кортикостероидные препараты снижают внутричерепное давление и компрессию спинного мозга. Их назначают в комбинации с обезболивающими препаратами при поражении опухолью нервных сплетений и костных метастазах.
В лечении нейрогенных болей у онкологических больных часто используют трициклические антидепрессанты. Они усиливают действие опиоидов, оказывают прямое обезболивающее действие, улучшают настроение независимо от анальгезирующего эффекта. Препаратом выбора является амитриптилин. В комбинации с морфином он эффективен при онкологической боли.
При сильных, стреляющих неврогенных болях применяют антиэпилептические препараты. Пациенты хорошо переносят карбамазепин в сочетании с антидепрессантами. При появлении побочных эффектов (сонливости, сухости во рту, гипотензии, запоров) врачи корригируют дозу препарата.
Если приём таблеток и инъекции обезболивающих препаратов не снимают боль, онкологическим больным лекарство вводят в эпидуральное пространство. Врачи также используют нейролизис – процесс разрушения болевого нервного пути. Анальгетик вводят через желудочно-кишечный тракт под ультразвуковым эндоскопическим контролем. Такие методы местного обезболивания применяют при злокачественных новообразованиях поджелудочной железы. У 90% пациентов обезболивающий эффект сохраняется больше месяца, в то время как наркотические анальгетики классическим способом пришлось бы вводить постоянно.
Миофасциальный болевой синдром выражается в спазме мышц и появлении в напряженных мышцах болезненных уплотнений, которые называются триггерными точками. Они болезненны при нажатии. После инъекции обезболивающего препарата в триггерную зону проходит боль и улучшается подвижность участка тела.
Вегетативные блокады предполагают введение препарата в место проекции нерва, который связан с поражённым органом. Процедуру проводят раз в год, раз в полгода или каждую неделю. После неё отмечается минимальное количество негативных последствий.
Хронический болевой синдром в онкологии
Хронический болевой синдром – это самостоятельное заболевание. Он не исполняет защитной функции. Хроническая боль ведёт к дезадаптации, ненормальному восприятию болевых импульсов и сопровождается различными нарушениями функций центральной нервной системы. Клиническая картина зависит от расположения очага поражения, конституции и психики пациента, индивидуального порога болевой чувствительности.
Основная причина возникновения хронического болевого синдрома – длительно существующая постоянная боль, вызывающая дисбаланс в работе периферической и центральной нервной системы. Болевые раздражители постоянно стимулируют спинной и головной мозга. Боль продолжается даже после устранения её причины.
Боль, вызванная опухолевым процессом, имеет свою специфику. Раковые клетки быстро растут, сдавливают прилежащие здоровые ткани или периферические и центральные структуры нервной системы. В процессе роста и развития опухоль выделяет специфические вещества, которые возбуждают или повышают восприимчивость периферических рецепторов и нервных волокон к раздражителям. Опухолевые клетки вырабатывают протеолитические ферменты. Они постоянно возбуждают и дестабилизируют сенсорную симпатическую иннервацию. Это приводит к нейропатической боли.
Хроническую боль вызывают метастазы опухоли. Ноцицептивная висцеральная боль возникает при повреждении органов, иннервируемых симпатической нервной системой. Помощь онкологическим больным, страдающим хронической болью, в Юсуповской больнице оказывают специалисты отделения паллиативной помощи. Опытные медицинские сёстры знают особенности течения опухолевого процесса. Они помогают пациентам справиться с болью.
Выбор конкретного метода обезболивания при раке зависит от многих факторов. Запишитесь на приём к онкологу по телефону. Врачи Юсуповской больницы индивидуально подберут схему обезболивания.
Читайте также:

