Синдром верхней полой вены при раке легкого прогноз

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Синдром верхней полой вены (СВПВ) - веноокклюзионное заболевание, которое приводит к клинически значимому нарушению венозного оттока из бассейна верхней полой вены.
Что вызывает синдром верхней полой вены?
78-97% случаев СВПВ взрослых обусловлены онкологическими заболеваниями. При этом около половины больных с СВПВ страдают раком легкого, а до 20% - неходжкинскими лимфомами. Несколько реже синдром верхней полой вены возникает при метастатическом раке молочной железы, еще реже при других злокачественных новообразованиях, поражающих средостение и лёгкие (при лимфоме Ходжкина, тимоме или герминогенных опухолях СВПВ развивается менее чем в 2% случаев).
Причины развития СВПВ - компрессия верхней полой вены, опухолевая инвазия, тромбоз или склеротическое изменение этого сосуда.
Синдром верхней полой вены неопухолевой этиологии встречают при:
- загрудинном зобе,
- гнойном медиастините,
- саркоидозе,
- силикозах,
- констриктивном перикардите,
- постлучевом фиброзе,
- тератоме средостения,
- идиопатическом медиастинальном фиброзе,
- любом заболевании возможно развитие СВПВ как результат тромбоза и склероза вены при длительном стоянии катетера в верхней полой вене.
У детей причина синдрома верхней полой вены - длительная катетеризация верхней полой вены, а около 70% случаев СВПВ, связанных со злокачественными новообразованиями, обусловлены диффузной крупноклеточной или лимфобластной лимфомами.
Симптомы синдрома верхней полой вены
Клинические симптомы и тяжесть синдрома верхней полой вены зависят от скорости нарастания и локализации обструкции, выраженности тромбоза и адекватности коллатерального кровотока. Обычно синдром развивается постепенно, в течение нескольких недель, при этом коллатеральный кровоток осуществляется через v azygos и вены передней грудной клетки в нижнюю полую вену СВПВ имеет специфический и ранние симптомы.
Специфический признак СВПВ - увеличение венозного давления в системе верхней полой вены (голова, шея, верхняя половина туловища и руки) выше 200 см. вод. ст.
Симптомы усиливаются в положении лежа и при наклонах.
При значительном нарушении оттока из вен головы возможны тромбоз сагит-тального синуса и отёк головного мозга.
В редких случаях быстрого развития обструкции верхней полой вены повышение венозного давления приводит к увеличению ВЧД, отёку головного мозга, тромбозу сосудов головного мозга или геморрагическому инсульту.
Диагностика синдрома верхней полой вены
Дополнительное инструментальное обследование проводят для уточнения локализации и характера обструкции верхней полой вены. Наиболее информативна КТ и ангиография, по результатам которых можно судить о локализации, протяжённости и характере обструкции вены (тромбоз или сдавление вены извне), коллатеральном кровотоке, а также получить детальное представление об опухоли и ее отношении к другим структурам средостения и грудной клетки. Уточнение локализации опухоли в результате КТ позволяет провести чрескожную трансторакальную биопсию (она более безопасна, чем открытая биопсия или медиастиноскопия) с последующей морфологической верификацией опухоли.

[1], [2], [3], [4], [5], [6], [7], [8], [9]
Лечение синдрома верхней полой вены
Общие лечебные мероприятия при синдроме верхней полой вены включают в себя постоянную ингаляцию кислорода, назначение седативных препаратов, которые снижают СВ и давление в системе верхней полой вены, обеспечивая улучшение состояния большинства пациентов, постельный режим (головной конец кровати больного должен быть приподнят).
Экстренное лечение показано при тяжелом течении синдрома верхней полой вены с развитием отека головного мозга, проводят баллонную дилатацию окклюзированного отдела вены и его стентирование. При успешном проведении операции наблюдают немедленное облегчение симптомов СВПВ любой этиологии, улучшается качество жизни и обеспечивается возможность дополнительного обследования, уточнения нозологии, морфологической верификации, адекватного специфического лечения (противоопухолевой терапии, хирургического лечения и т. п.). Показание к экстренному симптоматическому облучению области опухолевой обструкции верхней полой вены ограничено тяжелым СВПВ, который сопровождается обструкцией дыхательных путей, компрессией спинного мозга либо быстрым повышением ВЧД при технической невозможности баллонной ангиопластики.
В зависимости от причины развития синдрома верхней полой вены тактика лечения различна.
- Если причина СВПВ - склероз вены вследствие длительного стояния катетера, проводят баллонную дилатацию окклюзированного отдела (иногда с последующим стентированием). У пациентов с онкологической этиологией СВПВ стент остаётся пожизненно.
- При окклюзионном тромбозе и отсутствии противопоказаний эффективен системный тромболизис (стрептокиназа 1,5 млн ЕД в/в в течение часа) с последующим введением прямых антикоагулянтов (гепарин натрия 5000 ЕД 4 раза в сутки в течение недели).
- При опухолевой этиологии СВПВ стойкого улучшения можно ожидать только от специфического противоопухолевого лечения, прогноз прямо зависит от прогноза онкологического заболевания. Мелкоклеточный рак легкого и неходжкинские лимфомы, две самые частые онкологические причины СВПВ, чувствительны к химиотерапии и потенциально излечимы. При этих заболеваниях разрешения симптомов СВПВ можно ожидать в течение ближайших 1-2 нед после начала противоопухолевой терапии. Синдром рецидивирует в последующем у 25% пациентов. При крупноклеточных лимфомах и значительной опухолевой массе клеток, локализованной в средостении, обычно прибегают к комбинированному химиолучевому лечению. Облучение органов средостения показано при большинстве опухолей, нечувствительных к химиотерапии, либо при неустановленной морфологической структуре опухоли. Облегчение симптомов синдрома верхней полой вены наступает в течение 1-3 нед после начала лучевого лечения.
Пациент жалуется на головные боли и шум в голове, что объясняется отёком. Давление в головном мозге у ранее здорового человека должно оставаться в норме, за этим следит специфический гематоэнцефалический барьер (ГЭБ). У пожилых людей, а также при сопутствующих сердечно-сосудистых заболеваниях и диабете функция ГЭБ страдает, поэтому внутричерепное давление может повыситься. Проявляется это и скачками артериального давления — кризами, и потерей сознания, и сонливостью, и судорогами.
Симптомы синдрома верхней полой вены
В зависимости от причины синдрома, симптоматика может развиваться медленно или быстро. Быстро — при агрессивных опухолях, таких как злокачественная лимфома и мелкоклеточный рак лёгкого. Постепенно проявляются клинические признаки при метастазах в лимфатические узлы рака и венозный тромбоз. Выраженность признаков синдрома верхней полой вены зависит от уровня, на котором частично перекрывается вена и степени сужения её просвета.
При любой скорости развития синдрома верхней полой вены наступает тот момент, когда без экстренной медицинской помощи обойтись невозможно.
До середины прошлого века синдром верхней полой вены (СВПВ), а если быть точным, то синдром её сдавления, вызывал только третичный сифилис, когда гуммы разрушали стенку грудной аорты с формированием аневризматических мешков, сдавливавших органы средостения и верхнюю полую вену в том числе. Третичный сифилис искоренили антибиотиками, но с начала ХХ века распространилось курение, а с ним и тысячекратно выросла заболеваемость раком лёгкого, который и стал основной причиной неотложного состояния, вызванного нарушением кровообращения очень крупной вены и впадающих в неё сосудов.
Сколько людей ежегодно настигает СВПВ, точно неизвестно, медицинская статистика учитывает только этиологическую причину — рак лёгкого, но не его осложнения, тем не менее, в последние годы пациенты с СВПВ всё чаще попадают в онкологическую реанимацию по причине критичной для жизни тяжести состояния. Большинство всех диагностированных СВПВ обусловлены распространённым раком лёгкого, причём восемь случаев из десяти вызваны опухолью правого лёгкого. Если разбираться с морфологией, то преимущественно венозный синдром инициирует мелкоклеточный рак лёгкого, реже плоскоклеточный, и совсем редко аденокарцинома. Два последних относят к немелкоклеточному раку лёгкого.
На втором месте по частоте индукции СВПВ стоят онкогематологические заболевания — высокозлокачественные лимфомы или лимфосаркомы, поражающие переднее средостение, чаще лимфобластные и диффузные крупноклеточные. Как правило, это очень агрессивные, растущие буквально за несколько дней опухоли. Синдром развивается при метастазах в лимфоузлах средостения любого рака, но чаще это органы, лимфоколлекторы которых находятся в средостенной клетчатке: молочная железа, пищевод и желудок. Метастазы герминогенных опухолей яичка распространяются от забрюшинных до надключичных зон преимущественно по лимфатическим путям, но на их долю приходится немного случаев СВПВ.
Почему так происходит?
Полые вены впадают в правые отделы сердца: предсердие и желудочек. При расслаблении правого предсердия в него под небольшим давлением подаётся почти бескислородная венозная кровь. Из предсердия кровь идёт в правый желудочек, откуда она выжмется в лёгочную артерию, чтобы в альвеолах лёгких насытиться кислородом и по лёгочным венам вернуться в сердце, но в левые отделы, которые через аорту погонят обогащённую кислородом питательную жидкость ко всем органам.
Верхняя полая вена тонкостенная, её мышечная оболочка — одно название, венозная кровь от головы и шеи идёт практически под давлением силы тяжести, движению помогают развитые мышцы рук и плечевого пояса. Рядом с веной в средостении проходят мощная аорта, где огромное давление крови, состоящие из хрящевых колец трахея и бронхи, и стелются цепочки лимфатических узлов, откачивающие лимфу от лёгких и других ближайших органов. Вот эти цепочки и создают проблемы, когда в них развиваются метастазы. Если аорта может противостоять сдавлению извне, то верхняя полая вена легко спадается, и не выполняет своей основной функции.
Вторичные раковые образования в лимфатических узлах деформируют их и увеличивают в размерах, что способно нарушить проходимость вены. Через стенку вены прорастает опухоль средостения, что характерно для крайне агрессивных злокачественных лимфом и мелкоклеточного рака лёгкого. К опухолевому поражению может присоединиться венозный тромбоз, который возникает даже без опухолевого поражения средостения. К примеру, чрезвычайно способствуют повышенной свёртываемости крови злокачественные опухоли желудочно-кишечного тракта и рак яичников. Всё это — опухоль, тромб, метастазы в лимфатических узлах нарушают отток крови, вызывая венозный застой с отёком.
Диагностика синдрома верхней полой вены
С одной стороны диагностика синдрома верхней полой вены проста: внешний вид настолько специфичен, что диагноз ставится сразу, и на первый взгляд совершенно достаточно взглянуть на больного. Если больной имеет анамнез — историю онкогематологического или онкологического заболевания, когда есть данные гистологического исследования. Тогда ограничиваются констатацией всех зон опухолевого поражения и приступают к терапии. Но в половине случаев синдром верхней полой вены развивается в дебюте заболевания, то есть СПВП — первый и единственный явный признак злокачественной опухоли.
Необходимо выяснить, чем вызван синдром, и только тогда его лечить. О наличии злокачественной опухоли говорит морфологическое исследование кусочка опухоли, химиотерапия и лучевая терапия проводятся только при наличии морфологического подтверждения рака. Исключения из этого незыблемого правила есть и тяжёлые проявления синдрома верхней полой вены в их числе, тогда лечение проводится по жизненным показаниям до получения клеточного анализа. Тем не менее, в специализированных клиниках сегодня есть возможность срочно верифицировать — получить морфологическое подтверждение рака.
Всегда выполняется рентгенография органов грудной клетки с послойной томографией средостения, но лучше сделать компьютерную томографию. Исследования помогают сориентироваться с последующей диагностикой — где делать пункцию или брать биопсию. При подозрении на рак лёгкого выполняется исследование мокроты на клетки рака, биопсия при бронхоскопии, возможна пункционная биопсия средостенного лимфатического узла, эндоскопическое исследование средостения, при подозрении на злокачественную лимфому берут пункцию из подвздошной кости или грудины.
Получение гистологического материала начинают с простой диагностической методики, при неудаче обращаются к более сложной. Просто разобраться с диагнозом, если есть другие визуальные опухоли или увеличенные периферические лимфоузлы, откуда можно взять клетки для микроскопического исследования. Без понимания, какой злокачественный процесс вызвал синдром сдавления верхней полой вены невозможно подобрать оптимальное лечение, хотя в крайне тяжёлых случаях, когда под угрозой жизнь и промедление смерти подобно, вводят химиопрепараты широкого спектра, действующие на все возможные причины СВПВ.
Лечение синдрома верхней полой вены
Если СВПВ — первое проявление злокачественной опухоли, то перспективы терапии весьма неплохие, потому что высоко агрессивные мелкоклеточный рак лёгкого, злокачественная лимфома и герминогенные опухоли яичка потенциально излечимые заболевания, очень хорошо отвечающие на первую химиотерапию. В этом случае эффект первого введения цитостатика чудесным образом возвращает пациенту лицо, поскольку буквально за пару часов уходят тягостные проявления болезни.
При истории онкологического заболевания, когда уже пройдены и операция, и лучевая терапия на первичную опухоль, и несколько курсов химиотерапии по поводу метастазов, а СВПВ обусловлен дальнейшим прогрессированием рака, нет перспектив на излечение, но улучшить качество жизни и продлить её тоже возможно. Специализированная онкологическая реанимация обеспечит максимально возможное поступление воздуха в лёгкие, избавит от избыточной жидкости, снизит отёчность головного мозга, предупредит развитие судорог, минимизирует воздействие венозного застоя на сердце и в некоторых случаях уменьшит сдавление верхней полой вены подключением лучевой терапии на очаг в средостении.
При синдроме верхней полой вены у первичного онкологического больного успех обязателен, и даже при длительной истории рака успех возможен, надо только попасть туда, где не только знают, но и имеют возможность оказать квалифицированную экстренную и обязательно онкологическую помощь. Реанимационная служба Европейской клиники удовлетворяет этим высоким требованиям и готова спасать в любое время.
Рак легкого — самая частая причина синдрома верхней полой вены.
Этот синдром возникает вследствие прорастания или сдавления вены опухолью или лимфатическими узлами и зачастую сопровождается внутрисосудистым тромбозом.
К моменту постановки диагноза синдром наблюдают приблизительно у 10% пациентов с мелкоклеточным и 2% — немелкоклеточным раком легкого.
Наличие синдрома верхней полой вены служит неблагоприятным прогностическим признаком, особенно при немелкоклеточном раке легкого, при котором этот синдром выступает маркером далеко зашедшего процесса.
Проявления синдрома верхней полой вены обусловлены нарушением венозного оттока от верхней половины туловища.
• Отек, расширение вен и цианоз (плетора) лица, шеи и грудной клетки.
• Головная боль.
• Одышка, гипоксия, отек легкого.
• Отек гортани со стридором.
• Симптомы усиливаются при наклоне туловища вперед, подъеме рук над головой и в положении лежа.
• Симптомы первичной опухоли легкого или средостения (кашель, осиплость голоса, дисфагия).
Тяжесть состояния определена скоростью и уровнем (чем ниже, тем тяжелее) венозной окклюзии. Хроническое сдавле-ние приводит к развитию коллатерального венозного оттока, в связи с чем у некоторых пациентов симптомы могут быть выражены минимально.
При раке легкого сдавление верхней полой вены обычно быстро прогрессирует, в течение нескольких недель приводя к развернутой клинической картине.
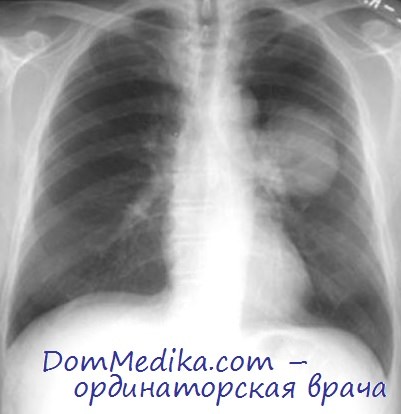
Злокачественные новообразования обусловливают 90% случаев синдрома верхней полой вены, причем большинство из них составляют мелкоклеточный рак легкого и неходжкинские лимфомы. Более редкие причины — метастатическое поражение и первичные опухоли средостения. К синдрому верхней полой вены могут также приводить распространяющийся по центральным венам тромб и электроды кардиостимулятора.
Выделяют также много других неопухолевых сосудистых, инфекционных и воспалительных причин синдрома.
При рентгенографии органов грудной клетки можно определить расширение тени средостения, плевральный выпот или отчетливые признаки первичной опухоли. Патологические изменения обнаруживают в 85% случаев.
КТ органов грудной клетки поможет подтвердить наличие образования в средостении или другой процесс, вызвавший синдром верхней полой вены, а также определить стадию процесса, наличие внутрисосудистого тромбоза, степень и уровень венозных коллатералей.
Морфологический диагноз устанавливают, получая материал минимально инвазивным методом под контролем лучевых методов исследования.
В первую очередь усадить пациента, обеспечить ингаляции кислорода и аналгезию. При наличии отека легких проводят соответствующее лечение. Собственно противоопухолевое лечение зависит от гистологического типа, стадии опухоли и общего состояния пациента. Проведение лучевой терапии до получения результатов гистологического исследования может поставить под сомнение точность морфологического диагноза и последующий выбор оптимальной тактики лечения. Точно так же глюкокортикоиды могут повлиять на гистологическую картину при лимфоме, поэтому их назначение следует избегать при подозрении на этот вариант опухолевого процесса до тех пор, пока он не будет подтвержден. Химиотерапия приводит к купированию синдрома верхней полой вены у 77% пациентов с мелкоклеточным раком легкого и у 60-65% пациентов с немелкоклеточным раком. Комбинированное лечение вызывает аналогичный эффект. Частота регресса синдрома верхней полой вены составляет при этих двух подходах 17 и 19% соответственно. Купирование симптомов наступает на 7-21 день от начала специфического лечения.
Стентирование выполняют под рентгенологическим контролем. Оно позволяет достичь купирования головной боли и отека лица в течение 24 ч и облегчения остальных симптомов в течение 3 сут.
Стентирование не мешает дальнейшему проведению гистологического исследования или последующей химио- или лучевой терапии и может быть выполнено при полной окклюзии верхней полой вены опухолью или тромбом. При раке легкого улучшение наступает в 95% случаев, полное купирование симптомов — в 11% случаев, что сопоставимо с химио- и лучевой терапией. При окклюзии стента может быть выполнено повторное стентирование. Смещение стента, повреждение сосудистой стенки и кровотечение — нечасто возникающие осложнения. В настоящее время получены данные в пользу наметившейся тенденции в первоочередном проведении стентирования, особенно у пациентов с немелкоклеточным раком легкого.
Антикоагулянтная терапия вызывает много споров. Некоторые специалисты выступают за профилактическое назначение антикоагулянтных препаратов при развитии синдрома верхней полой вены и зачастую применяют низкие дозы варфарина с поддержанием международного нормализованного отношения в пределах 1,6. Такая тактика не находит обоснования в данных клинических исследований и несет некоторое увеличение риска внутричерепного кровоизлияния.
Глюкокортикоиды часто используют у пациентов с синдромом верхней полой вены, несмотря на отсутствие доказательств их эффективности. Если принято решение о назначении этой группы препаратов, следует в первую очередь выполнить гистологическое исследование и избегать длительных курсов и высоких доз.
Необходимо получить заключение гистологического исследования и определить стадию процесса до начала противоопухолевой терапии.
Состояние большинства пациентов с синдромом верхней полой вены существенно не ухудшится за время, которое для этого потребуется.
Проявления прогрессирующего рака легких
Вторая группа клинических проявлений рака легкого обусловлена прогрессирующим ростом опухоли с врастанием ее в соседние органы или сдавлением их увеличенными регионарными лимфоузлами, появляется довольно поздно.
Синдром верхней полой вены характерен для рака легкого, опухолей средостения, лимфомы. Синдром обусловлен сдавлением верхней полой вены или обтурацией ее просвета опухолью, расположенной вблизи средостения и верхушки легкого, прорастанием ее в средостение или метастазами в регионарные лимфоузлы. Коллатеральный кровоток развивается быстро.
Клинические проявления синдрома верхней полой вены:
- кашель,
- ощущение недостатка воздуха (одышка смешанного характера),
- боли в грудной клетке,
- отечность лица и верхней половины туловища,
- набухание яремных вен,
- расширение поверхностных вен грудной клетки, головы, подъязычной области.
Основное серьезное осложнение — нарушение проходимости ВДП при сдавлении их опухолью. Оно манифестирует возникновением одышки инспираторного характера (стридорозного дыхания), нарастающей в интенсивности вплоть до стридора.
Синдром Горнера - обусловлен сдавлением опухолью шейного симпатического узла.
Клинически он проявляется тем, что на стороне поражения определяется:
- повышение кожной температуры и сухость кожи лица и шеи,
- расширение сосудов головы,
- западение глазного яблока,
- сужение зрачка,
- сужение глазной щели в результате пареза верхнего века.
Синдром сдавления сосудов и органов средостения возникает либо при обширном метастатическом поражении лимфоузлов средостения (чаще), либо при большой опухоли, расположенной в корне легкого и сдавливающей органы средостения.
Первые признаки синдрома - разнообразные ощущения за грудиной и в голове, от болей до тяжести и распирания, одышка, иногда - осиплость голоса.
Позднее присоединяются синдром верхней полой вены, и синдром сдавления наружных нервных стволов, который проявляется интенсивными болями в руке и грудной клетке. Появляются и нарастают симптомы, обусловленные компрессией органов средостения (одышка, дисфагия).
При объективном исследовании определяется цианоз лица, отек шеи, расширение поверхностных вен передней стенки грудной клетки, увеличение надключичных лимфоузлов за счет их метастатического поражения. В тяжелых случаях отечность лица и шеи, односторонняя отечность соответствующей половины грудной стенки, верхней конечности, расширение подкожной венозной сети передней поверхности грудной стенки появляются внезапно. Однако тромбозы подключичной и яремной вены возникают редко. В отличие от синдрома Панкоста клиническая симптоматика чаще развертывается справа.На более поздних стадиях развития рака легкого вследствие сдавления подключичных сосудов может появиться отек руки на стороне поражения, изменение пульса.
Симптомы, обусловленные прорывом субплеврально расположенной опухоли или карциноматозом плевры :
- выпот в плевральную полость серозного, геморрагического или гнойного характера, часто осумкованный или интерлобарный;
- спонтанный пневмоторакс.
Симптомы, обусловленные врастанием опухоли в пищевод и его стенозированием увеличенными лимфоузлами. Эти процессы приводят к появлению дисфагии и бронхоэзофагеальных свищей.
Сдавление или метастатическая инфильтрация нервных стволов на стороне поражения опухолью или метастатически измененными (увеличенными) лимфоузлами средостения на противоположной стороне манифестируют:
- при вовлечении возвратного нерва - афонией;
- при вовлечении возвратного нерва - пептической язвой желудка, метеоризмом, гастрогенной кишечной непроходимостью (илеусом);
- при вовлечении диафрагмального нерва - мучительной, длительно существующей икотой, болями в плечевом суставе на стороне поражения, релаксацией диафрагмы на стороне поражения; иногда, в результате сдавления диафрагмального нерва, развиваются симптомы паралича диафрагмы.
Прорастание опухоли (обычно сегментарного бронха) в перикард или заднюю стенку правого предсердия проявляется: — болями в прекардиальной области;
- перикардитом,
- кровоизлиянием в перикард,
- тампонадой сердца.
Прорыв опухоли нижней доли правого легкого в диафрагму и/или в брюшную полость обуславливает:
- боли в верхней половине живота,
- мучительную, длительно существующую икоту,
- возникновение абсцесса печени,
- развитие перитонита.
Третьей группой симптомов проявляется экстраторакальное метастазирование рака легкого .Частые и ранние метастазы рака легкого могут резко изменить клиническую картину, и без того пеструю от собственно легочных симптомов. В результате в 28,8% случаев метастазы рака легкого часто остаются нераспознанными.
По частоте поражения метастазами при раке легкого пораженные органы располагаются следующим образом: печень, поджелудочная железа, кости, надпочечник, почки и.т.д.
Четвертую группу проявлений рака легкого составляют экстрапульмональные симптомы, которыми проявляются нарушения общего обмена веществ и хроническая интоксикация.
Эта внелегочная симптоматика является поздней и прогностически неблагоприятной.
- Клиническая характеристика этой группа симптомов.
- Общая слабость, утомляемость, снижение работоспособности.
- Похудание вплоть до кахексии.
- Рецидивирующие мигрирующие тромбофлебиты и флебо-тромбозы, которые являются одним из ранних признаков ракового поражения любой локализации, в том числе и рака легкого.
- Поражение костей и суставов в виде генерализованной остео-трофической артропатии, системных оссифицирующих периостозов. Они проявляются болезненностью в костях, болезненностью и ограничением подвижности в суставах, их припухлостью, гипертрофией подкожной клетчатки.
- Синдром Кушинга.
- Гиперкальциемия.
- Повышенная выработка антидиуретического гормона.
- Миастенический синдром, миопатии, полимиозит (по типу дерматомиозита).
- Нарушения гемопоэза (гемолитическая анемия, геморрагическая пурпура).
- Кортико-мозжечковая дегенерация, психоз.
+7 (925) 66-44-315 - бесплатная консультация по лечению в Москве и за рубежом
Синдром верхней полой вены – группа симптомов, вызванных обструкцией верхней полой вены (сосуд, несущий кровь к сердцу).

Он первоначально описывался как вторичный по отношению к инфекции. Диагностика включает исследования изображений, тканей.

Обструкция верхней полой вены
Причина
Раковые опухоли, которые сдавливают верхнюю полую вену;
- Инфекции, такие как сифилис, туберкулез;
- Тромбоз в СВК.
Первоначально синдром описывался как вторичный по отношению к инфекции, такой как туберкулез или сифилитическая аневризма аорты. В настоящее время он обычно обусловлен раком или тромботическими явлениями.

Большинство симптомов связаны с запущенными злокачественными заболеваниями, которые вызывают инвазию венозной интимы или эффект внешней массы. Новообразования легких, молочных желез, средостения являются частыми причинами расстройства. Наиболее распространенной причиной является аденокарцинома легкого (Таблица 1).
Общие причины синдрома верхней полой вены, таблица 1
| Злокачественная (> 85%) | Доброкачественные (3% – 15%) |
| Рак легких; | Постоянные катетеры; |
| Лимфома; | Тимома; |
| Рак молочной железы; | Кистозная гигрома; |
| Туберкулез; | |
| Гистоплазмоз; | |
| Зоб щитовидной железы; | |
| Аневризма аорты. |
Тромботические причины увеличиваются из-за использования кардиостимуляторов, центральных венозных катетеров для лечения. Появляется вторично по отношению к эндокардиальным, кардиостимуляторным отведениям, к диализным катетерам.
Последнее усугубляется размещением артериовенозного трансплантата верхней конечности. Частое использование центральных венозных канюляций, диализных катетеров приводит к усилению венозного тромбоза с синдромом верхней полой вены и подключичной обструкцией.
Другие причины включают псевдоаневризму аорты, компрессионную медиастинальную гематому.

Симптомы
Синдром вызван постепенным сжатием верхней полой вены, что приводит к отеку и ретроградному кровотоку. Может быть более интенсивнее в случаях тромбоза.
Симптомы включают кашель, одышку, дисфагию, отек, изменение цвета шеи, лица, верхних конечностей. Часто коллатеральное венозное кровообращение вызывает растяжение поверхностных вен грудной клетки.
Одышка является наиболее распространенным симптомом, сопровождающимся отеком лица или рук. Ниже приведены частые симптомы:
- Затрудненное, сбивчивое дыхание;
- Головная боль;
- Отек лица;
- Расширение вен в области шеи, верхней части груди, рук;
- Отек верхних конечностей;
- Головокружение;
- Кашель;
- Одышка;
- Отек шеи, называемый воротником Стокса;
- Признак Пембертона.
Обычно проявляется постепенно с увеличением симптомов, по мере увеличения размера злокачественных новообразований или инвазивности.
Хотя синдром является клиническим диагнозом, для подтверждения используются обычная рентгенография, компьютерная томография (КТ), венография.

Диагностика
Основными методами диагностики являются рентгенография грудной клетки (CXR), компьютерная томография, трансбронхиальная аспирация при бронхоскопии, медиастиноскопии . CXRs показывает расширение средостения, основную причину расстройства.
Однако, 16% людей имеют нормальный рентген грудной клетки. КТ необходимо контрастно усилить, сделать на шее, груди, нижней части живота, таза. КТ покажет основную причину и степень, в которой болезнь прогрессировала. Проводятся:
- Рентгенограмма грудной клетки;
- Компьютерная томография;
- Трансбронхиальная аспирация;
- Бронхоскопия, медиастиноскопия.

Лечение
Рекомендуемые методы лечения синдрома верхней полой вены, связанного с раком, включают химиотерапию, облучение для уменьшения опухоли, вызывающей обструкцию. Использование внутривенных стентов становится все более распространенным.
Диагностика тканей (мокрота, цитология, торакоцентез, бронхоскопия, аспирация) часто необходима для принятия решения о лечении. Адъюнктивная терапия включает диуретики, кортикостероиды, тромболитики, антикоагуляцию и повышение высоты верхней части кровати пациента.
При обнаружении тромбоза показан тромболизис и антикоагуляция. Фибринолитическая терапия, эндоваскулярное лечение дают хорошие результаты. Используется катетер-направленная (внутриклотная) инфузионная тромболитическая терапия урокиназой.
В случаях сжатия, выполняются расширения, стентирования. В некоторых случаях показан обход верхней полой вены. Размещение чрескожного стента при злокачественных случаях является простым, безопасным и эффективным методом быстрого снятия синдрома.
Сообщалось об облегчении тяжелых компрессионных симптомов у пациента с запущенной карциномой легкого с использованием трахеальных и SVC стентов.
При карциноме, инфекции используются специфические лекарства или радиация. Пациенты с синдромом верхней полой вены обычно имеют прогрессирующее заболевание. Менее 10% выживают более 30 месяцев после лечения.
Доступны несколько методов лечения, в основном состоящие из тщательной лекарственной терапии и хирургического вмешательства. Глюкокортикоиды (преднизон, метилпреднизолон) уменьшают воспалительный ответ на инвазию опухоли и отек, ее окружающий.
Глюкокортикоиды наиболее полезны, если опухоль реагирует на стероиды, например, лимфома. Диуретики (фуросемид) используются для уменьшения венозного возврата в сердце. Это снимает повышенное давление.

В острых ситуациях эндоваскулярное стентирование у интервенционного рентгенолога обеспечивает облегчение симптомов всего за 12–24 часа с минимальными рисками.
Если пациенту требуется помощь при дыхании, будь то маска, двухуровневое положительное давление (BiPAP), постоянное положительное давление в дыхательных путях (CPAP), механическая вентиляция, следует соблюдать крайнюю осторожность.
Повышенное давление в дыхательных путях будет иметь тенденцию к дальнейшему сжатию уже нарушенной вены, уменьшению венозного возврата, сердечного выброса, церебрального и коронарного кровотока.
Во время эндотрахеальной интубации должно быть разрешено самопроизвольное дыхание, пока седация не позволит разместить трубку ET. По возможности, следует использовать пониженное давление в дыхательных путях.
Прогноз
Симптомы снимаются при лучевой терапии в течение одного месяца лечения. Однако даже после лечения 99% пациентов умирают через два с половиной года. Это относится к раковым причинам расстройства, обнаруженным в 90% случаев. Средний возраст начала заболевания составляет 54 года
Синдром верхней полой вены может привести к образованию варикозного расширения вен пищевода, плеврального выпота. Многочисленные случаи описывают плевральные выпоты в сочетании с расстройством. Эти выпоты происходят в 60% случаев.
Выпоты невелики, обычно занимают менее половины пораженного гемиторакса. Происходят примерно одинаково с обеих сторон. Ранее считалось, что это в основном транссудат, большая серия случаев обнаружила, что 18% выпотов были хилезными, остальная часть была экссудатом. Ни один из выпотов, отобранных в серии, не был транссудатом.
Окклюзионный лимфоток от повышенного гидростатического давления в верхней полой и левой брахиоцефальной вене, способствует развитию желчной плевральной жидкости. Однако патофизиология экссудативных выпотов остается неизвестной.
Многие факторы, включая диурез, легочные эмболии, основное воспалительное или злокачественное состояние, скорее всего, являются причиной.
Хилус, экссудативные плевральные выпоты встречаются у большинства пациентов с синдромом верхней полой вены. Выпоты, как правило, небольшие и разрешаются после исправления основной обструкции
Читайте также:

