Синдром патологических выделений при опухолях включает
Диагностика злокачественных опухолей более сложная. Выделяют 4 основных синдрома:
синдром патологических выделений
синдром нарушения функции органа
синдром малых признаков.
Теперь подробнее о каждом из них.
Опухоль может обнаруживаться непосредственно в зоне расположения как новая, дополнительная ткань — плюс-ткань. Ее легко выявить при поверхностной локализации опухоли (в коже, мышцах), иногда удается прощупать опухоль в брюшной полости.
Плюс-ткань можно определить с помощью специальных методов исследования: эндоскопии, УЗИ, рентгенографии и т.д. При этом можно
увидеть саму опухоль или характерные для плюс-ткани симптомы (дефект наполнения при рентгеновском исследовании желудка с контрастированием сульфатом бария и др.)
Дефект наполнения в кишечнике.
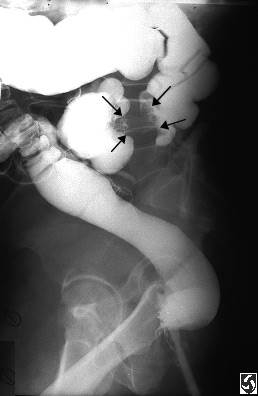
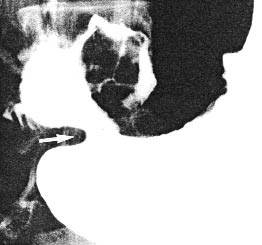
Дефект наполнения в желудке. 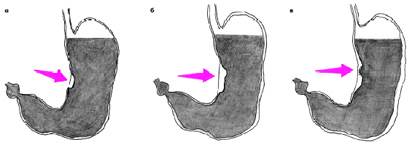
Как формируется дефект наполнения на рентгеновских снимках?
Желудок заполняют рентгеноконтрастной массой (BaSO4),
зона опухоли остается незаполненной.
Cиндром патологических выделений.
Злокачественные опухоли имеют инфильтрирующий рост (то есть прорастают в окружающие ткани). Разрушая кровеносные сосуды, такая опухоль может вызвать:
желудочное кровотечение при раке желудка,
мажущие кровянистые выделения или маточное кровотечение (опухоль матки),
геморрагическое (кровянистое) отделяемое из соска (рак молочной железы),
кровохарканье (рак легких),
геморрагический выпот в плевральной полости (прорастание опухолью плевры, которая выстилает грудную полость изнутри),
гематурию (кровь в моче) при раке почки.
Если вокруг опухоли возникает воспаление или обнаруживается слизеобразующая форма рака, появляются слизистые или слизисто-гнойные выделения (например, при раке ободочной кишки).
Перечисленные симптомы получили общее название синдром патологических выделений. Эти признаки помогают отличать опухоли: если при новообразовании молочной железы есть кровянистые выделения — это злокачественная опухоль.
Cиндром нарушения функции органа.
Проявления этого синдрома разнообразны и зависят от местонахождения опухоли и функции органа:
диспептические расстройства (тошнота, изжога, рвота) при раке желудка
дисфагия (нарушение глотания) при раке пищевода.
Все эти симптомы неспецифичны, но часто встречаются у онкобольных.
Cиндром малых признаков.
Больные со злокачественными новообразованиями часто предъявляют, казалось бы, не совсем объяснимые жалобы:
необъяснимое увеличение температуры тела
плохой аппетит (характерно отвращение к мясной пище, особенно при раке желудка)
повышение СОЭ (скорость оседания эритроцитов в общем анализе крови).
Иногда этот синдром появляется рано, являясь единственным проявлением злокачественной опухоли. Иногда же он обнаруживается позже в виде раковой интоксикации. Такие больные имеют характерный “онкологический” вид: пониженного питания (то есть худые), тургор тканей снижен, кожа бледная с иктеричным (желтушным) оттенком, ввалившиеся глаза. Подобный внешний вид больного свидетельствует о наличии запущенного онкологического процесса.
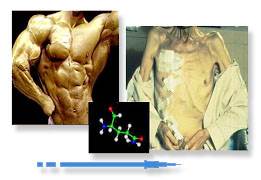
Так выглядит кахексия.
Клинические отличия доброкачественной и злокачественной опухоли
| Характеристика | Доброкачественная опухоль | Злокачественная опухоль |
| Рост | медленный | быстрый |
| Поверхность | гладкая | бугристая |
| Граница | четкая | нечеткая |
| Консистенция | Мягкоэластичная и плотноэластичная | каменистой плотности |
| Подвижность | сохраненна | может отсутствовать |
| Связь с кожей | отсутствует | определяется |
| Нарушение целосности кожи | отсутствует | Могут быть изъязвления |
На рисунке представлены отличия обычной родинки от злокачественной опухоли — меланомы.
При наличии злокачественной опухоли вследствие прорастания ею кровеносных сосудов довольно часто имеют место кровянистые выделения или кровотечения. Так, рак желудка может вызвать желудочное кровотечение, опухоль матки — маточное кровотечение или мажущие кровянистые выделения, при раке молочной железы характерным признаком является серозно-геморрагическое отделяемое из соска, для рака легкого характерно кровохарканье, а при прорастании плевры — образование геморрагического выпота в плевральной полости, при раке прямой кишки возможны прямокишечные кровотечения, при опухоли почки — гематурия. Если вокруг опухоли развивается воспаление или обнаруживается слизеобразующая форма рака, появляются слизистые или слизисто-гнойные выделения (при раке ободочной кишки, например). Подобные симптомы получили общее название синдром патологических выделений..
В) Синдром нарушения функции органа
Само название синдрома говорит о том, что его проявления весьма разнообразны и определяются локализацией опухоли и функцией органа, в котором она находится. Для образований кишечника характерны признаки кишечной непроходимости. Для опухоли желудка — диспепсические расстройства (тошнота, изжога, рвота и пр.).У больных с раком пищевода ведущим симптомом является нарушение акта глотания пищи — дисфагия и т. д.
Г) Синдром малых признаков
Больные со злокачественными новообразованиями часто предъявляют, казалось бы, не совсем объяснимые жалобы. Отмечаются слабость, утомляемость, необъяснимое повышение температуры тела, похудание, плохой аппетит (характерно отвращение к мясной пищи, особенно при раке желудка), анемия, повышение СОЭ. Перечисленные симптомы объединены в синдром малых признаков.
(3) КЛИНИЧЕСКИЕ ОТЛИЧИЯ ДОБРОКАЧЕСТВЕННОЙ И ЗЛОКАЧЕСТВЕННОЙ ОПУХОЛИ
При определении симптома плюс-тканивозникает вопрос, сформирована эта лишняя ткань за счет развития доброкачественной или злокачественной опухоли. Существует ряд отличий в местных изменениях ( statuslocalis ), которые прежде всего имеют значение при доступных для пальпации образованиях (опухоль молочной железы, щитовидной железы, прямой кишки и пр.). Различия в местных проявлениях злокачественных и доброкачественных опухолей представлены в таблице.
| Характеристика | Доброкачественная опухоль | Злокачественная опухоль |
| Рост Поверхность Граница Консистенция Подвижность Связь с кожей Нарушениецелостности кожи Регионарные лимфоузлы | Медленный Гладкая Четкая Мягкоэластичная Сохранена Отсутствует Отсутствует Не изменены | Быстрый Бугристая Нечеткая Каменистой плотности Может отсутствовать Определяется Может быть изъязвление Могут быть увеличены, безболезненные, плотные |
ОБЩИЕ ПРИНЦИПЫ ДИАГНОСТИКИ ЗЛОКАЧЕСТВЕННЫХ НОВООБРАЗОВАНИЙ
Учитывая выраженную зависимость результатов лечения злокачественных опухолей от стадии заболевания, а также довольно высокий риск развития рецидивов и прогрессирования процесса, несмотря на все методы лечения, в диагностике этих процессов следует руководствоваться следующими принципами:
а) Ранняя диагностика
Выяснение клинических симптомов опухоли и применение специальных диагностических методов важны для постановки в кратчайшие сроки диагноза злокачественного новообразования и выбора оптимального пути лечения.
О ранней диагностике говорят в тех случаях, когда диагноз злокачественного новообразования установлен в I клинической стадии заболевания.
При этом подразумевается, что адекватное лечение должно привести к выздоровлению пациента.
Поздняя диагностика (установление диагноза на III—IV стадии онкологического заболевания) свидетельствует о принципиальной невозможности излечения пациента и по существу предопределяет его дальнейшую судьбу.
б) Онкологическая преднастороженность
При обследовании любого пациента и выяснении любых клинических симптомов врач любой специальности должен задавать себе вопрос: а не могут ли эти симптомы быть проявлением злокачественной опухоли? Задав же самому себе этот вопрос, врач должен предпринять все усилия для того, чтобы либо подтвердить, либо исключить возникшие подозрения.
в) Принцип гипердиагностики
При диагностике злокачественных новообразований во всех сомнительных случаях принято выставлять более грозный диагноз и предпринимать более радикальные способы лечения. Так, например, если при обследовании выявлен большой язвенный дефект в слизистой оболочке желудка и применение всех доступных методов исследования не позволяет ответить на вопрос, банальная ли это язва или язвенная форма рака, — считают, что у больного рак, и лечат его как онкологического пациента.
Для ранней диагностики злокачественных заболеваний необходимо проводить профилактическое обследование. Профилактическому обследованию подлежат люди из групп риска. Таковых две:
■ лица, по роду деятельности связанные с воздействием канцерогенных факторов (работа с асбестом, ионизирующим излучением и т. д.),
■ лица с так называемыми предраковыми заболеваниями. Эта группа требует особого внимания.
Предраковыми называют хронические заболевания, на фоне которых резко возрастает частота развития злокачественных опухолей. Так, для молочной железы предраковым заболеванием является дисгормональная мастопатия, для желудка — хроническая язва, полипы, хронический атрофический гастрит, для матки — эрозия и лейкоплакия шейки матки и т. д.Пациенты с предраковыми заболеваниями подлежат диспансерному наблюдению с ежегодным осмотром онколога и проведением специальных исследований (маммография, фиброгастродуоденоскопия и пр.).
СПЕЦИАЛЬНЫЕ МЕТОДЫ ДИАГНОСТИКИ
В диагностике злокачественных новообразований наряду с общепринятыми методами (эндоскопия, рентгенография, ультразвуковое исследование, лабораторные данные) особое, а порой и решающее значение имеют различные виды биопсии с последующим гистологическим исследованием и цитологическое исследование.
При этом обнаружение в препарате злокачественных клеток достоверно подтверждает диагноз, в то время как отрицательный ответ не позволяет его снять — в таких случаях ориентируются на клинические данные и результаты других методов исследования.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ
Лечебная тактика по отношению к доброкачественным и злокачественным опухолям различается, что прежде всего определяется инфильтрирующим ростом и склонностью к рецидивированию и метастазированию последних.
Основным и в подавляющем большинстве случаев единственным способом лечения доброкачественных новообразований является хирургический. Лишь в лечении опухолей гормонозависимых органов вместо или вместе с хирургическим методом применяют гормональную терапию,
(1) ПОКАЗАНИЯ К ОПЕРАЦИИ
При лечении доброкачественных новообразований важным является вопрос о показаниях к операции, так как доброкачественные опухоли, не несущие в себе угрозы жизни пациента, не всегда должны быть обязательно удалены.
При доброкачественных образованиях операция необходима при наличии определенных показаний:
1. Постояннаятравматизация опухоли. Например, опухоль волосистой части головы, повреждаемая при расчесывании; образование на шее в области ворота; опухоль при локализации в области пояса, особенно у мужчин (трение брючным ремнем).
2. Нарушение функции органа. Лейомиома может нарушать эвакуацию из желудка, доброкачественная опухоль бронха может полностью закрыть его просвет, феохоромоцитома за счет выброса катехоламинов приводит к высокой артериальной гипертензии и т. д.
3. До операции нет абсолютной уверенности в том, что опухоль не является злокачественной. В этих случаях операция кроме лечебной функции выполняети роль эксцизионной биопсии. Так, например, при новообразованиях щитовидной и молочной железы больных обязательно оперируют потому, что при такой локализации вопрос о добро- или злокачественности опухоли может быть решен только после срочного гистологического исследования. Результат исследования становится известен хирургам в то время, как пациент еще находится под наркозом на операционном столе, и помогает им выбрать правильные вид и объем операции.
4. Косметические дефекты. Это прежде всего касается опухолей на лице и шее, особенно у женщин, и не требует особых комментариев.
(2) ПРИНЦИПЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
Под хирургическим лечением доброкачественной опухоли понимают полное ее удаление в пределах здоровых тканей. При этом образование должно быть удалено целиком, а не по частям, и вместе с капсулой, если такая имеется. Иссеченное новообразование обязательно подлежит гистологическому исследованию (срочному или плановому). Учитывая то, что после удаления доброкачественной опухоли рецидивы и метастазы неразвиваются, операция полностью излечивает пациента.
Лечение злокачественных опухолей является более сложной задачей. Существуют три способа лечения злокачественных новообразований: хирургический, лучевая терапия и химиотерапия. Приэтом основным, безусловно, является хирургический метод.
(1) ПРИНЦИПЫ ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ
Удаление злокачественного новообразования — наиболее радикальный, а при некоторых локализациях и единственный метод лечения, В отличие от операций при доброкачественных опухолях, здесь недостаточно просто удалить образование. При удалении злокачественного новообразования необходимо соблюдать так называемые онкологические принципы:
■ выполнение разрезов только в пределах заведомо здоровых тканей,
■ избегать механическоготравмирования ткани опухоли,
■ облучение опухоли перед операцией и в раннем послеоперационном периоде.
■ обработка раневой поверхности после удаления опухоли 70° спиртом,
■ внутривенное введение противоопухолевых химиопрепаратов на операционном столе,
■При операции по поводу злокачественного новообразования нужно не только удалить его, но и убрать всю зону, в которой могут находиться отдельные раковые клетки, — лимфатические узлы и окружающую жировую клетчатку.
Радикальные хирургические вмешательства, выполненные с соблюдением всех онкологических принципов, отличаются сложностью, большим объемом и травматичностью.
При раке молочной железы единым блоком удаляют молочную железу, большую грудную мышцу и клетчатку с подмышечными, над- и подключичными лимфатическими узлами.
При злокачественных новообразованиях наряду с радикальными применяются паллиативные и симптоматические хирургические вмешательства. При их выполнении онкологические принципы либо не соблюдаются, либо выполняются не в полном объеме. Подобные вмешательства производятся для улучшения состояния и продления жизни пациента в тех случаях, когда радикальное удаление опухоли невозможно из-за запущенности процесса или тяжелого состояния самого больного.Так, например, при распадающейся кровоточивой опухоли желудка с отдаленными метастазами выполняют паллиативную резекцию желудка, достигая улучшения состояния больного за счет прекращения кровотечений и уменьшения интоксикации.
ОСНОВЫ ЛУЧЕВОЙ ТЕРАПИИ
Применение лучевой энергии для лечения онкологических больных основано на том, что быстро размножающиеся клетки опухоли с большей интенсивностью обменных процессов более чувствительны к воздействию ионизирующего излучения.
Задачей лучевого лечения является уничтожение опухолевого очага с восстановлением на его месте тканей, обладающих нормальными свойствами обмена и роста. При этом действие лучевой энергии, приводящее к необратимому нарушению жизнеспособности клеток опухоли, не должно достигать такой же степени влияния на окружающие ее нормальные ткани и организм больного в целом.
а) Чувствительность опухолей к облучению
Разные виды новообразований по-разному чувствительны к лучевой терапии. Наиболее чувствительны к облучению соединительнотканные опухоли с круглоклеточными структурами: лимфосаркомы, миеломы, эн-дотелиомы. Высокочувствительны отдельные виды эпителиальных новообразований: семинома, хорионэпителиома, лимфоэпителиальные опухоли глоточного кольца. Локальные изменения при таких видах опухолей довольно быстро исчезают под воздействием лучевой терапии, но это, однако, не означает полного излечения, так как указанные новообразования характеризуются высокой способностью к рецидивированию и метастазированию.
В достаточной степени реагируют на облучение рак кожи, рак губы, рак гортани и бронхов, рак пищевода, плоскоклеточный рак шейки матки, Если при этом облучение применяют при небольших размерах опухоли, то с уничтожением первичного очага может быть достигнуто стойкое излечение пациента.
В наименьшей степени подвержены лучевому воздействию различные формы железистого рака (аденокарциномы желудка, почки, поджелудочной железы, кишечника), высокодифференцированные саркомы (фибро-, мио-, остео-, хондросаркомы), а также меланобластомы. В таких случаях облучение может быть лишь вспомогательным способом лечения, дополняющим хирургическое вмешательство.
Дата добавления: 2018-10-27 ; просмотров: 207 ;
Сейчас мы переходим к более "жизненным" проблемам: будем знакомиться с тем, как проявляется опухоль в организме и как ее можно заподозрить. Надеюcь, вы прочитали три предыдущие части цикла. Если же нет, то хотя бы посмотрите отличия доброкачественных и злокачественных опухолей.
Диагностика доброкачественных опухолей строится исключительно на местных симптомах. Больные обращают внимание на появление какого-то образования обычно сами. Доброкачественные опухоли медленно увеличиваются в размерах, не причиняют болей, имеют округлую форму, четкую границу с окружающими тканями, гладкую поверхность. Беспокоит только наличие самого образования.
Изредка появляются признаки нарушения функции органа:
- полип кишки приводит к обтурационной кишечной непроходимости (обтурация = закупорка);
- доброкачественная опухоль головного мозга, сдавливая окружающие отделы, приводит к появлению неврологической симптоматики;
- аденома надпочечников за счет выброса в кровь гормонов приводит к артериальной гипертензии.
Итак, диагностика доброкачественных опухолей особых трудностей не представляет. Сами по себе они не могут угрожать жизни. При некоторых локализациях опухолей нарушается функция органов, но это позволяет довольно быстро обнаружить новообразование.
Диагностика злокачественных опухолей более сложная. Выделяют 4 основных синдрома:
- синдром "плюс-ткань"
- синдром патологических выделений
- синдром нарушения функции органа
- синдром малых признаков.
Теперь подробнее о каждом из них.
-
Cиндром "плюс-ткань".
Опухоль может обнаруживаться непосредственно в зоне расположения как новая, дополнительная ткань — плюс-ткань. Ее легко выявить при поверхностной локализации опухоли (в коже, мышцах), иногда удается прощупать опухоль в брюшной полости.
Плюс-ткань можно определить с помощью специальных методов исследования: эндоскопии, УЗИ, рентгенографии и т.д. При этом можно увидеть саму опухоль или характерные для плюс-ткани симптомы (дефект наполнения при рентгеновском исследовании желудка с контрастированием сульфатом бария и др.)

Дефект наполнения в кишечнике.

Дефект наполнения в желудке.

Как формируется дефект наполнения на рентгеновских снимках?
Желудок заполняют рентгеноконтрастной массой (BaSO4),
зона опухоли остается незаполненной.
Cиндром патологических выделений.
Если вы внимательно читали отличия доброкачественных и злокачественных опухолей, то знаете, что злокачественные опухоли имеют инфильтрирующий рост (то есть прорастают в окружающие ткани). Разрушая кровеносные сосуды, такая опухоль может вызвать:
- желудочное кровотечение при раке желудка,
- мажущие кровянистые выделения или маточное кровотечение (опухоль матки),
- геморрагическое (кровянистое) отделяемое из соска (рак молочной железы),
- кровохарканье (рак легких),
- геморрагический выпот в плевральной полости (прорастание опухолью плевры, которая выстилает грудную полость изнутри),
- гематурию (кровь в моче) при раке почки.
Если вокруг опухоли возникает воспаление или обнаруживается слизеобразующая форма рака, появляются слизистые или слизисто-гнойные выделения (например, при раке ободочной кишки).
Перечисленные симптомы получили общее название синдром патологических выделений. Эти признаки помогают отличать опухоли: если при новообразовании молочной железы есть кровянистые выделения — это злокачественная опухоль. Cиндром нарушения функции органа.
Проявления этого синдрома разнообразны и зависят от местонахождения опухоли и функции органа:
- кишечная непроходимость
- диспептические расстройства (тошнота, изжога, рвота) при раке желудка
- дисфагия (нарушение глотания) при раке пищевода.
Все эти симптомы неспецифичны, но часто встречаются у онкобольных. Cиндром малых признаков.
Больные со злокачественными новообразованиями часто предъявляют, казалось бы, не совсем объяснимые жалобы:
- слабость
- утомляемость
- необъяснимое увеличение температуры тела
- похудание
- плохой аппетит (характерно отвращение к мясной пище, особенно при раке желудка)
- анемия
- повышение СОЭ (скорость оседания эритроцитов в общем анализе крови).
Иногда этот синдром появляется рано, являясь единственным проявлением злокачественной опухоли. Иногда же он обнаруживается позже в виде раковой интоксикации. Такие больные имеют характерный "онкологический" вид: пониженного питания (то есть худые), тургор тканей снижен, кожа бледная с иктеричным (желтушным) оттенком, ввалившиеся глаза. Подобный внешний вид больного свидетельствует о наличии запущенного онкологического процесса.

Так выглядит кахексия.
На рисунке представлены отличия обычной родинки от злокачественной опухоли — меланомы.

Учитывая выраженную зависимость результатов лечения злокачественных опухолей от стадии заболевания (график вы уже могли видеть раньше), высокий риск рецидивов, в диагностике руководствуются следующими принципами:
- ранняя диагностика
- онкологическая настороженность
- гипердиагностика.
- Ранняя диагностика
В онкологии существует понятие о своевременности диагностики. Итак:
ранняя диагностика:
диагноз злокачественного новобразования установлен на стадии рак in situ или в I клинической стадии заболевания (о стадиях я уже писал). Адекватное лечение должно привести к выздоровлению.своевременная диагностика:
диагноз выставлен на II и в некоторых случаях на III стадии процесса. Лечение позволяет полностью излечить пациента от онкологического заболевания, но добиться этого удается только у части больных.поздняя диагностика:
установление диагноза на поздних стадиях — III и IV, когда излечить пациента принципиально невозможно.Ясно, что нужно стараться диагностировать злокачественную опухоль как можно быстрее, так как ранняя диагностика позволяет добиться значительно лучших результатов лечения. Лечение должно быть начато не позднее 2 недель после установления диагноза. Онкологическая преднастороженность
При обследовании любого пациента и выяснении любых клинических симптомов каждый врач должен задавать себе вопрос: а не могут ли эти симптомы быть проявлением злокачественной опухоли? После этого надо предпринять все усилия, чтобы подтвердить или исключить возникшие подозрения.
По моему мнению, такие же вопросы должны задавать себе и пациенты, не пытаясь при этом отложить визит к доктору. Надо помнить: смертность от онкологических заболеваний вышла на второе место. Принцип гипердиагностики
При диагностике злокачественных новообразований во всех сомнительных случаях принято выставлять более грозный диагноз и предпринимать более радикальные методы лечения. Например, если в слизистой желудка выявлен небольшой язвенный дефект, и применение всех доступных методов не позволяет точно решить, обычная ли это язва или же язвенная форма рака, считают, что у больного рак, и лечат его как онкобольного.
Кстати, обнаружение в биоптате (кусочке ткани, взятой у пациента) злокачественных клеток достоверно подтверждает диагноз, в то же время отрицательный ответ не позволяет его снять: бывает, что по ошибке была взята здоровая ткань. В таких случаях ориентируются на клинические данные и результаты других исследований, а также обычно повторяют биопсию (это процесс получения кусочка ткани для исследования из организма пациента).
Для ранней диагностики злокачественных заболеваний (in situ и в I стадии) нужно проводить профилактическое обследование, поскольку на этих стадиях поставить диагноз рака по клинической картине крайне затруднительно.
Обследованию подлежат люди из групп риска:
- люди, по роду деятельности связанные с воздействием канцерогенных факторов (о факторах я уже писал в 1-й части): асбест, ионизирующее излучение и др.
- лица с предраковыми заболеваниями.
Предраковыми называются хронические заболевания, на фоне которых возрастает частота развития опухолей. Например:
- дисгормональная мастопатия (для молочной железы)
- хроническая язва, полипы, хронический атрофический гастрит (для желудка)
- эрозия и лейкоплакия шейки матки.
Все предраковые заболевания (предраки) делятся на облигатные (злокачественная опухоль обязательно возникнет рано или поздно) и факультативные (может развиться, а может и нет). Например, для рака кожи облигатными считаются пигментная ксеродерма, болезнь Педжета, болезнь Боуэна и эритроплазия Кейра. Факультативным предраком являются хронические дерматиты, длительно незаживающие раны и язвы, хронические дистрофические и воспалительные процессы.
Пациенты с предраком подлежат ежегодному осмотру онколога с проведением специальных исследований.
В следующий раз читайте последнюю, пятую, часть цикла, посвященную лечению опухолей.
Развернутая клиническая картина рака толстой кишки проявляется только при длительно существующем онкологическом процессе, когда опухоль достигает значительных размеров, перекрывая часть просвета органа и вызывая прочие нарушения его функций. Именно на этот период, к сожалению, приходится большая часть случаев выявления заболевания. Во многих учебниках принято описывать симптомы колоректального рака, разделенные на группы, которые в медицине принято называть синдромами. Ниже описаны основные синдромы, характерные для рака ободочной и прямой кишки.
Синдром "малых признаков"
Эта группа симптомов не является специфической для колоректального рака, да и в целом для онкологических заболеваний, это просто индикаторные признаки того, что с вашим здоровьем что-то не в порядке. К таким симптомам относятся: слабость, недомогание, снижение аппетита, нарушение сна, раздражительность, неприятный запах изо рта. Очевидно, что при нашем ритме жизни, стрессах, поводами для которых нас в избытке обеспечивают политики всех мастей, любимое руководство на работе, сограждане, когда мы сидим за рулем автомобиля или трясемся в общественном транспорте, потерять сон и аппетит можно и без серьезных проблем со здоровьем. Насторожить нас должно только существенное и немотивированное усиление данных симптомов.
Синдром функциональных признаков без кишечных расстройств
Диспептические явления характерны для рака правого фланга ободочной кишки и обусловлены функциональными нарушениями пораженного ее участка, а также рефлекторными расстройствами функции соседних органов - желудка, желчного пузыря, печени, поджелудочной железы.
Боли также являются одним из наиболее частых признаков рака ободочной кишки. Они нередко носят схваткообразный характер, так как связаны с затруднениями при прохождении каловых масс через участок сужения во время перистальтических волн.
Синдром кишечных расстройств
Клинически этот синдром проявляется в виде запоров, поносов, а также их чередованием. Стойкие запоры связаны с сужением просвета кишки в зоне опухоли. Усиливающийся застой кишечного содержимого приводит к активации процессов гниения и брожения, что сопровождается вздутием кишечника, урчанием в животе. Часто запор сменяется обильным жидким, зловонным стулом. Этот синдром характерен для рака ободочной кишки. Особенно настораживающим симптомом этой группы является именно чередование запоров с поносами.
Синдром нарушения кишечной проходимости
Синдром патологических выделений
Под патологическими выделениями подразумеваются кровь, слизь и гной. Выделение крови – симптом, характерный для левосторонней локализации опухоли, особенно для прямой кишки, часто достаточно ранний. В отличие от геморроидальных кровотечений, для которых характерно выделение алой крови, в виде брызг и следов на туалетной бумаге, кровотечения из опухоли обычно более темного цвета, со сгустками. При расположении опухоли выше, в правых отделах кишки, кровотечения обычно менее заметны.
Наличие в стуле большого количества слизи – симптом, характерный для некоторых слизеобразующих опухолей, например, ворсинчатых, часто также достаточно ранний.
И наконец, гнойные выделения – это признак запущенного ракового процесса, связанный с процессами некроза и распада опухоли.
Хочется еще раз отметить, что медицина – наука очень неточная, поэтому, хотя различия характера геморроидальных кровотечений и кровотечений из опухоли в большинстве случаев имеют место, нередко встречаются и исключения, поэтому при любом виде кровотечений из заднего прохода, даже в виде следов на туалетной бумаге, советуем обращаться к специалисту.
Нарушение общего состояния больных
Читайте также:
- Косаки онодэра и раку ичиджо
- Какие продукты нельзя есть при онкологии гортани
- Единичные обызвествленные кисты в молочной железе
- Ip сервера рак нет
- Балтер алла рак чего у него

