Рубец шейки матки и рак шейки матки
Видео из операционной. Лапароскопическая операция по поводу рака шейки матки
Мой опыт составляет более 400 лапароскопических операций при раке шейки матки с положительными результатами. Ежегодно я провожу мастер-классы для гинекологов и онкологов по проблемам хирургического лечения рака шейки матки.
Рак шейки матки — злокачественное заболевание, возникающее в шейке матки. Различают две его основные разновидности: аденокарцинома и плоскоклеточный рак. В настоящее время, считается доказанной связь заболеваемости вирусом папилломы человека и риском развития рака шейки матки.
По данным ВОЗ в мире выявляется около 500 000 впервые заболевших раком шейки матки.
В настоящее время основной причиной возникновения рака шейки матки является вирус папилломы человека.
Инфекция вызывает нарушение морфологической структуры шейки матки воспалительным процессом, а также угнетение местного и системного иммунитета.
Большую роль играет травма шейки матки при родах, медицинских абортах и внутриматочных оперативных вмешательствах.
Не мало важное значение имеет наследственность.
- Раннее начало половой жизни (до 18 лет)
- Роды в возрасте до 20 лет и после 40 лет
- Неоднократные аборты и травмы шейки матки в анамнезе
- Частая смена половых партнеров
- Наличие папилломавирусной инфекции
- Отсутствие половой гигиены
- Курение
- Отягощенная наследственность
- Иммунодефицитные состояния
- Длительный прием оральных контрацептивов
- Фоновые заболевания: эктопия (псевдоэрозия, эндоцервикоз), лейкоплакия, эритроплакия, полип, остроконечные кондиломы; посттравматические изменения: деформация шейки матки, эктропион, фистулы;
- Предраковый процесс – дисплазия: слабая, умеренная, тяжелая; лейкоплакия с атипией.
- Преинвазивный рак – внутриэпителиальный рак (Ca in situ, внутриэпителиальный рак);
- Микроинвазивный рак;
- Инвазивный рак: плоскоклеточный ороговевающий, плоскоклеточный неороговевающий, аденокарцинома, железисто-плоскоклеточный (мукоэпидермоидный), низкодифференцированный.
N86 Эрозия и эктропион шейки матки
N87 Дисплазия шейки матки N87.0 Слабовыраженная дисплазия шейки матки
N87.1 Умеренная дисплазия шейки матки
N87.2 Резко выраженная дисплазия шейки матки, не классифицированная в других рубриках
N88.0 Лейкоплакия шейки матки
N84.1 Полип шейки матки
D06 Карцинома in situ шейки матки
С53 Злокачественные новообразования шейки матки
Все женщины должны проходить скрининг на рак шейки матки через 3 года после начала половой жизни, но не позже 21 года. Скрининг нужно проводить ежегодно с исследованием мазков из шейки матки.
Начиная с 30-летнего возраста, женщины, имевшие три последовательных отрицательных результата при исследовании мазков из шейки матки, могут проходить скрининг каждые 2-3 года. Женщины с ВПЧ или ослабленной иммунной системой в результате трансплантации, химиотерапии или длительного применения стероидных гормонов, должны продолжить ежегодный скрининг.
Женщины 70 лет и старше, с тремя и более нормальными результатами исследования мазков из шейки матки за последние 10 лет, могут не участвовать в скрининге.
Женщины, перенесшие удаление матки и шейки матки, могут не участвовать в скрининге, если операция была выполнена не по поводу рака или предракового состояния шейки матки.
Женщины, которым произведено удаление матки без удаления шейки матки, должны продолжать участие в скрининге.
Для скринингового исследования я использую метод жидкостной цитологии, так как он является наиболее информативным на данный период времени. При этом полученный из шейки матки материал помещается в пробирку со специальной жидкостью, обладающей свойствами консерванта и стабилизатора. При подозрении на ВПЧ или его наличии в прошлом из этого же материала можно дополнительно получить уточняющие сведения о вирусе: наличие в данный момент, тип и количество, - что позволит отслеживать процесс лечения в динамике.
- патологические выделения из половых путей (бели);
- сукровичные или контактные кровянистые выделения
- нарушение менструальной функции;
- боль;
- нарушение функции соседних органов.
ДИАГНОСТИКА РАКА ШЕЙКИ МАТКИ
- Клинический
- Кольпоскопия
- Морфологический:
- цитологический (чувствительность 60-83%)
- гистологический
- цитологический (койлоцитоз)
- иммуноцитохимический
- молекулярно-биологический (PCR, Hybrid Capture II)
- оптическая когерентная томография
- Высокий онкогенный риск - 16, 18, 31, 33, 39, 50, 59, 64, 68, 70
- Средний онкогенный риск - 30, 35, 45, 52, 53, 56, 58
- Низкий онкогенный риск – 3, 6, 11, 13, 32, 34, 40, 41, 42, 43, 44, 51, 61, 72, 73
- PCR - многократное копирование определенного участка вирусной ДНК
- Hybrid Capture II - формирование специфических ДНК-ДНК гибридов, улавливаемых антителами, фиксированными на лунках планшета
- Обратно-транскриптазная PCR
- определении капсоидных белков HPV с помощью моноклональных антител S33 и Т16
- Окраска на ингибитор циклинзависимой киназы p16INK4a
I этап – первичное обследование: анамнез, общий осмотр, гинекологический осмотр в зеркалах, простая кольпоскопия (осмотр шейки под микроскопом), цитологическое исследование соскоба из шейки матки
II этап – углубленное обследование:
- расширенная кольпоскопия: осмотр под микроскопом с обработкой шейки маткираствором уксусной кислоты (VIA), раствором Люголя (VILI)
- обследование на ВПЧ
- УЗИ органов малого таза
- исследования крови на онкомаркер SCC
- прицельная биопсия подозрительных участков шейки матки с последующим выскабливанием слизистой цервикального канала и проведением гистологического исследования
- цервикогистероскопия с раздельным диагностическим выскабливанием (по показаниям)
- цистоскопия – при наличии опухоли шейки матки более 4 см, при переходе на передний свод влагалища, при наличии жалоб
- ректороманоскопия – при наличии опухоли шейки матки более 4 см, переходе на задний свод влагалища, наличии жалоб
- МРТ органов малого таза с внутривенным контрастированием – для оценки глубины инвазии опухоли, перехода на тело матки, параметрий и смежные органы
- КТ органов брюшной полости и забрюшинного пространства с внутривенным контрастированием
- КТ органов грудной клетки
- ПЭТ/ПЭТ-КТ (по показаниям – для выявления метастатического поражения лимфатических узлов и отдаленных метастазов)
- Остеосцинтиграфия (при подозрении на метастатическое поражение костей скелета)
- МРТ/КТ головного мозга с внутривенным контрастированием (при подозрении на метастатическое поражение)
Показания для направления на кольпоскопию
- Высокая степень аномалий, выявленных при цитологии.
- Постоянная низкая степень или неудовлетворительные результаты цитологии.
- Цитология показала наличие AGUS (атипичных гландулоцитов неопределенной значимости).
- Подозрительный вид шейки матки при визуальном осмотре.
- Кольпоскоп, увеличивающий в 6-16 раз
- Яркое освещение с регулируемым положением
- Фокусное расстояние длиной 250 мм для инструментов
- Растворы:
- физиологический раствор, 3-5% уксусная кислота, раствор Люголя
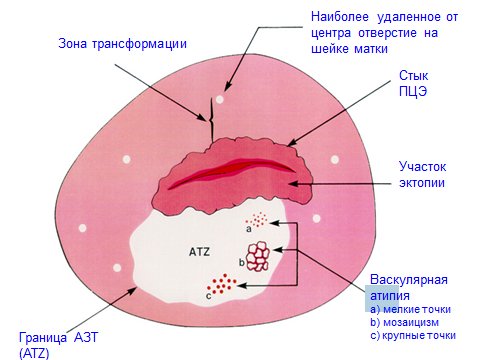
Клинические группы по цитологии и тактика лечения:
Цитология без особенностей – обычный осмотр, лечение и контроль по показаниям
Воспалительный тип мазка – противовоспалительное лечение, цитологический и бактериальный контроль
Воспаление, легкая дисплазия – противовоспалительное лечение, затем цитологический, бактериальный, кольпоскопический контроль:
- при отсутствии изменений: цитологическое исследование и расширенна кольпоскопия каждые 3 месяца в течение 1 года, затем ежегодно;
- при сохраняющихся изменениях – обследование на ВПЧ, биопсия шейки матки.
Умеренная дисплазия – обследование на ВПЧ, биопсия шейки матки. Лечение (по результатам биопсии), цитологический и кольпоскопический контроль через 3 месяца в течение 1 года, затем ежегодно.
Выраженная дисплазия – обследование на ВПЧ, биопсия шейки матки. Лечение (по результатам биопсии), цитологический и кольпоскопический контроль через 3 месяца в течение 1 года, затем ежегодно.
Подозрение на рак – углубленное обследование и лечение в стационаре.
Рак – направление в стационар для специального лечения.
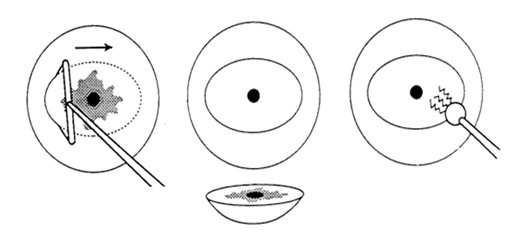
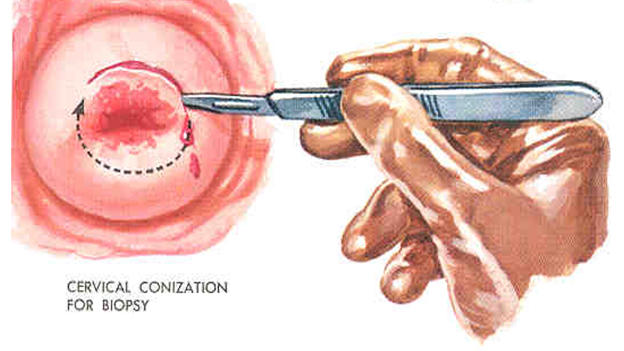
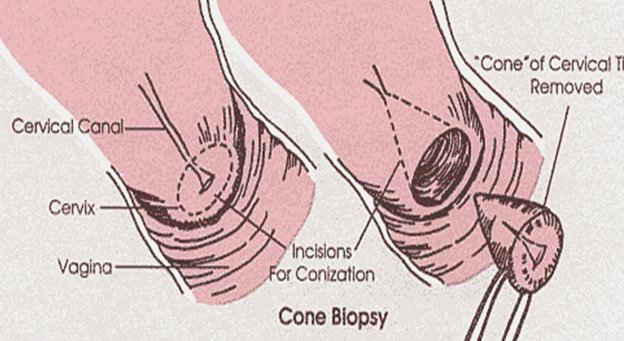
Конизация шейки матки
Лечение дисплазии
В этой ситуации показано хирургическое удаление измененных тканей с последующим гистологическим исследованием, позволяющим достоверно оценить степень и глубину поражения шейки и определить тактику ведения.
Первым этапом проводится процедура электрохирургической петлевой эксцизии (LEEP) поражения внешней части шейки матки при одноразовом пропуске при визуально определяемой зоне трансформации и последующим выскабливанием слизистой цервикального канала.
При нахождении зоны трансформации в глубине цервикального канала необходимо проводить циркулярную (конусовидную) биопсию, так как изменения слизистой в виде дисплазии в большинстве случаев определяются именно в зоне перехода плоского эпителия в цилиндрический; затем также проводят выскабливание слизистой цервикального канала. Циркулярная (конусовидная) биопсия отличается от конизации объемом удаляемых тканей – в первом случае производится удаление минимальной необходимой части шейки, необходимой для подтверждения диагноза. Обосновывается более чадящий подход тем, что дисплазию хоть и относят к предраковым состояниям, все же она является доброкачественным состоянием. Вторым этапом проводится терапия, направленная на улучшение регенерации тканей и элиминацию вируса.
Конусовидная электроэксцизия шейки матки (конизация)
Применяется при тяжелой дисплазии и внутриэпительальном раке шейки матки. Большой катет конизатора вводится точно по оси шеечного канала до внутреннего маточного зева. Вся операция выполняется одним плавным вращением конизатора. Конизация должна быть достаточно широкой и высокой. Ее следует считать радикальной, если удаленный препарат содержит всю патологически измененную ткань эктоцервиса, со здоровыми тканями в пределах 1 см и ¾ эндоцервикса. После конизации проводят выскабливание слизистой оставшейся части цервикального каналаи по показаниям – полости матки. Материал направляется на гистологическое исследование. При отсутствии опухолевых клеток в краях резекции и соскобе из оставшейся части цервикального канала объем проведенной операции считается адекватным.
Среднее время прогрессии дисплазии шейки матки
Преинвазивный рак - 5-8 лет
Микроинвазивный рак - 7-10 лет
Клинический рак - 10-15 лет
Классификация Международного противоракового союза (TNM) и международной федерации акушеров и гинекологов (FIGO)
ЛЕЧЕНИЕ РАКА ШЕЙКИ МАТКИ
- у пациенток репродуктивного возраста выполняется высокая и широкая конизация шейки матки с последующим выскабливание слизистой оставшейся части цервикального канала и по показаниям – полости матки;
- при наличии сопутствующей патологии матки и отсутствии необходимости сохранения репродуктивной функции возможно выполнение экстрафасциальной экстирпация матки I типа (шейка матки удаляется по краю влагалища, лобково-пузырно-шеечная фасция не отделяется от шейки и удаляется вместе с ней).
- выполняется модифицированная расширенная экстрафасциальная экстирпация матки II типа (удаление запирательных, срединной группы наружных подвздошных лимфоузлов и лимфоузлов в области бифуркации общей подвздошной артерии, а также верхней трети влагалища);
- при необходимости сохранить детородную функцию, крайне редко, но возможно выполнение широкой конизации шейки матки с экстраперитонеальной или лапароскопической тазовой лимфаденэктомией либо расширенной трахелэктомии (удаление шейки матки с параметральной клетчаткой и верхней третью влагалища, двусторонняя тазовая лимфаденэктомия и наложение анастомоза между телом матки и влагалищем).
- при наличии противопоказаний к оперативному лечению – лучевая терапия.
IB1 и IIA1 – расширенная экстрафасциальная экстирпация матки III типа – операция Вертгейма-Мейгса (с придатками матки, верхней третью влагалища,подвздошно-тазовой лимфаденэктомией) или лучевая/химиолучевая терапия по радикальной схеме. Выбор определяется возрастом пациентки и наличие сопутствующей патологии. При наличии метастазов в тазовых лимфоузлах обязательно выполнение поясничной лимфаденэктомии. Адьювантное лечение проводится в зависимости от наличия факторов прогрессирования.
- Расширенная экстрафасциальная экстирпация матки III типа – операция Вертгейма-Мейгса (с придатками матки, верхней третью влагалища, подвздошно-тазовой лимфаденэктомией). При наличии метастазов в тазовых лимфоузлах обязательно выполнение поясничной лимфаденэктомии. Адъювантное лечение проводится в зависимости от наличия факторов прогрессирования.
- Химиолучевая терапия по радикальной схеме.
- Первым этапом проводится неоадъювантная химиотерапия препаратами, содержащими платину, вторым этапом – операция Вертгейма-Мейгса. Адъювантное лечение проводится в зависимости от наличия факторов прогрессирования.
Особенности лечения рака шейки матки
При каждой стадии заболевания выбор тактики определяется для каждого пациента консилиумом 3 врачей: хирурга-онколога, химиотерапевта и радиолога с учетом индивидуальных особенностей, таких как возраст, общее состояние, наличие сопутствующей патологии.
При возможности радикального оперативного лечения предпочтение отдается операции. Пациенткам репродуктивного возраста я стараюсь проводить максимально органосохраняющее лечение, при необходимости проведения лучевой терапии предварительно провожу транспозицию яичников. Стоит отметить, что это лечение выполняется по очень строгим показаниям и ограниченному кругу лиц.
Пациенты, у которых диагностировано онкологическое заболевание зачастую пребывают в состоянии депрессии, они спрашивают о прогнозах их заболевания и очень волнуются перед предстоящей операцией. Большой объем оперативного вмешательства, особенно если оно проводится полостным доступом (с широким разрезом передней брюшной стенки) с установкой дренажных трубок добавляет к имеющимся психоэмоциональным переживаниям физические страдания. Все это в комплексе не ускоряет процесс реабилитации. Постоянная работа с большим количеством таких пациентов помогла мне решить задачи по улучшению качества их жизни и самочувствия: я провожу оперативное вмешательство лапароскопическимдоступом, благодаря чему активизация пациентки происходит уже в день операции.Для максимального и при этом бережного удаления окружающей органы клетчатки, несущей в себе лимфатические узлы и сосуды, я использую аппарат Thunderbeat(Olympus, Япония), сочетающий в себе ультразвуковую и биполярную энергии, за счет чего удается добиться абсолютно сухого поля. Во время операции я использую и другие электрохирургические аппараты, например, LigaSure (Covidien, Швейцария). Выбор инструмента зависит от ткани, на которой происходит работа в данный момент, и поставленных задач. Благодаря лапароскопическому доступу и использованию самого современного оборудования мне удается добиться максимальной эффективности, безопасности и быстроты выполнения вмешательства, отсутствует потребность в установке дренажей, в результате техника операции получается максимально щадящей, а реабилитация - ускоренной. Ну и конечно, весь окружающий медицинский персонал старается максимально окружить пациентов заботой и вниманием, смягчить их душевные страдания, а в случаях, когда пациенты хотят получить профессиональную психологическую помощь рядом всегда есть доктор-психотерапевт, который поможет настроиться на правильный лад. Благодаря комплексному подходу – разработке системы Fast Track хирургии – хирургии быстрого восстановления, - удается добиться снижения стрессорных реакций организма и сократить стационарный этап лечения.
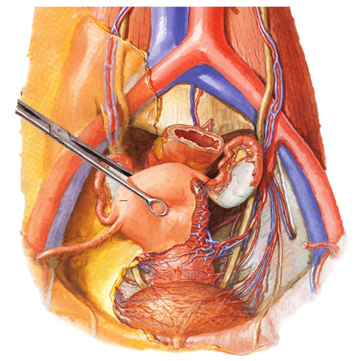
Регионарные лимфатические узлы на пути метастазирования
наружные подвздошные, внутренние подвздошные, запирательные
общие подвздошные
поясничные
Диагностика эрозии шейки матки и методы лечения эрозии
Эрозия шейки матки - такой привычный и, надо сказать, распространенный диагноз: каждая вторая женщина (как правило, молодая - до 30 лет!), приходя на прием к врачу акушеру-гинекологу, слышит эти слова. Между тем точным диагнозом это словосочетание назвать нельзя. Говоря об эрозии шейки матки, врач подразумевает видимые на глаз изменения (участок покраснения) поверхности шейки, причины которых могут быть самыми разнообразными. Наличие эрозии говорит о том, что имеется некоторое заболевание шейки матки, которое требует обязательного уточнения диагноза и соответствующего лечения.
Почему так важно вылечить эрозию?
Дело в том, что изменения ткани (эпителия), выстилающего шейку матки, представляют собой благоприятный фон для развития злокачественных процессов. Результаты многочисленных исследований показали, что злокачественные новообразования шейки матки крайне редко возникают на фоне неизмененного эпителия, им предшествуют фоновые 1 , а затем предраковые процессы. Несмотря на то, что в настоящее время рак шейки матки считается потенциально предотвратимой формой заболевания, в последние годы отмечается увеличение заболеваемости у женщин в возрасте до 30 лет. Таким образом, рак шейки матки, занимая второе место в структуре онкологической заболеваемости женского населения, остается одной из самых актуальных проблем в онкологии. Особенностью заболеваний шейки матки является то, что клиническая симптоматика (то есть изменения самочувствия женщины, с жалобами на которые она обратится к врачу) значительно запаздывает по сравнению со скоростью прогрессирования патологических изменений, в связи с чем даже при наличии злокачественного процесса какие-либо жалобы могут отсутствовать. В то же время своевременное и грамотное лечение фоновых процессов существенно снижает риск развития злокачественной опухоли.
Каковы причины заболеваний шейки матки?
Надо сказать, что заболевания шейки матки - это сложный и недостаточно изученный процесс, и до настоящего времени нет единого мнения о его причинах и механизмах. Видимо, в развитии этих заболеваний играет роль сразу несколько факторов.
Гормональные нарушения. Чаще всего под эрозией скрываются так называемые гиперпластические (связанные с избыточным делением клеток) процессы, которые обусловлены гормональным дисбалансом 2 .
Травмы. Существует концепция, согласно которой благоприятным фоном для развития патологических состояний шейки матки являются послеродовые и послеабортные травмы (выворот шейки матки, старые разрывы, рубцы).
Иммунологические нарушения и, как следствие, инфекционные процессы. Результаты современных исследований свидетельствуют об участии инфекционных и иммунологических факторов в формировании патологического процесса на шейке матки. Преобладает инфицирование не только бактериями и грибами рода Candida, но и вирусом простого герпеса, хламидиями, уреаплазмами, микоплазмами. Снижение иммунологической защиты вызывает активизацию не только патогенной, но и условно-патогенной флоры1. Доказана роль вирусов в развитии злокачественного перерождения эпителия шейки матки.
Наследственная предрасположенность. Если у родственниц женщины отмечались различные заболевания шейки матки, риск развития у нее подобных нарушений вплоть до раковых процессов возрастает.
Кроме того, к факторам риска развития заболеваний шейки матки относят раннее начало половой жизни, частую смену сексуальных партнеров.
Как проявляются заболевания шейки матки?
Заболевания шейки матки в большинстве случаев протекают бессимптомно, и лишь в относительно редких случаях больные жалуются на контактные кровянистые выделения, бели, зуд, болевые ощущения, которые чаще всего бывают обусловлены наличием вторичной инфекции. Такие жалобы встречаются при многих заболеваниях, их наличие или отсутствие определяется обширностью патологического процесса, изменениями шейки матки, сопутствующими гинекологическими заболеваниями. Повторим еще раз: жалобы пациентки сильно запаздывают по сравнению с развитием заболевания! Поэтому ориентироваться на свое самочувствие и отказываться лечить эрозию потому, что она вас не беспокоит, ни в коем случае нельзя!
Как уточнить диагноз?
Для того чтобы выяснить, что все-таки скрывается за изменением эпителия шейки матки, в арсенале специалиста имеются следующие методы.
Основным методом диагностики состояния шейки матки является кольпоскопия - осмотр слизистой оболочки в условиях дополнительного освещения и оптического увеличения с помощью кольпоскопа. Это совершенно безболезненное исследование, позволяющее детализировать изменения шейки матки, которые при осмотре невооруженным глазом кажутся однотипными. Для получения наиболее точной картины в ходе так называемой расширенной кольпоскопии врач производит окрашивание шейки матки красящими веществами, выделяющими патологически измененные ткани на фоне здоровых. Однако кольпоскопия не позволяет с высокой степенью точности установить глубину, характер и распространенность изменений в шейке матки.
Для того чтобы определить степень изменения эпителия, выстилающего шейку матки, во время кольпоскопии (до окрашивания) врач берет мазок для цитологического исследования (изучаются слущенные с поверхности шейки матки клетки). Именно это исследование применяется для скриниговых обследований 2 женщин с целью раннего выявления злокачественных заболеваний. Чтобы выяснить, не захватил ли патологический процесс ткани, лежащие под эпителием, врач при необходимости может порекомендовать вам сделать биопсию с последующим гистологическим исследованием взятого материала. Биопсия (процедура, которая, кстати говоря, тоже практически безболезненна) производится на 5 - 7 день цикла (сразу после окончания менструации), при этом для исследования берутся кусочки ткани со всех подозрительных участков шейки матки.
Одновременно со взятием мазка на цитологическое исследование берут мазок на флору 3 . Бактериоскопическое и бактериологическое исследование мазков на флору, исследование крови на реакцию Вассермана специальные исследования для выявления вагинальных инфекций, передающихся половым путем (хламидиоза, уреаплазмоза, микоплазмоза и др.) или вирусного поражения гениталий позволяют определить наличие инфекционных процессов.
Как лечат заболевания шейки матки
Первым этапом лечения является ликвидация воспалительных проявлений. Это могут быть местные противовоспалительные средства, препараты для лечения инфекционных заболеваний.
Второй этап - использование различных методов местного разрушения имеющегося очага измененной ткани. Это разнообразные методы коагуляции (от лат. coagulatio - "свертывание, сгущение").
Диатермокоагуляция и диатермоконизация - эффективные методы, подразумевающие, однако, достаточно грубое воздействие электрическим током, среди последствий применения которых - развитие эндометриоза (у 8 - 33% пациенток), структурных изменении шейки матки, повышенный риск развития травматизма в родах. Эти методы в настоящее время имеют ограниченную область применения и используются нечасто.
Криокоагуляция - современный наиболее щадящий метод воздействия с помощью низких температур. Криокоагуляция осуществляется контактным способом, длительность коагуляции определяется характером и распространенностью патологического процесса и составляет в среднем 3 - 4 минуты. В качестве хладагента используется жидкий азот, закись азота (температура кипения соответственно - 196? и -89?). Важным преимуществом криохирургического метода лечения перед другими являются кратковременность вмешательства, безболезненность, отсутствие послеоперационных кровотечений, минимальное количество осложнений, возможность применения в амбулаторных условиях, быстрое заживление шейки матки, возможность повторного применения.
Лазер-хирургия позволяет добиться полного испарения патологического очага в пределах здоровых тканей. Вследствие малой проникающей способности СО2-лазера глубина разрушения тканей незначительна, что способствует быстрому отторжению коагуляционной пленки и быстрому восстановлению. Лазерное лечение лишено недостатков диатермокоагуляции. Вместе с тем применение лазерного излучения бывает ограничено при патологических участках большой площади, наличии рубцовых изменений шейки матки, распространении патологического процесса на слизистую цервикального канала.
Химическая коагуляция проводится с помощью специальных препаратов (солкогин, ваготил). Простота применения, доступность, хороший терапевтический эффект позволяют использовать препарат для лечения молодых женщин. Однако прижигающие средства воздействуют только на клетки цилиндрического эпителия, не затрагивая всю глубину пораженных тканей, что является одной из основных причин частых рецидивов заболевания.
Несколько слов надо сказать и о традиционных методах лечения доброкачественных заболеваний шейки матки - местном применении различных фармакологических средств. Этот метод привлекает своей доступностью и простотой, но эффективность медикаментозной терапии весьма мала. Кроме того, биостимуляторы (облепиховое масло, масло шиповника и др.) в виде мазевых аппликаций нередко способствуют развитию предракового состояния на фоне доброкачественного заболевания.
Хирургические методы лечения. При сочетании патологических изменений шейки матки и выраженной ее деформации целесообразно применение хирургических методов лечения, к которым относятся ампутация шейки матки, реконструктивно-пластические операции, способствующие восстановлению ее строения и функции. Однако оперативные методы лечения, несмотря на большой процент выздоровления, не могут считаться физиологическими, так как связаны с удалением органа или его части.
Метод лечения заболевания шейки матки у конкретной пациентки выбирается с учетом ее индивидуальных особенностей на основании полного диагностического обследования и точного диагноза. Надо понимать, что местное лечение (будь то определенный вид коагуляции или применение лекарственных средств) не устраняет причин развития заболеваний шейки матки, поэтому имеется риск рецидивов этих заболеваний (по данным разных исследователей, вероятность рецидива колеблется от 6 до 36%).
Беременность и заболевания шейки матки
Существует довольно распространенное заблуждение (в том числе среди врачей!), что у нерожавшей женщины эрозию лечить не следует. Видимо, это связано с тем, что применявшиеся ранее методы лечения (см. выше) действительно приводили к значительным структурным изменениям шейки матки, что неблагоприятно сказывалось на течении родов и служило причиной родовых травм у женщины.
Тем не менее, современные методы лечения эрозии лишены таких недостатков, поэтому, независимо от того, родила ли женщина стольких детей, скольких планировала, или нет, заболевания шейки матки надо лечить.
Сама по себе эрозия никак не влияет на возможность беременности, не отражается на ее течении и не мешает родам. В то же время, как уже было сказано, эрозия - это отражение определенных патологических процессов в организме, в том числе гормональных, иммунных нарушений, инфекционных заболеваний, которые, в свою очередь, могут неблагоприятно сказаться на течении беременности и родов. Поэтому идеальный вариант - разобраться с эрозией и, по возможности, устранить ее причины до наступления беременности.
Если эрозия шейки матки впервые выявлена во время беременности, проводят уточнение диагноза, используя все вышеперечисленные методы (биопсию - по строгим показаниям). От лечения воздерживаются, ограничившись постоянным наблюдением (как правило, под этим подразумевается кольпоскопическое и цитологическое исследование один раз в 2 - 3 месяца). Через два месяца после родов необходимо обратиться к специалисту по заболеваниям шейки матки для проведения соответствующего лечения.
1 Условно-патогенными называются микроорганизмы, которые в норме не вызывают заболеваний, но при соответствующих условиях (например, снижении иммунитета) могут служить причиной развития инфекционного процесса.
2 Скрининговое обследование - это массовое и регулярное обследование населения с целью выявления какого-либо опасного заболевания (например, флюорография - скрининговое обследование для выявления туберкулеза, маммография - скрининговое обследования для выявления рака молочной железы и т.п.).
3 Так принято называть набор микроорганизмов, сосуществующих в определенной среде.
Читайте также:

