Родинка и меланома ребенок
Нередко родители так обеспокоены, что с каждым пятнышком на коже бегут к врачу. Другие, напротив, не обращают внимания ни на какие изменения и травмы пигментных образований. Давайте разберемся, кто из них прав?
Строение кожного покрова
Кожа представляет собой крупнейший целостный многофункциональный орган, взаимосвязанный со всеми другими органами и системами организма. Непосредственно соприкасаясь с внешней средой, он выполняет барьерно-защитную функцию. На поверхности кожи наблюдается сложный рисунок в виде треугольных и ромбических полей, сформированный многочисленными бороздками. Более грубые бороздки образуют складки в области ладоней, подошв, мошонки, а также морщины на лице.
Гистологически выделяют три слоя кожи (рис. 1):
- эпидермис (epidermis);
- дерм (dermis);
- подкожная жировая клетчатка (subcutis), или гиподерма (hypodermis).
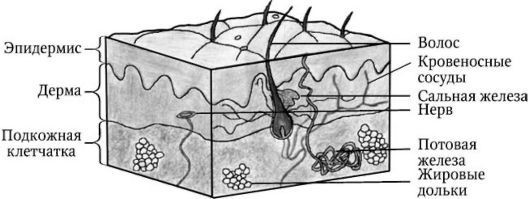
Рис. 1. Строение кожи
Эпидермис является эпителиальной частью кожи, а дерма и гиподерма — соединительнотканной. Пограничная зона между эпидермисом и дермой имеет вид волнистой линии вследствие наличия в дерме выростов — сосочков, обусловливающих образование на поверхности кожи гребешков и борозд, формирующих кожный рисунок. В соединительнотканной части кожи (дерме и гиподерме) располагаются нервы, кровеносные и лимфатические сосуды, мышцы. Кроме того, кожа имеет собственные придаточные образования, к которым относятся волосы, сальные и потовые железы, а также ногти.
Пигментные образования
Все пигментные образования на коже можно разделить на две группы: неопасные (меланомонеопасные) и опасные (меланомоопасные) пигментные невусы (табл.).
Табл. 1. Классификация опухолей кожи меланоцитарного генеза
Меланомонеопасные невусы
Все врожденные невусы являются неопасными. Среди них выделяют мелкие, средние и гигантские образования:
1. Врожденный мелкий меланоцитарный невус (рис. 2).
Элементы сыпи. Пятно или приподнятая над кожей бляшка размерами до 1,5 см. Форма невуса округлая или овальная, границы — четкие или размытые. Поверхность невуса гладкая или морщинистая, бугристая, складчатая, дольчатая.
Цвет. Светло и темно-коричневый. В редких случаях отмечается депигментированный ободок.
Течение и прогноз. Риск развития меланомы до наступления половой зрелости практически отсутствует, в дальнейшей жизни он составляет от 1 до 5%.
Рис. 2. Врожденный мелкий меланоцитарный невус
2. Врожденный средний меланоцитарный невус (рис. 3).
Элементы сыпи. Приподнятая над кожей бляшка округлой или овальной формы от 1,% до 20 см. Поверхность образования гладкая или морщинистая, бугристая, складчатая, дольчатая, покрыта сосочками или полипами.
Цвет. Светло- или темно-коричневый, могут быть мелкие темные вкрапления на более светлом фоне.
Течение и прогноз. Риск наступления меланомы до наступления половой зрелости практически отсутствует. Средние врожденные невусы в течение жизни изменяются незначительно. За счет роста ребенка происходит пропорциональное увеличение образования. Целесообразно удаление невуса до достижения пубертатного периода.
Рис. 3. Врожденный средний меланоцитарный невус
3. Врожденный гигантский меланоцитарный невус (рис. 4).
Элементы сыпи. Бляшка, приподнятая над уровнем кожи размерами более 20 см в диаметре. Возможно наличие очагов — сателлтов по периферии основного очага. Характерно нарушение кожного рисунка. На поверхности образования — узлы, папулы и, как правило, грубые темные волосы. Границы могут быть как ровные, так и неровные.
Цвет. Темно-пигментированное образование.
Течение и прогноз. По данным различных источников риск трансформации врожденного гигантского меланоцитарного невуса в злокачественную меланому достигает 5%. Хирургическое иссечение образования с последующей пластической коррекцией необходимо проводить как можно раньше, однако, нередко, операция не представляется возможной из-за размера или расположения образования.
Рис. 4. Врожденный гигантский меланоцитарный невус
Приобретенный меланоцитарный невус может быть представлен пограничным (переходным) или сложным (смешанным) невусом. Переход из пограничного невуса в сложный, а затем в интрадемальный с течением времени демонстрирует нормальную эволюцию невогенеза.
1. Пограничный невус
Элементы сыпи. Круглое или овальное пятно, иногда незначительно возвышающееся над поверхностью кожи, размером до 1 см, с четкими ровными границами.
Цвет. Однородный (различные оттенки коричневого).
Течение и прогноз. Невус пограничный, который возник в раннем детстве, в результате пролиферации невусных клеток и продвижения их в дерму становится смешанным. Обычно это происходит в пубертатном периоде. После исчезновения пограничного компонента невус становится интрадермальным. Эта естественная трансформация обычно происходит в возрасте до 30 лет. В некоторых случаях обычные пограничные невусы остаются неизменными в течение всей жизни человека.
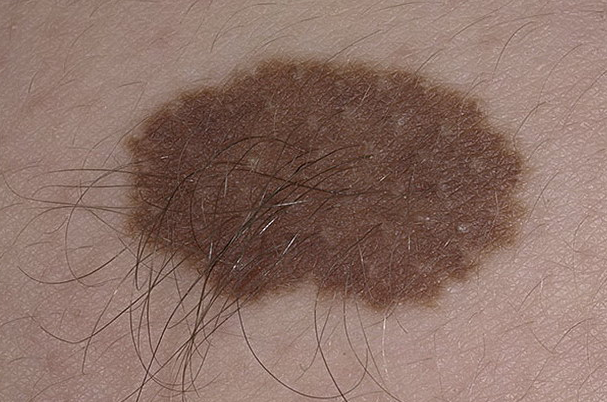
Рис. 5. Пограничный невус
2. Сложный невус
Элементы сыпи. Образование в виде папулы или узла размером, как правило, до 1 см. Поверхность гладкая, реже бородавчатая, часто с ростом щетинистых волос. По форме сложные невусы являются преимущественно равномерно возвышающимися над кожей образованиями.
Цвет. Как правило, однородный: темно-коричневый.
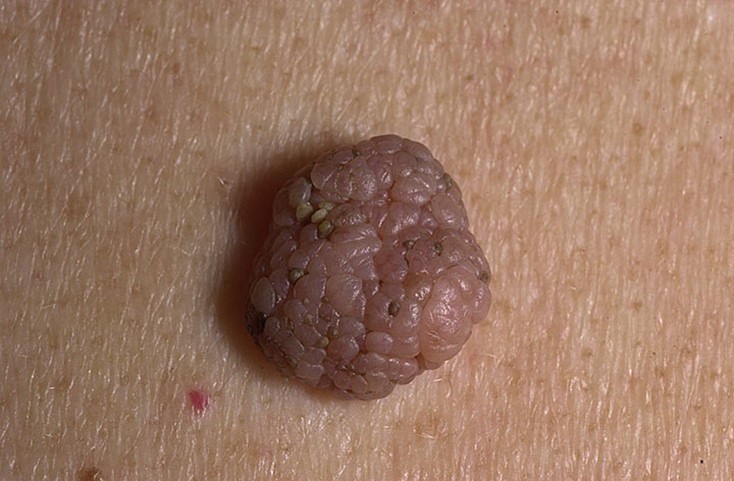
Рис. 6. Сложный невус
Элементы сыпи. Округлое, куполообразное образование размером, как правило, до 1 см, возвышающееся над поверхностью кожи. С течением времени у невуса может появиться ножка и он может приобрести вид бородавчатого (папилломатозного) невуса. Данное явление наиболее характерно для образований, локализованных в области туловища.
Цвет. Желто-коричневый, коричневый или с коричневыми вкраплениями, могут наблюдаться телеангиоэктазии.
Локализация. Наиболее частая – лицо, шея. Образования данной группы на туловище, конечностях встречаются реже.
Течение и прогноз. Лечение внутридермальных невусов в большинстве случаев не проводится. Показаниями для удаления образования являются: локализация, при которой отмечается постоянное травмирование очага поражения.
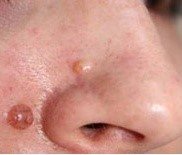
Рис. 7. Дермальный невус
Профилактикой возникновения приобретенных невомеланоцитарных невусов является снижение воздействия солнечных лучей (особенно в ранний период жизни человека). Это достигается за счет уменьшения времени пребывания на солнце (особенно в период наибольшего солнцестояния с 11 до 16 часов) и применения солнцезащитных очков.
Голубой невус может быть как врожденным, так и приобретенным, чаще он появляется в детстве или подростковом периоде. Данные поражения кожи встречаются значительно реже, чем невусы эпидермального меланоцитарного происхождения. Развивается голубой невус из эктопированных меланоцитов дермы. Свойственная голубому невусу окраска обусловлена феноменом Тиндаля – рефракцией света глубоко расположенным в дерме пигментом клеток опухоли.
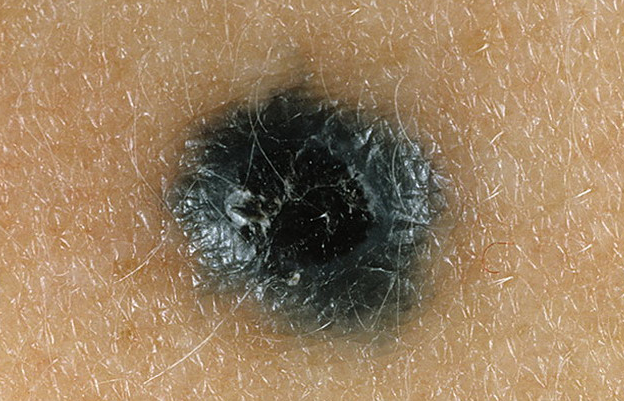
Рис. 8. Голубой невус
1. Невус голубой простой (невус синий, невус Ядассона – Тиче
Элементы сыпи. Узелок, как правило, размером до 1 см, резко отграничен от окружающей кожи, округлой формы, полусферически выступающий над уровнем кожи, с гладкой поверхностью.
Цвет. Синий, голубой, темно – синий, серый, иссиня – черный.
Локализация. Возможна любая, но характерной локализацией для голубых невусов является тыльная поверхность кистей и стоп. Редкое расположение – мягкое и твердое небо.
Течение и прогноз. Данное образование растет достаточно медленно, нередко оставаясь незамеченным на протяжении нескольких лет. С течением времени голубой невус может приобретать более плоскую форму, терять пигмент. Трансформация голубого невуса в меланому наблюдается крайне редко.
2. Невус голубой клеточный (пролиферирующий)
Элементы сыпи. Развитие невуса начинается с образования пятна или уплотнения в дерме, которое затем трансфомируется в узел или бляшку размером до 2,5 см в диаметре.
Локализация. Возможна любая. Достаточно частая локализация невуса данной группы – ягодичная, пояснично – крестцовая области, реже на тыльная поверхность кистей и стопах. Описаны редкие локализации опухоли – коньюнктива и волосистая часть головы.
Диагноз ставится на основании клинических, гистологических признаков, необходимо проведение иммуногистохимического исследования.
Элементы сыпи. Небольшой одиночный куполообразный безволосый узел размером до 1 см в диаметре. Образование, как правило, единичная.
Цвет. Розово–красный при обильной васкуляризации, желто-коричневый, темно – коричневый, возможна неравномерная окраска.
Локализация. Возможна любая. У детей и подростков частой локализацией является волосистая кожа головы, лицо.
Диагноз ставится на основании гистологического исследования. Быстро выросшее куполообразное образование у ребенка позволяет заподозрить Шпиц – невус.
Течение и прогноз. Шпиц – невус характеризуется внезапным появлением. С момента появления образованию характерен быстрый рост, затем оно уплощается и сохраняется неизменным годами. Некоторые невусы могут претерпевать морфологическую трансформацию в дермальные меланоцитарные невусы, также возможна трансформация в меланому. Риск злокачественного перерождения опухоли наступает в пубертатном периоде. Злокачественное перерождение встречается редко, однако такие образования требуют тщательного наблюдения. Данное образование подлежит удалению до окончания пубертатного периода. Затем в послеоперационном периоде целесообразно динамическое наблюдение.
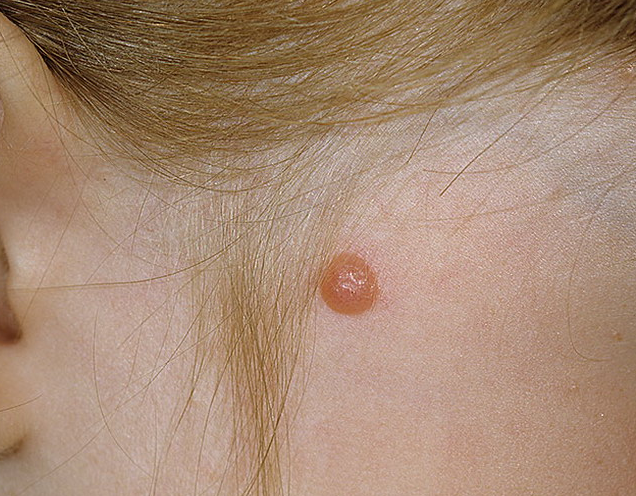
Элементы сыпи. Незначительно возвышающийся над уровнем кожи и малоинфильтированный узелок красновато-коричневого цвета округлой или овальной формы, диаметром в среднем 4-5 мм. Гало–невус окружен венчиком депигментации. Диаметр ободка, как правило, в 2-3 раза превышает размеры гиперпигментированного узелка. Характерно множественное поражение кожи.
Локализация. Возможна любая, но наиболее частая – спина.
Течение и прогноз. В течении и разрешении гало-невуса выделяют несколько стадий:
- меланоцитарный невус с окружающим ободком,
- центральный элемент теряет пигментацию и приобретает розовую окраску,
- исчезновение центрального элемента,
- полная репигментация всего невуса в течение нескольких месяцев или лет.
Лечения не требуется.
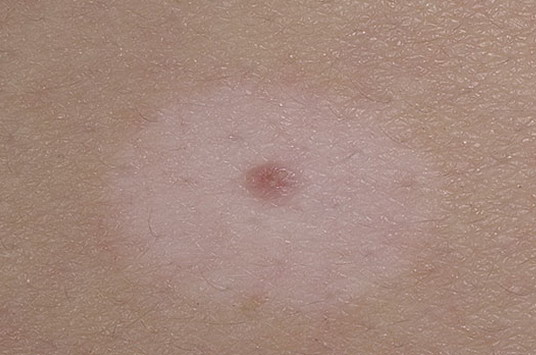
Меланомоопасные невусы
Фенотипически данные невусы не выявляют клинических признаков злокачественности, но отличаются дисплазией меланоцитов и склонной потенцией к озлокачествлению, давая, таким образом, повод рассматривать их как предзлокачественные или пограничные образования. Это единственные опухоли, которые нуждаются в обязательном профилактическом удалении с морфологической верификацией патологического процесса. При множественном характере целесообразно относить эту группу больных в группу риска и подвергать обязательной диспансеризации с динамическим наблюдением у онколога.
Цвет. Разнообразные оттенки черного, коричневого, рыжеватого, светло-красного.
Локализация. Наиболее частая — туловище, руки, ягодицы, тыльная поверхность стоп, реже — лицо.
При синдроме диспластических невусов прогноз неблагоприятный, риск развития злокачественной меланомы значительно повышается.
Лечение. Не все диспластические невусы подлежат немедленному удалению. Необходимо динамическое наблюдение с фотографированием и измерением размеров образования. Иссечению подлежат меняющиеся, подозрительные, подвергающиеся травматизации невусы.
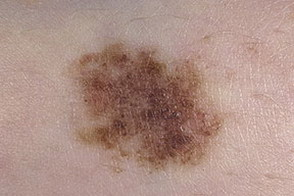
Рис. 11. Диспластический невус
Элементы сыпи. Плоское, но чаще все-таки возвышающееся над кожей образование с четкими границами разменами до 1,5 см.
Цвет. Однородная черная или темно – коричневая окраска.
Локализация. Элемент может лакализоваться на любом участке тела, но чаще это нижние конечности.
Течение и прогноз. Быстро появляется в детском или подростковом возрасте, без метастатического потенциала. После иссечения рецидивов не наблюдается.
Лечение. Иссечение с расстоянием от края резекции не менее 10 мм.
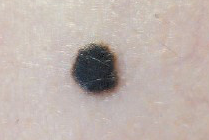
Рис. 12. Невус Рида
Основным этапом диагностики кожного образования является беседа с родителем (выяснение всех подробностей о давности возникновения элемента, факт травматизации и изменения и субъективных ощущений) и осмотр, при котором врач обязательно должен использовать метод люминесцентного микроскопического исследования, или дерматоскопию. Дерматоскопия позволяет разрешить ряд вопросов, касающихся дифференциальной диагностики злокачественных и доброкачественных изменений кожи. Этот же метод дает возможность выбрать тактику ведения пациента. Это может быть или активное динамическое наблюдение или использование малоинвазивных методик (лазерное удаление, электрокоагуляция, криодеструкция), или хирургическое иссечение образования.
- образования кожи у детей не имеют злокачественного потенциала;
- показания для их удаления, как правило, бывают либо косметические, либо профилактические (превентивные) при хронической травматизации невусов;
- при появлении невуса на коже ребенка необходим обязательный дерматологический и дерматоскопический контроль со стороны врача.
![]()


Авторская публикация:
ИЗМОЖЕРОВА РИНА ИГОРЕВНА,
клинический ординатор отделения химиотерапии и комбинированного лечения злокачественных опухолей у детей
Меланома, по мнению многих, , безобидное темное пятно на коже, на которое можно не сразу обратить внимание. Родинки есть у всех, и порой мы даже не подозреваем, какую опасность они скрывают. В основном меланома у детей доброкачественная, но иногда, если она вызывает подозрения, то стоит обратиться к специалисту.
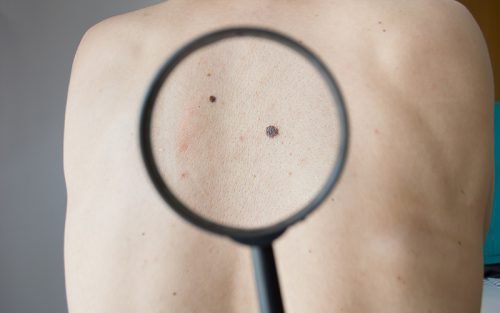
Детская меланома , редкое, но опасное заболевание
В редких случаях опухоль может превратиться и в злокачественную. Рак кожи , многих людей такой диагноз ввергает в шок и отчаяние, но если вовремя провести диагностику, то можно предотвратить болезнь. Утешительным является тот факт, что подобное заболевание встречается в 4-5 случаях на 100000 населения.
Детская и подростковая меланома
Родителей мучает вопрос, бывает ли меланома у детей? Да, но вероятность очень мала , всего лишь 1%. Меланома вовсе не детское заболевание, оно обнаруживается и у подростков. В основном у детей в 4–6 лет и у подростков 11–15 лет. Пол абсолютно не имеет значения, они появляются на руках, ногах, шее и голове. В основном поражают именно эти места, также вокруг образования вырастают родинки. Вероятность заболевания увеличивается с 1-10 возраста в 5%, а в 11–20 лет целых 15%.
Распознать меланому не сложно, самая простая родинка меняется и мутирует, становится больше, трескается и кровоточит. Открывается небольшая ранка, покрывающаяся корочкой, структура кожи тоже видоизменяется. Иногда это заболевание провоцирует воспаление лимфатических узлов, но меланома не становится больше. Меланомы бывают амеланотические и юношеские.
Меланома у подростков появляется еще до полового созревания. Ее можно спутать и со взрослой, но она является доброкачественной и не дает метастаз. Бывает коричневая, слегка покрасневшая. Опухоль можно заметить на лице, окруженную родинками. Врачи считают подобную меланому этапом развития образования, но она похожа на бородавку или келоид, поэтому легко спутать, понадобиться тщательная диагностика.
Такое образование провоцирует расширение капилляров, увеличение количества лимфоцитов и плазменных клеток внутри нароста. Диагностика показывает что-то среднее между родинкой или родимым пятном.
В большинстве случаев подростковая меланома несет больше опасности, чем детская. Вероятность того, что она окажется злокачественной, все же велика. Но ее легко заметить и опытный врач сразу же ее диагностирует. Она появляется у детей до полового созревания и очень схожа со взрослой меланомой по гистологическому анализу. Но, юношеская меланома доброкачественная и редко дает метастазы.
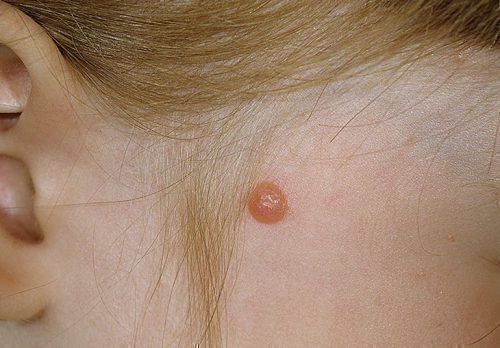
Юношеская меланома редко дает метастазы
Амеланотическая меланома
В отличие от юношеской, амеланотическая , серого окраса с гладковатой поверхностью. В основном можно обнаружить на спине, подошве и пальцах. Амеланотическая меланома , это без пигментное образование, выявить его можно лишь при тщательной диагностике, такая меланома составляет всего 5-7% всех онко-опухолей кожи. Раковые клетки стремительно распространяются по организму и особенно локализируются в лимфатических узлах.
Болезнь злокачественна, но если вовремя диагностировать, то в большинстве процентов , излечима. При большой зоне поражения, метастазах, заражении лимфоузлов заболевание прогрессирует и во многих случаях неизлечимо.
Опухоль внутри родинки у ребенка разрастается в течение 5 лет. Заболевание развивается как на поверхности, так и внутри кожи, где диагностировать опухоль сложнее. Если меланома мутировала от врожденной папилломы, то она представляет большую опасность. Но, подобная детская патология еще плохо изучена. Опухоль может быть из мелких клеток, она окружена множеством небольших папиллом. Если подобный нарост развивается от врожденной родинки и находится в области волосяного покрова головы, то летальный исход очень вероятен.
Возможные причины амеланотической меланомы:
- светлый цветотип внешности (светлые волосы, глаза, кожа, иногда веснушки),
- воздействие ультрафиолетовых лучей (излишнее пребывание на солнце или в солярии),
- активизация солнечного излучения,
- рубцы или язвы,
- давние ожоги от солнца,
- пигментация кожи или витилиго,
- болезни Педжета Боуэна,
- расположенные рядом папилломы, плоские и длинные пятна,
- зрелый или молодой возраст,
- наследственность,
- травмы неусов.
Своевременная диагностика может пресечь болезнь на зачаточной стадии. Если у вашего ребенка есть предрасположенность, то для профилактики необходимо проходить осмотр у врача. При выявлении меланомы на первой стадии успех обеспечен в 90% случаев.

Загар на палящем солнце может активизировать болезнь
Симптомы меланомы у детей
Распознать меланому довольно просто, единственным препятствием может быть то, что в волосяном покрове ее непросто заметить. Но для внимательных родителей никаких проблем не возникнет.
Обычное пигментное пятно может перерасти в злокачественную опухоль. Заметить ее довольно легко, потому что папиллома видоизменяется.
- Она увеличивается в размере и меняет цвет.
- Сами дети часто могут не обратить внимания, потому что болевых ощущений в основном нет. Но вероятен зуд не всегда. Поэтому родителям стоит периодически осматривать папилломы детей.
- Обычная родинка может внезапно преобразоваться в меланому даже в самом маленьком возрасте до года. Но не всегда стоит бить тревогу , в таком возрасте папилломы доброкачественны. Но в будущем риск заболевания увеличивается и вам следует пристально следить за их развитием.
Меланобластома, как ее иногда называют, состоит из клеток, вырабатывающих пигмент, поэтому она меняет свой цвет. У детей меланома встречается реже, чем у взрослых. В основном заболевают люди от 15 до 80 лет, женщины подвержены больше.
Злокачественная опухоль развивается из пигментных или не пигментных папиллом, иногда меланомы возникают без связи с невусом. Полученная травма может спровоцировать развитие опухоли. Больше всего риску подвержены врожденные невусы или образовавшиеся через несколько месяцев после рождения. Такие наросты со временем пускают метастазы в другие папилломные узлы.
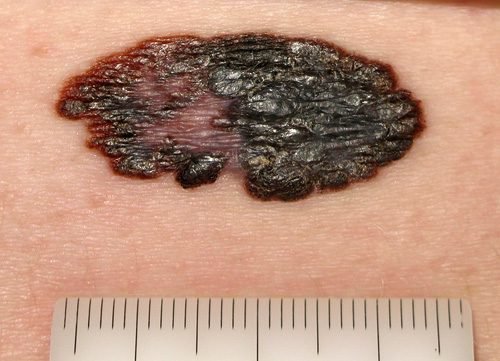
Меланобластома характеризуется сменой цвета
Как понять, что это меланома
Гормональные изменения провоцируют развитие меланомы, часто это возникает в подростковом возрасте в период полового созревания.
- увеличение в размере,
- заметное уплотнение,
- изменение цвета,
- усиление или ослабление пигмента,
- образование небольших узлов вокруг папиллом или на их поверхности,
- появление покраснения и радиальных разрастаний в разные стороны от пигментного пятна,
- заметное увеличение лимфоузлов,
- зуд, жжение, болезненность,
- треск и кровь папиллом,
- асимметрия невусов.
Подростковая меланома имеет схожие симптомы. Чаще всего, она локализируется на коже лица. Бывает в виде плоского или круглого образования, одиночного, четкие границы и гладкую поверхность. Цвет такого нароста может варьировать от черного или коричневого до розового и желто-серого. Папиллома бывает покрыта сеткой из сосудов.
От других родинок ювениальная, другое название юношеской меланомы, отличается большим размером и отсутствием волос на поверхности, также она приподнята над поверхностью кожи и похожа на бородавку.
При любом видоизменении родинки поход к дерматологу откладывать не стоит. Чем быстрее меланомой займутся специалисты, тем больше шансов на излечение, если нарост оказался злокачественным. Симптомы очень просто обнаружить, но не стоит впадать в панику при обнаружении у вашего ребенка меланомы. Лишь небольшой процент образований трансформируется в неизлечимые опухоли.
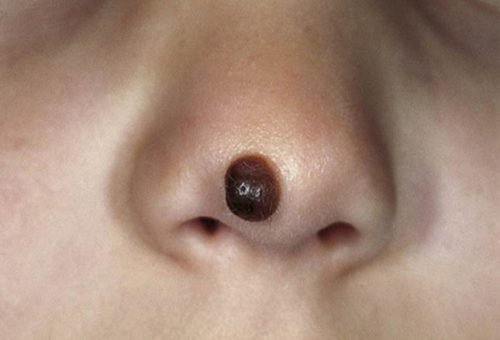
Изменение формы и цвета родинки сигнализирует о ее перерождении
Что делать, если ребенок заразился меланомой
Заразить ребенка меланомой нельзя. Диагностировать подобное заболевание у грудных детей или совсем маленьких не сложно. У новорожденных детей чистая кожа и заметить родинку, которая отличается от остальных, не составит труда. Такая родинка похожа на бородавку розовую или бледно-цветную, которая может кровоточить, сухое и бордовое пятно.
Специалисты утверждают, что можно заболеть, если ребенок генетически предрасположен, поэтому понадобится анамнез и физиологическое обследование. Если все же вашему ребенку поставили диагноз меланома, стоит немедленно приступить к лечению. Врач удаляет пораженную папиллому и проводит гистологический анализ. Если она находится глубоко внутри, то понадобиться биопсия. В таком случае приходится удалять и лимфатические узлы. Если биопсия не показывает метастазы то удаление узлов не понадобится, только наблюдение врача.
Диагносты используют несколько способов обнаружения меланом.
- Метод термографии заключается в измерении разности температур внутри пятна и окружающих его тканей. Процессы внутри опухоли способствуют повышению температуры.
- Воспалительные процессы диагностируются с помощью радиофосфорной пробы. Накопленные изотопы внутри меланомы составляют примерно 200%. Если диагноз сложно подтвердить, то специалисты прибегают к радиофосфорному методу диагностики.
Метод лечения зависит от стадии заболевания, он подбирается в зависимости от формы и глубины поражения. Детская меланома не отличается от наростов у взрослых, поэтому методы лечения идентичны. Спровоцировать заболевание может долгое нахождение на солнце или генетическая предрасположенность.
Роферон применяется для стимуляции иммунитета
Способы лечения меланомы у детей.
- Иммунотерапия. Необходима, чтобы продлить ремиссию. Применяются препараты Роферон, Интрон.
- Химиотерапия. При таком методе лечения используются препараты: нитрозометилмочевины, производные платины, дакарбазин, проспидин и т.д. Также применяют сочетания препаратов, так эффект увеличивается на 30%.
- Криохирургия. С помощью жидкого азота, который воздействует на место поражения низкой температурой.
- Лучевая терапия. Применяется при рецидивах и невозможности оперативного вмешательства, когда уже полиметастазы.
- Хирургическое вмешательство. Применяется на ранних стадиях, пораженный участок просто удаляется.
Специалисты рекомендуют хирургический, лучевой и комбинированный метод лечения. Хирургический способ заключается в удалении образования радионожом, с помощью электричества. Если меланома находится рядом с лимфоузлом, то заболевать будет и он. Ее нужно удалять вместе с ним.
К лечению лазерными лучами прибегают, если уже пошли метастазы. Рентгенотерапия захватывает большую площадь опухоли, и разросшиеся изнутри образования возможно удалить лишь так.
Комбинированное лечение начинают с рентгенотерапии. Далее опухоль иссекают хирургическим методом с помощью радионожа. Врачи рекомендуют иссекать бородавчатые образования, которые могут быть подвержены травмам.
Если у вашего ребенка обнаружили странного вида родинку, которой раньше не было, не стоит сразу паниковать. Отправьтесь на осмотр к дерматологу. Своевременная диагностика способна предотвратить возможные последствия. Если у вас в семье есть предрасположенность к раку кожи, то систематический осмотр у врача вам не помешает.
Раковые заболевания встречаются у детей не реже, чем у взрослых. Разновидность рака кожи — меланома у детей долгое время была редким явлением, но тенденция меняется. Увеличилось количество заболевших и случаев смертности. Поскольку меланома, образовавшаяся в детском возраста, развивается очень быстро, жизненно важно для родителей знать симптомы, факторы риска и методы лечения недуга.
Особенности заболевания у детей
В злокачественное образование превращаются родинки или невусы. Возникновение меланомы на чистой коже встречается гораздо реже. Клетки меланоциты, которые вырабатывают пигмент кожи, превращаются в раковые. Точные причины такого явления ни для взрослых, ни для подростков не установлены. В детском возрасте для заболевания не имеет значения пол, хотя среди взрослых намного чаще болеют женщины. У подростков крайне редко встречаются образования на слизистых оболочках, чаще на коже.
В каком возрасте появляется?
В группу риска по возрасту попадают дети 4−5 лет и 11−15 лет. Процент заболевших вне этих границ меньше одного. При этом до 10 лет болезнь проявляется в 5% случаев, а в период с 10 до 20 лет такой процент увеличивается до 15. Среди общего количества случаев заболевания чаще всего меланома проявляет себя после полового созревания — с 15 до 20 лет и составляет показатель 73%.
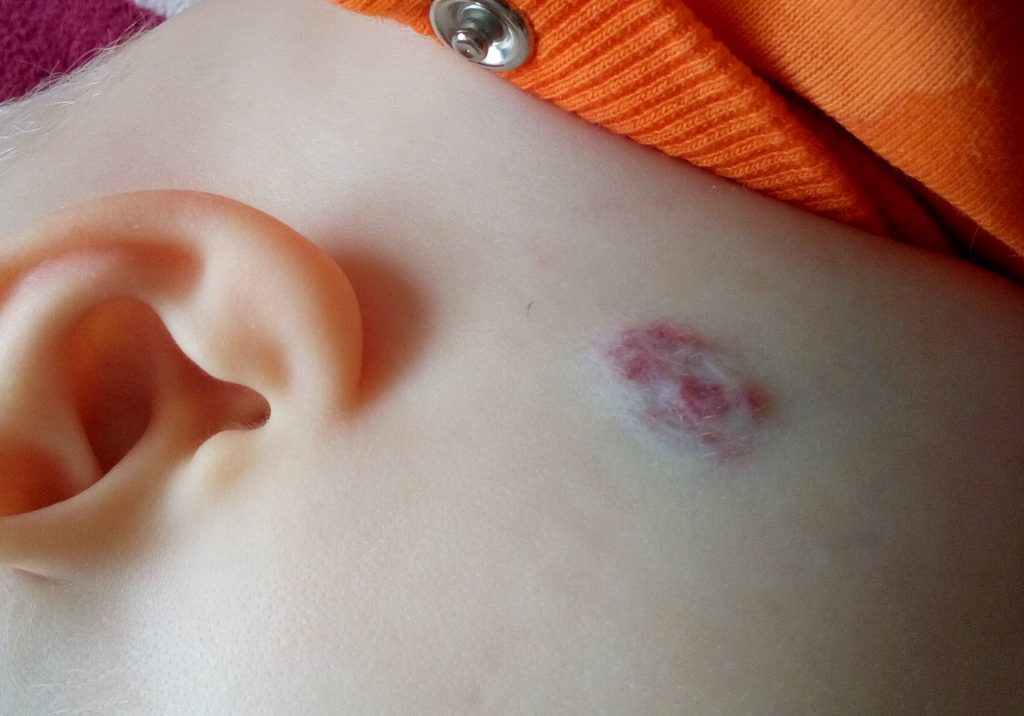
Меланома у детей может развиваться внутриутробно и после появления на свет. Вернуться к оглавлению
Разновидности болезни
| Вид меланомы | Особая характеристика |
| Внутриутробная | Меланома диагностируется у ребенка еще в утробе матери, до рождения. Она бывает обнаружена сразу после родов или при исследовании плода, находящегося в организме матери, часто встречается на лице и голове. |
| Инфантильная | Меланома кожи, возникающая у ребенка до 1 года. Такая опухоль изначально доброкачественная, но со временем может превратиться в злокачественное образование. |
| Юношеская меланома | Возникает до начала полового созревания, до 15 лет. Первоначально доброкачественная и затрудняет постановку диагноза тем, что похожа на родинку или бородавку. Имеет традиционный для родинки окрас — разные оттенки коричневого цвета. Появляется чаще всего на голове, шее и конечностях. |
| Подростковая | Возникает у подростков после полового созревания. До 80% случаев заболевания приходится на возраст 15−19 лет. Расположена чаще всего на теле или конечностях, реже – на голове. |
| Амеланотическая | Такая меланома всегда злокачественная, быстро приводит к разрастанию метастаз и хорошо лечится только на ранних стадиях. Отличить ее можно по серому цвету и местам расположения — ступни, пальцы и спина. |
Причины и факторы риска
В группе риска находятся дети, имеющие от рождения большие родинки. Такие образования чаще всего перерождаются и за ними нужно постоянно наблюдать. Ни в коем случае такие пятна нельзя травмировать или подвергать другим воздействиям. Следует избегать попадания таких родинок под прямые солнечные лучи. Детям, особенно в возрасте до 3 лет следует избегать нахождения на активном солнце, и использовать средства барьерной защиты в случае, если все-таки приходится подвергаться облучению.
Врачи выделяют следующие факторы риска:
- Наследственность. Дети, родители или другие близкие родственники которых имели рак кожи, рискуют гораздо больше своих сверстников.
- Светлокожие и светловолосые малыши и дети-альбиносы хуже переносят воздействие на кожу солнечного излучения, а значит, находятся в группе риска.
- Большое количество на теле обычных родинок является фактором риска и должно заставить родителей пристально наблюдать за любыми изменениями на коже.
- Может иметь неприятные последствия контакт матери с вредными химическими веществами при вынашивании плода.
Симптомы заболевания
- Родителей должно насторожить любое изменение во внешнем виде родинки. Если же она кровоточит, изменяет структуру и цвет, чешется, то следует немедленно обратиться к врачу. Обычная родинка или невус бывает симметричным как в горизонтальном, так и в вертикальном направлении. При перерождении в меланому такая симметрия нарушается, форма образования становится неправильной, на поверхности могут появиться бугры и наросты.
- Косвенным признаком можно назвать возникновение папиллом возле образования и увеличение лимфатических узлов возле родинки у ребенка. Следует прислушиваться к жалобам на увеличившийся узел в паху или под мышкой.
- На поздних стадиях возникают симптомы интоксикации организма.

Меланома у детей проявляется кровоточивостью, болью, язвочками на месте родинок.
Однако все признаки меланомы для детей не являются обязательными, часто болезнь развивается бессимптомно или маскируется под доброкачественное образование. При этом у детей гораздо чаще, чем у взрослых меланома сразу является злокачественной и начинает продуцировать метастазы. Последствия образования метастазов могут быть непоправимыми. В первую очередь они затрагивают клетки печени, что мешает нормальному функционированию клеток крови. Замедляется рост и развитие больного, а при дальнейшем применении химиотерапии и лучевой терапии возможна анемия, снижение защитных функций организма.
Методы диагностики меланом у детей
Существует несколько методов диагностики заболевания:
- Теплография, когда специальным сканером выявляют разницу температур злокачественной и здоровой ткани.
- Гистологическое исследование, когда проводится анализ клеток, взятых из образования. Для анализа, как правило, нарост удаляют.
- Радиофосфорная проба в особо затруднительных случаях позволяет определить раковое или предраковое образование путем анализа воспалительных явлений.
- Цитологическое исследование клеток образования и тканей вокруг него также поможет поставить правильный диагноз.

Для подтверждения или опровержения меланомы можно пройти несколько видов диагностики.
Признаками меланомы будут являться:
- активность лимфоцитов в районе образования;
- изменения клеток-меланоцитов, вырабатывающих пигмент кожи;
- увеличение количества пигментных клеток.
Особенности лечения и прогноз
Первым шагом при лечении любого типа меланомы у детей, так же как и у взрослых, будет удаление образования. На начальной стадии заболевания, при отсутствии метастаз, удаление может быть основным методом борьбы. В том случае, если меланома у детей находится на поздних стадиях, и в других органах уже присутствуют метастазы, то применяют те же методы лечения, что и у взрослых. Иммунотерапия позволяет поддерживать силы организма, лучевая и химиотерапия — бороться с болезнью.
Прогноз на выздоровление будет благоприятным для детей, у которых опухоль была обнаружена на ранних стадиях. Среди тех детей, кто был вовремя прооперирован, наибольшие шансы на выздоровление имеют малыши с образованиями на конечностях и имеющие небольшой размер — 80% таких пациентов побеждают болезнь. Однако статистика все же неутешительна, поскольку болезнь часто возвращается и 50% ранее болевших детей умирают в течение 5-ти лет после операции от рецидивов болезни. В целях профилактики при имеющейся у детей предрасположенности к заболеванию, врачи рекомендуют удалять все родинки и невусы, которые имеют признаки перерождения в меланому.
Дети не способны оценить опасность раковых заболеваний самостоятельно, и их здоровье полностью находится в руках родителей. Бдительность и своевременное обращение к врачу помогут сохранить жизнь и здоровье маленького пациента. Нужно оценить факторы риска, уберечь по возможности детей от активных солнечных лучей и внимательно относиться к любым изменениям кожи.
Читайте также:

