Ревматизм на ногах опухоль
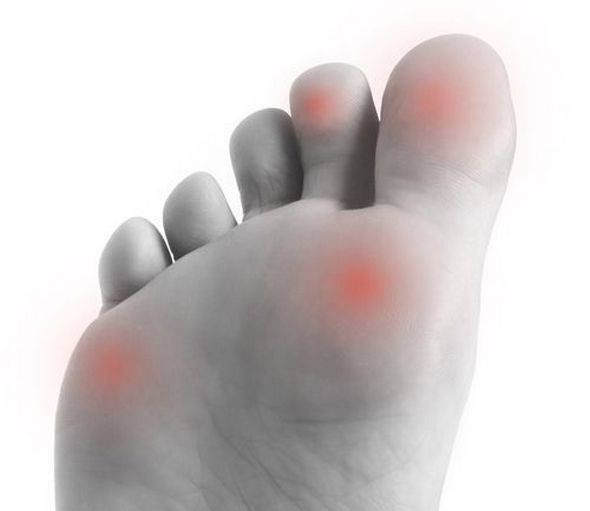
Чем опасен ревматизм
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Болезнь затрагивает не только опорно-двигательную систему, но и соединительные суставные ткани, что ведет к поражению внутренних органов, суставных хрящей, сердечно-сосудистой и даже нервной системы.
Большинство полагает, что ревматизму подвержены только пожилые. В действительности наиболее часто это заболевание проявляется в детском возрасте (7-15 лет) и у людей, не достигших 40 лет. Независимо от возраста, любой человек оказывается в группе риска.
Причины появления ревматизма
Ревматизм суставов может развиться по следующим причинам:
- Генетическая предрасположенность.
- Наличие белка группы В.
- Аллергическая реакция.
- Частые переохлаждения.
- Перенесенные инфекционные (ангина, тонзиллит, скарлатина) или стрептококковые заболевания.
- Бактерии, проникающие в суставы через кровь.
Как только стрептококк попадает в организм, иммунитет начинает вырабатывать антитела для борьбы с ним. Те же антитела присущи людям, склонным к ревматизму. Во время этой атаки иммунная система разрушает соединительные ткани, органы и суставы.
Симптомы заболевания и его классификация
Посетите врача, если чувствуете какие-либо перечисленные признаки:
- Воспаление и боль в суставах. Пораженная часть заметно опухает, а боль становится сильнее при нажатии. При ревматизме воспаление разрушает не только единичный сустав, но и соседние с ним. Хотя чаще всего это касается коленных и голеностопных суставов, пострадать могут и мелкие: например, пальцы ног. Больше всего вреда наносится сердцу.
- Постоянная слабость после небольших физических нагрузок.
- Скачки температуры (иногда до высокой отметки).
- Нарушения в работе сердца.
Классификация ревматизма
- Кожный ревматизм. Во время проявления этой формы патологии увеличивается проницаемость капилляров. Вследствие этого возникают небольшие кровоизлияния, плотные узелки или темно-красные болезненные уплотнения (узловая эритема).
- Ревмокардит. Для него характерны следующие симптомы: постоянные боли в области сердца, одышка, учащенное сердцебиение. Часто около правого подреберья появляются отеки.
- Ревматический полиартрит.Боль постепенно поражает все суставы. Суставные сочленения отекают, движения в них ограничены.
- Ревматический плеврит. Достаточно редкий вид заболевания. Сопровождается интенсивными болями, усиливающимися при вдохе, повышенной температурой, приступами сухого кашля. При ухудшении самочувствия наблюдаются такие признаки, как одышка, цианоз, неровное дыхание, набухание межреберных промежутков.
- Ревматический перитонит. Часто случается при первичном ревматизме. Проявляется повышением температуры, тошнотой, рвотой, болями в животе и нарушениями стула.
- Поражение нервной системы. Ему сопутствует разрушение мозговых веществ и оболочек и подкоркового слоя. Может проявляться ревмахореей (пляской святого Витта). Для него характерно сокращение поперечнополосатых мышц, что приводит к внезапному приступу удушья.
При постановке диагноза зачастую возникают сложности. Симптомы ревматизма нетипичны, могут указывать на ряд других заболеваний. Из-за этого для выявления стрептококковой инфекции и некоторых признаков ревматизма назначают ряд клинических и инструментальных исследований, в которые входят анализ крови, ЭКГ, УЗИ сердечной мышцы, рентген.
Лечение
Успешность лечения достигается при его начале сразу после диагностирования, пока болезнь не затронула сердце и другие органы. Поэтому необходимо посетить врача, который назначит комплексное лечение, направленное на уничтожение стафилококка и предупреждение развития болезни.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.

- Стационарное лечение. Пациента помещают в стационар, где в течение 1-2 месяцев он проходит медикаментозную терапию, соблюдает диету и занимается лечебной физкультурой. Для борьбы с инфекцией используют антибиотики (чаще — пенициллин). Антиревматическая терапия включает нестероидные противовоспалительные препараты, используемые в монолечении или в комплексе с другими лекарствами. Во время стационарного лечения обязательно нужно устранить все причины развития инфекции.
- Восстановление в санаториях. После терапии в больнице необходимо пройти лечение в кардиоревматологическом санатории, где нужно будет соблюдать оздоровительный режим, заниматься лечебной физкультурой и принимать целебные ванны.
- Контроль. Постоянное наблюдение и лечебные мероприятия предотвращают развитие ревматизма. Пациентам назначают лечение для восстановления кровообращения, физиопроцедуры, массаж.
Любую болезнь легче предупредить, чем лечить. Ревматизм — не исключение.
Меры первичной профилактики:
- Изолирование больного, носящего стрептококковую инфекцию.
- Поддержание защитных сил организма (занятия спортом, лечебные упражнения, сбалансированный рацион).
- Устранение всевозможных очагов инфекции (ангина, тонзиллит, кариес).
- Постоянное наблюдение, обследование и диагностика.
Вторичная профилактика во избежание рецидива:
- Постановка на учет и своевременный контроль пациента.
- Профилактическое антибактериальное лечение.
- Антиревматическая терапия.
Способы лечения ревматизма в домашних условиях — фитотерапия и правильное питание. Из средств народной медицины можно попробовать следующие:
- Сок клюквы и гречишный мед.
- Питье лимонного сока со стаканом теплой воды по утрам (за полчаса до еды).
- Употребление арбузов, черники, киселей из клюквы и брусники.
- Настой из малины и черной смородины.

Компрессы, настойки и мази:
- нарвите березовые листья, ошпарьте кипятком для мягкости, обложите ими больное место, укутайте теплой тканью и оставьте на ночь;
- столовую ложку сухого можжевельника залить стаканом водки и оставить на 3 дня. Принимать по паре чайных ложек в день в течение 1.5-2 месяцев;
- сок сельдерея залить 2 стаканами кипятка, настоять несколько часов, процедить, принимать по 2-3 чайной ложки несколько раз в день;
- смешайте натертый картофель и положите на поврежденное место. Укутайте теплой тканью или шарфом;
- спиртовой настой из цветков сирени: положить цвет до трети бутылки, залить спиртом и настоять. Пить 2 раза в день по 10-15 капель.

Эти средства, приготовленные в домашних условиях, снижают боль и помогают вылечить суставы на начальных стадиях ревматизма.
Во время активной фазы ревматизма основная цель диеты – уменьшить воспаление и восстановить нарушенный обмен веществ, повысить эффект проведенного медикаментозного лечения и снизить побочные действия некоторых лекарств.
Питание нужно организовать таким способом, чтобы в нем было как можно меньше соли и приправ, крепких мясных супов и бульонов, сладостей (мед, джем, кондитерские изделия). Количество потребляемой жидкости свести до 1 литра в сутки. В умеренных дозах есть яйца, молочные и кисломолочные продукты.

Ревматизм ног не представляет непосредственной угрозы для жизни. Но ввиду его тяжелых последствий при первых же симптомах ревматизма необходимо срочно обратиться к врачу, поскольку правильно поставленный диагноз и своевременное лечение помогут вылечить болезнь и предотвратить ее рецидив.
Артрит сопровождается рядом специфических симптомов, в значительной мере осложняющих жизнь пациенту. Одним из таких симптомов являются отеки при артрите. При этом отекать может как воспаленный сустав, так и вся конечность, если воспаление локализовано на ноге. Для борьбы с отеками применяют медикаментозные и немедикаментозные методы.
Причины появления отеков

Отекание стоп вызывает дискомфорт и затруднение в передвижении
Отеки при артрите – это прямое следствие воспалительного процесса в суставе. Они появляются из-за скопления инфильтрата в суставной сумке. При воспалительном процессе в крупных суставах увеличивается продукция синовиальной жидкости, что приводит к ее скоплению в сумке и развитию выраженной отечности.
Чем тяжелее воспалительный процесс, тем сильнее выражен отек. Особенность отеков при ревматоидном артрите заключается в том, что они увеличиваются во время ночного отдыха и постепенно проходят без лечения в течение дня. Это связано с тем, что после ночного отдыха человек начинает двигаться, трофика синовиальной жидкости постепенно нормализуется, а значит и отечность тканей спадает.
Отеки возникают на любых частях тела, однако наибольший дискомфорт человек испытывает при отекании стоп и голеней. Эти зоны сами по себе склонны к накоплению жидкости из-за особенностей местного движения крови и лимфы, а при патологиях суставов ситуация усугубляется еще больше, поэтому отекшие конечности быстро устают и сильно болят.
Факторы, увеличивающие вероятность развития выраженных отеков:
- застойная сердечная недостаточность;
- патологии почек;
- злоупотребление солью;
- варикозное расширение вен.
При застойной сердечной недостаточности отмечаются отеки ног и лица. В случае, когда на фоне этой патологии протекает ревматоидный артрит, отечность выражена очень сильно и требует комплексного лечения.
Соль приводит к задержке жидкости в организме. Злоупотребление солью влечет за собой сгущение крови, повышение артериального давления и уменьшение частоты мочеиспускания. В результате жидкость задерживается в организме, и появляются сильные отеки. При артрите это также грозит солевыми отложениями в суставах из-за нарушения выведения органических соединений в результате редкого мочеиспускания.
Отек стопы и голени при артрите часто выступает следствием варикозного расширения вен. Это заболевание влечет за собой нарушение кровообращения и движения лимфы в нижних конечностях. При злоупотреблении солью это становится причиной накопления жидкости в тканях нижних конечностей и приводит к сильным отекам.
Как снять отеки?

Обследование ЭКГ поможет правильно подобрать лечение
Как снять отек при артрите будет зависеть от причины его развития. Если отечность связана непосредственно с самим воспалением, убрать опухоль достаточно просто, необходимо лишь купировать воспалительный процесс и нормализовать местное кровообращение.
В случае, когда отеки ног при артрите вызваны другими нарушениями, понять, как снять опухоль, можно только после комплексного обследования. Человеку рекомендуется:
- проверить работу почек;
- сделать ЭКГ;
- проконсультироваться с флебологом;
- исключить нарушения обмена веществ;
- пересмотреть свой рацион.
Точно установить причину избыточного накопления жидкости может только врач. Набухание и отеки ног при артрите на фоне почечной недостаточности требуют комплексного лечения. При легких нарушениях функции почек врач назначит диуретики для выведения излишка жидкости.
При сердечной недостаточности необходима комплексная терапия, включающая прием сердечных гликозидов, диуретиков и антикоагулянтов.
Снять отеки колена при артрите, сопровождающимся варикозным расширением вен, поможет специальное компрессионное белье, которое обеспечит нормальное давление на вены. Проще всего избавиться от набухания, если опухоль вызвана злоупотреблением солью – для снятия отека при артрите в этом случае достаточно диеты с ограниченным потреблением соли и увеличенным потреблением жидкости.
Медикаменты для борьбы с отеками

Медикаменты помогут устранить отечность и купировать воспалительный процесс
Для снятия опухоли при ревматоидном артрите нужно, в первую очередь, комплексное лечение этого заболевания суставов. Оно направлено на купирование воспалительного процесса. С этой целью применяют:
- обезболивающие средства;
- нестероидные противовоспалительные препараты;
- кортикостероиды.
Анальгетики уменьшают болевой синдром, тем самым избавляя от спазма мышц и нормализуя давление мышечной ткани на сустав. Нестероидные противовоспалительные препараты купируют воспалительную реакцию, облегчая дискомфорт. Внутрисуставное введение кортикостероидов позволяет быстро избавиться от отека за счет снятия воспаления.
Все эти методы являются частью симптоматической терапии. После снятия острых симптомов проводится специфическая терапия артрита, которая позволяет улучшить движение в суставе, тем самым предотвращая появление отеков в дальнейшем.
Вне обострения отеки могут появляться из-за неправильной нагрузки на сустав или мышечного спазма. Для устранения отеков в этом случае рекомендованы местно-раздражающие препараты в форме мазей. Можно использовать Капсикам, Апизартрон, Випросал. Все эти препараты основаны на натуральных компонентах (пчелиный или змеиный яд) и расширяют сосуды в зоне нанесения. Это стимулирует кровоток, снимает болевой синдром и уменьшает отек. Наносить такие мази можно до четырех раз в день.
При выраженных отеках на фоне нарушения обмена веществ, врач может назначить мочегонные средства и препараты для нормализации работы почек и миокарда. Выбор специфических лекарственных средств зависит от общего состояния здоровья пациента и осуществляется лишь после комплексного обследования у терапевта.
Физиотерапия от отеков

Терапия поможет восстановить обменные процессы в пораженных местах
После купирования острой симптоматики необходимо восстановить обменные процессы в воспаленных суставах, чтобы окончательно избавиться от отека. С этой целью применяют следующие виды физиотерапии:
- ударно-волновую терапию;
- электрофорез с сосудорасширяющими препаратами;
- магнитотерапию;
- ЛФК;
- массаж;
- теплые компрессы;
- грязелечение.
Оптимальный для снятия отека при артрите метод физиотерапии определяет врач, в зависимости от стадии заболевания и тяжести поражения соединительной ткани. Как правило, медикаментозное лечение и физиотерапия всегда дополняются комплексом упражнений ЛФК для разработки сустава, улучшения амплитуды движений и нормализации местного кровотока.
Народные средства против отеков

Компрессы помогут снять отек
Набухание ног и отеки рук при артрите можно лечить и с помощью народных средств. Самый простой терапевтический метод – воздействие сухого тепла. Для этого нужно взять сваренное вкрутую яйцо, завернуть его в полотенце и приложить к больному суставу на 10 минут. Также можно использовать прокаленную на сковороде соль, предварительно пересыпав его в плотный мешочек, или размятую вилкой вареную картофелину, завернутую в платок или полотенце.
Избавиться от припухлостей и отечности при артрите можно с помощью лечебных компрессов и растираний из арсенала народной медицины.
- При артрите часто отекают ноги, но снять припухлость конечностей можно с помощью такого простой средства, как лист белокочанной капусты. Его нужно размять руками до выступления сока смазать обильно медом и приложить к больному суставу, укутав шалью. Держать компресс следует не меньше двух часов, можно оставить его на ночь.
- Отеки ног и ступней при ревматоидном артрите можно снять с помощью настоя петрушки, который обладает выраженным мочегонным действием. Для приготовления средства нужно всыпать в термос 4 ложки сушеной зелени и залить 2 стаканами кипятка, а затем настоять 4 часа. Принимать средство необходимо по 100 мл утром и вечером.
- Снять отек колена при артрите помогут растирания, отлично снимает припухлость водочная настойка цветков сирени или прополиса. Небольшое количество средства следует нанести на больное колено и интенсивно растереть полотенцем по массажным линиям до появления ощущения тепла вокруг сустава.
Для уменьшения отеков также рекомендовано снизить потребление соли до 5-7 г в сутки, ввести в рацион ягодные морсы и отвары трав с мочегонным действием. Избавиться от лишней жидкости поможет настой плодов шиповника, брусничный отвар или клюквенный морс.

- Ревматизм – опасность для всего организма
- Как появляется?
- Клиническая картина
- Диагностические процедуры
- Лечение
- Меры профилактики
Большинство граждан традиционно воспринимают ревматизм ног, представляя себе симптомы ломоты в коленях, локтях и других сочленениях. Вся вина за данное заболевание почти всегда ложится на некачественную обувь, сырую погоду и неудовлетворительные условия труда. В действительности эта патология куда обширнее, опаснее и сложнее. А фундаментом ее развития в организме является целый комплекс этиологических факторов. Тем не менее, при всех устрашающих описаниях и прогнозах бороться с этим недугом можно вполне успешно. О том, как это сделать, а также о вероятных причинах и последствиях, симптомах и методах выявления болезни пойдет речь в рамках этого обзора.

Ревматизм – опасность для всего организма
Ревматизм ног относится к категории аутоиммунных заболеваний, и вопреки устоявшемуся мнению, проявляется не только у пожилых людей, всю жизнь трудившихся в изнурительных условиях. Болезнь часто регистрируется у пациентов, возраст которых 30-45 лет.
При нынешней динамике жизни, непомерных нагрузках и других сопутствующих обстоятельствах стали возникать случаи заболевания ревматизмом ног даже у подростков и детей 8-16 лет.
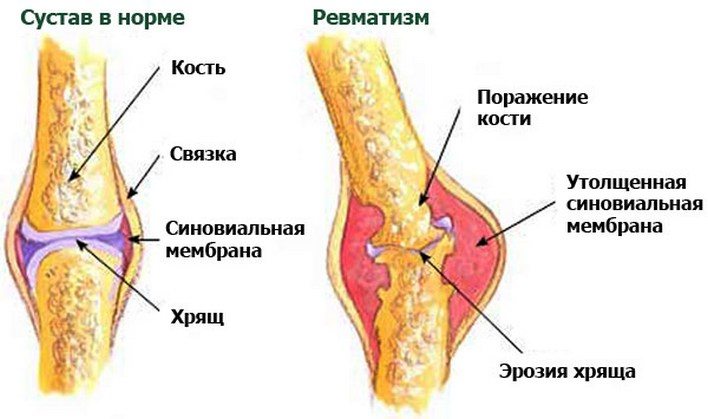
Недуг характеризуется истончением хрящевой ткани и образованием на ней обширных или локальных эрозий. Вследствие этого возникает воспаление других суставных тканей, приводящее к деструктивно-дегенеративным и дистрофическим изменениям мускулатуры в области сочленения.
При ревматизме поражаются головки и основание костей – нарушается их структурный состав, начинается процесс разрушения и отделения мелких фрагментов. Именно они, создавая давление на мягкие ткани, провоцируют болезненность. Сухожилия и нервные окончания также оказываются затронутыми воспалительным процессом. Стенки синовиальной сумки и синовиальная мембрана сочленения утолщаются и перестают выполнять свою физиологическую функцию.
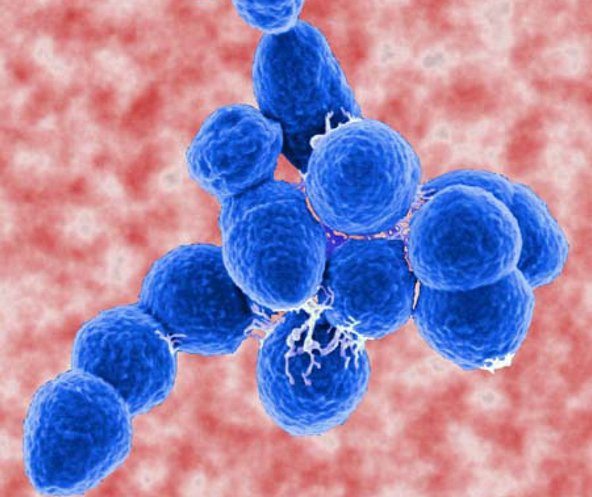
Все эти патологические изменения наступают в короткий период, под воздействием проникшей в организм инфекции. Она спровоцирована бетта-стрептококками, принадлежащими к категории группы А.
Эти патогенные возбудители проникают в человеческий организм во время заражения органов дыхания и прогрессирования респираторных заболеваний – бронхитов, ангины, пневмонии, ринита, а также при туберкулезе, или осложнениях других болезней инфекционной природы. Около 2,5-3,0% переболевших этими недугами пациентов получают осложнение в виде ревматизма.
Еще одна особенность этой болезни – она поражает не только ноги, как это принято считать. Проявляется заболевание патологиями внутренних органов, особенно –в легких, печени, сердце, селезенке.
Как появляется?
Причинные факторы при этом заболевании могут влиять как комплексно, так и по отдельности. К появлению патологии располагает генетическая наследственность. Слабая иммунная система или временные сбои в ее работе служат провоцирующими обстоятельствами. На этом фоне стрептококковой инфекции легче поразить дыхательные органы.
Вместе с этой основной причиной, существуют и другие обстоятельства и условия для развития ревматизма ног:
- Присутствие в организме белковых соединений группы В;
- Аллергическая чувствительность к токсичным компонентам, выделяемым болезнетворными бактериями или вирусами;
- Последствия недолеченных инфекций, некорректно установленный диагноз по респираторным заболеваниям, неэффективный курс их лечения;
- Частые недомогания по причине переохлаждения;
- Неаккуратно проведенные стоматологические операции;
- Нарушения санитарных норм при инъекциях, удалении зуба, лечении простудных болезней.
Все эти факторы служат комфортным основанием для проникновения стрептококкового возбудителя в организм.
Противодействие ему оказывает иммунная система, антитела которой во время иммунной атаки на инородных агентов наносят повреждения паренхиматозным органам (сердцу, селезенке, железам, печени, легким), а также травмируют костную и хрящевую ткань, вредят суставным элементам нижних и верхних конечностей.
Клиническая картина
Первыми при этой патологии страдают крупные сочленения – коленный, локтевой, тазобедренный сустав. Позднее поражаются другие узлы опорно-двигательной системы в разных частях тела, а также внутренние органы.
Ревматизм ног проявляется такими симптомами:
- Интенсивное развитие воспалительного процесса;
- Болезненность тянущего, режущего, тупого характера. Боли при ревматизме обычно бывают блуждающими – пациент ощущает их то на одном, то на другом участке ноги;
- Усиление болей во время движения или физической активности, при поднятии тяжестей или во время ручного труда;
- Признаки покраснения и шелушения кожного покрова в зоне пораженных сочленений;
- Горячность отекшего сустава;
- Мелкие красноватые высыпания угревого характера;
- Ухудшение аппетита;
- Бессонница;
- Приступы лихорадки и повышение общей температуры тела.
Во время прогрессирования болезни становятся частыми приступы мигрени. Характерным для ревматизма ног является признак симметричности. При поражении сочленения на одной конечности в течении 10-14 дней такие же симптомы проявляются на другой ноге в таком же суставе.
Одновременно с тем развиваются вторичные признаки ревматизма ног – учащенное сердцебиение, напряжение в грудной клетке при глубоком вздохе, появляется кашель, боли в области сердца, образуется кожная кольцевидная эритема.

Диагностические процедуры
Для установления истинных причинных факторов, интенсивности развития болезни и степени поражения суставов врач-ревматолог проводит клинический осмотр. Методом пальпации устанавливается зона наибольшей болезненности, по границам опухоли определяется зона наиболее интенсивных патологических процессов.
Для подтверждения первоначальных предположений пациенту предлагается пройти комплекс аппаратно-инструментальных диагностических процедур и сдать анализы для лабораторного обследования. Наиболее информативным и быстрым методом считается рентгенография – она позволяет установить такие патологические отклонения:
- Уплотнения в синовиальных мембранах;
- Утолщение мягких тканей;
- Аномальный зазор межсуставной щели;
- Отложения кальцинированных солей.
Наряду с этим методом проводятся такие диагностические исследования:
- Магнитно-резонансная томография;
- Компьютерная томография;
- УЗИ;
- Определение СОЭ;
- Пункция для отбора на исследование синовиальной жидкости;
- Ревматическая проба крови;
- Артроскопия;
- ЭКГ сердца.
Эти способы постановки диагноза одновременно проливают свет на степень деформации суставных элементов, наличие воспалительного процесса, интенсивность поражения кровеносных сосудов в суставной области.
Лечение
Облегчить страдания вызванные болями в сочленении помогают фармакологические средства – Ибупрофен, Анальгин, Кетанов, Аспирин, Нимесулид. Одновременно проводится противовоспалительная терапия с применением таких препаратов:
- Диклофенак;
- Индометацин;
- Напроксен.
Для восстановления структурных компонентов суставных элементов проводится медикаментозная терапия с назначением:
- Фастум-геля;
- Рибоксин.
Кроме курса применения этих лекарств ревматолог может назначать симптоматическое лечение ревматизма ног, включающее применение метаболических компонентов и иммунодепрессантов – Метотрексата и Циклофосфана, а также сердечных гликозидов – Аспаркама, Пумпана.
Усиливают терапевтический эффект и продлевают его длительность физиопроцедуры – аппликации с лечебным парафином, магнитотерапевтическое воздействие, электрофорез.
Меры профилактики
Для исключения риска распространения первопричины болезни – стрептококковой инфекции – пациенту нужно соблюдать карантинный режим. Для недопущения развития ревматизма особое внимание нужно уделить профилактике простудных заболеваний и болезней дыхательной системы.
При повышении температуры и первых признаках – болях в суставах, других симптомах – следует незамедлительно показаться врачу ревматологу.
В заключение обзора – пожелание всем, кто в силу обстоятельств сталкивается с вероятными причинами ревматизма ног. Ни в коем случае нельзя ставить диагноз на основании собственных предположений. И уж тем более недопустимо домашнее лечение, продиктованное советами родственников или соседей. Только квалифицированная медицинская помощь в состоянии ограничить развитие болезни и предотвратить ее.
Ревматизм ног диагностируется у каждого второго пациента. Заболевание относится к аутоиммунной категории патологий, поражает не только внутренние органы, но и системы человеческого организма. Необходимо знать, какой врач лечит артроидный ревматизм, чтобы своевременно обратиться в больницу. Качественная и адекватная терапия позволит предупредить возможные осложнения.
Что такое ревматизм ног и чем он опасен
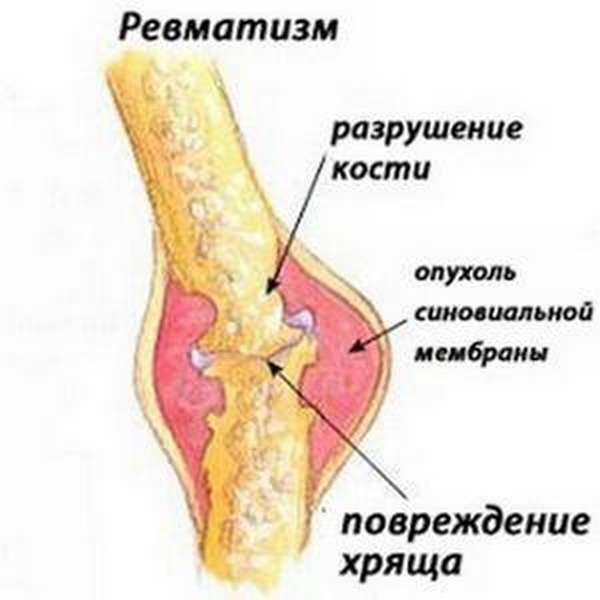
Заболевание характеризуется нарушениями в области соединительной и мышечной ткани мелких и крупных суставов. Опасен ревматизм ног серьезными осложнениями, если своевременно не обратиться в больницу.
Пострадает опорно-двигательная, сердечно-сосудистая и нервная системы. При поражении сердечной мышцы у человека возникает ревмокардит.
С ревматизмом чаще сталкиваются молодые люди, у которых иммунитет ослаблен и организм больше подвергается простудным заболеваниям.
В большинстве случаев ревматический артрит у взрослого и ребенка является следствием частого переохлаждения организма. То же самое касается сниженного иммунитета.
Нельзя откладывать лечение при появлении первых признаков. Врач расскажет, чем опасен ревматизм, какие осложнения может спровоцировать болезнь, и подберет максимально эффективное лечение после полной диагностики.
Причины
Для успешной терапии важно установить источник развития патологических процессов. Существует достаточно факторов, которые провоцируют заболевание. Причины ревматизма костей:
- белок группы В,
- аллергия,
- частые переохлаждения организма,
- инфекционные заболевания или стрептококки (ангина, тонзиллит, скарлатина),
- проникновение болезнетворных бактерий в область суставов через кровоток.
Внимание! К развитию ревматизма предрасполагает наследственный фактор. Необходимо посещать врача в профилактических целях, если есть родственники с подобным заболеванием.
Когда в организм человека попадают патогенные микроорганизмы, иммунитет начинает выработку антител, чтобы бороться с заболеванием. Характерные клетки также негативно сказываются на соединительной ткани сердца, поражая ее. Патологические процессы затрагивают опорно-двигательный аппарат и внутренние органы.
Симптомы
Вместе с ревматизмом ног у пациента появляются и другие осложнения. Речь идет о ревмокардите. На фоне развития ревматизма возникают следующие симптомы у взрослых:

Суставные боли различной интенсивности и продолжительности. По мере прогрессирования патологических процессов симптомы усиливаются и учащаются. Поражается тазобедренный, коленный или голеностопный сустав.
Первые симптомы у пациентов отмечаются через 3 недели после перенесенного заболевания. Бывают ситуации, когда человек не подозревает о ревматизме. Болезнь обнаруживают на плановом обследовании. Патологические процессы в такой ситуации протекают без явных признаков.
Врач способен визуально определить заболевание. Суставы поражаются, появляются все признаки воспалительного процесса. Увеличивается в объеме внутрисуставная жидкость.
При своевременном лечении можно избежать последствий, среди которых стойкие нарушения в области суставов. В противном случае кости станут пористыми, поскольку уменьшится количество минеральных веществ.
Методы диагностики
Врачу необходимо установить болезнь, чтобы подобрать максимально эффективное лечение. Специалисту помогает лабораторная диагностика, поскольку симптомы патологии сильно схожи с признаками других инфекций. После проведения медицинского осмотра пациентам назначают:
- анализ крови,
- рентгенологическое исследование суставов,
- артроскопию,
- электрокардиографию (ЭКГ),
- ультразвуковое исследование сердца (УЗИ).
При необходимости врач проводит пункцию, чтобы взять околосуставную жидкость для обследования.
Терапия
Лечение специалисты начинают с устранения основной причины, которая спровоцировала патологические процессы. Терапия осуществляется этапами. Сначала пациента помещают в стационарное отделение и проводят медикаментозное лечение. Больному показан постельный режим в обязательном порядке и курс лечебной физкультуры.
После интенсивной терапии следует посещать санаторно-курортные места и обязательно наблюдаться у ревматолога на протяжении последующих лет. Специалист расскажет, как лечить ревматические боли, и будет контролировать состояние пациента.

Лечение ревматизма ног должно проходить комплексно. Терапию подбирает врач после установленного диагноза на основании полученных результатов.
Пациентам рекомендуется придерживаться также диетического питания и не забывать посещать физиотерапевтические процедуры. Схема лечения медицинскими препаратами:
На стадии обострения ревматизма пациенту необходимо строго соблюдать постельный режим, ему также показаны массажные процедуры. Они помогают улучшить кровообращение нижних конечностей и уменьшить проявление воспалительного процесса в области суставов.
Длительное протекание болезни требует прохождения плазмафереза. Во время процедуры кровь очистят от токсинов, которые вырабатывают патогенные микроорганизмы. Выводятся также антитела, наносящие вред здоровью человека.
Лечение ревматизма народными средствами в домашних условиях осуществляется после консультации с доктором. Важно не только использовать фитотерапию, но и соблюдать диетическое питание. Эффективные народные средства:
- Употребление клюквенного сока с гречишным медом.
- Можно пить лимонный сок, разбавляя его стаканом теплой воды перед приемом пищи за 30 мин.
- Принимать настойку, приготовленную на основе черной смородины и малины.
Больным также рекомендуется употреблять арбуз, чернику, кисель из брусники и клюквы. В народной медицине существует достаточное количество рецептов компрессов, настоек и мазей. Например:

Березовые листья ошпарить кипятком, чтобы они стали мягкие. Приложить к пораженному суставу и укутать место теплым шарфом, тканью. Оставить компресс на ночь.
Рецепты знахарей и целителей помогают уменьшить симптомы ревматизма ног и устранить патологические процессы на ранних стадиях развития. Важно обсудить лечение с доктором, чтобы предупредить осложнения и последствия.
В некоторых ситуациях может проявиться аллергическая реакция. Необходимо учитывать этиологию происхождения заболевания, чтобы найти максимально эффективное средство в народной медицине.
Комплексное лечение ревматизма ног проводится не только с использованием медицинских препаратов и народных рецептов. Дополнительно пациентам рекомендуется посещать физиотерапевтические процедуры, при этом помнить про диету и питание. Для лечения ревматизма используют:
- электрофорез,
- ультрафиолетовые лучи,
- плазмаферез,
- парафиновые компрессы,
- ультракрасные лучи,
- УВЧ,
- лечебный массаж.
Каждому пациенту, учитывая особенности его организма и протекание патологических процессов, специалист подбирает лечебную физкультуру. Упражнения помогают восстановить подвижность суставов, утраченную на фоне болезни.
Профилактика
Любое заболевание можно предупредить, достаточно помнить полезные рекомендации специалистов. Профилактика предусматривает следующие правила:

Избегать контакта с пациентами, которые болеют стрептококковой инфекцией.
Есть рекомендации, которые помогут избежать рецидива патологии:
- стоять на учете в мед.учреждении,
- проходить профилактическое антибактериальное лечение,
- проводить антиревматическую терапию по назначению доктора.
Простые правила и рекомендации помогут предупредить возникновение патологии. Лечащий врач расскажет о первых признаках и лечении ревматизма ног. Назначит дополнительное обследование, подберет максимально эффективные средства для борьбы с патологией.
Заключение
Ревматизм является серьезным заболеванием, которое без терапии может вызвать тяжелые осложнения и последствия. Возбудители чаще поражают именно сердечную ткань, которая со временем распадается.
У пациента появляются характерные симптомы. В 20% случаев у больного диагностируют порок сердца, чаще нарушается работа клапанов, которые находятся между желудочками и предсердиями.
Читайте также:

