Рентгенологическая картина при опухоли юинга характеризуется
Вместе с тем имеется ряд общих признаков, к которым (по Cervenansky, Kossey, 1959) относятся поражение диафизарной части длинных трубчатых костей, распространение поражения на треть или половину длины диафиза, рассеянный пятнистый остеопороз в теле кости, деструктивные изменения кортикального слоя в виде остеолиза, резко выраженная периостальная реакция в виде гиперостоза с луковицеподобным рисунком, сужение костного канала с развитием опухоли.
Опухоль Юинга плечевой кости
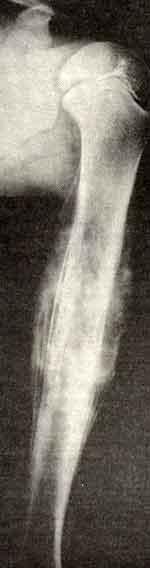

Рентгенограмма девочки 10 лет с опухолью Юинга плечевой кости.
Луковичный многослойный периостит на протяжении всего диафиза.
Естественно, что в эту схему чехословацких авторов практика вносит дополнения и нередко встречаются отклонения. При поражении плоских костей имеет место рассеянный пятнистый остеопороз, сочетающийся с пятнами неравномерно откладывающейся извести.
Симптом периостального козырька и игольчатого периостита, как правило, не наблюдается. Однако в литературе в 10% случаев опухоли Юинга описан спикулообразный периостит. Возможно и сочетание последнего со слоистым периоститом (2 наших наблюдения).
И. Г. Лагунова различает при опухоли Юинга мелкоочаговую, пластинчатую и крупноочаговую деструкцию. В наших наблюдениях эти виды разрушения кости встретились соответственно у 13, 7 и 10 больных.
Следует считать особенно необходимым параллельно химиотерапии применение средств, стимулирующих кроветворение и иммунобиологическую активность организма (зимозан, продигиозан, преднизолон, комплекс витаминов, переливание крови). По данным И. С. Шепелевой (ЦИТО и Институт рентгенологии и радиологии АМН СССР, 1971), из 37 детей (с опухолью Юинга — 21 больной и с ретикулоклеточной саркомой — 16 больных), получивших комбинированное лечение, отдаленные…
Гемангиома развивалась из сосудов кости параллельно с растущими гемангиомами кожи. Caffey обратил внимание на то, что гемангиому кости нередко симулируют другие заболевания. Это имеет место, например, при местном гигантизме, сопровождающемся корковым утолщением. Вместе с тем автор привел свое наблюдение: мальчик 7 лет страдал гигантизмом нижней конечности, генерализованным гемангиоматозом и истинной гемангиомой малоберцовой кости. Наше наблюдение…
Анализируя наши наблюдения, следует отметить, что только лучевое лечение получили 15 детей. Ни один из них не выздоровел. Все больные умерли от метастазов в сроки от 1 года до 2,5 лет. Таким образом, можно определенно говорить о некотором отдалении сроков появления метастазов, но не о выздоровлении под влиянием лучевой терапии. Шесть больных обследованы, но не…
В отношении гемангиомы кости, по литературным данным, эффективна рентгенотерапия. Вместе с тем Dargeon считает, что в случаях, когда возможно хирургическое вмешательство, у детей целесообразнее произвести сегментарную резекцию кости. Мы целиком поддерживаем это мнение, помня об отрицательном воздействии облучения на детей. Лучевая терапия у одной из наших больных не способствовала излечению от гемангиом мягких тканей голени…
Поиск и подбор лечения в России и за рубежом
- Заявка на лечение
- Сотрудничество
- Контакты
ОПУХОЛЬ ЮИНГА
Опухоль локализуется преимущественно в диафизах длинных трубчатых костей, может локализоваться в плоских и коротких трубчатых костях.
Возраст - наиболее часто второе десятилетие жизни, реже - третье. Мужчины болеют в 2 раза чаще, чем женщины.
Для опухоли характерно быстрое начало. Ранним и частым симптомом при опухоли Юинга являются боли. Они возникают у 80% больных. Боли носят периодический, и даже волнообразный характер, не так постоянны, как при остеогенной саркоме.
Доминирующим и наиболее важным признаком болезни Юинга является выявление опухоли, которое удается уже при первичном осмотре, что подчеркивает тенденцию этой опухоли разрушать кортикальный слой и распространяться на окружающие мягкие ткани. Заболевание нередко начинается так, как это бывает при остеомиелите.
Отмечаются подъемы температуры почти у половины больных, иногда до 38-39 градусов, повышение местной температуры, усиление сосудистого рисунка над опухолью, болезненность при пальпации, увеличение объема конечности, иногда гиперемия, возможна атрофия мышц. Патологические переломы не редки. Часто выявляется умеренный лейкоцитоз.
Симптомы этого заболевания обычно быстро нарастают, но наряду с быстрым и даже молниеносным течением у одних больных, у других отмечается более спокойное и длительное течение. Иногда отмечается волнообразное течение с периодами обострений и непродолжительными ремиссиями.
Средняя длительность симптомов до обращения к врачу - 26недель. Наиболее короткий анамнез - 2 недели, наиболее продолжительный - 2 года.
Важной биологической особенностью для опухоли Юинга является ее высокая чувствительность к лучевому воздействию, что иногда используется в диагностических целях.
Опухоль Юинга - одна из наиболее злокачественных первичных опухолей костей, которая рано метастазирует в легкие, а также в другие кости скелета и регионарные лимфатические узлы.
Рентгенологическая картина характеризуется мелкоочаговой деструкцией метадиафизарного отдела кости, без четких контуров, с отсутствием зоны склероза. Характерно разволокнение кортикального слоя (интракортикальная деструкция), слоистый периостит.
При значительных размерах опухоли возможно разрушение кортикального слоя с появлением игольчатого периостита. В динамике в период ремиссии возможна ассимиляция луковичного периостита. При локализации в плоских костях, помимо мелкоочаговой деструкции, возможно реактивное костеобразование без четких контуров.
Патологическая анатомия. Характерна в микроскопической картине однотипность ее округлых клеток, что отличает ее от ретикулоклеточной саркомы. Иногда клетки располагаются в виде "псевдорозеток”, правильная сеть аргирофильных волокон отсутствует, нередко имеются полости, ограниченные непосредственно опухолевыми клетками, содержащие кровь.
Лечение больных опухолью Юинга комбинированное, с обязательным использованием химиотерапии.
Сочетание только хирургического и лучевого методов не давали удовлетворительных результатов: 5 лет жили 3-4% больных, остальные больные погибают в течение 2 лет от начала заболевания, чаще всего от легочных метастазов.
Положение кардинальным образом изменилось с тех пор, как в клиническую практику была введена адъювантная химиотерапия в сочетании с лучевой терапией и оперативным вмешательством. Исход лечения зависит от объема опухоли, который определяется рентгенологически и по данным компьютерной томографии.
При объеме опухоли до 100 см3 (диаметр более 5 см), 3 года жили 78%, тогда как при больших объемах опухоли этот показатель снижался до 17%.
Современные сочетанные методы лечения обуславливают достоверное увеличение процента выживших 5 и более лет - до 60 и даже 80%.
Наилучшие исходы регистрируются при сочетании химиотерапии с лучевой терапией и оперативным вмешательством, при этом могут применяться органосохраняющие операции.
В последние годы используются различные варианты сочетания лучевой и лекарственной терапии.
I. На первом этапе лечения осуществляется лучевая терапия на область первичного опухолевого очага - СОД - 55-60 Гр в течение 5-6 недель.
На втором этапе - химиотерапия, которая должна проводиться длительно (до 2-х лет) : на протяжение первого года с интервалом в 3 мес., в течение второго года - с интервалом в 6 мес. Хотя опухоль высокочувствительна к сарколизину и циклофосфану, следует отдавать предпочтение полихимиотерапии.
II. На первом этапе - полихимиотерапия (4-5 курсов с интервалами 3 нед.), на втором этапе - облучение очага поражения с включением в объем облучения всей кости (СОД - 55-60 Гр) на фоне проведения 4 курсов щадящей полихимиотерапии (винкристин 1 ,5 мг/м2 в/в 1 -й день, дактиномицин 10 мкг/кг в/в 1 - 5 дни) с интервалом 3 недели. На третьем этапе - полихимиотерапия (4-5 курсов), идентичная первому этапу.
Для индукционной химиотерапии следует отдавать предпочтение следующей схеме:
Винкристин 1,5 мг/м2в/в 1-й день
Адриамицин 50 мг/м2 в/в 1-й день
Циклофосфан 1200 мг/м2 во 2-й день.
С адьювантной целью могут быть использованы разнообразные комбинации химиопрепаратов:
1. Адриамицин 20 мг/м2 в/в 1,8 и 15 дни Винкристин 0,75 мг/м2 в/в 1,8 и 15 дни Циклофосфан 250-300 мг/м2 в/м 1,3,5 дни в течение 2-х недель. Интервал 3 недели.
2. Дактиномицин 300 мкг/м 2 в/в 1-5 дни
Адриамицин 20 мг/м2 в/в с 19 по 21-й день и с 39 по 41 день
Винкристин 1 ,5 мг/м2 в/в в 58,65,72 и 78-й дни.
3. Метотрексат 40 мг/м2 в/в 1-й день
Винкристин 1,4мг/м2 в/в 1-й день
Циклофосфан 600 мг/м2 в/в 1-й день
Также могут быть использованы схемы VAC, CAP. При лечении детей следует отдавать предпочтение схемам CAVM, VAC.
К оперативным вмешательствам чаще прибегают при неэффективности консервативного лечения и при возникновении осложнений со стороны первичного очага, не позволяющих проводить лекарственное и лучевое лечение (распад опухоли, угроза кровотечения и др.).
+7 495 66 44 315 - где и как вылечить рак
Сегодня в Израиле рак молочной железы поддается полному излечению. По данным израильского министерства здравоохранения, в настоящее время в Израиле достигнута 95% выживаемость при данном заболевании. Это - самый высокий показатель в мире. Для сравнения: по данным Национального Канцер Регистра заболеваемость в России в 2000г по сравнению с 1980г увеличилась на 72%, а выживаемость составляет 50%.
На сегодняшний день стандартом лечения клинически локализованного рака предстательной железы (т.е. ограниченного на простате), а значит излечимого, считается либо различные оперативные методы, либо лучевые терапевтические методы (брахитерапия). Стоимость диагностики и лечения рака предстательной железы в Германии составит от 15.000 € до 17.000 €
Данный вид оперативного лечения был разработан американским хирургом Фредериком Мосом и успешно применяется в Израиле на протяжении последних 20 лет. Определение и критерии операции по методу Моса разработаны Американским колледжем операции Моса (ACMS) совместно с Американской академией дерматологии (AAD).
- Рак молочной железы
- Онкогинекология
- Рак легких
- Рак предстательной железы
- Рак мочевого пузыря
- Рак почки
- Рак пищевода
- Рак желудка
- Рак печени
- Рак поджелудочной железы
- Колоректальный рак
- Рак щитовидной железы
- Рак кожи
- Рак костей
- Доброкачественные опухоли костей
- Остеома
- Остеоид-остеома
- Остеобластома
- Хондрома
- Остеохондрома
- Хондробластома
- Хондромиксоидная фиброма
- Гемангиома
- Опухолеподобные поражения костей
- Злокачественные опухоли костей
- Рак костей – статистика
- Рак костей – причины
- Рак костей – факторы риска
- Рак костей – признаки и симптомы
- Рак костей – раннее обнаружение
- Рак костей – диагностика
- Рак костей – классификация
- Рак костей – выживаемость
- Рак костей – лечение
- Рак костей – хирургическое лечение
- Рак костей – лучевая терапия
- Рак костей – химиотерапия
- Рак костей – прицельная терапия
- Рак костей – комплентарная и нетрадиционная терапия
- Рак костей – клинические исследования
- Рак костей – после лечения
- Рак костей – лечение не работает
- Гигантоклеточная опухоль
- Хордома
- Остеогенная саркома
- Параоссальная (юкстакортикальная) остеогенная саркома
- Хондросаркома
- Опухоль Юинга
- Ретикулоклеточная саркома
- Фибросаркома кости
- Злокачественная фиброзная гистиоцитома
- Злокачественные опухоли костей - редкие
- Рак костей – метастазы
- Рак костей – профилактика
- Рак костей – новое в исследованиях
- Рак костей – вопросы врачу
- Лечение рака костей в Израиле
- Опухоли мозга
- Лечение рака Кибер-ножом
- Нано-нож в лечении рака
- Лечение рака Протонной терапией
- Лечение рака в Израиле
- Лечение рака в Германии
- Радиология в лечении рака
- Рак крови
- Полное обследование организма - Москва
- Таргетная терапия меланомы в Москве
- Таргетная терапия рака поджелудочной железы в Москве
- Таргетная терапия рака почки в Москва
- Кейтруда - лечение в Москве
- Лечение моноклональными антителами в Москве
- Лечение Эрлотинибом в Москве
- Лечение трастузумабом в Москве
- Платная онкологическая помощь в Москве

Нано-Нож (Nano-Knife) - новейшая технология радикального лечения рака поджелудочной железы, печени, почек, легких, простаты, метастазов и рецидивов рака. Нано-Нож убивает опухоль мягких тканей электрическим током, сводя к минимуму риск повреждения близлежащих органов или кровеносных сосудов.

Технология Кибер-Нож была разработана группой врачей, физиков и инженеров Стендфордского Университета. Эта методика была одобрена FDA лечения внутричерепных опухолей в августе 1999 года, и для опухолей в остальных областях тела в августе 2001 года. На начало 2011г. действовали около 250 установок. Система активно распространяется по всему миру.
ПРОТОННАЯ ТЕРАПИЯ - радиохирургия протонного пучка или тяжело заряженных частиц. Свободно двигающиеся протоны извлекают из атомов водорода. Для этого служит специальный аппарат, который отделяет отрицательно заряженные электроны. Оставшиеся положительно заряженные частицы и есть протоны. В ускорителе частиц (циклотроне) протоны в сильном электромагнитном поле разгоняются по спиральной траектории до огромной скорости, равной 60% скорости света - 180 000км/сек.
"Опухоль Юинга" (Ewing) известна также под названием "саркома Юинга", или "эндотелиальная миэлома", или "лимфангио-эндотелиома". Чаще всего эта опухоль обозначается как "круглоклеточная саркома" диафиза костей; поскольку она является первичной злокачественной опухолью соединительнотканного типа, - это, конечно, саркома. Но тем ие менее лучше ее не называть юинговской саркомой, чтобы не смешивать с истинной остеогенной саркомой кости. Опухоль, несомненно, представляет собой самостоятельную нозологическую единицу, и -поэтому должна быть изучена отдельно-; она составляет не менее 15% всех опухолей костей, которые раньше определялись Общим названием "саркомы кости".
Большинство авторов смотрит на эту первичную злокачественную опухоль кости как на эндотелиому или ретикуло-эндотелиому. Н. Н. Петров называет ее "ретикулярная миэлома". Колодный считает эндотелиальный характер опухоли недоказанным. Под микроскопом обнаруживается очень характерная однообразная масса крупных круглых клеток, содержащих мелкие ядра, сливающихся в синцитиальную эозинофиль-ную массу и не отделенных друг от друга межклеточным веществом. Никогда не бывает гигантских клеток. Клетки этой опухоли сами по себе никогда не продуцируют костной ткани. Характерна большая ранимость и хрупкость опухолевой ткани, обычно наблюдаются некрозы, кистевидный распад, кровоизлияния, чрезвычайная нежность при гистологической обработке, т. е. множество артефактов, затрудняющих подчас распознавание.
Мужчины поражаются в два-три раза чаще женщин. По данным Коупленда в Гешиктера 95% всех случаев этого новообразования падает на возраст до 20 лет. Нам приходилось, однако, наблюдать ряд случаев в среднем и даже в более старшем возрасте, но обычный контингент наших больных - это мальчики в возрасте 10-;15 лет. Чаще всего опухоль поражает длинные трубчатые кости, среди которых на первом месте стоит болыиеберцовая кость, затем по частоте следуют бедро, плечо, локтевая и малоберцовая кость. Последнее место среди длинных трубчатых костей занимает ключица с типичным поражением опухолью ее акромиального конца. Нередко опухоль гнездится и в плоских и коротких губчатых костях - в подвздошной, лопатке, в оводе черепа, нижней челюсти, позвонках, особенно в пяточной кости.
Важной чертой опухоли служит ее способность давать метастазы в кости, наблюдаемая сравнительно часто, почти в /з всех случаев. Множественные метастазы могут появиться уже в первые месяцы после начала первичного заболевания и этим симулировать первично-множественную локализацию злокачественного новообразования, что отличает опухоль Юинга от истинной остеогенной саркомы, которая всегда остается единичной и не переносится в другие отделы скелета. Метастатические костные поражения встречаются преимущественно в черепе, позвоночнике, а именно - в ряде позвонков одновременно, в лопатке, ключице и в длинных трубчатых костях, притом в тех же костях, где предпочтительно локализуется и первичная опухоль. Характерны и метастазы в регионарные лимфатические узлы, которые при истинной остеогенной саркоме не наблюдаются, и в особенности переносы опухоли, обычно поздние, в легкие.
Чрезвычайно своеобразно клиническое течение опухолей Юинга. Заболевание почти в половине всех случаев начинается с травмы. В кости то очень рано, то, наоборот, поздно появляются боли, которые постепенно нарастают, иногда держатся только несколько часов или дней, усиливаются ночью и не имеют такого постоянного характера, как боли при остеогенной саркоме. По словам больных боли тупые, тянущие, подчас колющие. Поднимается температура до высоких фебрильных цифр. Обычно обнаруживается лейкоцитоз до 12-15 тысяч, а в тяжелых случаях и вторичное малокровие. Затем конечность начинает быстро припухать, причем эта опухоль мягче, чем остеогенная саркома. Кожа краснеет, становится горячей на ощупь; определяется даже зыбление, т. е. ряд клинических воспалительных симптомов, совершенно одинаковых с признаками подострого остеомиэлита. Все эти воспалительные явления могут временно уменьшаться, и в течение нескольких недель, иногда даже месяцев весь процесс как бы затихает, чтобы затем опять вернуться с новой силой. Размеры опухоли при клиническом исследовании временами то увеличиваются, то уменьшаются. Ремиссии и рецидивы могут чередоваться несколько раз. Суставы остаются свободными. Патологический перелом осложняет опухоль сравнительно редко, в 5-10%, по сводным данным, притом в качестве обычно не раннего, а позднего проявления злокачественного деструктивного процесса.
Рентгенологичесиая картина опухоли легко понятна, если узнать ее айатомо- гистологическую основу. Большое диагностическое значение имеет прежде всего локализация данной опухоли, а именно в длинных трубчатых костях опухоль гнездится всегда в диафизе, и эпифизарные концы остаются пощаженными (рис. 563). При этом поражается весь диафиз или большая его часть. Опухоль начинается одновременно в нескольких или многих местах кости: в костномозговой полости и в более широких гаверсовых каналах. Отдельные крупные узлы, разрастаясь, сливаются друг с другом и растут чрезвычайно быстро во всех направлениях. Опухолевые массы распространяются, по всей вероятности), по лимфатическим путям, главным образом по костномозговому каналу, а также вдоль костных каналов. Поэтому костномозговой канал в ранних стадиях заболевания на рентгенограммах расширяется, впоследствии же он может сузиться и даже совсем исчезнуть. Компактное вещество вначале не изменено, но в далынейшем разрыхляется и расслаив1ается на ряд параллельных пластинок (рис. 564). Диафиз пораженной кости заметно более или менее равномерно утолщается. Опухолевые массы затем прорастают на поверхности коркового -слоя и расстилаются под надкостницей. Периостальная реакция сказывается в образовании тонкой костной скорлупы вокруг кости. Эта периостальная скорлупа в свою очередь прорывается опухолевыми разрастаниями (рис. 565). Надкостница, вновь отслаиваясь, откладывает новый концентрический слой костного вещества; то же повторяется, пока инфильтративный рост опухоли не захватывает и мягкие ткани. Таким образом, диафиз кости на рентгенограмме теряет свой нормальный структурный рииунок и замещается характерным продольным слоистым строением, напоминающим луковицу. Лучистый надкостничный рисунок с перпендикулярным расположением игол при опухоли Юинга является, несомненно, исключением из правила, однако мы много раз наблюдали его в особенно тяжело протекавших случаях новообразования. При очень быстром росте опухоли надкостничная реакция слабо выражена, преобладают деструктивные изменения, развиваются дефекты, и наслоений на поверхности коркового вещества не бывает. При более медленном росте опухоли, наоборот, наблюдаются очаги реактивного остеосклероза и появляется довольно характерный мелкоочаговый пятнистый рисунок кости, особенно при поражении губчатой ткани.
Таким образом, рентгенологическая картина опухоли Юинга весьма разнообразна.
Метастазы юинговской опухоли в других костях дают ту же рентгенологическую картину, что и первичная опухоль.
Распознавание опухоли Юинга это задача иногда очень простая, иногда, наоборот, весьма трудная. Не существует патогномонической картины этого новообразования. Диагноз может быть поставлен только на основании сочетанного клинического, рентгенологического и гистологического исследования и наблюдения. Опухолевые массы при микроскопическом анализе имеют сходство с грануляционной тканью при воспалительных заболеваниях костей и с соединительнотканными элементами после травматических повреждений. Рентгенологически лишь при поражении длинных трубчатых костей картина представляет более или менее надежные отличительные признаки, которые могут давать право поставить предположительный диагноз опухоли Юинга. При поражении же плоских и коротких костей картина! совсем нехарактерна и напоминает истинную остеогенную саркому (рис. 566). Клиническое течение, особенно в начале заболевания, всегда направляет мысль в сторону воспалительного процесса, а именно остеомиэлита. Даже во время операции истинная природа заболевания сплошь и рядом остается невыясненной - из-за колликвационного некроза опухолевых масс возникает жидкий или полужидкий распад, напоминающий гной, а сами серовато-беловатые опухолевые разрастания могут под надкостницей произвести впечатление грануляций. Поэтому даже весьма опытные хирурги иногда подтверждают первоначальный диагноз воспалительного процесса и уверенно иоключают новообразование. Все это обусловливает немалое количество-ошибок при распознавании опухоли Юинга и проходит достаточно много-времени, пока природа заболевания не выясняется окончательно.
Диференцировать опухоль Юинга приходится с остеогенной саркомой, остеомиэлитом и сифилисом, эозинофильной гранулемой, ксантоматозом, отчасти также-с метастазами рака, невробластомы или гипернефромы, ретикулярной лимфобластомой и множественными миэломами.
От обыкновенной остеогенной саркомы длинных трубчатых костей опухоль Юинга отличается очень существенно. Саркома гнездится в эпиметафизарном конце, опухоль- Юинга распространяется диффузно на весь диафиз или большую его часть. На рентгенограммах почти никогда нет поражения саркомой больше половины костного диа- фяза, опухоль же Юинга, как правило, занимает почти весь диафиз. Остеогенная саркома прорастает корковое вещество и оставляет его тень сравнительно мало измененной в толще самой опухолевой массы, данная же опухоль полностью разрыхляет корковый слой кости. Первая опухоль всегда единична, вторая часто множественна; первая суживает костномозговую полость, вторая чаще расширяет ее, при саркоме новообразованная кость откладывается перпендикулярно к длиннику кости, при опухоли Юинга - параллельными пластинками и лишь в довольно редких случаях перпендикулярными иглами. Саркома не метастазирует в лимфатические узлы, данная опухоль вовлекает их в процесс сравнительно рано. Надкостница при этой опухоли шероховата, но на границе нормальной кости и опухоли не бывает характерного для остеогенной саркомы козырька. Наконец, опухоль Юинга прекрасно поддается рентгенотерапии,, остеогенная саркома в громадном большинстве случаев под влиянием лучистой энергии существенно не меняется. Этим своим качеством, т. е. высокой рентгеночувстви-тельностью, опухоль Юинга выделяется среди других опухолей костей. Этому биологическому критерию принадлежит настолько большое диагностическое значение, что в спорном случае опухоли кости, когда биопсия невозможна, допустимо начинать диферен-циальную диагностику с рентгенотерапии. Чрезвычайная чувствительность опухоли1 Юинга к лучистой энергии доказана не только многочисленными клиническими наблюдениями, но и гистологическими исследованиями Шинца, который уже через 12 часов после действия рентгеновых лучей обнаружил в опухолевой ткани из ампутированной конечности значительные изменения.
Исключительно трудна, а подчас невозможна ранняя диференциальная рентгенодиагностика между опухолью Юинга и воспалительным инфекционным процессом, как остеомяэлит или сифилис. Возраст, локализация, клиническое течение и рентгенологическая картина при этих столь различных заболеваниях могут быть совершенно одинаковыми. Особенно трудна диференциация с атипичным остеомиэлитом типа Гарре. Действительно, опухоль Юинга настолько часто принимается за остеомиэлит, что Колодный считает это обстоятельство для опухоли Юинга в известной степени характерным и диагностически ценным. Отличия между новообразованием и воспалением сводятся к тому, что опухоль дает такую же степень объективных изменений со стороны1 пораженной кости в течение месяцев, какую остеомиэлит вызывает в течение лет. Опухоль начинается медленнее и затем более быстро прогрессирует, остеомиэлит же. наоборот, сменяет острое или подострое начало на последующее хроническое течение. Опухоль захватывает диафиз кости на всем его протяжения или большую часть его, остеомиэлит, в противовес этому, поражает обыкновенно меньше половины диафиза. При остеомиэлите рентгенограмма показывает более значительное костеобразование, при опухоли реактивные изменения менее выражены. Процесс разрушения костного вещества при воспалительном заболевании имеет более беспорядочный характер, и на рентгеновских снимках обрисовывается более пестрая смесь очагов разрушения и очагов созидания, чем при однообразной картине опухоли. Слоистый рисунок при остеомиэлите или сифилисе виден только на поверхности кости и соответствует одним только надкостничным наслоениям, при опухоли же продольные полоски проходят и по самому корковому слою. Ценнейшим доводом в пользу остеомиэлита служит секвестр, который при опухоли всегда отсутствует. Прогрессивное ухудшение, инфильтрация лимфатических узлов и отдаленные метастазы решают опорный вопрос в пользу новообразования, в то время как в ошибочных случаях, которые потом .оказываются - остеомиэлитом, с течением месяцев и лет "саркома" утихает.
Легко исключить представителей группы заболеваний ретикуло-эндотелиальной и кроветворной системы, так как рентгенологические изменения развертываются на совершенно различном клиническом фоне. Вдумчивого анализа требуют подчас эозино- фильные гранулемы у маленьких детей, они могут протекать клинически при довольно бурных явлениях, сближающих их с опухолевым процессом. Провести отличительное распознавание с. ксантоматозом, болезнью Гоше, эритробластической анемией при поражениях черепа несложно.
Метастазы раковой опухоли исключить легко - другой возраст, другая локализация, неправильные множественные яйцевидные и шаровидные очаги разрушения, отсутствие продольной слоистости говорят за перенос раковой опухоли. То же самое касается и множественных миэлом с их характерным бесконечным множеством мелких, округлых, резко очерченных дефектов, преимущественно в плоских костях. О диферен-щиальной диагностике с метастазами невробластомы и ретикулярной лимфобластомы, когда возраст сближает больных, сказано в этой же главе несколько ниже.
Опухоль Юинга всегда ведет к смерти, но течение ее сравнительно более доброкачественно и длительно, чем при остеогенной саркоме, так что при этой опухоли прогноз в смысле времени и тяжести течения несколько лучше. Описано немало случаев безупречно доказанных опухолей Юинга со стойким клиническим излечением, превышающим пятилетний срок. Мы имеем многочисленные собственные наблюдения с длительным благоприятным сроком - до 5-7-9 лет, но с неизменно роковым исходом. Средняя продолжительность жизни после начала лечения составляет 15-20 месяцев.
Таким образом, необычайная чувствительность опухоли Юинга к лучистой энергии не означает ее излечимости, - отдаленные и конечные результаты далеко не так устойчивы и хороши. Метастазы в костях, легких, под кожей, а также во внутренних брюшных органах на первых порах так же хорошо поддаются лучевому воздействию, как и первичный очаг. В легких, например, крупные шаровидные метастатические узлы совершенно рассасываются и на годы может наступить отсрочка. Рецидивы местного первоначального костного очага при правильном методе лечения (очень массивными дозами) наблюдаются только в сравнительно редких случаях. Бруншвиг (Brunsctrwig) описал три случая опухоли Юинга, гистологически типичных, однако не чувствительных к рентгеновым лучам. На основании ряда собственных наблюдений мы также можем подтвердить факт существования биологического различия отдельных случаев этой сверхчувствительной опухоли к лучистой энергии, вплоть до первичной, нечувствительности. Но это только исключение из общего правила. Во всяком случае по :всем показателям рентгенотерапия опухоли Юинга имеет безусловное преимущество перед радикальным оперативным вмешательством. На ампутацию при данной опухоли необходимо .смотреть так же пессимистически, как и при остеогенной саркоме.
Читайте также:

