Разница между острым и хроническим лейкозом определяется
Разница между острым и хроническим лейкемией
Лейкемия - это рак крови. Это связано с производством аномальных и незрелых клеток крови костным мозгом. Эти клетки неспособны выполнять нормальную функцию. По мере роста числа аномальных клеток они усиливаются в костном мозге и в кровотоке, что эффективно предотвращает нормальные клетки крови.
В зависимости от скорости прогрессирования заболевания лейкемия делится на острую и хроническую. Поясним разницу между острой и хронической формой заболевания.
Острый лейкоз
При остром лейкозе клетки с аномальной болезнью производятся быстрыми темпами в костном мозге. Они быстро входят в кровоток и достигают других отдаленных органов тела. Здесь они собирают и влияют на нормальное функционирование органа, вызывая множество осложнений. Увеличение количества незрелых клеток крови в кровотоке препятствует нормальной работе нормальных клеток, что приводит к появлению таких симптомов, как анемия, хроническая усталость, снижение иммунитета и т. Д.
Существует два основных типа острого лейкоза: острый лимфоцитарный лейкоз и острый миелоидный лейкоз
Острый лимфоцитарный лейкоз: Это также известно как острый лимфобластный лейкоз или острый лимфоидный лейкоз. Это быстрорастущая форма рака крови, в которой наблюдается увеличение числа аномальных лейкоцитов в костном мозге. Эти клетки разливаются в кровоток и могут распространяться на жизненно важные органы, такие как мозг, печень и яички. Аномальные лейкоциты незрелые и неэффективны в выполнении их функции. Болезнь чаще встречается у детей в возрасте до 15 лет и у взрослых старше 45 лет.
Острый миелоидный лейкоз: Это также известно как острый миелолейкозный лейкоз, острый миелобластный лейкоз, острый гранулоцитарный лейкоз или острый нелимфоцитарный лейкоз. Это наиболее распространенная форма острого лейкоза, при котором костный мозг производит аномальные клетки взрыва. Взрывные клетки представляют собой незрелые клетки, из которых образуются зрелые клетки, такие как эритроциты, тромбоциты и лейкоциты. Незрелые бластные клетки никогда не созревают в лейкоциты, эритроциты или тромбоциты. AML имеет восемь подтипов в зависимости от типа затронутой клетки.
Хроническая лейкемия
При хронической лейкемии аномальные клетки продуцируются с очень низкой скоростью; и поэтому болезнь занимает много времени, чтобы прогрессировать и развиваться осложнения. Так как есть более нормальные клетки по сравнению с аномальными клетками в костном мозге и кровотоке, основные функции крови все еще выполняются.
Существует два основных типа хронического лейкоза: хроническая лимфоцитарная лейкемия и хроническая миелоидная лейкемия.
Хроническая лимфоцитарная лейкемия: Это медленно растущая форма рака, которая начинается в лимфоцитарных клетках, инфицирующих инфекцию костного мозга. По мере роста числа аномальных клеток они проникают в кровоток и достигают отдаленных органов, таких как лимфатические узлы, селезенка и печень. Увеличение числа аномальных клеток препятствует функционированию нормальных лимфоцитов, что, в свою очередь, снижает способность организма бороться с любым типом инфекции. Эта форма рака в основном затрагивает взрослых старше 55 лет. Он никогда не встречается у детей или молодых людей.
Хронический миелоидный лейкоз: Это также известно как хроническая миелогенная лейкемия. Это связано с хромосомной аномальностью - наличием филадельфийской хромосомы. Эта хромосома производит раковые гены и составляет около 10-15% хронических лейкозов. Эта форма рака крови также затрагивает в основном пожилого населения, средний возраст страданий составляет около 67 лет.
Симптомы лейкемии
Поскольку заболевание влияет на функционирование нормальных эритроцитов, лейкоцитов, лимфоцитов и тромбоцитов, симптомы включают повторяющиеся эпизоды заражения лихорадкой из-за снижения иммунитета, анемии, бледности, постоянной слабости и усталости из-за снижения кислородной способности крови, легкие кровоподтеки, длительное кровотечение, замедленное свертывание крови из-за уменьшения количества здоровых тромбоцитов, снижение аппетита, потеря веса и т. д. Рак также вызывает отек лимфатических узлов, печени и селезенки. По мере распространения болезни на другие системы органов возникают симптомы, характерные для органа.
Лечение лейкемии
Лечение лейкемии представляет собой комбинацию химиотерапии, лучевой терапии, иммунотерапии и трансплантации стволовых клеток.
Подводя итог, основное различие между острым и хроническим лейкозом объясняется скоростью прогрессирования заболевания.
4) палочкоядерные нейтрофилы
1) выраженную анемию
2) сдвиг лейкоцитарной формулы влево
3) ++отсутствие в лейкоцитарной формуле созревающих нейтрофилов при наличии бластов
4) резкое повышение СОЭ
Значительное увеличение клеток в периферической крови характерно для:
1) ++лейкемической формы лейкоза
2) сублейкемической формы лейкоза
3) алейкемической формы лейкоза
4) хронического лейкоза
Тельца Боткина-Гумпрехта в мазке крови это:
1) гипохромные эритроциты
3) ++разрушенные лимфоциты
4) нейтрофилы с токсической зернистостью
Разница между острым и хроническим лейкозом определяется:
1) ++степенью дифференцировки опухолевых клеток
2) длительностью заболевания
3) остротой клинических проявлений
4) причиной заболевания
Анемия при лейкозах связана с…
1) уменьшением объема циркулирующей крови
2) ++угнетением эритропоэза
3) угнетением функции селезенки
При остром лейкозе основным субстратом опухоли является:
2) созревающие клетки
3) более зрелые клетки, дифференцировавшиеся в направлении определенных ростков кроветворения
4) зрелые клетки
К клинико-лабораторным показателям хронического лимфолейкоза относится:
2) базофильно-эозинофильная ассоциация
4) ++тельца Боткина-Гумпрехта
К хроническим лейкозам относятся:
1) лимфобластный лейкоз
3) миелобластный лейкоз
4) все ответы верны
Какие изменения в периферической крови не характерны для хронического миелолейкоза?
1) наличие миелоцитов
4) появление единичных миелобластов
При каком лейкозе в клетках крови и костного мозга обнаруживается филадельфийская хромосома?
1) при остром миелолейкозе
2) +при хроническом миелолейкозе
3) при остром лимфолейкозе
4) при хроническом лимфолейкозе
Лейкозная прогрессия характеризуется:
1) +угнетением нормальных ростков кроветворной ткани с развитием анемии, тромбоцитопении, лейкопении
2) активацией пролиферации нормальных клеток лейкопоэтической ткани
3) повышенным выходом из органов кроветворения лейкоцитов, в том числе незрелых форм
4) отсутствием в периферической крови бластных клеток
Для лейкемической формы лейкоза всегда характерно:
2) +выраженный лейкоцитоз
4) исчезновениебластных клеток крови
Какие клетки белой крови чаще всего встречаются в мазке больного острым миелолейкозом?
Какой вид лейкоцитоза наиболее часто возникает при острых воспалительных процессах?
Какой вид лейкоцитоза наиболее часто возникает при аллергических реакциях
I типа?
Причиной физиологического лейкоцитоза является:
1) действие УФ лучей
3) токсические метаболиты (уремия)
Причиной физиологического лейкоцитоза является:
2) острое воспаление
3) хроническое воспаление
Нейтрофильный лейкоцитоз наблюдается при:
1) В12-дефицитной анемии
3) +инфаркте миокарда
4) вирусном гепатите
Лейкоцитоз – это:
1) ++увеличение количества лейкоцитов
2) опухоль кроветворной ткани
3) отсутствие лейкоцитов в периферической крови
4) уменьшение количества лейкоцитов
Лейкоцитоз - это:
2) патологический процесс
3) патологическое состояние
4) ++симптом заболевания
Нейтрофильный лейкоцитоз наиболее характерен для:
1) атопических форм аллергии
2) ++острого гнойного воспаления
3) специфического хронического воспаления (туберкулез)
4) глистных инвазий
Эозинофильный лейкоцитоз наиболее характерен для:
1) ++паразитарных заболеваний
2) острого гнойного воспаления
3) вирусного гепатита
4) инфаркта миокарда
Для ядерного сдвига влево характерно увеличение в крови:
4) ++палочкоядерных нейтрофилов
Для ядерного сдвига вправо характерно:
1) увеличение количества миелоцитов
2) нормальное количество палочкоядерных и сегментоядерных нейтрофилов
3) увеличение количества палочкоядерных нейтрофилов
4) ++увеличение количества зрелых гиперсегментированных нейтрофилов
Базофильный лейкоцитоз встречается при:
1) ++неспецифическом язвенном колите
4) инфаркте миокарда
Ядерный сдвиг лейкоцитарной формулы вправо наблюдается при:
1) эхинококкозе печени
2) атопической бронхиальной астме
3) гнойном аппендиците
4) ++В12- дефицитной анемии
Ядерный сдвиг лейкоцитарной формулы влево наблюдается при:
1) атопической бронхиальной астме
2) ++гнойном аппендиците
4) В12- дефицитной анемии
Ядерный сдвиг лейкоцитарной формулы влево свидетельствует об:
2) ++активации лейкопоэза
Ядерный сдвиг лейкоцитарной формулы вправо свидетельствует об:
4) ++угнетении лейкопоэза
Увеличение количества моноцитов наблюдается при:
1) В12- дефицитной анемии
2) инфаркте миокарда
3) действии ионизирующего излучения
Лейкопения - это:
1) уменьшение количества эритроцитов
2) увеличение количества лейкоцитов
3) ++уменьшение количества лейкоцитов
4) опухоль кроветворной ткани
Лейкопения вследствие подавления лейкопоэза наблюдается при:
1) уменьшении в крови лейкоаглютининов
2) ++дефиците витамина В12
3) шоковых состояниях
4) системной красной волчанке
Лейкопения вследствие подавления лейкопоэза наблюдается при:
1) увеличении в крови лейкоаглютининов
2) анафилактическом шоке
3) системной красной волчанке
4) ++увеличении продукции ингибиторов лейкопоэза
Лейкопения вследствие подавления лейкопоэза наблюдается при:
1) ++наследственной лекопении
2) наличии лейкоцитарных антител
4) шоковых состояниях
Причиной лейкопении вследствие перераспределения лейкоцитов в сосудистом русле является:
1) дефицит витамина В12
2) наследственная лейкопения
3) ++анафилактический шок
Причиной лейкопении вследствие повышенного разрушения лейкоцитов в крови является:
2) ++наличие лейкоцитарных антител
3) обширный ожог
4) В12 - дефицитная анемия
Причиной лейкопении вследствие повышенной потери лейкоцитов является:
1) анафилактический шок
2) действие ионизирующей радиации
3) В12 - дефицитная анемия
4) ++свищи лимфатических сосудов
Перераспределительные лейкопении встречаются при:
1) ++анафилактическом шоке
2) применении амидопиринов
4) В12 - дефицитной анемии
Агранулоцитоз - это:
1) резкое снижение вплоть до исчезновения лимфоцитов
2) увеличение в крови агранулоцитов
3) ++резкое снижение вплоть до исчезновения нейтрофилов
4) уменьшение в крови лимфоцитов
Укажите механизм развития лейкоцитоза:
1) снижение активности лейкопоэза
2) ++увеличение активности лейкопоэза
3) дефицит пластических факторов
4) избыток пластических факторов
Нейтрофильный лейкоцитоз наблюдается при:
1) аллергических реакциях
2) ++гнойно-септических процессах
3) глистных инвазиях
4) системной красной волчанке
Основным механизмом патологического лейкоцитоза является:
1) перераспределение крови в сосудистом русле
2) ++стимуляция лейкопоэза
3) эмиграция лейкоцитов
4) фагоцитоз лейкоцитов
Эозинофилия характерна:
1) для острого гнойного процесса
2) ++для бронхиальной астмы
Лимфоцитоз характерен для:
2) гнойно-септических заболеваний
4) бронхиальной астмы
Ядерным нейтрофильным сдвигом влево называется увеличение процентного содержания в крови:
2) ++незрелых форм нейтрофилов
3) зрелых форм нейтрофилов
4) гиперсегментированных форм нейтрофилов
Агранулоцитоз – это:
1) увеличение числа лимфоцитов и моноцитов в крови
2) ++резкое снижение числа гранулоцитов в крови
3) увеличение числа агранулоцитов
4) увеличение в крови числа гиперсегментированных нейтрофилов
Для выраженной лейкопении характерно:
1) угнетение гемопоэтической активности костного мозга
2) снижение реактивности организма
3) активация иммунитета
4) ++снижение резистентности организма
Увеличение количества лимфоцитов и моноцитов наблюдается при:
1) остром инфаркте миокарда
3) аллергических реакциях
4) глистных инвазиях
Физиологический истинный лейкоцитоз наблюдается при:
1) гемолитической анемии
4) ++у новорожденных
Моноцитоз развивается при:
1) крупозной пневмонии
3) инфаркте миокарда
Следствием длительной лейкоцитопении является:
1) усиление фагоцитоза
2) повышение неспецифической резистентности
4) ++снижение неспецифической резистентности и иммунитета
Эозинофильный лейкоцитоз наблюдается при:
1) ++крапивнице, поллинозе
2) остром аппендиците
3) инфаркте миокарда
Инфекционный лейкоцитоз наблюдается при:
1) острых кровопотерях
2) действии вредных веществ
3) распаде опухолей
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ______________________________________
К экспериментальным методам моделирования артериальной гипертензии относится:
1) ишемия обоих надпочечников
2) ++двусторонняя перевязка внутренней сонной артерии
3) феномен Сахарова-Артюса
4) фистула Экка-Павлова
АД в норме колеблется:
1) ++от 100/60 мм.рт.ст. до 140/90 мм.рт.ст.
2) от 90/60 мм. рт. ст. до 130/80 мм.рт.ст.
3) от 80/50 мм.рт.ст. до 120/70 мм.рт.ст.
4) от 120/80 мм.рт.ст до 160/110 мм.рт.ст.
Гипертензией называется состояние, когда АД выше:
Гипертоническая болезнь связана с патологией:
2) ++артерио–резистивных сосудов
Гипотензией называется состояние, когда АД ниже:
1) 140/90 мм рт.ст.
2) ++100/60 мм. рт.ст.
Геморрагический коллапс наблюдается при:
1) ++острой кровопотере
2) внезапной сердечной боли
3) внезапном снижении сосудистого тонуса
4) резком переходе из горизонтального положения в вертикальное
Ортостатический коллапс наблюдается при:
1) острой кровопотере
2) инфекционных заболеваниях
3) внезапном снижении сосудистого тонуса
4) ++при резком переходе из горизонтального положения тела в вертикальное
Вторичная симптоматическая форма артериальной гипотензии наблюдается при:
Вторичная симптоматическая форма артериальной гипотензии наблюдается при:
Вторичная симптоматическая форма артериальной гипертензии наблюдается при:
2) туберкулезе легкого
3) язвенной болезни желудка и 12 п.кишки
4) ++гиперальдостеронизме (болезнь Конна)
Реноваскулярная гипертония развивается при:
1) ++тромбозе почечных артерий
2) патологии щитовидной железы
4) патологии гипоталамуса
Активная резистентность - это:
- костно-мышечная система
- кожа, слизистые
- +выработка антител
- гистогематический и другие барьеры
Активная резистентность - это:
- костно-мышечная система
- +выработка гормонов стресса
- кожа, слизистые
- гистогематический и другие барьеры
Укажите отличие доброкачественной опухоли от злокачественной:
1) +растет, раздвигая здоровые ткани
2) метастазирует в ближайшие лимфоузлы
3) прорастает в окружающие ткани
4) нарушает обмен веществ в организме
Ренопривная гипертония развивается при удалении:
2) щитовидной железы
Воспроизвести экспериментальную реноваскулярную артериальную гипертензию возможно:
1) введением в организм животного флоридзина
2) +двусторонней перевязкой почечных артерии
3) двусторонней перевязкой сонных артерий
4) с помощью солей тяжёлых металлов
К прессорным веществам почек относится:
3) простагландин Е
К депрессорным веществам почек относится:
3) ++простагландин Е
К прессорным веществам почек относятся:
Назовите место образования ренина:
Начальное звено патогенеза гипертонической болезни:
1) увеличение продукции ренина
2) увеличение альдестерона
3) ++нарушение корковых механизмов регуляции АД
4) увеличение образование АКТГ
Фактор риска гипертонической болезни:
1) ++перенапряжение высшей нервной деятельности (хрон. психоэмоциональныестрессы)
2) физическая активность
3) недостаточное потребление соли
4) нормальный вес тела
Механическое удерживание земляных масс: Механическое удерживание земляных масс на склоне обеспечивают контрфорсными сооружениями различных конструкций.

Организация стока поверхностных вод: Наибольшее количество влаги на земном шаре испаряется с поверхности морей и океанов (88‰).

Опора деревянной одностоечной и способы укрепление угловых опор: Опоры ВЛ - конструкции, предназначенные для поддерживания проводов на необходимой высоте над землей, водой.

Папиллярные узоры пальцев рук - маркер спортивных способностей: дерматоглифические признаки формируются на 3-5 месяце беременности, не изменяются в течение жизни.
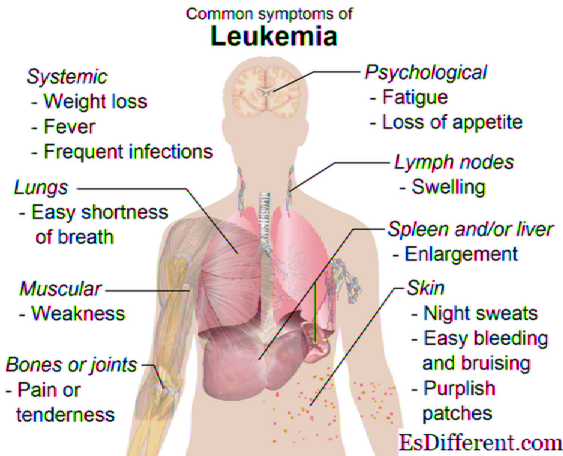
Лейкоз — что это такое? Его относят к заболеваниям, которые входят в понятие опухолевых (т.е. рак) и называют его раком крови или лейкемией. По силе проявлений и некоторой специфике лейкозы бывают острые и хронические, причём вторые не являются следствием первых и выделяются в другую патологию, хотя имеют одну природу.
Лейкоз в острой форме начинается моментально, прогрессирует быстро. В костном мозге резко нарушается созревание лейкоцитов, наблюдается явление увеличения бластных клеток, т. е. незрелых элементов, предшественников лейкоцитов. Эти предшественники клонируются непрерывно и бесконтрольно, быстро образуя опухоль, которая с кровотоком распространяет метастазы по здоровым органам и провоцирует опухоли любой локализации и в больших количествах. Характерна высокая скорость протекания заболевания.
От типа клеток, которые поражены лейкемией, его разделяют на подвиды:
- мегакариобластные, монобластные, лимфобластные, миелобластные, эритромиелобластные и другие острые лейкозы;
- лимфоцитарные, моноцитарные, и прочие хронические лейкозы, миеломная болезнь.
- Возникновение хронической формы лейкоза
- Клинические проявления
- Проявления миелолейкоза
- Симптоматика лимфолейкоза
- Причины заболевания
- Диагностика хронического лейкоза
- Терапия заболевания
Возникновение хронической формы лейкоза
Посмотрите наглядно чем отличается состав крови здорового человека от крови пациента, больного лейкозом:
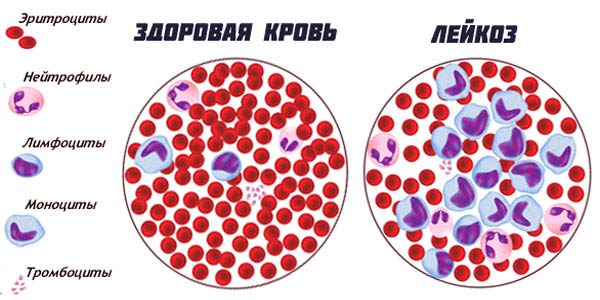
Хронический лейкоз — это лимфопролиферативное или миелопролиферативное заболевание, при котором число кроветворных клеток, способных к дифференциации, увеличивается. Формируется сперва доброкачественная опухоль. Она длительно присутствует у больного, не вызывая ощутимых симптомов, и представлена клетками зрелыми либо созревающими. Прогрессируя, опухоль становится злокачественной.
Развивается патология медленно. Большая часть людей с выявленным хроническим лейкозом — это люди после 40-50 лет. Среди женщин эта форма отмечается реже. Приблизительно 30% случаев составляет хронический лимфоидный лейкоз, около 20% —миелоидный. Только один-два процента случаев, когда был выявлен хронический лейкоз, приходится на детский возраст.
Клинические проявления
Симптомы хронического лейкоза очень долго от момента начала развития моноклоновой опухоли не проявляются либо проявляются неопределённо, поэтому диагностика затруднена и может оказаться случайной при обычном обследовании пациента и анализе его крови на предмет чего-либо другого. Есть отличия в симптоматике в зависимости от типа лейкоза.
На картинке представлена классификация хронического миелолейкоза:
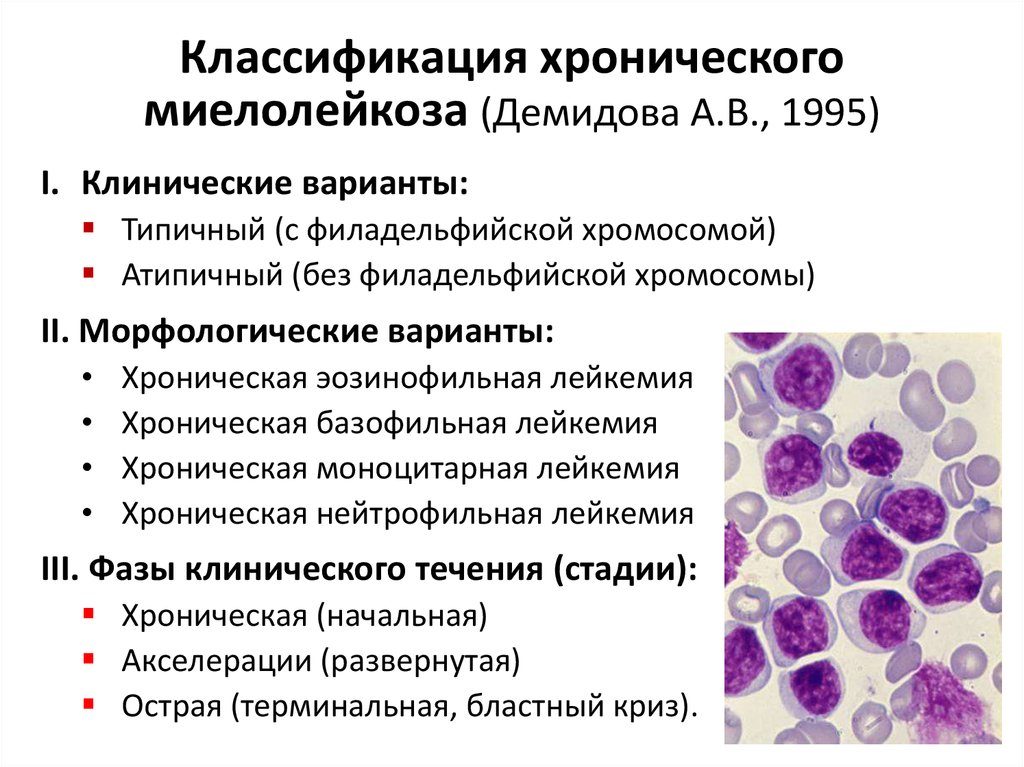
Бессимптомная стадия развития миелолейкоза сменяется недомоганием, обильным потоотделением, затруднённой двигательной активностью, небольшим повышением температуры и болями слева в области рёбер.
В развёрнутой фазе миелоидной формы лейкоза происходит увеличение селезёнки и печени, пациент страдает анорексией и худеет, у него болят суставы и кости. Может обнаруживаться кровь в моче и кале, появляется лейкемический периодонтит, удаление зубов сопровождается сильным кровотечением.
На терминальной стадии миелолейкоз приводит к тому, что эти симптомы обостряются, протекает выраженная интоксикация, число бластных клеток может значительно повыситься. Это бластный криз — опасное состояние, похожее на острый лейкоз, и грозящее разрывом селезёнки, обильными кровотечениями (наружными и внутренними), повышением температуры.
Какие выделяют стадии хронического лимфолейкоза, смотрите на картинке:

Лимфоцитарный хронический лейкоз тоже в начальной фазе длительно не проявляет себя. Могут несколько увеличиться лимфоузлы одной-двух групп. Одно из первых проявлений лимфолейкоза — лимфоцитоз, т. е. повышение количества лимфоцитов в крови до 40-50%.
Лимфоузлы в развёрнутой фазе патологии увеличиваются не только на периферии. Как и при хроническом миелолейкозе, эта фаза лимфолейкоза сопровождается увеличением размеров печени и селезёнки. Увеличенные лимфоузлы могут сдавливать протоки печени, желчевыводящие пути, из-за чего развивается желтуха.
При сдавлении увеличенными лимфатическими узлами верхней полой вены у пациента отекают руки, шея и лицо. Его беспокоят постоянные боли в костях, многократные инфекции (ведь иммунные клетки заменены пустыми клонами, не несущими иммунных функций), зуд на коже.
Лимфолейкоз сопровождается анемией с вероятностью обмороков, головокружениями, сердцебиением. Прогрессирует общая интоксикация, проявляющаяся такими симптомами как потливость, утрата аппетита, бессилие, лихорадка.
В терминальной фазе ко всем имеющимся симптомам добавляются иммунодефициты и геморрагии. Последние проявляются как внезапные кровотечения из повреждённых сосудов на любой части тела пациента. Его беспокоят носовые, маточные кровотечения, кровоточивость дёсен, под слизистыми и кожей самопроизвольно образуются кровоизлияния.
Обилие лейкоцитов, не имеющих защитных свойств и заменяющих нормальные здоровые клетки, провоцирует резкое угнетение иммунитета у человека. Он моментально заражается грибковыми, вирусными, бактериальными инфекциями. У него развиваются:
- Туберкулёзный плеврит, бактериальная пневмония, воспаление лёгких и бронхов;
- Флегмоны, абсцессы мягких тканей;
- Поражение кожи и поверхностей слизистых патогенными грибками;
- Сепсис;
- Герпес;
- Пиелонефриты.
Развивается недостаточность функций важных внутренних органов, особенно почек. В результате развития тяжёлых инфекционных заболеваний, дистрофии внутренних органов, истощения, анемии и обширных кровотечений на фоне хронического лимфолейкоза может наступить смерть. Этот лейкоз может трансформироваться в лимфосаркому или перейти в острый лейкоз.
Причины заболевания
В геноме человека есть ген, который отвечает за то, чтобы молодые клетки крови созревали нормальным физиологичным образом, будь то путь эритроцитарный, лейкоцитарный или тромбоцитарный. Существуют также клетки-родоначальники кровяных форменных элементов (стволовые клетки).
Если происходит мутация таких клеток или упомянутого гена, то увеличение бластных клеток гарантировано. Они быстро размножаются, превращаются в злокачественные, вмешиваются в кроветворный процесс, тем самым, не давая нормально развиваться кровяным тельцам и замещая их опухолевыми пустышками.
К факторам, провоцирующим подобные мутации, и представляющим собой косвенные причины заболевания относятся:
- Механическое повреждение тканей организма;
- Канцерогенные соединения органической природы, входящие в состав лаков, красок (особенно опасен толуол), сельскохозяйственные пестициды, мышьяк и другие;
- Курение, вдыхание автомобильных и промышленных выхлопных газов;
- Ионизирующая радиация;
- Фактор наследственной предрасположенности, когда в семье у человека часто наблюдались случаи раковых заболеваний любого типа;
- Некоторые вирусы — например, Т-лимфотропный вирус.
Диагностика хронического лейкоза
Диагностику патологии производят несколькими методами, которые важны для большей достоверности и выбора способа лечения в дальнейшем.
- Основной метод — общий анализ крови. Он выявляет понижение количества нейтрофилов и уровня гемоглобина. Число юных эритроцитов (ретикулоцитов) понижается вплоть до отсутствия. Эритроцитытакже уменьшаются в количестве, базофилы и эозинофилы почти или совершенно отсутствуют. При этом умеренно или очень ярко выражено повышаются лейкоциты, если считать общее их число. Бластных клеток также больше нормы, хотя могут быть и в норме. При форме лимфолейкоза лимфоцитоз выражен. Ускоряется скорость оседания эритроцитов (СОЭ). Анализ крови на свёртываемость покажет, насколько активны тромбоциты.
Подобные показатели крови, представленные на картинке, могут свидетельствовать о лейкозе:
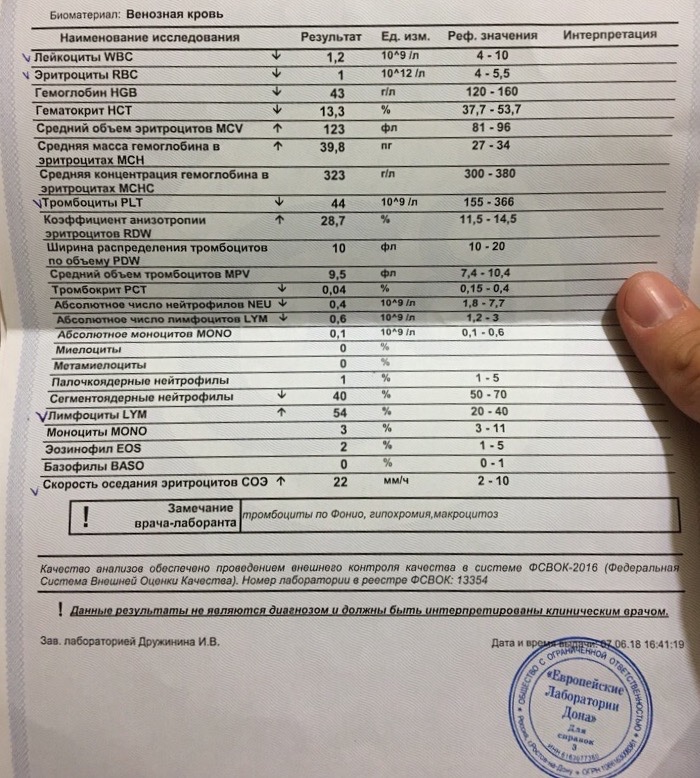
- Анализ крови на биохимические показатели выявит повышение АСТ, ЛДГ, билирубина, мочевины и мочевой кислоты. Пониженными окажутся общий белок крови, фибриноген и глюкоза. Этот анализ подтверждает поражение почек и печени.
- Исследование пунктата костного мозга— или миелограмма. Используется в основном для постановки диагноза острого лейкоза и показывает повышение бластов при снижении лейкоцитов, тромбоцитов и эритроцитов.
- Трепанобиопсия (материал берут пункцией подвздошной кости) подтверждает степень вытеснения нормальных клеток опухолевыми вследствие их разрастания.
- Специфические ферменты бластных клеток определяет цитохимический анализ пунктата костного мозга.
- Иммунологический метод — специфическая диагностика, определяющая антигены, выделяемые организмом в ответ на то или иное поражение.
- УЗИ внутренних органов позволяет отследить состояние почек, печени и помогает в выявлении возможных метастазов.
- Увеличение лимфоузлов и наличие инфекции дыхательной системы определяют при помощи рентгена грудной клетки.
Терапия заболевания
Ранняя фаза хронического лейкоза лечению не поддаётся, оно просто не имеет эффективности. В этой фазе больной должен находиться под пристальным наблюдением, если патология была выявлена. Рекомендуется не допускать эмоциональных и физических перегрузок, нельзя долго пребывать на солнце, исключены любые процедуры, связанные с воздействием высокой температуры или электричества.
Больному лейкозом нужно полноценное питание, необходимо следить за поступлением в организм достаточного количества витаминов. Рекомендуется делать регулярные прогулки на природе.
Продукты, которые защищают нас от рака. Сохраните, чтобы не потерять:

В среднем после установки диагноза хронического миелолейкоза больные проживают от 3 до 15 лет. При лимфолейкозе этот срок колеблется от 2 до 25 лет. Длительность жизни обусловлена степенью выраженности патологии, скоростью её прогрессирования, грамотного лечения и наличия дополнительных благоприятных или неблагоприятных факторов.
Посмотрите доклад про хронический лимфолейкоз, чтобы знать про болезнь все:
Материалы публикуются для ознакомления, и не являются предписанием к лечению! Рекомендуем обратиться к врачу-гематологу в вашем лечебном учреждении!
Соавторы: Марковец Наталья Викторовна, врач-гематолог
Лейкозы острые и хронические отличаются дифференцировкой клеток опухоли. Хронический лейкоз (или лейкемия) объединяет группу опухолей, развитие которых произошло по причине структурных хромосомных изменений в связи с разными процессами перестройки: транслокацией, делецией, инверсией и фрагментацией.
Содержание:

Знаки, которые могут быть симптомом лейкоза
Отличие лейкоза: острого и хронического
Ранняя стадия острого лейкоза характерна накапливанием незрелых клеток и отсутствием их роста. Их переизбыток в 80% случаев угнетает нормальное кроветворение ростков. Хронический лейкоз способствует синтезу развитых клеток — гранулоцитов для постепенного замещения в периферической крови здоровых клеток.
Важно знать. Лейкоз хронический НЕ становится острым лейкозом и наоборот.
Симптомы у взрослых в начальной стадии острого лейкоза нередко проходят незамеченными, поскольку в крови больших колебаний биохимических показателей в сторону повышения или понижения не бывает. Позднее:
- появится ощущение ослабленности;
- имеющиеся хронические болезни обострятся;
- возможно активирование вируса герпеса и иного вида вирусных и бактериальных инфекций.

Острый миелобластный лейкоз (ОМЛ), острый миелоидный или миелоцитарный лейкоз — онкоболезнь при дефекте ДНК в несозревших клетках костного мозга. При неконтролируемом размножении и накапливании бластных клеток утрачивается их первоначальная функция. При этом снижается уровень кроветворных лейкоцитов, тромбоцитов и эритроцитов.
В развернутом периоде начинают ярко выражаться клинические и гематологические проявления острого лейкоза. Обострения переходят в ремиссии. Болезнь полностью излечивается или переходит в терминальную стадию.
Важно. В течение 5 лет при отсутствии бластных клеток в периферической крови устанавливается клинико-гематологическое излечивание (полная ремиссия).
В терминальной стадии цитостатики, используемые для лечения острого лейкоза, перестают действовать. Это становится причиной полного угнетения кроветворной системы. Даже при трансплантации костного мозга в этот период крайне высока смертность людей.

Если лейкоз хронический, то в крови присутствуют дозревшие клетки, многие из которых не способны выполнять свою прямую функциональную работу. При исследовании лабораторных анализов в крови выявляют повышенный уровень бесполезных лейкоцитов. Они не защищают организм от инфекций.
Тогда у пациентов возникает вопрос: хронический лейкоз — болезнь проходит или нет? При переизбытке гранулоцитов, мешающих кровотоку, избыток лейкоцитов и онкоклеток удаляют посредством лейкофареза. Процедура обеспечивает быстрый, но временный эффект.
Начальной фазы у хронического заболевания может и не быть, в 50% его выявляют по анализу крови по другому поводу. Даже при подтверждении диагноза хроническая болезнь может протекать на моностадии доброкачественно, поскольку опухоль состоит из одного клона клеток.
На последующей стадии появляются вторичные клоны опухоли. Поликлоновая стадия протекает быстро на фоне увеличения количества бластов. Эту стадию еще называют бластным кризом, поскольку 80% пациентов при этом погибают.
Лейкоз хронический проявляется:
- сплено- и гепатомегалией — увеличиваются в размере печень и селезенка;
- общей анемией с хроническим течением;
- генерализованные поражения лимфоузлов.
Классификация лейкозов
Если подтверждены хронические лейкозы — классификация включает две подгруппы:
- миелоидную;
- лимфоидную.

Миелоидная подгруппа состоит из хронических миелопролиферативных лейкозов:
- миелолейкоза;
- миелоза сублейкемического (остеомиелосклероза, миелофиброза);
- эритремии (истинной полицетемии);
- миеломоноцитарного;
- моноцитарного;
- мегакариоцитарного (идиопатической тромбоцитемии).
Важно. При хроническом миелолейкозе происходит пролиферация стволовой клетки в сопровождении повышения уровня предшественников гранулоцитов, эритроцитов и тромбоцитов.
Лимфоидная подгруппа состоит из лимфопролиферативных лейкозов:
- лимфолейкоза хронического;
- плазмоцитомы (миеломной болезни);
- лимфогранулематоза;
- лимфомы неходжкинской.
Ранее мы уже писали о лейкозе у детей и рекомендовали добавить эту статью в закладки.
Важно. При лимфолейкозе хронической стадии происходит пролиферация малых лимфоцитов: мозга костей, ЛУ, печени, селезенки и периферической крови.
Симптоматика

Опасные симптомы у взрослых проявляются признаками лейкемии: соматическими и гематологическими. Первичные соматические проявления белокровия характерны:
- ощущением постоянного утомления, слабости и недомогания;
- постоянным желанием спать или бессонницей;
- нарушением деятельности мозга: больные жалуются на ухудшение памяти, невозможность сосредоточиться;
- изменением цвета кожи (она становится бледной), долгим заживлением ран, синяков и мелких царапинок, проявлением нагноений;
- кровотечениями из десен и носа;
- ломотой и болями в любом суставе или кости;
- увеличением печени, селезенки и лимфоузлов;
- настырными простудами, обострением хронических форм болезней, как герпес, тонзиллит, бронхит, пиелонефрит;
- снижением веса на фоне отсутствия аппетита.
- повышается или понижается СОЭ;
- повышаются лейкоциты и проявляется лейкоцитоз;
- снижается гемоглобин в крови (проявляется анемия).
Диагностика
По анализу крови узнают количество кровяных клеток. При хроническом лейкозе лейкоциты повышаются, эритроциты и тромбоциты — снижаются. По биохимическому анализу крови уточняется функция почек и состав крови.
- красного мозга костей подтверждается диагноз и оценивается лечение хронического лейкоза;
- спинномозгового экссудата (пункции) — выявляются онкоклетки и проводится химиотерапия.
Чтобы уточнить тип лейкоза, исследуют цитохимию, проточную цитометрию, иммуноцитохимию, цитогенетику и молекулярную генетику. По рентгенограмме грудины и костей выявляют пораженные лимфоузлы средостения, костных суставов.
По КТ обнаруживают пораженные ЛУ в грудине и животе. МРТ исследуют мозг головы и спины. УЗИ необходимо для отличия новообразований: опухолевых и кистозных, выявления поражений в почках, печени, селезенке и ЛУ.
Лечение
Тактику лечения выбирают, зависимо от группы риска. Пациентов в группе с низким риском наблюдают, а при появлении явных симптомов назначают лечение. Прогноз выживаемости — 20-25 лет.

В группе с промежуточным и высоким риском больным терапию временно не применяют, если отсутствуют симптомы. Далее основным лечением будет являться химиотерапия с применением мощных лекарств. Препараты уничтожают лейкозные клетки, которые быстро и бесконтрольно делятся, нарушая важные этапы цикла. При этом могут повредиться и нормальные клетки.
Лечение лимфобластного лейкоза проводится рядом агентов: L-аспарагиназой или PEG-L- аспарагиназой, Даунорубицином (Дауномицином), Винкристином, Преднизолоном. Из других препаратов — Доксорубицином, Цитарабином, Этопозидом, Дексаметазоном.
Применяют Хлорамбуцил, или заменяют его Циклофосфамидом с меньшими побочными эффектами Как рассчитывается для взрослых максимальная доза Дексаметазона при лечении хронических лейкозов?

Дозировку внутривенных струйных или капельных вливаний, инъекций внутримышечных назначает врач. За первые сутки вводят 4-20 мг 3-4 приемами. Курс — 3-5 дней. Для капельного введения пользуются раствором натрия хлорида изотонического или 5%-ного декстрозного раствора.
Если лейкоз хронический, лечение Дексаметазоном в таблетках назначают по 0,5 мг или 1,5 мг с едой. За сутки максимальная доза составляет 15 мг (не более), минимальная — 1 мг. При установлении стабильного состояния дозу снижают до 3 мг/сутки. Детям рассчитывают 83,3-333,3 мкг/кг.
Эффективно лечение хронического миелоидного лейкоза Мезилатом иматиниба (Гливеком). Хронического лимфолейкоза — Флударабином с Циклофосфамидом.
Нередко проводят трансплантацию костного мозга в самом начале комплексной терапии для улучшения результатов. При этом проводится химиотерапия и облучение (редко) для уничтожения онкоклеток, а также вливание стволовых клеток для прорастания в костный мозг и вырабатывания нормальных здоровых клеток.
Проводят радиоиммунотерапию, Т клеточную иммунотерапию для облучения онкоклеток с минимальным повреждением здоровых тканей, для минимилизации токсичности для больного и предотвращения рецидива. Лучевой терапией по спирали вокруг опухоли достигают эффекта и уменьшают травматизацию здоровых клеток, что снижает количество осложнений.
Для лечения хронического лейкоза необходимо применять комплексную терапию: химиотерапию, операции, радиоиммунотерапию, Т клеточную иммунотерапию, моноклональные антитела и стволовые клетки для трансплантации.
Читайте также:

