Рак желудка с пенетрацией в поджелудочную железу
Страница 1 из 2
Здравствуйте, уважаемые форумчане. У моего отца обнаружили перстневидно-клеточный рак желудка 2-3 степени с подозрением на прорастание в поджелудочную железу. В лечении и операции нам отказано. Правильно ли это? Вот результаты последней компьютерной томографии - Печень не увеличена. Плотность паренхимы в пределах нормы. В проекции С1 определяется округлой формы образование плотностью около 7HU, с нечеткими контурами, диаметром 29мм. Контуры печени ровные. Внутрипеченочные сосуды, протоки не расширены. Желчный пузырь не увеличен. Форма не изменена. Стенка его не различима. Поджелудочная железа не увеличена. Форма не изменена. Плотность паренхимы в перделах нормы. Структура однородная. Контур верхнего края тела железы не различим из-за слияния тени железы с тенью бесформенного образования по задней стенке желудка. Проток не различим. Забрюшинные лимфоузлы достоверно не увеличены. Помогите советом.
Если речь идет о МТС в печень -тогда отказ может быть обоснованным. Хотя по описанию МРТ - это уже IV ст. Полностью все исследования выложите.
Алексей Владимирович, спасибо за внимание. Я вчера приехала из Барнаула. Была на консультации в онкологическом диспансере, врачи подтвердили ваши выводы. Показана симптоматическая терапия. Посоветуйте, как правильно ухаживать за отцом. Мы пока что в растерянности. Его особенно беспокоит жгучая боль в правом боку, в районе печени. Пытаемся обезболивать. Трамадол плохо на него влияет, усиливается боль в печени, особенного эффекта нет. Мы применяем анальгин с димедролом и баралгин с димедролом. Заметили, что нужно ставить уколы через 5 часов. Тогда предупреждаем мучительный приступ со спазмами. Аппетит у него сохранен. Лежит уже неделю на спине из-за боли, полностью снять не удается. Посоветуйте, как обезболивать правильно?
Какие еще анализы или обследования есть?
Здравствуйте, Алексей Владимирович. Извините, что не ответила вам сразу, очень тяжело приходится , не успеваю. Новых обследований не проводили, кроме биохимического анализа крови : ПТИ 86%, фибриноген - 3г\л, общий билирубин 14.5 мк моль\л, общий белок 70 г\л, АЛТ- 18 Е\л,ГГТ - 107 Е\л, Амилаза - 20,5 мг,холестерин 3.3 м моль\л, бета липротеиды 35 ед.
Из-за сильной боли ( он лежит в основном на спине) как -то обследовать его дальше невозможно. Процитирую еще выписку из истории болезни : УЗИ органов брюшной полости - утолщение стенок желудка, поджелудочная железа прилегает к стенке желудка. Микролитиаз справа.
ЭГОС, заключение: инфильтративно- язвенный с-ч тела и антрального отдела желудка, состоявшееся кровотечение ,орошение феракрилом.
И все-таки ничем не подтверждено, что в печени метастазы ( какими анализами это подтверждается?) и что опухоль проросла в поджелудочную, мне врачи отвечают: "Мы знаем из практики, что оперировать бесполезно, внутри каша. " Подскажите, как еще можно обследовать, если хватит средств , я попробую еще побороться.
К сожалению, результаты КТ указывают на очаг в 1 сегменте печени, подозрительный на МТС. Но даже не это самое противное, по данным томографии же -имеется прорастание опухолив поджелудочную железу, а сильная поясничная боль говорит и об инвазии в забрюшинную клетчатку практически со 100% вероятностью. Если есть сомнения - можно вместо КТ сделать МРТ, а так же повторить УЗИ органов ЖКТ на аппарате экспертного класса, для уточнения наличия очаговых образований в печени и забрюшинной клетчатке..
Марк Азриельевич Вайсман, пожалуйста посоветуйте, как правильно и эффективно обезболить, облегчить состояние отца. Отвечаю на ваши вопросы: 1). Инфильтративно- язвенный с-ч тела и антрального отдела желудка 4 ст., состоявшееся кровотечение ,орошение феракрилом.2). Вот результаты последней компьютерной томографии - Печень не увеличена. Плотность паренхимы в пределах нормы. В проекции С1 определяется округлой формы образование плотностью около 7HU, с нечеткими контурами, диаметром 29мм. Контуры печени ровные. Внутрипеченочные сосуды, протоки не расширены. Желчный пузырь не увеличен. Форма не изменена. Стенка его не различима. Поджелудочная железа не увеличена. Форма не изменена. Плотность паренхимы в перделах нормы. Структура однородная. Контур верхнего края тела железы не различим из-за слияния тени железы с тенью бесформенного образования по задней стенке желудка. Проток не различим. Забрюшинные лимфоузлы достоверно не увеличены. Подозрение на метастазы в печень и прорастание в поджелудочную железу. Биохимический анализ крови:ПТИ 86%, фибриноген - 3г\л, общий билирубин 14.5 мк моль\л, общий белок 70 г\л, АЛТ- 18 Е\л,ГГТ - 107 Е\л, Амилаза - 20,5 мг,холестерин 3.3 м моль\л, бета липротеиды 35 ед.3).Возраст - 71 год, вес- 80кг, находится в полном сознании , аппетит хороший, не может двигаться из-за боли. Сопутствующие заболевания: аденома простаты, паховая грыжа( оперированная), варикоз., давление в основном 120\80 поднимается до 180\100. 4). Болит правый бок в области печени, отдает в поясницу. Жгучая боль, как кипятком обжигает.5). Кроме основной боли беспокоит иногда головная боль, обычно в связи с давлением, бывает беспокойство, бессонница ( реланиум не действует), запоры.6). Трамадол боль полностью не снимает( на 50%), действует часа 3, промедол снимает боль полностью на 1,5 часа, далее боль появляется, но можно терпеть еще часа2,5 , если добавить баралгин или анальгин и димедрол.Кеторол полностью не снимает боль( 30%), терпит часа 3. Сейчас приходится к промедолу и трамадолу добавлять анальгин или баралгин и димедрол, иначе действие обезболивающих не эффективно.7). Принимает регулярно настойку чаги, от омеза и панкреатина упорно отказывается, говорит. что жжет желудок.
1. Не написали про аллергические реакции.
2. С чем связано нарушение сна?
3. Как часто бывает стул, приносящий облегчение? Принимает ли какие-то слабительные?
4. В какой дозировке и в какой форме (капсулы или др.) применяете трамадол?
5. Трамадол и промедол нельзя применять в одной схеме.
6. Чагу выбрасывайте.
Отвечаю на вопросы. 1).Аллергических реакций пока не наблюдаем. До болезни была экзема на руках, причину не поняли. 2).Нарушение сна связано с тревожным, возбужденным состоянием. Правда после того, как стали ставить уколы промедола сон восстановился.3). Самостоятельного стула нет. Приходится 1 раз в 2 дня ставить клизму.Слабительные не принимает,пробовал эмульсию "Дюфалак", говорит, что не помогает.4).Трамадол применяем в ампулах 100мг примерно 2 раза в сутки в\м.Приходится его применять, хоть он и не нравится отцу. Жалуется на головокружение и жар. Нам не хватает промедола, который выписывают врачи ( 10 ампул на 3 суток).
Боль при раке желудка с прорастанием в поджелудочную железу.
Уважаемый Марк Азриельевич! Я просила у вас совета в разделе абдоминальная онкология.
Отвечаю на дополнительные вопросы. 1).Аллергических реакций пока не наблюдаем. До болезни была экзема на руках, причину не поняли. 2).Нарушение сна связано с тревожным, возбужденным состоянием. Правда после того, как стали ставить уколы промедола сон восстановился.3). Самостоятельного стула нет. Приходится 1 раз в 2 дня ставить клизму.Слабительные не принимает,пробовал эмульсию "Дюфалак", говорит, что не помогает.4).Трамадол применяем в ампулах 100мг примерно 2 раза в сутки в\м.Приходится его применять, хоть он и не нравится отцу. Жалуется на головокружение и жар. Нам не хватает промедола, который выписывают врачи ( 10 ампул на 3 суток). Можно ли применять кетопрофен вместо баралгина и анальгина, которые мы используем уже больше месяца.Посоветоваться не с кем. Терапевт, которому нас отдали совершенно не в курсе.

Кстати, готовя описание этого клинического случая, мы обратили внимание на дату операции и приурочили его публикацию к своеобразному трёхлетнему юбилею этого важного события в жизни пациента.
Пациент А., 65 лет.
В начале 2016 года пациента начали беспокоить выраженные боли в эпигастрии, подъёмы температуры тела до 39°С. В связи с отсутствием устойчивого эффекта от симптоматической терапии пациент было инициировано обследование, в рамках которого была выполнена компьютерная томография, выявившая опухоль поджелудочной железы, врастающая в стенку желудка.
После выписки пациент обратился в медицинский центр в Москве, где при ЭГДС была выполнена биопсия из стенки желудка. По данным гистологического исследования была верифицирована умереннодифференцированная аденокарцинома.
В одной из ведущих специализирующихся на хирургии Московских клиник была выполнена эксплоративная лапаротомия. Интраоперационно была выявлена массивная опухоль поджелудочной железы, вовлекающая стенку желудка и, главное, магистральные сосуды, в связи с чем она была признана нерезектабельной.
Пациент обратился в Европейскую клинику в надежде на альтернативный взгляд на его клиническую ситуацию.
Первым делом обратило на себя внимание несоответствие выставленного диагноза (местнораспространённый рак поджелудочной железы), а также распространённости процесса и весьма удовлетворительного состояния пациента. Наличие верификации опухолевых изменений слизистой желудка также оставляло надежду на то, что выставленный пациенту диагноз не был корректен.
По данным КТ от 18.05.16 была описана опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы без вовлечения магистральных артерий и вен, с лимфаденопатией по малой кривизне желудка (более вероятно, метастатической). Изменения в головке и теле поджелудочной железы расценены как псевдотуморозный панкреатит как исход панкреанекроза. Также была выявлена лимфаденопатия брыжейки тонкой кишки (более вероятно, реактивная).
После окончания неоадъювантной химиотерапии для оценки распространённости процесса пациенту было предложено выполнить ПЭТ-КТ. Была выявлена метаболическая активность в стенке желудка на уровне его тела и в области перешейка поджелудочной железы. Парагастральная клетчатка уплотнена, лимфатические узлы в ней мелкие, метаболически неактивные.
13.11.16 пациенту была выполнена радикальная операция: гастрэктомия, спленэктомия, лимфаденэктомия, плоскостная резекция поджелудочной железы, удаление лимфатических узлов брыжейки тонкой кишки, образования на брюшине передней брюшной стенки, эзофаго-энтероанастомоз на выключенной по Ру петле тонкой кишки, энетеро-энтероанастомоз.
Через 10 дней пациент был выписан с рекомендациями по проведению адъювантной химиотерапии по схеме FLOT.
В настоящее время пациент находится под динамическим наблюдением, регулярно приезжая в Европейскую клинику для прохождения контрольного обследования. В частности, по данным КТ от 10.06.19 в сравнении с данными от 17.12.18 уменьшение размеров поствоспалительной псевдокисты в области хвоста поджелудочной железы с 3,1 до 2,2 см, данные за наличие проявлений опухолевого процесса в очередной раз получены не были.
С момента выхода данного поста пациент ещё раз планово обратился в Европейскую клинику в декабре 2019 года для прохождения контрольного обследования. Мы с огромным удовольствием в очередной раз зафиксировали отсутствие признаков возобновления болезни и рекомендовали повторить контрольное обследование через 6 месяцев.
Примечание: из-за изменившейся после крупной операции анатомии соответствующие иллюстрации от 18.05.16 и 10.06.19 даны на уровнях соответствующих ветвей брюшного отдела аорты.
Ниже приведены результаты КТ: опухоль тела и антрального отдела желудка с инвазией в тело поджелудочной железы, псевдотуморозный панкреатит (слева) и состояние после гастрэктомии, без признаков наличия рецидива заболевания (справа).
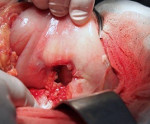
Пенетрация язвы — это осложнение язвенной болезни с вовлечением в деструктивный процесс смежного органа, ткани которого формируют дно дефекта. Проявляется трансформацией характера боли — ее усилением, изменением локализации, потерей связи с приемом пищи, неэффективностью ранее назначенной терапии, стойкой диспепсией, ухудшением общего состояния с развитием субфебрилитета и астении. Диагностируется с помощью копрограммы, ЭГДС, контрастной рентгенографии желудка, дуоденальной кишки и гистологического анализа биоптата. Показано оперативное лечение с проведением клиновидной или дистальной резекции желудка, антрумэктомии, ваготомии.
МКБ-10
- Причины
- Патогенез
- Симптомы пенетрации язвы
- Осложнения
- Диагностика
- Лечение пенетрации язвы
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Пенетрация язвы — одно из частых последствий язвенной болезни, выявляемое у 30-40% пациентов с осложненным течением заболевания. У мужчин встречается в 13 раз чаще. Более 2/3 заболевших – лица трудоспособного возраста. До 90% пенетрирующих язв локализованы в пилоантральной части желудка и начальных отделах двенадцатиперстной кишки. Пенетрация в поджелудочную железу наблюдается у 67,8% больных, в печень, малый сальник и гепато-дуоденальную связку — у 30,3% (с приблизительно одинаковым распределением между органами). У 1,9% пациентов язва прорастает в кишечник, брыжейку и желчный пузырь. В 25-30% случаев прорастание сочетается с кровотечением, в 30% — со стенозом и перфорацией.

Причины
Пенетрации гастродуоденальной язвы в другие органы брюшной полости способствует длительное течение язвенной болезни, резистентной к проводимому лечению. Существует ряд анатомо-топографических и клинических предпосылок, при которых повышается вероятность данной патологии. По мнению специалистов в сфере клинической гастроэнтерологии, причинами формированию пенетрирующей язвы могут стать:
- Неподвижное положение смежного органа. При плотном прилегании желудочной или дуоденальной стенки к паренхиматозному или полому органу, межорганной связке создаются условия для образования перитонеальных сращений. Именно поэтому чаще пенетрируют язвы задней стенки желудки и двенадцатиперстной кишки, которая меньше смещается при дыхании и наполнении химусом.
- Неэффективность проводимого лечения. Прогрессирование заболевания с прорастанием в окружающие органы может быть обусловлено неправильным выбором врачебной тактики, нерегулярностью приема назначенных препаратов, отказом от оперативного лечения при медикаментозной резистентности состояния. У больных с хеликобактериозом пенетрации язвы способствует иммунодефицит.
Патогенез
Механизм развития заболевания представлен тремя последовательными стадиями морфологических изменений. На первом этапе пенетрации язвы под действием агрессивных гастроинтестинальных факторов язвенно-деструктивный процесс распространяется не только на слизистую оболочку, но и на мышечный и серозный слои желудочной либо дуоденальной стенки. Далее в проекции язвенного дефекта формируются фиброзные сращения между желудком или двенадцатиперстной кишкой и смежным органом. На стадии завершенной перфорации происходит язвенная деструкция тканей подлежащего органа.
Желудочные язвы чаще прорастают в тело панкреатической железы и малый сальник. Крайне редко язвенный дефект большой кривизны желудка пенетрирует в переднюю стенку живота с формированием инфильтрата, который симулирует рак желудка. Пенетрация дуоденальных язв обычно происходит в печень, желчные протоки, головку поджелудочной железы, поперечную ободочную кишку, ее брыжейку, связки, соединяющие печень с двенадцатиперстной кишкой, желудком. Патогенез расстройств основан на развитии периульцерозного воспаления и переваривании тканей вовлеченного органа.
Симптомы пенетрации язвы
Клиническая картина зависит от давности заболевания и органа, в который произошло прорастание. Основным симптомом пенетрации язвы является изменение характера и суточного ритма боли. Болевой синдром усиливается, перестает быть связанным с режимом питания. Локализация болевых ощущений изменяется в зависимости от вовлеченного в процесс органа. При пенетрации в ткани поджелудочной железы боли опоясывающие, отдают в спину и позвоночник; при поражении сальника наибольшая интенсивность боли отмечается в области правого подреберья.
Характерный признак пенетрации — отсутствие эффекта от спазмолитиков и антацидных препаратов, с помощью которых пациенты пытаются уменьшить боль. Могут возникать неспецифические диспепсические симптомы: тошнота, рвота, нарушения частоты и характера стула. В большинстве случаев наблюдается ухудшение общего состояния: повышение температуры тела до субфебрильных цифр, снижение работоспособности, ухудшение аппетита вплоть до полного отказа от пищи.
Осложнения
Прорастание язвы сопровождается попаданием агрессивного или инфицированного содержимого в вовлеченные органы, что в 50% случаев приводит к их воспалению. При поражении желчного пузыря может возникать острый холецистит, который проявляется многократной рвотой с желчью, интенсивными болями в правом подреберье, желтушным окрашиванием кожи и склер. При пенетрации язвы в паренхиму поджелудочной железы снижается экзокринная функция органа, нарушается переваривание пищи. У пациентов возникает стеаторея, лиенторея, потеря массы тела.
В редких случаях пенетрация осложняется перивисцеритом. У иммунокомпрометированных больных заболевание может приводить к генерализации воспалительного процесса, попаданию в кровоток токсинов и патогенных микроорганизмов из пищеварительной системы, что сопровождается развитием сепсиса. При пенетрации, сочетающейся с прободением, из-за попадания кишечного или желудочного содержимого в свободную брюшную полость возникает разлитой или ограниченный перитонит. Преобладающими формами поражения печени являются инфильтративный гепатит и жировая дистрофия.
Диагностика
Постановка диагноза может быть затруднена, поскольку в период разгара перфорацию и другие осложнения сложно отличить от пенетрации язвы. Заподозрить заболевание можно при обнаружении локальной болезненности и инфильтрата в брюшной полости. Диагностический поиск направлен на комплексное лабораторно-инструментальное обследование пациента. Наибольшей информативностью обладают:
- Микроскопический анализ кала. Копрограмму используют для дифференциальной диагностики с другими патологиями пищеварительной системы. Для исключения кровотечения из язвы назначают реакцию Грегерсена на скрытую кровь. При подозрении на панкреатит дополнительно исследуют испражнения на уровень фекальной эластазы.
- Эндоскопические методы. ЭГДС — информативный метод, который используется для визуализации слизистой оболочки начальных отделов ЖКТ. В случае пенетрации выявляют глубокую нишу округлой формы с четкими контурами, ткань вокруг язвы без признаков инфильтрации. Дополнительно осуществляют эндоскопическую биопсию.
- Рентгенологическое исследование. Выполнение рентгеновских снимков после перорального введения контраста позволяет визуализировать основные признаки пенетрации. Характерно затекание контрастного вещества за пределы органа, появление на рентгенограммах трехслойной тени, деформация контуров желудка и 12-перстной кишки.
- Гистологический анализ. Цитоморфологическое исследование ткани, взятой из патологически измененной стенки желудка, проводится для исключения злокачественных новообразований. При язвенной болезни в биоптатах обнаруживают воспалительную инфильтрацию, при этом клетки нормального строения, без патологических митозов.
В общем анализе крови при пенетрации определяют лейкоцитоз, повышение значения СОЭ. В биохимическом анализе может выявляться гипопротеинемия, гипергаммаглобулинемия, увеличение концентрации острофазовых показателей. Для экспресс-оценки состояния пищеварительного тракта производят УЗИ — неинвазивный метод, который позволяет исключить или подтвердить вовлечение в процесс других органов.
Прорастание язвы, прежде всего, необходимо дифференцировать с острым панкреатитом. Основными диагностическими критериями пенетрации являются длительный язвенный анамнез у пациента, отсутствие ультразвуковых признаков деструкции поджелудочной железы. Также проводят дифференциальную диагностику с раком-язвой желудка – в этом случае правильный диагноз помогают поставить данные гистологического анализа биоптатов. Помимо врача-гастроэнтеролога для обследования больного с пенетрацией привлекают хирурга, онколога.
Лечение пенетрации язвы
Эффективных консервативных методов лечения пенетрирующих желудочных и дуоденальных язв не предложено. Назначение антисекреторных, обволакивающих и антибактериальных препаратов обеспечивает временный эффект, но не останавливает прогрессирование пенетрации. Оперативное лечение, как правило, проводится в плановом порядке. При сочетании пенетрации с другими осложнениями язвенной болезни (кровотечением, прободением) операция выполняется ургентно. Объем хирургического вмешательства зависит от расположения язвы, размеров и других особенностей язвенного дефекта:
- При пенетрации желудочной язвы: обычно производится дистальная резекция желудка с удалением 1/2 или 2/3 и антисептической обработкой или тампонированием поврежденного участка смежного органа сальником. На 1-2 стадиях прорастания при небольшом язвенном дефекте возможна клиновидная резекция.
- При пенетрирующей дуоденальной язве: при ограниченном повреждении рекомендована дуоденопластика и селективная проксимальная ваготомия. Пациентам с прорастанием больших пилородуоденальных язв обычно осуществляется антрумэктомия в сочетании с стволовой ваготомией. Возможно оставление дна язвы в вовлеченном органе.
В послеоперационном периоде больным назначается противовоспалительная терапия, ускоряющая рубцевание дефекта, возникшего в пострадавшем органе. При осложненной пенетрации язвы с наличием внутренних фистул для устранения свищевого хода выполняются сложные одномоментные операции на желудке, дуоденальной кишке, желчевыводящих путях, толстой кишке и других органах.
Прогноз и профилактика
Исход заболевания определяется стадией прорастания и своевременностью начатого лечения. Прогноз относительно благоприятный у пациентов с первой стадией пенетрации, при второй и третьей стадиях могут возникать серьезные осложнения. Для профилактики патологии необходимо осуществлять своевременную и комплексную терапию язвенной болезни двенадцатиперстной кишки и желудка, проводить диспансерное наблюдение за пациентами, которые перенесли хирургическое лечение язв.
Важно! Средство от изжоги, гастрита и язвы, которое помогло огромному количеству наших читателей. Читать далее >>>
Пенетрация язвы считается достаточно опасным осложнением данного заболевания. Эта проблема диагностируется примерно в 10-15% случаев язвенной болезни, причем в большей степени ей подвержены мужчины 40 лет, которые имеют длительный анамнез патологии. Как правило, эта болезнь обусловлена развитием воспалительного процесса в хронической язве.
Описание болезни

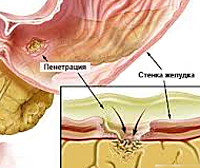
Пенетрация представляет собой попадание язвы в другие органы. Так, поражение луковицы двенадцатиперстной кишки обычно распространяется на поджелудочную железу. В более редких случаях оно затрагивает желчные протоки или печень. Еще реже эта проблема локализуется в толстом кишечнике. Медиогастральные язвы обычно поражают поджелудочную железу. Иногда страдает малый сальник.
Причины
Пенетрация обычно развивается при наличии следующих условий:
- Язвенный дефект. Чем глубже поражаются слои желудка, тем выше риск развития подобных осложнений.
- Спайки в верхней области живота. Именно эта проблема приводит к близкому соприкосновению прилегающих органов и уменьшает вероятность их отдаления друг от друга.
При этом развитие пенетрирующей язвы имеет следующий механизм:
- По мере прогрессирования язвенного поражения желудка дефект затрагивает все слои органа. При этом его площадь может быть не слишком большой – диаметр, как правило, составляет 1-1,5 см.
В данном вопросе ключевая роль отводится количеству желудочного сока. Избыток этого вещества вытекает через специальное отверстие, что в результате провоцирует прободение, шок и даже летальный исход. Если же диаметр имеет меньшее значение, сок не выходит, а потому вероятность шока минимальна.
- По мере прогрессирования язвенной болезни развивается спаечный процесс. Данная проблема обусловлена попаданием желудочного содержимого в полость. В результате этого процесса развивается воспаление, которое и приводит к появлению спаек. Как следствие, желудок скрепляется с близлежащими органами. Данный процесс может иметь разный характер – все зависит от расположения язвы.
- После прикрепления органов к желудку его содержимое попадает не в брюшную полость. В этом случае страдает определенный орган, что и приводит к появлению характерной клинической картины.
Стадии
На начальной стадии заболевания прогрессирует хронический воспалительный процесс, в результате чего происходит частичное разрушение стенки желудка. С наружной части к области локализации язвенного дефекта примыкают близлежащие органы.
Вторая стадия отличается сильным поражением слоев стенки больного органа. Но патологический процесс еще не покидает его пределы. При этом поражения стенки другого органа нет. Между ним и желудком происходит образование плотных сращений. Если же они разрушаются, в стенке появляется сквозной дефект.
На третьей стадии полностью разрушаются слои желудка. Язвенное поражение затрагивает прилегающие органы, что провоцирует появление незначительного плоского дефекта. При этом нарушается структура пенетрируемого органа, который располагается в окружности язвы. Он становится более плотным, наблюдаются склеротические процессы. Кроме того, характерна серьезная деформация желудка.

Четвертая стадия характеризуется образованием глубоких полостей в близлежащем органе. В зоне пенетрации происходит формирование опухолевого образования воспалительной природы.
Симптомы
Для этого вида нарушения характерно появление следующих симптомов:
- Болевой синдром в эпигастрии. Дискомфортные ощущения приобретают постоянный и выраженный характер, теряют дневной ритм и не связаны с едой.
- Типичная локализация боли. Данное состояние зависит от того, какой орган подвергается поражению. Так, при распространении язвы в поджелудочную железу болевой синдром обычно отдает в правую поясничную зону, иногда – в левую сторону. Нередко дискомфорт чувствуется также в спине или боли становятся опоясывающими.При поражении малого сальника дискомфорт чувствуется вверху с правой стороны – боль может поражать правое плечо или ключицу. Если язвенный дефект расположен достаточно высоко, болевой синдром может затрагивать сердце. Если же постбульбарная язва распространяется на брыжейку толстого кишечника, дискомфорт отдает в пупок.
- Местная болезненность. Зачастую возникает интенсивный болевой синдром в проекции пенетрации. Кроме того, данное нарушение нередко сопровождается появлением воспалительного инфильтрата.
- Признаки поражения определенных органов. Клиническая картина зависит от того, на какой именно орган распространяется язвенный дефект.
- Повышение температуры до субфебрильных показателей.
Диагностика
Чтобы диагностировать пенетрацию язвенной болезни, врач тщательно изучает анамнез пациента, проводит клинический осмотр и назначает дополнительные исследования – лабораторные и инструментальные.
При изучении анамнеза уделяют внимание наличию язвенного поражения желудка или факторов риска ее появления. Немаловажное значение имеет потеря связи болевого синдрома в эпигастрии с приемами пищи. Дискомфорт приобретает постоянный характер и отдает в руки, шею, спину.
Чтобы поставить точный диагноз, назначают следующие исследования:
- Анализ крови – в этом случае повышается скорость оседания эритроцитов и наблюдается нейтрофильный лейкоцитоз.
- Фиброгастродуоденоскопия – такая язва отличается круглыми или полигональными границами, которые возвышаются в форме вала. При этом кратер достаточно глубокий.
- Рентгеноскопия – при наличии заболевания можно увидеть существенно увеличение глубины язвенного дефекта, ограничение подвижности пораженной зоны.

Лечение
Пенетрирующие язвенные поражения 1-2 стадии с трудом поддаются медикаментозной терапии. Если у человека диагностирована более запущенная форма болезни, язвы и вовсе не заживают. В такой ситуации единственным методом лечения считается хирургическое вмешательство.
Если у больного диагностируется пенетрирующая язва 1-2 типа, ему проводится резекция желудка. На первом этапе язвенного поражения небольшого размера может проводиться ваготомия, которую нужно сочетать с дренированием желудка. Аналогичный вариант вмешательства проводится при появлении больших инфильтратов воспалительного характера. Их нельзя разделять, поскольку есть риск повреждения органов.
Прогноз
При отсутствии адекватного лечения прогноз обычно неблагоприятный. Данное осложнение язвенной болезни может привести к развитию шока и летального исхода. Благодаря своевременному проведению хирургического вмешательства вероятность излечения увеличивается.
Пенетрация язвы – очень опасное состояние, при котором могут поражаться различные органы. При выявлении данной патологии нужно немедленно приступить к лечению. В большинстве случаев единственным эффективным методом терапии считается хирургическое вмешательство.
Читайте также:

