Рак толстой кишки полипозный
Известие о раке кишечника не без причин шокирует пациента и членов его семьи: очень часто опухоль этого органа выявляется поздно, поэтому для борьбы с ней врачи прибегают к травматичным, порой даже инвалидизирующим операциям. Между тем высокотехнологичные современные методики дают надежду на успешные результаты лечения злокачественных новообразований кишечника. Главное — не откладывать визит к врачу и с умом выбирать онкологическую клинику.
Рак толстой кишки: описание заболевания
Толстая кишка является конечным отделом желудочно-кишечного тракта. Ее подразделяют на слепую, ободочную, сигмовидную и прямую. Здесь происходит всасывание питательных веществ из пищи и формирование каловых масс из непереваренных остатков. Толстая кишка располагается полукругом, начинаясь в области правой паха (там, где у некоторых людей, перенесших воспаление аппендикса, остается послеоперационный рубец), поднимаясь вверх к правому подреберью, переходя в левое подреберье и опускаясь вниз, в полость малого таза.
Новообразование может возникнуть в любом из отделов кишечника, но врачи отмечают, что чаще опухоль выявляется в слепой, сигмовидной и прямой кишке.
В группе риска развития рака толстой кишки — пожилые люди, кровные родственники тех, у кого была диагностирована опухоль такого типа, люди с хроническими гастроэнтерологическими заболеваниями — колитами, дивертикулезом и полипозом, а также те, кто страдает ожирением, курит и употребляет мало клетчатки. Если предрасположенность к раку наследственная — задумайтесь о генетическом тестировании, которое позволит с высокой вероятностью предсказать развитие опухоли кишечника в будущем.
То, как быстро опухоль будет увеличиваться в размерах и давать метастазы (дочерние новообразования в других органах), зависит от конкретного вида рака толстой кишки. Как правило, к моменту постановки диагноза болезнь находится в запущенной стадии, поэтому без адекватного лечения около половины пациентов умирают в первый же год после появления каких-либо симптомов.
Прогрессивные в вопросах медицины государства в последние годы внедряют в практику обязательный скрининг на рак толстой кишки у всех людей старше 50 лет. И это разумно: если опухоль выявить на самой ранней стадии, то с вероятностью более 90% больной поправится. На 2 стадии шансы снижаются до 75%, на третьей — до 45%. Если же рак дал метастазы (вторичные опухоли обычно обнаруживаются в печени), то лишь 5–10% пациентов избегают смерти.
Есть ли какой-то способ вовремя заподозрить у себя рак толстой кишки? Если речь идет о начальной (1) стадии, когда опухоль занимает небольшой участок слизистой оболочки, то ответ отрицательный: никаких отклонений от нормального самочувствия наблюдаться не будет.
На 3 стадии заболевания клиническая картина позволяет заподозрить рак: больной испытывает проблемы с опорожнением кишечника (наблюдаются запоры или поносы, возрастает частота дефекации), в стуле может появиться кровь, а боль в животе становится постоянной.
Присутствуют и общие симптомы: человек может резко похудеть, ощущает нарастающую слабость, быстро устает.
4 стадия рака толстой кишки — ее также называют терминальной — характеризуется усугублением всех вышеперечисленных симптомов. В некоторых случаях большое по объему новообразование может перекрыть просвет кишечника, в результате чего у больного развивается острая кишечная непроходимость, требующая экстренного хирургического вмешательства.
На 3–4 стадии больные уже догадываются о своем состоянии, но иногда так напуганы проявлениями недуга (особенно, если прежде в семье кто-то уже болел или умер от рака толстой кишки), что до последнего оттягивают визит к доктору. Важно, чтобы близкие люди не игнорировали общие симптомы заболевания: если ваш родственник внезапно похудел и осунулся, у него пропал аппетит, а настроение стало меланхоличным — нужно обязательно настоять на посещении врача.
Одним из условий благополучного излечения рака толстой кишки является правильный диагноз. Ведь только когда онколог располагает полной информацией об опухоли — он способен выбрать верную тактику борьбы с недугом. С учетом преимущественно пожилого возраста пациентов и типично позднего выявления новообразования хирургическое вмешательство часто оказывается неактуальным: при наличии метастазов такой подход лишь ухудшит состояние больного. Не стоит забывать, что задача врачей — не только ликвидация рака (зачастую это — невозможно), но и повышение качества жизни пациентов. Известны случаи, когда люди с 4 стадией заболевания, благодаря правильному подходу к лечению, жили с опухолью долгие годы, не страдая от симптомов.
Чтобы выявить рак толстой кишки и правильно определить его стадию, врачи используют несколько методов диагностики:
- Эндоскопическое обследование (ректороманоскопия, колоноскопия). При этих процедурах в кишечник пациента через задний проход вводятся специальные аппараты, устроенные по типу зонда с видеокамерой на конце. В ходе манипуляции врач имеет возможность не только детально осмотреть слизистую кишечника, но и взять образцы для последующей биопсии — микроскопического исследования ткани.
- Рентгенологическое исследование (компьютерная и магнитно-резонансная томография, позитронно-эмиссионная томография). Методы медицинской визуализации позволяют сделать четкие снимки подозрительных участков кишки.
- Лабораторные анализы — исследование кала на скрытую кровь, развернутый анализ крови и поиск онкомаркеров (специфических веществ, накапливающихся в теле человека при раке) помогают составить представление об общем самочувствии больного и уточнить диагноз.
Проблемой диагностики рака толстой кишки в отечественных клиниках является отсутствие доступа пациентов к необходимым видам обследования в короткие сроки. Как результат — больные поздно приступают к лечению или же их направляют на операцию без четкого диагноза. Такая ситуация может привести к ненужному хирургическому вмешательству, тогда как разумнее было бы потратить время на более прогрессивные методы лечения опухоли.
В странах с высоким уровнем медицины — Израиле, США, Германии — врачи придерживаются принципа отказа от хирургической операции. Вместо нее пациентам назначается химиотерапия, таргетная и лучевая терапия и другие подходы, позволяющие значительно уменьшить размеры основного новообразования и его метастазов.
Несмотря на побочные эффекты химиотерапии, она бесспорно является эффективным методом в борьбе с раком толстой кишки. Препараты из этой группы воздействуют и на основную опухоль, и на метастазы, поэтому каждый курс лечения — это шанс пересмотреть прогноз выздоровления в лучшую сторону. Важно подобрать подходящее лекарство, а также регулярно проходить контрольную диагностику, чтобы оценить эффект химиотерапии.
Многообещающие перспективы в лечении рака толстой кишки открывает таргетная терапия, подразумевающая назначение препаратов моноклональных антител, способных воздействовать непосредственно на опухоль: блокировать ее кровоснабжение, тем самым убивая злокачественные клетки. В отличие от традиционной химиотерапии таргетные лекарства не наносят вред другим органам и тканям тела и имеют минимум побочных эффектов.
Обычно при раке толстой кишки радиотерапию используют до и после операции. Вначале — чтобы уменьшить размеры новообразования и сократить объем вмешательства, а после — чтобы уничтожить отдельные опухолевые клетки, которые, возможно, сохранились в организме. Это снижает вероятность рецидива — повторного возникновения рака спустя несколько лет после лечения.
Среди передовых разновидностей метода стоит выделить:
- IMRT — моделируемую радиотерапию. За счет предварительного 3D-моделирования процесса радиоизлучение удается направить точно на опухоль. Подход позволяет избежать повреждения здоровых тканей.
- Брахитерапию . Методика заключается в размещении капсулы с радиоактивным веществом в непосредственной близости с опухолью. В итоге радиоактивные изотопы оказывают воздействие только на пораженные раком области, минимально повреждая здоровые ткани.
В случаях обширных опухолей и наличия метастазов чаще всего показано удаление части кишечника. В передовых странах по лечению онкологии хирурги делают все возможное, чтобы сохранить сфинктер прямой кишки. Тогда больной сможет естественным образом опорожнять кишечник и не потребуется формирование колостомы (отверстия на животе, куда выводится конец толстой кишки). В большей части случаев технологии современных операций позволяют это сделать.
Рак ободочной и прямой кишки является самой частой причиной смерти на Западе и в странах, для которых характерна так называемая "западная диета" с высоким риском возникновения рака толстой кишки (с низким содержанием клетчатки, высоким содержанием белка и животной пищи). В США рак толстой кишки по распространенности находится на третьем месте после рака молочной железы и легких. С 1950 г. отмечается рост частоты возникновения колоректального рака среди белого населения, смертность в результате этого заболевания остается стабильной среди белых мужчин и растет среди белых женщин. Среди темнокожего населения и частота возникновения рака толстой кишки, и смертность от него имеют тенденцию к постоянному увеличению. Последние эпидемиологические обследования показали, что для афроамериканцев риск умереть от рака толстой кишки постоянно увеличивается, что говорит о необходимости проведения более интенсивных скрининговых обследований в этой популяции. Считается, что у 6 % американцев при определенных условиях может развиться рак толстой кишки.
Во всем мире частота развития рака толстой кишки у мужчин стоит на втором, а у женщин — на третьем месте среди всех онкологических заболеваний. Риск развития рака толстой кишки резко увеличивается у эмигрантов из районов низкого риска (где придерживаются диеты с высоким содержанием клетчатки и низким содержанием жиров) в зоны высокого риска развития рака толстой кишки (где распространена так называемая "западная диета"). Также риск развития рака толстой кишки уменьшается при переезде из районов высокого риска в районы низкого риска.
2. Какие Вы знаете причины и предрасполагающие факторы развития рака толстой кишки?
Многие факторы питания и окружающей среды оказывают влияние на развитие рака толстой кишки. Некоторые исследователи предполагают, что диета с высоким содержанием жиров может привести к развитию рака толстой кишки, в особенности левых ее отделов (нисходящей ободочной и сигмовидной кишки). Также в возникновении рака толстой кишки играют роль низкое содержание в пище клетчатки, кальция и селена, перенесенная холецистэктомия и употребление в пищу жареного мяса. Считается, что витамины Е и С и пища, богатая p-каротинами, могут использоваться для профилактики возникновения рака толстой кишки, но на этот счет нет единого мнения. Факторами риска развития рака толстой кишки являются возраст (в 90 % случаев рак толстой кишки развивается после 50 лет), наличие в анамнезе аденом или наличие в прошлом рака толстой кишки.
3. Является ли рак толстой кишки генетическим заболеванием?
Роль генетических факторов в развитии рака толстой кишки особенно четко просматривается при полипозе толстой кишки. У родственников первой степени людей, страдающих полипозом толстой кишки, рак толстой кишки развивается в 3 раза чаще. В спорадических случаях рака толстой кишки у людей с неотягощенным семейным анамнезом обнаруживается точечная мутация 5q21 хромосомы, которая получила название МСС-гена (так называемый ген, мутировавший в колоректальный рак). Также с раком толстой кишки связывают С-тус и ros онкогены. Содержание С-тус онкогена увеличено у большинства пациентов с раком толстой кишки. Ros точечную мутацию находят на ранних стадиях трансформации предраковой аденомы в рак толстой кишки.
4. При каких еще заболеваниях увеличивается риск развития рака толстой кишки?
Риск развития рака толстой кишки выше у людей, страдающих болезнью Крона или неспецифическим язвенным колитом. При неспецифическом язвенном колите вероятность развития рака толстой кишки тесно связана как с обширностью поражения кишки, так и с продолжительностью заболевания. Риск развития рака начинает увеличиваться через 7 лет от начала заболевания неспецифическим язвенным колитом и каждые последующие 10 лет возрастает на 10 %, через 25 лет достигая 30 %. Риск больше у пациентов с тотальным поражением толстой кишки, чем у тех, у кого поражение ограничено левыми отделами толстой кишки (от селезеночного изгиба до прямой кишки). У пациентов с изолированным поражением прямой кишки (язвенный проктит) риск возникновения рака толстой кишки существенно не отличается от такового в популяции в целом.
Риск развития рака толстой кишки у пациентов, страдающих болезнью Крона, в 4— 20 раз выше, чем в основной популяции. Обычно у них развивается муцинозная аде-нокарцинома. Она, как правило, развивается в области стриктуры кишки и в области межкишечного анастомоза.
Факторами риска развития рака толстой кишки являются также холецистэктомия и субтотальная резекция желудка в анамнезе или пищевод Барретта. Эти данные не были подтверждены результатами контрольных клинических исследований, поэтому их связь с развитием рака толстой кишки до сих пор остается спорной.
5. Какие существуют гистологические типы рака толстой кишки?
Подавляющее большинство случаев рака толстой кишки составляют аденокарциномы. При перстневидноклеточной карциноме, которая является разновидностью аденокарциномы, слизистый секрет вытесняет ядро клетки на периферию, а основное пространство клетки заполняет большая вакуоль, наполненная слизью. При муцинозной или коллоидной аденокарциноме скопления опухолевых клеток рассеяны в целом "озере" муцина. К последней группе относится рак, встречающийся обычно у молодых людей с неспецифическим язвенным колитом или врожденными неполи-поидными опухолями. Скирр, или фиброзный рак толстой кишки, встречается редко и характеризуется выраженной десмоплазией и фиброзом тканей, окружающих рассеянные железы.
К оставшимся 5 % разновидностей рака толстой кишки относятся опухоли, поражающие аноректальный отдел (развивающиеся из плоского эпителия и из клеток переходной зоны), а также первичные лимфомы или карциноидные опухоли.
6. Какие существуют стадии рака толстой кишки?
Традиционно определение стадий рака толстой кишки осуществляют в соответствии с классификацией, разработанной Катбертом Дуке (Cuthbert Dukes) в 1927 г. Изначально эта классификация охватывала только рак прямой кишки, но затем она была расширена и оказалась прогностически значимой для всей толстой кишки. Наиболее часто используемая модификация определения стадий рака толстой кишки по Дуке была разработана Тернбуллом (Turnbull) и соавт. в 1967 г.
Также существует и классификация TNM, которая позволяет определять стадии опухолей толстой кишки по той же системе, что и стадии опухолей всех других органов и систем. Стадия А рака толстой кишки по Дуке соответствует 1 -и стадии по классификации TNM, стадия В — 2-й стадии, стадия С — 3-й стадии и стадия D — 4-й стадии по классификации TNM. Классификация рака толстой кишки по Дуке в модификации Тернбулла
TNM-классификация рака толстой кишки
Стадия О Рак in situ Tis N0 МО
Стадия 1 Опухоль прорастает в подслизистый слой стенки кишки Т1 N0 МО Опухоль прорастает в мышечную оболочку стенки кишки Т2 N0 МО
Стадия 2 Опухоль прорастает через мышечную и серозную оболочки стенки кишки ТЗ N0 МО и распространяется на ткани, окружающие кишку Опухоль прорастает в другие органы Т4 N0 МО
Стадия 3 Любая степень местного распространения опухоли с поражением лимфатических узлов N1 —от 1 до 3 лимфатических узлов Любое Т N1 МО N2 — 4 и более лимфатических узла Любое Т N2 МО N3 — поражение любого количества лимфатических узлов, Любое Т N3 МО расположенных вдоль сосудистых стволов
Стадия 4 Любая степень поражения кишечной стенки с или без метастазов Любое N М1, в лимфатические узлы, при наличии отдаленных метастазов Любое Т
7. Какую роль играет эмбриональный раковый антиген (ЭРА) у пациентов с раком толстой кишки?
ЭРА представляет собой гликопротеин, связанный с развитием раковых опухолей, но не специфический для неопластического поражения. В литературе существуют самые противоречивые мнения по поводу целесообразности использования ЭРА для диагностики рака тол стой кишки. Возможно, что для повышения эффективности этой методики при раке тол стой кишки необходимо учитывать одновременно до- и послеоперационное содержание ЭРА. В исследованиях установлено наличие корреляции между высоким послеоперационным содержанием ЭРА и ранними рецидивами рака толстой кишки у пациентов, прооперированных в стадии заболевания В или С по Дуке. Содержание ЭРА обычно не имеет большого прогностического значения за исключением стадии С заболевания с поражением четырех и более лимфатических узлов. Обычно концентрацию ЭРА используют для послеоперационного мониторного контроля для выявления рецидива заболевания, но у пациентов с бессимптомным течением этот метод неэффективен. Чувствительность этого метода у пациентов с опухолью кишки в стадии А и В по Дуке составляет 36 %. При раке толстой кишки в стадиях С и D она составляет 74 % и 83 % соответственно при обнаружении его в количестве не менее 2,5 мг/мл. Использование определения концентрации ЭРА для скринингового контроля нецелесообразно вследствие низкой чувствительности и специфичности этого метода.
8. Каков прогноз при различных стадиях и гистологических разновидностях рака толстой кишки?
Прогноз у пациентов, перенесших резекцию толстой кишки по поводу рака, зависит от стадии заболевания по Дуке. При стадии С прогноз зависит от количества пораженных раком лимфатических узлов, выявленных во время операции. Если было обнаружено 4 или более пораженных лимфатических узла, то 5-летняя выживаемость пациентов составляет 25 %, тогда как при 3 и менее пораженных лимфатических узлах она составляет 55 %. Также на прогноз при раке толстой кишки большое влияние оказывает гистологический тип удаленной опухоли. Прогноз ухудшается с уменьшением степени дифференцировки опухоли. Муцинозная карцинома и скирр являются более агрессивными, чем высокодифференцированная аденокарцинома. Перстневидноклеточный рак толстой кишки обычно обнаруживают у пациентов на поздних стадиях заболевания и прогноз при этом бывает достаточно плохим.
9. Можно ли предотвратить развитие рака толстой кишки? Какую роль при этом играет скрининговый контроль?
Как и при профилактике любых других заболеваний, при раке толстой кишки существует первичная и вторичная профилактика. Первичная профилактика рака толстой кишки подразумевает выявление факторов риска развития заболевания и осуществление мероприятий по снижению этого риска. К вторичной профилактике относится обнаружение заболевания на ранних его стадиях, когда лечение бывает наиболее эффективно и наносит минимальный вред здоровью пациента. Множество публикаций было посвящено влиянию рациона на увеличение риска возникновения рака толстой кишки. Снизить риск развития рака толстой кишки можно, придерживаясь так называемой "здоровой" диеты, которая основана на исключении из рациона жирной пищи и на увеличении употребления клетчатки.
Наличие у родственников первой степени рака или полипоза толстой кишки значительно увеличивает риск развития рака толстой кишки. В этих случаях необходимо начинать раннее скрининговое обследование.
Методики проведения массового скринингового обследования до сих пор остаются спорными. В этом отношении не может быть единых рекомендаций, так как в разных странах имеются различные возможности для организации широкого скринингового обследования людей. Американская онкологическая ассоциация рекомендует проводить ежегодное ректальное обследование всех людей, достигших 40-летнего возраста. У людей после 50 лет следует проводить анализ кала на скрытую кровь, беря материал для исследований при трех спонтанных дефекациях. Также у них следует каждые 3-5 лет проводить гибкую сигмоскопию (ректороманоскопию). Скрининговое обследование позволяет уменьшить смертность от рака толстой кишки не только благодаря его обнаружению на ранних стадиях, но также благодаря выявлению и удалению аденом, из которых в будущем может развиться рак.
Под раком толстой кишки, или колоректальным раком, понимают злокачественные новообразования, происходящие из слизистой оболочки ободочной, сигмовидной, слепой и прямой кишки. Среди всех онкологических заболеваний эти виды рака в совокупности занимают третье место в мире по распространенности у мужчин и второе место — у женщин 1 . В России каждый год диагностируют 1361 тыс. новых случаев, умирает 694 тыс. человек. У 25% пациентов заболевание диагностируют уже на четвертой стадии 2 .
Общая информация и классификация
Чаще всего рак развивается в сигмовидной, слепой и восходящей ободочной кишке. Метастазы обычно распространяются с током крови по венозным путям, реже лимфогенно. Основные направления метастазирования — печень, лёгкие, кости скелета (пояснично-крестцовый отдел позвоночника).
По характеру роста опухоли рак толстого кишечника может быть:
- Экзофитный. Новообразование четко отграничено от здоровых участков слизистой и выдается в просвет кишечника. При этом площадь контакта со слизистой оболочкой невелика, опухоль подвижна и даже при относительно больших размерах не мешает продвижению кишечного содержимого;
- Эндофитный. Новообразование растет в толще кишечной стенки во всех трёх направлениях, не имеет чётких отграниченных краев. Сужает просвет кишечника на относительно большой площади и по мере разрастания нарушает пассаж содержимого;
- Переходная форма.
Кроме того, специалисты классифицируют рак толстой кишки по клеточному строению (самый частый вариант — до 80% — аденокарцинома), степени распространенности, вовлеченности в процесс лимфатических узлов и наличию отдаленных метастазов.
Причины рака толстой кишки
Точные причины, ведущие к раку толстого кишечника, пока не установлены. Общепринятым считается мнение, что основная предпосылка к этому заболеванию — пищевые предпочтения. Питание с небольшим содержанием растительной клетчатки и других пищевых волокон ведёт к уменьшению объема кала и более длительному его нахождению в толстом кишечнике. Что, в свою очередь, приводит к более долгому контакту канцерогенных продуктов пищеварения со слизистой оболочкой. Кроме того, в таких условиях нарушается нормальный состав микробиома в пользу бактерий, продукты обмена которых отрицательно влияют на состояние слизистой оболочки кишечника.
Существуют и другие предрасполагающие факторы:
- возраст: после 50 лет в каждое последующее десятилетие жизни вероятность колоректального рака удваивается;
- избыточная масса тела;
- малоподвижный образ жизни;
- аденоматозные полипы толстой кишки: вероятность их озлокачествления прямо пропорциональна размеру новообразования;
- неспецифический язвенный колит, длящийся более 10 лет;
- наследственные синдромы: диффузный семейный полипоз, синдром Линча;
- ранее перенесенные опухоли молочной железы, гениталий.
Симптомы рака толстой кишки
Специалисты выделяют шесть комплексов симптомов, характеризующих колоректальный рак.
Синдром малых признаков — это проявления опухолевой интоксикации:
- непривычная слабость;
- апатия;
- бессонница или, наоборот, сонливость;
- раздражительность;
- снижение аппетита;
- неприятный запах изо рта.
Синдром функциональных признаков без кишечных расстройств. Обычно эти проявления расцениваются врачами как признаки поражения других органов — поджелудочной железы, желудка, желчевыводящих путей:
- боли в животе, расположение и интенсивность которых варьируется в зависимости от локализации опухоли и её особенностей;
- тошнота, отрыжка, рвота;
- тяжесть в животе.
Синдром функциональных признаков с кишечными расстройствами. Это проявления нарушения функций самой толстой кишки:
- запоры, поносы и их чередование;
- обильные, водянистые, зловонные испражнения;
- вздутие живота;
- урчание в животе.
Синдром нарушений кишечной проходимости: задержка стула и газов, вздутие, боль в животе и другие признаки непроходимости кишечника.
Синдром патологических выделений — это появление в каловых массах слизи, гноя, крови. Обычно характерен для рака прямой кишки, но может быть и при поражении левой половины ободочной кишки.
Нарушение общего состояния пациента. Эти признаки проявляются обычно на поздней стадии заболевания: необъяснимая потеря веса, анемия, симптомы поражения других органов.
Диагностика рака толстой кишки
Прощупывая живот, врач может обнаружить опухолевидное образование, подвижное, либо спаянное с окружающими тканями — это зависит от распространенности опухоли.
Косвенно предположить злокачественность новообразования можно после теста кала на скрытую кровь — любой рак желудочно-кишечного тракта в той или иной степени кровоточит. Исследование на скрытую кровь часто используют как метод скрининга — быстрого выявления пациентов с подозрением на новообразования среди больших групп людей. После углубленного обследования тех, у кого тест на скрытую кровь в кале дал положительный результат, в 5-10% случаев выявляют рак ободочной кишки (в 20-40% случаев обнаруживают железистые аденомы, которые рассматривают как предраковое состояние 3 ).
Визуализировать опухоль поможет ирригография — рентгенологическое исследование толстой кишки (с контрастированием) или колоноскопия — эндоскопия толстого кишечника. Колоноскопия позволяет не только оценить состояние слизистой оболочки толстого кишечника, но и взять образцы опухолевой ткани для последующего изучения под микроскопом (онкологический диагноз всегда должен быть подтвержден гистологически — после изучения строения клеток).
Оценить состояние других органов брюшной полости и лимфоузлов этой области позволяет ультразвуковое исследование. Для выявления отдаленных метастазов применяют компьютерную томографию.
Чтобы оценить общее состояние пациента, назначают клинический и биохимический анализы крови, анализ мочи и другие исследования.
Лечение рака толстой кишки
Основной метод лечения колоректального рака — операция, во время которой удаляют пораженный отдел кишечника вместе с регионарными лимфатическими узлами, а при обширной опухоли — и с соседними органами.
Прогноз и профилактика рака толстой кишки
Прогноз при колоректальном раке серьезный — только 11% пациентов живут дольше 5 лет после установления диагноза 4 . Но, как и при других злокачественных новообразованиях, вероятность длительной ремиссии зависит от того, насколько рано была выявлена болезнь. Если при локализованном, то есть не вышедшем за пределы слизистой оболочки кишечника раке, относительная пятилетняя выживаемость (рассчитывается в сравнении с людьми без опухолевых процессов) составляет 89,8%, то после появления отдаленных метастазов она не превышает 12,9% 5 .
Что касается профилактики онкологии толстого кишечника, рекомендации Всемирного фонда исследования рака таковы:
- удерживать нормальную массу тела;
- физическая активность минимум полчаса в день;
- избегать напитков с добавлением сахара;
Отечественные врачи также рекомендуют не допускать запоров, а после 50 лет регулярно проходить профилактическое обследование, особенно при наследственной предрасположенности.
1 Данные Global Cancer Observatory. Всемирный фонд исследования рака при ВОЗ (http://gco.iarc.fr/)
3 Великолуг А.Н. Рак толстой кишки. Диагностика. Лечение. Реабилитация. 2010 г.
4 Ferlay J, et al. GLOBOCAN 2012.
5 Howlader N, et al. (eds). SEER Cancer Statistics Review, 1975-2011, National Cancer Institute, Bethesda

Существует только два вида рака, которым можно не дать развиться, для которых доступна реальная, а не мифическая профилактика. Это рак толстой кишки и рак шейки матки. Их объединяет потенциальная предотвратимость. Врачам абсолютно точно известен предрак этих заболеваний — начало начал злокачественной опухоли.
Заболеваемость колоректальным раком в России растёт и ширится, опережая другие злокачественные опухоли, тогда как в странах Европы, США и Японии заболеваемость стала снижаться. И причины не в генетике, не в питании или здоровом образе жизни, причина в раннем онкологическом скрининге. Скрининг — обследование для выявления предраковых заболеваний и раннего рака. Конечно, предпочтительно выявлять предраковый процесс, чтобы предотвратить онкологическое заболевание, если уж дана такая возможность.
У россиян предраковые заболевания толстой кишки тоже способны выявить, и даже ввели скрининг рака толстой кишки в обязательную диспансеризацию. Регулярная колоноскопия общедоступна, но не стала нормой жизни.
Активно на ранней стадии, когда нет видимых признаков, обнаруживают едва ли 5% всех злокачественных опухолей толстой кишки, чуть больше выявляется предраковых процессов, что не позволит некоторым предрасположенным гражданам дожить без рака до глубокой старости. Колоректальный рак можно было бы предотвратить у 75–90% всех заболевших, если бы они время от времени проходили колоноскопию.
Рак толстой кишки не характерен для молодых, им начинают болеть после пятидесяти. С каждым прожитым годом вероятность колоректального рака растёт. Генетические синдромы, приводящие к очень высокой вероятности развития рака, отмечаются только у 5–10% больных, носители синдрома Линча и семейного аденоматоза про свою проблему должны знать. Всех носителей семейной генетической патологии регулярно наблюдают и лечат. Основную массу колоректальных раков составляют спонтанные, то есть не наследуемые, благоприобретенные и потенциально предотвратимые.
Как появляется полип кишки?
- аденоматозные полипы
- и аденомы: тубулярные, ворсинчатые и тубулярно-ворсинчатые.
Аденоматозные полипы встречаются чаще всего, это почти треть всех опухолей.
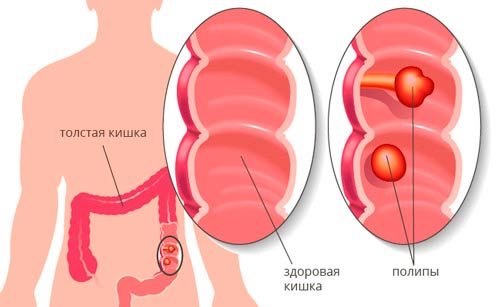
Полип это опухоль, доброкачественная до поры до времени. Их следует различать с гиперпластическими полипами, которые не полипы вовсе, а результат воспаления слизистой. Это название сохранилось с тех пор, когда в медицине всё определяли на глазок без гистологического исследования, поэтому их принимали за истинные опухоли.
Настоящие полипы состоят из соединительной ткани и неправильных и деформированных желёз слизистой оболочки, это не просто вырост, как гипертрофический полип, а именно сложноустроенная опухоль. И не просто доброкачественная опухоль, а предрак, который способен стать самым настоящим раком.
Отчего получаются полипы в толстой кишке неизвестно, предполагают, что виновны питание, жизнь и генетические факторы. Слизистая кишки состоит из ворсинок и углублений — крипт, на каждую ворсинку приходится несколько крипт. На дне каждой крипты происходит интенсивное деление стволовых клеток, восполняющих утраченные клетки ворсинок и самих крипт. Полип на ворсинке появляется, когда нарушается баланс между пролиферацией — восполнением клеток и их дифференцировкой — специализацией родившихся клеток по функциям.
Размеры и форма полипов различается даже в одной кишке, они могут походить на бородавчатые выступы, а могут быть шаром на тоненькой ножке или грибком, сидящим на складке. Могут кучковаться в одном месте, формируя гроздь, а могут располагаться в метре друг от друга. Считают, что аденоматозные полипы накапливают дополнительные мутации в генах, которые в норме должны подавлять рождающиеся раковые клетки, или в генах, ответственных за регуляцию пролиферации, и полип малигнизируется — становится злокачественным, а это уже ранний рак толстой кишки.
Как полип проявляет себя?
Рак кишки обнаруживают, когда он перекрывает больше половины просвета кишки, прорастает всю кишку и начинает распадаться, вызывая кровотечения. Клинические признаки полипа — больше фантазия, нежели правда жизни. Единственный метод диагностики патологии толстой кишки — колоноскопия. Конечно, есть и другие методы диагностики опухолевой патологии слизистой толстой кишки в виде анализов кала на скрытую кровь, но не показывают на 100% достоверного результата.
Диагностика и лечение полипов — колоноскопия
Квалификация доктора настолько важна, что в США установлен норматив: при отсутствии каких-либо клинических признаков болезни толстой кишки при колоноскопии доктор обязан выявить аденомы у четверти всех обследованных им мужчин старше 50 лет и шестой части женщин.
В Британии от эндоскопистов требуют в два раза больше, иначе скрининг рака считается неэффективным.
Всемирная гастроэнтерологическая организация уверена, что аденомы меньше 5 мм пропускают в 15–25% случаев, полипы покрупнее почти не пропускают. Но всё начинается с малых форм, и рак тоже растёт из одной клетки. После удаления полипа следующее обследование назначат через 1–3 года. При отсутствии патологических изменений слизистой кишки следующая колоноскопия может случиться через десятилетие, если не появится каких-то подозрительных симптомов, а к тому времени трёхмиллиметровый полип будет уже довольно крупным раком.
Без ложной скромности (всё-таки речь о раке) в Европейской клинике работает одна из лучших команд врачей-эндоскопистов в России, которые выполняют в год более тысячи колоноскопий и сохраняют здоровье пациентов.
Читайте также:

