Рак шейки матки лекция по акушерству
ЛЕКЦИЯ №2. ГИНЕКОЛОГИЯ.
ТЕМА: ФОНОВЫЕ ЗАБОЛЕВАНИЯ ШЕЙКИ МАТКИ. РАК ШЕЙКИ МАТКИ.
Шейка покрыта многослойным плоским эпителием который происходит из урогенитального синуса, из которого также образуются наружные половые органы - вульва и влагалище. Поэтому в патогенезе заболеваний этих областей имеется некая общность в отличие от онкологических заболеваний яичника, матки где большое значение имеет гормональный дисбаланс в организме. В патогенезе играют факторы:
• форма поведения женщины (в группу риска входят женщины которые рано начала половую жизнь - до 16 лет, так как до 16 лет многослойный эпителий истончен, легко ранимый, и ранняя травматизация может привести к развитию онкологического процесса).
• Ранняя первая беременность и ранние первые роды (до 16 лет) - это тоже травматизация эпителия шейки матки.
• Частая смена сексуальных партнеров (говорят о канцерогенном действии спермы на эпителий шейки матки - в сперме есть два белка - гестон и протамин , которым приписывается канцерогенное действие).
• Воспалительные и венерические заболевания (эндоцервициты, кольпиты).
• Травматизация во время абортов, родов, выскабливаний.
• Курение (существует прямая зависимость).
• Основная причина - вирусы - вирус герпеса второго серотипа ( первого типа не имеет значения); вирус папилломы человека - занимает первое место (10,16,18 генотипы) - заражение происходит только половым путем - вызывает развитие кондилом, бородавок на поверхности шейки матки, которые едва заметны ( при осмотре не обнаруживаются), хорошо видны при эндоскопическом исследовании - кольпоскопии); при серологическом исследовании можно обнаружить специфические клетки , характерные для поражения только вирусом папилломы человека - измененные клетки многослойного эпителия - клетки приобретают воздушную форму (пойлоциты, воздушные клетки) - около ядра образуется кайма воздуха. При электронной микроскопии обнаруживают специальные включения в ядре, что патогномонично. Иммунохимический метод также выявляет эти вирусы - иммунопероксидазные метод - в цитоплазме и ядре обнаруживают специальные включения, которые появляются только при поражении многослойного плоского эпителия. С помощь моноклональных антител и молекулярно-биологическим способом можно обнаружить вирусы. Определение титра антител в крови не актуально. Вирусная теория актуальна потому что у 80-90% больных обнаруживают поражение вирусной инфекцией. Цитомегаловирус в сочетании с вирусом герпеса второго типа.
Рак шейки матки это не только медицинская проблема, но и социальная. Так как существует группа женщин у которых риск развития рака шейки матки достигает 90%.
КЛАССИФИКАЦИЯ ЗАБОЛЕВАНИЙ ШЕЙКИ МАТКИ.
1. Фоновые процессы шейки матки: эрозии, псевдоэрозии, лейкоплакия, полипы, кондиломы.
2. Предраковый процесс - дисплазия.
3. Преинвазивный рак - carcinoma in situ.
4. Микроинвазивный рак.
5. Инвазивный рак.
Фоновый процесс не обязательно предшествует раку шейки.
Происходят процессы гиперплазии клеток эпителия, что приводит к образованию новых железистых структур, а дальнейшем пролиферация и опухолевый процесс.
Истинная эрозия - это травма эпителия (отсутствие эпителия на каком-то участке), и она как любая ткань всегда склонная к регенерации, и существует в течение нескольких дней. В дальнейшем эрозия регенерирует, либо покрывается многослойным плоским эпителием, либо покрывается цилиндрическим эпителием , который свойственен для цервикального канала. Если эрозия находящаяся не эктоцервиксе будет покрыта цилиндрическим эпителием то образуется псевдоэрозия - это участок слизистой оболочки шейки матки, который покрыт неправильным эпителием, не тем который должен быть в этом месте. Создаются условия для процессов пролиферации.
Лейкоплакия. Выглядит в виде белого пятна на шейке матки, участок избыточного ороговения.
Эрозированный эктропион. В результате родов, абортов могут быть боковые разрыв шейки матки, и тогда происходит выворот канала шейки, который является дистопированной тканью, то есть тканью помещенной в несвойственную ей среду, а следовательно будет происходить пролиферация.
Кондиломы, бородавки. Природа их вирусы.
Полипы, как правило цервикального канал, бывают различных размеров, как правило на ножке. Основа их соединительнотканная, а покрыты они как правило железистым эпителием. Могут быть железисто-фиброзные полипы.
Диагностика: осмотр в зеркалах, эндоскопия (кольпоскопия), цитологическое исследование.
ПРЕДРАКОВЫЙ ПРОЦЕСС - дисплазия. Дисплазия бывает легкая , умеренная, тяжелая. Предлагают термин - цервикальная интраэпителиальная неоплазия. Дисплазия - это атипия покровного эпителия шейки матки, с нарушением его слоистости, но в процесс не вовлекает поверхностный эпителий и строма. Снаружи как правило патологии не найти, только если есть сочетание с фоновыми процессами.
При легкой дисплазии происходит умеренная пролиферация нижних слоев эпителия базальных и парабазальных.
Умеренная дисплазия поражаются все слои, но в большей степени, можно найти измененные клетки, имеется атипизм клеток нижних клеток - гиперхроматоз ядра, в них изменяется ядерно-цитоплазматическое отношение. Это определяется только при цитологическом и гистологическом исследовании. Таким образом дисплазия шейки матки устанавливается на основании гистологического и цитологического исследования. Если дисплазия сочетается с кольпитом ,то и причиной дисплазии может быть воспаление, вылечив кольпит может уйти и дисплазия.
Внутриэпителиальный рак. Иногда очень трудно провести грань между тяжелой дисплазией и преинвазивным раком потому что при последнем имеет место нарушением слоистости, нарушение строения клеток - изменение ядерно-цитоплазматического соотношения. Преинвазивный рак отличает тем что он не врастает в строму и не внедряется в мышечный слой. Соответственно нет метастазов. Может не быть клинических проявлений, но если есть то это контактные кровянистые выделения. Эти кровотечения возникают после физической нагрузки, половых сношений, осмотра. В области наружного зева встречаются два различных эпителия - цервикальный и многослойный плоский, в этом месте чаще всего развивается преинвазивный рак. Поэтому когда берут цитологические стараются достичь эту область.
Соответствует 1а стадии заболевания. Существует инвазия, существует инфильтративный рост, поражена базальная мембрана, но инвазия ограничена тремя милиметрами. Выделили эту форму потому что если поражается 3 мм мышечного слоя, то это более или менее компенсированный процесс, с менее агрессивным течением, с меньшим процентом развития метастазов. Диагноз устанавливается только после гистологического заключения, цитологическое исследование не является решающим. Так есть инвазия, то в клиническом картине могут появляться кроме спонтанных кровотечений, могут быть боли, бели. Бели связаны с повреждением лимфатических сосудов, по которым идет раннее метастазирование. Водянистые бели - это лимфорея.
Существует инвазия в строму более 3 мм. Клиника: боль, бели, кровотечение. Если идет выраженный инфильтративный рост, то могут быть нарушения со стороны соседних органов - нарушение мочеиспускания, боли, нарушение дефекации, могут быть явления гидронефроза.
Рак шейки матки может быть эндофитного, экзофитного и смешанного типа роста. При экзофитной форме, уже при осмотре в зеркалах можно увидеть прорастание шейки матки, в виде цветной капусты - бесформенные образования, ярко-красного цвета, при дотрагивании легко кровоточат. Встречается в 50-55%. Эндофитная форма в виде язвы, кратера, с гнойными краями, на дне могут быть некротические массы, встречается в 35%. Смешанная форма.
При экзофитной форме метастазы встречаются в меньшем проценте случаев (13%), а при эндофитной чаще (35%). По гистологическому строению различают :
Смешанная форма - более агрессивное течение.
• Плоскоклеточный ороговевающий рак.
• Плоскоклеточный неороговевающий рак.
Наиболее тяжелые аденокарциномы и недиференцированные опухоли.
Для того чтобы правильно поставить диагноз, выделяют 2 этапа обследования:
на первом этапе идет выявление - скрининг. На втором этапе -углубленная диагностика.
• Для первичного скрининга используется цитологическое исследование. Мазки берут из цервикального канала , из эндоцервикса, с поверхности шейки - эктоцервикса.
• Бимануальное исследование поможет стадийность процесса, имеет ли место переход на параметральную клетчатку.
• Кольпоскопия - осмотр шейки матки. Простая кольпоскопия - 15 кратное увеличение, осмотр шейки матки. Расширенная кольпоскопия , - для лучшей идентификации обрабатывают уксусом, метиленовой синей. Микрокольпоскопия.
• Проба Шиллера. Для выявления очага распространения . обрабатывают слизистую шейки матки, а клетки поверхностного эпителия содержат гликоген, который реагирует с йодом и дает коричневую окраску. Нормальная слизистая при обработке будет окрашена в коричневый цвет. При нарушении целостности то клетки не прокрашиваются в коричневый цвет.
• Для уточнения стадийности используют прицельную биопсию, которая дает материал для гистологического исследования. Раньше использовали лимфографию - определения наличия метастазов в лимфатические узлы.
• Выскабливание цервикального канала и матки.
• УЗИ с вагинальным датчиком.
КЛАССИФИКАЦИЯ РАКА ШЕЙКИ МАТКИ (1985).
Выделение стадии процесса необходимо для выбора тактики лечения.
0 стадия - преинвазивный рак.
1А стадия - микроинвазивный рак. Инвазия до 3 мм. Диаметр опухоли не более 1 см.
1Б стадия - опухоль ограничена только шейкой матки, но инвазия ограничена шейкой матки.
2А стадия - рак инфильтрирует верхнюю треть влагалища, или на тело матки.
2Б стадия - процесс переходит на параметральную клетчатку, не доходит до стенок матки.
3А стадия - распространение на нижнюю треть влагалища, на тело и придатки.
3Б стадия - с параметрия процесс доходит до стенок таза. Появляются в регионарные лимфатические узлы. То если есть метастазы в лимфатические узлы то это 3 стадия. Может быть гидронефроз - прорастание в мочеточник.
4А стадия - поражение соседних органов.
4Б стадия - отдаленные метастазы.
Кровоснабжение шейки матки. Маточная артерия идет от внутренней подвздошной артерии. На уровне внутреннего зева маточная артерия делится на восходящую и нисходящую ветки. Первичными метастазами будет поражение узлов располагающихся на внутренней и наружной подвздошной артерий, в запирательной ямке. Узлы - внутренние , наружные подвздошные и обтураторные.
ЛЕЧЕНИЕ ФОНОВЫХ ПРОЦЕССОВ.
Основным методом лечения является метод деструкции. Раньше лечили облепиховым маслом что неправильно, так как стимулирует неправильную регенерацию. Если сочетание с воспалительным процессом то добавляют антибиотики.
• Деструкция электрическим током - диатермокоагуляция. На месте воздействия развивается язва, которая покрывается нормальный эпителием. Отрицательные стороны : болезненная процедура, нередко струп отпадает на 7-10 сутки и появляется кровотечение; образуется рубец, по которому может идти разрыв в родах; нет материала для гистологического исследования, то перед процедурой надо делать биопсию.
• Воздействие холодом - криодеструкция. -30 градусов в зоне эрозии. Струп более нежный, кровотечение бывает реже, рубец менее выраженный, безболезненно.
• Лазерная деструкция - самое оптимальное воздействие - выпаривание неправильного эпителия. Безболезненно, кровотечения никогда не бывает, не образуются рубцовые изменения шейки матки.
Канизацию выполняют когда фоновый процесс сочетается с деформацией шейки матки. Например при эрозированном эктропионе. Убирают наружный зев - участок откуда идут чаще всего опухоли. Выполняется при тяжелой дисплазии, преинвазивном раке. Умеренная и легкая дисплазия могут быть излечены лазеровоздействием.
Инвазивный и микроинвазивный рак лечатся:
• комбинированный метод: хирургический + лучевой.
• Комплексный метод - использование всех видов воздействия - хирургический метод, лучевой, химиотерапия.
При первой стадии используют хирургический метод - операция Вергейма (1911) - экстирпация матки с придатками, удаление верхней трети влагалища, тазовая лимфаденэктомия. Если процесс 2-3 стадии то используют комбинированный метод. Лучевая терапия - дистанционная, внутренняя. Химиотерапия на 3-4 стадии.
Традиционно рак шейки матки (РШМ) рассматривается как одна из самых частых и фатальных локализаций злокачественных поражений женского репродуктивного тракта. Однако если читатель обратится к учебникам и монографиям начала века, то под термином рак матки, как правило, описывается РШМ, тогда как в настоящее время – рак эндометрия (РЭ). Чем же обусловлено подобное изменение стилистики? Следует обратиться к показателям заболеваемости в течение нескольких десятилетий. В начале текущего столетия, соотношение заболеваемости РШМ/РЭ приблизительно равнялось 5-6:1, в 70-е годы – 3:1, в настоящее время 1,5-2:1. Таким образом, создается впечатление, что общая заболеваемость уменьшилась. Следует ли в связи с этим уделять меньше внимания РШМ? Другими словами, что кроется за этими цифрами и как их правильно интерпретировать? Во-первых, за последние десятилетия резко возросла заболеваемость РЭ, во-вторых, заболеваемость РШМ снизилась только в репродуктивном возрасте, в постменопаузе снижение значительно меньше, в-третьих, именно у молодых выросли показатели выявляемости РШМ в стадиях 0-1а, что диктует необходимость жестко детерминированной правильной тактики, знакомой каждому врачу.
Этиология.Этиологическими факторами возникновения и развития эпителиальных дисплазий являются раннее начало половой жизни, наличие большого числа половых партнеров, роды в очень молодом возрасте.
За последние 20-30 лет в литературе сложилась концепция о роли вирусов в этиологии РШМ. В классической работе Fraumeni(1969) сообщается об отсутствии РШМ у католических монахинь, однако, отмечена высокая частота РМЖ, РЭ и РЯ.
Sebastianetal. (1978) обследовали 750 проституток и лишь у 0,93% смогли выявить дисплазию, тогда как частота инфекций, передаваемых половым путем (STD) была высокая.
В дальнейшем, примитивная точка зрения о преобладании РШМ в немусульманских странах, где отсутствует обряд циркумцизии была сильно поколеблена.
В качестве инфекционных агентов, связанных с РШМ, в последнее время все больше указывают на вирус папилломы человека (HPV). Так, по данным разных авторов, его можно обнаружить у 50-70% больных (Bjersing et. al.,1991;Kinoshitaetal.1990;Vousdenetal.,1990). Полагают, что у здоровых, HPV можно обнаружить в 6% наблюдений, при дисплазии – у 18%,а при малигнизации – у 37% и более (Donnanet.al.).Stoleret.al. указывали, что выявляемость составляет 47-99% при патологии шейки матки. Большое число наблюдений, высокая частота сочетания HPV и РШМ довольно убедительны. ДНК HPV выявляется практически у всех больных с предраком и раком шейки матки, в связи с чем Международное агентство по исследованию рака (МОИР) официально объявило вирус папилломы человека 16 и 18 типов канцерогенными факторами, а типы 31,33 и 35 – возможными канцерогенами.
Значительную роль в процессе канцерогенеза шейки матки играет курение табака. По данным разных авторов, канцерогенные ингридиенты табака обнаруживаются в повышенных концентрациях в содержимом влагалища, под действием этих веществ уменьшается число клеток Лангерганса, являющихся неотъемлемой частью Т-лимфоцитарного клеточно-опосредованного иммунитета.
Особая роль среди кофакторов цервикального канцерогенеза отводится нарушениям в иммунной системе. Это подтверждается высокой частотой ПВИ у больных с иммунодефицитом, а также фактом выраженной инфильтрации лимфоцитами и макрофагами папиллом в случае их спонтанной регрессии. Транзиторная иммуносупрессия, сопровождающая беременность. Обусловливает возрастание частоты генитальных кондилом. Степень распространения ВПЧ выше среди ВИЧ-инфицированных больных, причем течение папилломатоза у них более тяжелое, а риск РШМ выше.
Однако, достаточно большой разброс показателей, отсутствие корреляции со стадией заболевания, позволяют предполагать скорее мультифакториальную природу РШМ, чем инфекционную.
Таким образом, наиболее ранняя концепция этиопатогенеза РШМ как инфекционного заболевания выходит на первое место. И хотя ушли в прошлое трихомонады, гонококки, вирус герпеса, как возможные инициирующие агенты, высокая частота при РШМ является научно обоснованной и статистически достоверной. Инициация вирусом процесса онкогенеза в настоящее время объясняется модифицированной и усовершенствованной вирусогенетической теорией, основоположником которой является В.П. Зильбер. Если в силу тех или иных причин вирусу удалось инфицировать клетку и встроить свою нуклеотидную наследственность в генетический аппарат клетки, то при определенных условиях экспрессия этого участка может привести к инициации процесса озлокачествления (Сейц И.Ф., Князев П.Г.,1986).
Многослойный плоский эпителий 150-200 мкм и делится на три зоны: 1) базальный слой, ответственный за воспроизводство эпителия; 2) промежуточный слой, содержащий парабазальные клетки, которые могут проявлять митотическую активность, особенно при высоком уровне эстрогенов в крови; 3) поверхностный слой, содержащий наиболее зрелую клеточную популяцию.
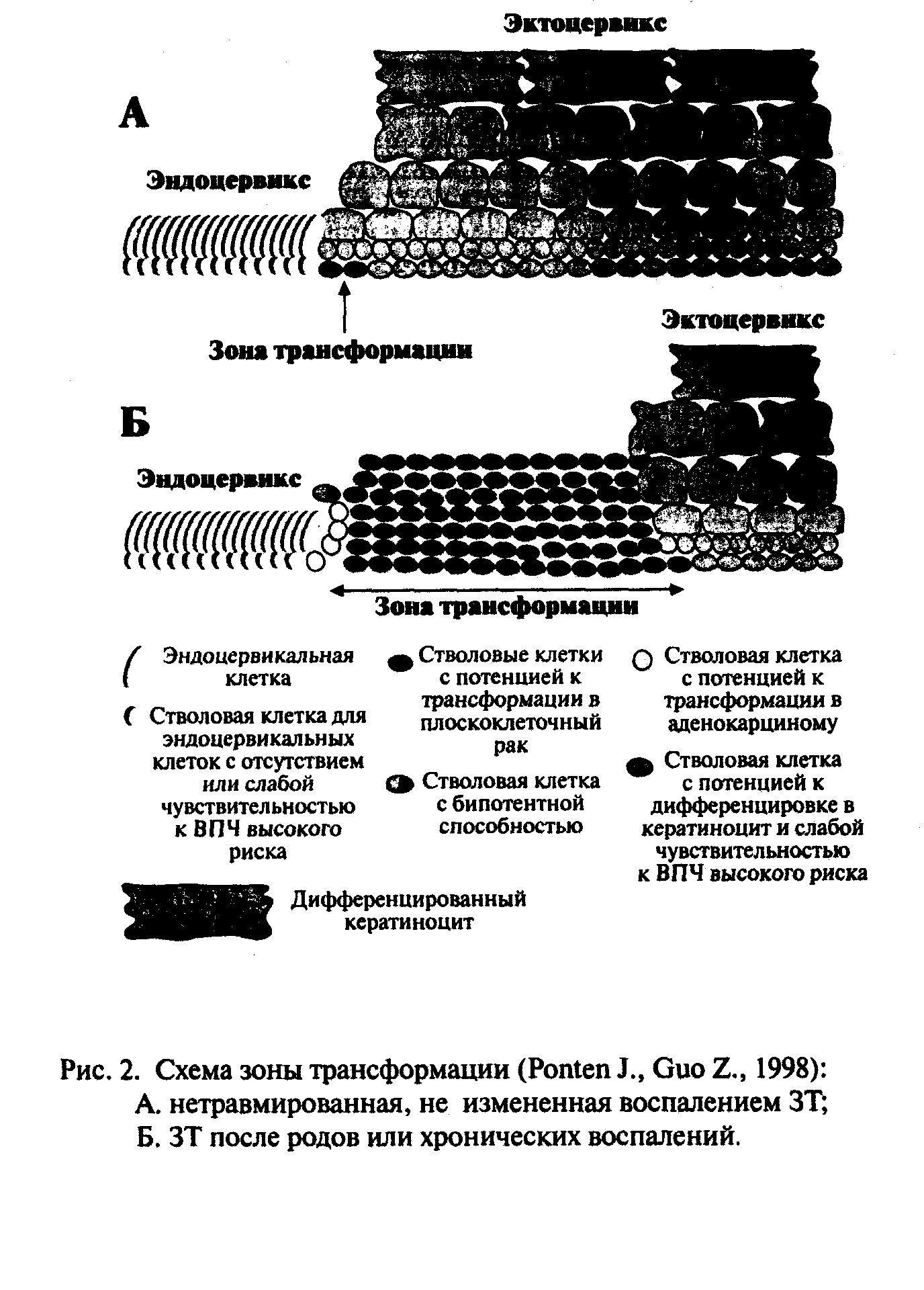

Факторы риска. Перед рассмотрением основных клинических разделов и диагностического алгоритма следует на основании изложенного систематизировать факторы риска РШМ. По-видимому, традиционно следует учитывать фактор наследственности. Кофакторами, важными для развития заболевания, могут быть нарушения в клеточно-опосредованном и гуморальном иммунитете, трансмиссивные заболевания, социально-экономический статус, репродуктивный и контрацептивный анамнез, характеристики партнеров, курение и др.. Риск ВПЧ инфекции значительно связан с испанской этнической принадлежностью и черной расой, что обусловлено генетической предрасположенностью этих женщин к восприимчивости и персистенции ПВИ, возможно зависящей от различий в человеческом лейкоцитарном антигене (HLA) классовIиII, связанных с иммунореактивностью.
S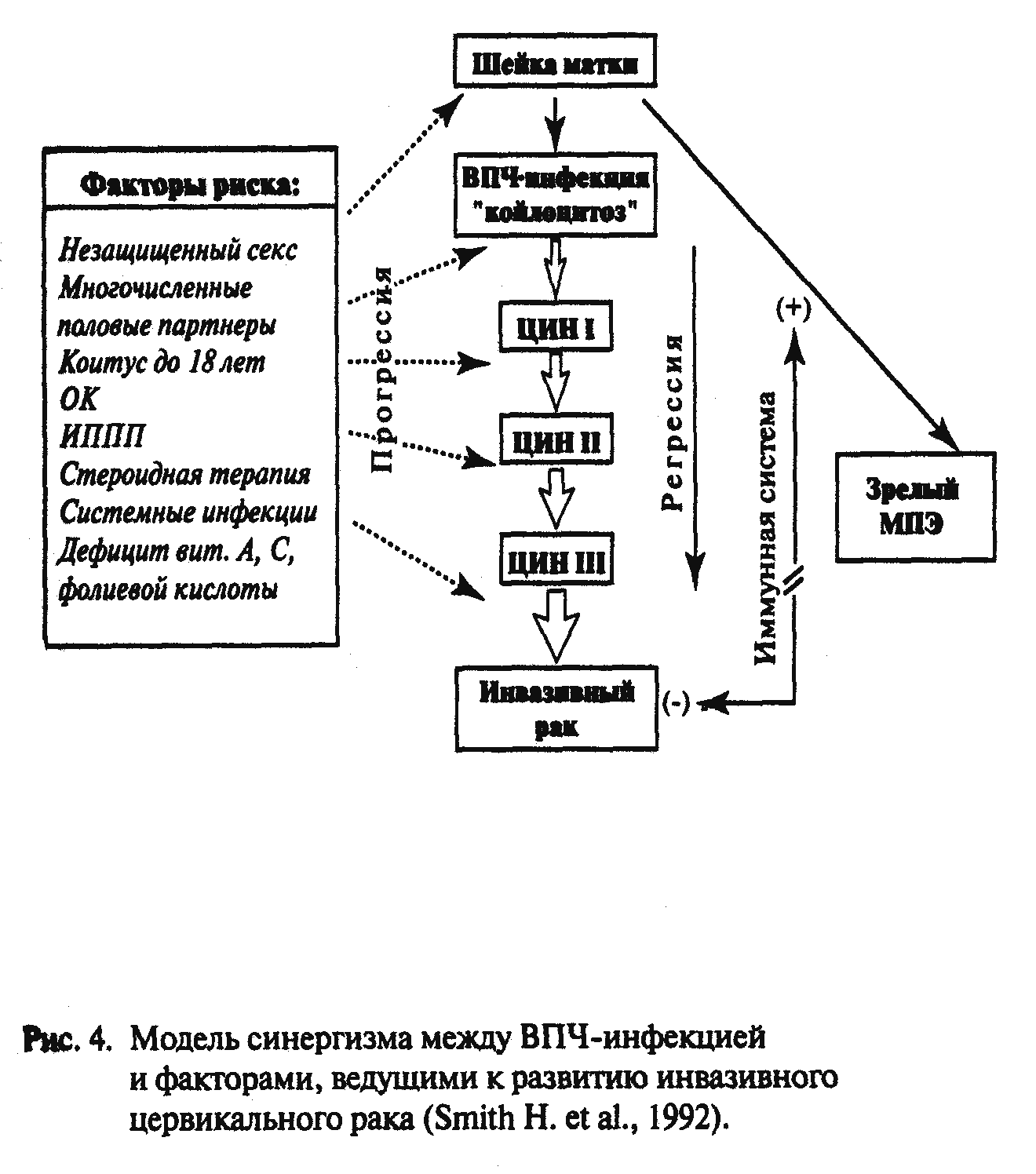
tunimirovic et al.,(1990), Barten et al. (1990) подчеркивают, что раннее начало половой жизни в 3 раза повышают риск РШМ, смена партнеров в 6 раз, промискуитет партнера также оценивается как важный фактор. По мнениюJonsonet.al.(1990), риск возрастает при наличии более 5 партнеров. Все авторы особое внимание уделяют половой гигиене. Например,Velascoet.al., (1990) показали. Что среди больных РШМ высокий социально-экономический уровень имеют 5%, низкий - 71,79%. По даннымGreengerget.al.(1989), за период 1975-1986 гг. заболеваемость РШМ снизилась с 51,4 до 25,6 на 100 000, в популяции афроамериканцев изменений заболеваемости нет.
Диагностика. РШМ является одним из немногих злокачественных заболеваний, для которых, несмотря на спорные аспекты патогенеза, можно выработать четкую схему выявления предраковых состояний и начальных форм рака. Первым краеугольным камнем этого постулата является необходимость обязательного осмотра шейки матки с помощью зеркал до двуручного исследования (И.Ф. Жордания,1995). Этот простой метод позволяет, однако, диагностировать только довольно грубую патологию. Нельзя также переоценивать данные ректовагинального исследования для оценки состояния параметриев.
В конце 30-х - начале 40-х Papanicolauизучил клеточный состав плоского эпителия шейки в норме и патологии. Разработанные им концепции легли в основу концепции цитологических признаков патологии шейки матки. В течение последних десятилетий, особенно в методической литературе, постулируется необходимость ежегодного цитологического скрининга всех женщин старше 20 лет. Однако в научной литературе мнения не так однозначны. Одни авторы (Diedold et. al.,1990; Polli et. al.,1990; Василевская Л.Н.,1987) безоговорочно поддерживают необходимость цитологического скрининга. Подчеркивается, правда, довольно низкая (60-70%) чувствительность метода. В итоге назрела необходимость пересмотра самого принципа цитологического скрининга РШМ. В 1988 г. в Бетезде (США) была принята новая, правда, крайне усложненная цитологическая система скринига РШМ (Koss,1990). Основными ее критериями являются консультативный характер работы цитолога и ответственность гинеколога за качество материала. То есть, заказывая консультацию цитолога, гинеколог несет ответственность за чувствительность, но не за специфичность метода.
Кольпоскопия является одним из важных методов обследования больных с патологией шейки матки. Цель кольпоскопического исследования заключается в оценке состояния слизистой оболочки влагалища с выявлением очагов поражения и осуществлении прицельной биопсии, что существенно повышает информативность исследования.
Кольпоскопия, выполненная одномоментно с цитологией, позволяет почти полностью исключить ложно-отрицательные цитологические результаты. Кольпоскопия полезна как в скрининге предраковых заболеваний шейки матки, так и для выявления цитологически ложно-отрицательных результатов. Кольпоскопия в настоящее время в руках грамотного врача является не диагностическим методом, а исследованием, позволяющим оценить распространенность поражений, выявить их локализацию, прицельно взять материал для цитологического или гистологического исследования.
Кольпоскопическими критериями атипического эпителия являются беловатые участки слизистой, выявляемые после аппликации уксусной кислотой, лейкоплакия и йод-негативные участки, не реагирующие на тест с уксусной кислотой, поскольку их эпителий не содержит гликогена.
Исследованиями, проведенными на нашей кафедре, обнаружена четкая зависимость между степенью выраженности кольпоскопических признаков атипии и тяжестью морфологических изменений в эпителии шейки матки. Чем более высокоатипичным визуализируется эпителий, тем чаще он связан с зоной превращений.
Неопытный наблюдатель может спутать незрелую сквамозную метаплазию и цервикальную интраэпителиальную неоплазию. В отличие от неопластического эпителия в метаплазированном плоском клеточная организация и связи сохраняются, ядерная атипия отсутствует, и обычно один ряд эндоцервикальных клеток покрывает плоские клетки.
Согласно многоступенчатой клональной теории рака, необходимо, чтобы одна целевая клетка (обычно стволовая клетка) перенесла множество мутаций, после которых она же трансформируется, возможно, через промежуточные предраковые стадии, чтобы начать клональную экспрессию как злокачественная неоплазия.
МЕЖДУНАРОДНАЯ КОЛЬПОСКОПИЧЕСКАЯ ТЕРМИНОЛОГИЯ (1991)
Среди всех возможных онкологических проблем гинекологический рак встречается чаще всего: опухоли репродуктивных органов составляют 17% от всех злокачественных новообразований у женщин [1] . И, как это ни печально, чаще всего такие опухоли диагностируют слишком поздно: например, почти треть пациенток с раком шейки матки впервые попадает к врачу на 3 стадии болезни [2] — и это при том, что простейший мазок позволяет обнаружить злокачественное новообразование на самых ранних этапах. Как же проявляется гинекологический рак и что можно сделать для ранней его диагностики, когда шансы на благополучный исход максимально высоки — в нашем обзоре.
Типы гинекологического рака
- молочной железы;
- шейки матки;
- эндометрия (тела матки);
- яичников;
- влагалища;
- вульвы.
Оставив в стороне патологию молочной железы — это тема для отдельного обширного обзора — остановимся на остальных заболеваниях. Причины возникновения большинства гинекологических раков — это нарушение нормального соотношения между двумя группами женских половых гормонов: эстрогенов и гестагенов. Причем гиперэстрогения (избыток эстрогенов) может быть не только абсолютной, но и относительной: то есть значения лабораторных показателей в пределах нормы, но отношение эстрогены/гестагены слишком высокое.
Факторы риска развития гинекологических раков следующие:
- ожирение (жировая ткань — эндокринный орган, вырабатывающий эстрогены);
- ановуляторные менструальные циклы (бесплодие);
- слишком раннее (до 12 лет) начало менструаций и позднее (после 55 лет) их прекращение.
От момента появления первой раковой клетки (неважно, в эндометрии, яичниках или на шейке матки) до первых симптомов проходит от 8 до 10 лет [3] . Именно на этом этапе опухоль можно диагностировать и успешно вылечить — но наши женщины всеми силами избегают посещения гинеколога (и любой, кто хоть раз побывал в среднестатистической женской консультации, не станет их за это винить).
Рак шейки матки : первыми симптомами становятся контактные кровотечения (при половом акте, спринцевании, введении свечей во влагалище). Позже появляется боль внизу живота, по мере роста опухоли, которая начинает сдавливать мочевой пузырь, учащаются походы в туалет, а если новообразование сдавило мочеточник — возникают ночные боли в пояснице.
Рак влагалища на ранних стадиях никак себя не проявляет (именно поэтому так важен регулярный осмотр врача!). После того как опухоль прорастает в слизистую, появляются обильные бели, после возникновения язвы — кровотечения, контактные или спонтанные. Как и при других опухолях, боли в области лобка, крестца и паха появляются только на поздних стадиях роста.
Рак вульвы (наружных половых органов) заметен, что называется, невооруженным глазом: в 70% всех случаев расположен на больших половых губах. Тем не менее от 30 до 50% пациенток обращаются к врачу только на 3–4 стадии [4] . Симптомы начинаются с зуда и жжения, по мере роста опухоли появляется язва, возникают кровотечения.
Самый простой способ диагностики рака шейки матки на ранней стадии — мазок по Папаниколау (PAP-тест) . С его помощью можно обнаружить изменения еще на стадии предрака, когда лечение может быть ограничено минимальным вмешательством — конической резекцией шейки. Проходить обследование нужно ежегодно, оптимальное время для взятия мазка — с 5 дня цикла (от начала менструации) и не позднее чем за 5 дней до предполагаемых регул. В течение суток до обследования рекомендуется воздержаться от половой жизни, не вводить никаких лекарств и не спринцеваться.
Кольпоскопия и прицельная биопсия . Рекомендована всем женщинам с эрозиями — то есть изменениями нормальной структуры эпителия шейки матки. Исследование делают на 2–3 день после окончания менструации. Шейку матки смазывают специальным раствором, который окрашивает нормальные клетки и оставляет неизмененными патологические, и рассматривают под большим увеличением. С обнаруженных измененных участков берут материал для биопсии и изучают под микроскопом. Это еще один способ выявить возможное заболевание еще на стадии предрака.
Ранняя диагностика рака яичников не так проста и общепринятых алгоритмов пока не существует. В качестве скрининга некоторые специалисты рекомендуют определение онкомаркера СА-125 и при повышенных его значениях — трансвагинальное УЗИ, однако по данным зарубежных исследователей эта схема не улучшает результаты лечения обнаруженного рака [5] . Но, учитывая бессимптомность заболевания, лучших вариантов для раннего выявления пока нет.
Если же появляется подозрение на опухоль, проводится более тщательное обследование, которое включает:
- диагностическое выскабливание полости и шейки матки (проводится раздельно, позволяет выявить распространение новообразования);
- УЗИ органов малого таза;
- УЗИ брюшной полости, паховых, надключичных, подмышечных и других лимфоузлов по путям возможного метастазирования;
- КТ грудной клетки, брюшной полости, малого таза с внутривенным контрастированием;
- пункцию заднего свода влагалища (для обнаружения возможного опухолевого выпота).
Все эти обследования позволяют уточнить объем и распространенность опухоли, обнаружить поражение лимфоузлов и отдаленные метастазы, чтобы определиться с тактикой лечения.
С консервативных методов начинают, если размеры новообразования не позволяют удалить его одномоментно. Тогда проводят несколько курсов лечения (протоколы зависят от вида опухоли и стадии) и снова оценивают размеры опухоли и вовлеченность соседних органов. Если появилась возможность операции — проводят ее, после чего возобновляют консервативную терапию. В тяжелых случаях терапия направлена на улучшение качества жизни (например, облучение метастазов в кости и позвоночнике может уменьшить болевой синдром).
Раковая опухоль — опасная болезнь, но она поддается лечению. Главное — вовремя ее обнаружить, и не менее важное — вовремя начать адекватное лечение. К сожалению, во многих регионах России выполнение этих требований до сих пор оставляет желать лучшего.
[7] . Те, кто остался, работают, что называется, за себя и за того парня. Отсюда — усталость, неизбежные ошибки, профессиональное выгорание, проявляющееся безразличием, которое так обижает пациентов (да и кто бы на их месте остался доволен). Очереди на прием, очереди на обследование, очереди на госпитализацию — и это при том, что дорог каждый день и каждый час. Рак можно успешно лечить в России. Однако это довольно сложно. Поэтому те, у кого есть возможность, стараются уехать в другую страну, чтобы не потерять драгоценное время. И выбирают между Востоком и Западом.
А чтобы человеку, и без того оглушенному страшным диагнозом, самостоятельно не разбираться в бюрократических тонкостях и особенностях незнакомой страны, можно воспользоваться услугами специализированной компании — медицинского посредника. Так, компания MEDUNION имеет представительство в Сеуле с собственными медицинскими координаторами и переводчиками. Поездка организуется бесплатно, а все взносы за диагностику и лечение оплачиваются непосредственно в кассу госпиталя. При этом компания сопровождает пациента на всем протяжении лечения и реабилитации.
Issuance number T902-277-5545-596 Business registration 206-31-696010
Лицензия № T902-277-5545-596, свидетельство о регистрации № 206-31-696010
Читайте также:

