Рак шейки матки как причина бесплодия

рак шейки матки
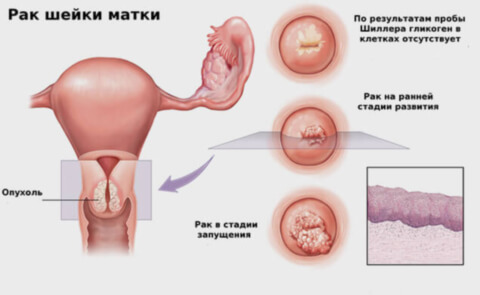
Рак шейки матки, согласно данным статистики, это распространенное онкогинекологическое заболевание. Оно поражает чаще всего женщин репродуктивного возраста и в большинстве случаев связано с наличием папилломавирусной инфекции в организме, которая достаточно сложно лечится. Однако в небольшом проценте случаев могут быть и другие причинные факторы. Длительное время это заболевание не проявляется никакими симптомами, что и затрудняет его своевременную диагностику. Поэтому важно применять дополнительные методы исследования, которые позволяют выявить заболевание в начальной стадии. Рак шейки матки значительно снижает качество жизни женщин, и к тому же приводит к развитию бесплодия.
Шейка матки и ее роль в оплодотворении
Цервикальный эпителий и канал шейки матки играет большую роль в оплодотворении. Это обусловлено следующими факторами и механизмами:
- иммунологическим – шейка матки содержит большое количество иммунокомпетентных клеток и иммуноглобулинов;
- механическим, который зависит от вязкости цервикальной слизи;
- гормональным, связанным с синтезом и обменом местных гормонов – простагландинов.
В связи с этим на фоне такого патологического процесса шейки матки, как рак возможно развитие бесплодия различного происхождения (иммунного, гормонального и др.). Поэтому для того, чтобы провести своевременное лечение, способствующее выздоровлению и наступлению беременности, необходимо регулярно посещать гинеколога. Рекомендуемая частота визитов равна одному разу в год, а при повышенном риске онкологического процесса – 2 раза в год. Именно за это время могут произойти существенные изменения цервикального эпителия. Однако они будут несущественными, поэтому лечение их будет всегда эффективным. Обычно это характеризуется развитием фоновых и предраковых изменений, рак за такое короткое время не успевает сформироваться.

Причины рака шейки матки
В настоящее время доказано, что основной причиной развития рака шейки матки является папилломавирусная инфекция. За это открытие ученые получили Нобелевскую премию. Поэтому принято выделять предрасполагающие факторы, которые связаны с повышенным риском инфицирования этим вирусом (в этих группах рак встречается с достоверно большей частотой, чем в общей популяции женщин). К ним относятся:
- наличие инфекции у полового партнера;
- большое количество половых партнеров (особенно выделяются представители древнейшей профессии);
- неиспользование презервативов при случайных половых связях;
- использование плохо обработанных медицинских инструментов, именно поэтому желательно применять одноразовый инструментарий и т.д.
Однако попадание папилломавируса в организм вовсе не означает, что всегда развивается рак. Для этого необходимо сочетание определенных факторов, которые и обуславливают развитие онкологического процесса. Речь идет о следующих:
- инфицирование высоко онкогенными штаммами вируса;
- снижение иммунитета в результате различных причин.
Лечение рака шейки матки будет эффективным только в том случае, если это заболевание диагностируется в самой начальной стадии. Однако выполнение этой задачи достаточно сложное, так как рак шейки матки очень долго течет бессимптомно. Поэтому надо использовать дополнительные методы исследования, которые позволят выделить женщин в определенные группы риска (в них вовремя лечится фоновая патология). Именно среди этих женщин необходимо проводить пристальное наблюдение, включающее самую современную диагностику.
Основное показание для отнесения женщины в группу высокого риска по развитию этого онкозаболевания – выявление папилломавирусной инфекции. Для этого используются следующие методы лабораторной диагностики:
- полимеразная цепная реакция;
- серологические методы (определение уровня антител разных классов).
Также риск развития рака шейки высок при наличии фоновых и предраковых процессов цервикального эпителия. К ним относятся следующие:
- дисплазии – нарушение нормального соотношения слоев в цервикальном эпителии;
- лейкоплакия – ороговение шейки матки;
- эритроплакия и т.д.
Любое из этих состояний в настоящее время достаточно эффективно лечится, что предупреждает развитие рака (это так называемая третичная профилактика). В противном случае спустя определенное время у некоторых женщин развивается онкологический процесс. Для диагностики состояний, предрасполагающих к развитию рака, применяется цитологическое исследование. В сложных случаях применяется гистологическое исследование, которое позволяет изучать строение ткани цервикса (шейки матки).
Дополнительные методы исследования позволяют также уточнить стадию рака шейки матки. Она важна для того, чтобы лечение было максимально эффективным. Это связано с тем, что каждая стадия лечится определенным образом с учетом распространенности патологического процесса. Следует учитывать, что стадия онкозаболевания определяет прогноз выздоровления.

Многих женщин интересует вопрос, лечится ли рак шейки матки. Ответ однозначно утвердительный. Однако для того, чтобы лечение было успешным, необходимо своевременно диагностировать этот патологический процесс. Чем более ранней является стадия рака шейки матки, тем лучше он лечится и тем лучше это в прогностическом отношении. Идеальным вариантом, который заканчивается выздоровлением является, обнаружение рака на преинвазивной стадии, то есть когда нет распространения патологического процесса в глубокие слои цервикального эпителия.
Основными способами, которыми лечится рак шейки матки на современном этапе, являются:
- лучевая терапия;
- оперативное вмешательство;
- химиотерапия.
На преинвазивной стадии у женщин, которые раньше не рожали, применяются малоинвазивные методики, то есть лечится рак с помощью электроэксцизии шейки матки. В последующем такая операция является показанием для оперативного родоразрешения. В противном случае достаточно велик риск развития аномалий родовой деятельности, которые плохо поддаются лечению.
Лечение рака цервикального эпителия начинается с удаления патологического очага. Это либо электрокоагуляция, как указывалось выше, либо экстирпация матки у рожавших женщин. Однако данная операция выполняется и у нерожавших, если имеется соответствующая стадия онкологического процесса. В дальнейшем лечение подразумевает проведение химиотерапии или лучевой терапии в зависимости от конкретного случая. Только в запущенных стадиях рака шейки матки лечение начинается не с операции, а с других методов. В этом случае оно преследует цель уменьшения патологического очага в размерах и его отграничение, что необходимо для радикального выполнения операции.
После того, как проведено полное комплексное лечение этого онкологического заболевания, эти женщины должны находиться на диспансерном учете у онкогинеколога. Это необходимо для того, чтобы своевременно выявить возможный рецидив рака и провести соответствующее лечение. После наступления беременности на фоне излеченнного рака шейки матки показано только оперативное родоразрешение с помощью операции кесарева сечения.
В заключение необходимо отметить, что рак шейки матки является распространенной онкологической проблемой в гинекологии. Она имеет серьезные медицинские и социальные аспекты, которые обуславливают необходимость ранней доклинической диагностики и своевременного лечения. Одно из серьезных осложнений рака шейки матки даже на ранней стадии – это развитие бесплодия, то есть неспособности зачать и выносить ребенка. Это связано с важной ролью цервикального канала в оплодотворении. К тому же при развитии этого патологического состояния страдает качество жизни женщины, поэтому лечится рак цервикса в идеале должен начинаться еще на преинвазивной стадии, для чего необходима своевременная диагностика.

Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) - предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины
Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия - при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение
Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых - назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.

Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) - предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины

Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия - при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение

Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых - назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.
Читайте также:

