Рак шейки матки 10 лет



Вирус папилломы человека (ВПЧ) – причина одной из самых распространенных инфекций, передающейся половым путём (до 80% сексуально активного населения приобретают его в течение жизни). ВПЧ – причина онкологических заболеваний репродуктивной системы у женщин и мужчин, рака ротоглотки, рака анального канала, а также аногенитальных бородавок. Наибольшее число ВПЧ-ассоциированных злокачественных новообразований приходится на РШМ. Каждый день от этого заболевания в мире умирает около 150 женщин, в России – 17 женщин.
В нашей стране чаще всего из-за рака шейки матки женщины погибают в молодом, репродуктивном и работоспособном возрасте - 25-40 лет. За последнее десятилетие смертность увеличилась в 1,5 раза. Ожидается, что к 2020 году заболеваемость РШМ в мире составит 740 тыс. случаев, а к 2050-му этот показатель достигнет 1 млн.
Проблема папилломавирусной инфекции становится все более актуальной, считает Елена Булычева, старший научный сотрудник Московского областного НИИ акушерства и гинекологии:
В 2014 году эксперты Всемирной организации здравоохранения (ВОЗ) обозначили ключевую стратегию предупреждения и контроля рака РШМ, где первичная профилактика заключается в вакцинации против ВПЧ девочек и мальчиков 9-13 лет. Три страны (Финляндия, Австралия и США), уже давно осуществляющие широкомасштабную программы иммунизации против ВПЧ, сообщают о снижении заболеваемости не только аногенитальными кондиломами, но и РШМ. Сегодня такая вакцинация включена в национальные программы иммунизации уже в 91 стране, в 20 из которых вакцинируют и девочек, и мальчиков.
За последние 10 лет рост заболеваемости раком шейки матки в России составил 25%, отмечает Вера Прилепская, заместитель директора по научной работе, заведующая научно-поликлиническим отделением НМИЦ АГП им. В.И. Кулакова, д.м.н, профессор, заслуженный деятель науки РФ. При этом за аналогичный период в европейских странах заболеваемость РШМ сократилась на те же 25%:
Безопасность и эффективность вакцинации против ВПЧ подтверждают результаты многих международных исследований. Елена Сибирская, главный внештатный акушер-гинеколог детского и подросткового возраста г. Москвы, приводит результаты крупнейшего в мире американского исследования по безопасности вакцин, проводимого в течение 7 лет, с 2008 по 2015 годы:
В большинстве развитых стран министерства здравоохранения проводили проверки, подтвердившие высокий профиль безопасности вакцин против ВПЧ.
Данные Кохрановского обзора[1], где сравнивались показатели частоты поствакцинальных осложнений после вакцины против ВПЧ, также подтверждают факт отсутствия серьезных поствакцинальных осложнений после иммунизации против папилломавирусной инфекции – это подтверждают наблюдения после вакцинации против ВПЧ 200 тысяч девушек. Сегодня в России в 40 субъектах вакцинация против ВПЧ реализуется на базе региональных календарей профилактических прививок. Московская область была первым регионом, который ввел вакцинацию в 2007 году. И сегодня, по данным Нины Зароченцевой, заместителя директора МОНИИАГ по научной работе, в области против ВПЧ привито 23 тысяч девушек в возрасте от 12 до 17 лет:
В Подмосковье с 2009 года по 2018 года удалось добиться существенного снижения заболеваемости аногенитальными кондиломами более чем в 9 раз - с 127 до 17 случаев на 100 тыс. населения. Благодаря вакцинации против ВПЧ в Московской области с 2014 года в 2 раза сократились случи заболевания РШМ среди женщин моложе 24 лет:
Рак шейки матки это опухоль, которая поражает нижний отдел матки. Как можно увидеть на картинке, происходит трансформация эпителия. Обычно нулевая стадия протекает бессимптомно, поэтому сразу обнаружить проблему сложно.
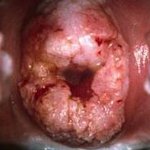
Позже можно выявить некоторый дискомфорт:
- Выделяется кровь в те дни, когда нет менструации;
- Болит живот и область крестца;
- Отекают ноги;
- Нарушается истечение мочи и фекалий.
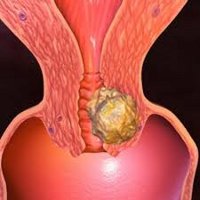
Для того чтобы выявить рак шейки матки, нужно осмотреть влагалище при помощи зеркала. Также делается кольпоскопия, исследуется цитология, берется биопсия. В зависимости от гистологии и того, насколько сильно распространилась опухоль, врач решает: вмешиваться хирургически или просто обойтись лучевой терапией, а может назначить химиотерапию. Возможны комбинации вариантов лечения.
Рак шейки матки: симптомы
Клиника, предшествующая появлению опухоли, не наблюдается. Жалобы могут появиться только тогда, когда болезнь уже прогрессирует и лечение рака шейки матки более чем показано. Рассмотрим, какими могут быть признаки и симптомы рака шейки матки:
- Самый главный симптом – это кровяные выделения, а может даже кровотечения в те дни, когда нет менструации, появляющиеся после секса, гинекологического осмотра и так далее;
- Женщина может заметить наличие выделений желтоватого цвета. Возможно, прозрачные, свидетельствующие о лимфорее;
- Если ситуация запускается, и рак шейки матки распадается, то появляется гной, запах испорченного мяса;
- Когда болезнь прогрессирует, тогда новообразования попадают на тазобедренную часть, касаясь нервных волокон, что вызывает сильные боли в области живота, крестце, особенно при сексе;
- Если опухоль дает метастазы на лимфоузлы таза, то будут отекать ноги и половые губы;
- Клетки рака могут проникнуть в мочевой пузырь и кишечник, что вызовет недержание;
- Кал содержит кровяные выделения;
- Возможно появление свищей во влагалище или кишечнике;
- Развивается задержка мочи, приводящая к уремии и анурии;
- Еще пациентка чувствует общую слабость, сильную утомляемость, ее лихорадит, она быстро худеет.
Если появились все или несколько из этих признаков или симптомов рака шейки матки, следует пройти обследование у гинеколога на наличие заболевания.
При выявлении заболевания говорят о стадиях рака шейки матки. Рассмотрим, какими они могут быть:
- Нулевая;
- Первая, развивающаяся опухоль;
- Вторая, распространяющаяся на стенки влагалища;
- Третья, выходящая к стенкам таза;
- Четвертая, когда опухоль распространяется на более далекие органы.
Поэтому можно лишь поддерживать общее состояние пациентки, уменьшая новообразования.
Рак шейки матки: лечение
Если было обнаружено новообразование, то для тех женщин, которые хотят иметь детей, делается небольшое вмешательство хирурга. Он удаляет только измененные участки, оставляя здоровые ткани. Для этого часто применяют лазерную терапию. Можно перечислить, как называются виды тех операций, которые допустимы для последующего деторождения:
- Конизация;
- Петлевая эксцизия;
- Высокая ампутация.
Так уходит опухоль и сохраняется репродуктивность. Конечно, все это возможно только при ранней диагностике болезни. Если же рак шейки матки сильно распространился, тогда удаляют весь половой орган, затрагивая лимфоузлы крестца. Что именно будет резаться, решает хирург после тщательного обследования. Он постарается оставить как можно целее репродуктивный орган.
Помимо хирургического вмешательства еще важно пройти пациентке химиотерапию или же лучевую терапию. В случае, когда операция противопоказана, обходятся только радиотерапией, чтобы опухоль уменьшить. Подобная процедура проходит и в послеоперационный период, чтобы удалить остатки тканей, где могут быть новообразования.
Думая о том, как лечить рак шейки матки, стоит отметить для себя, что чем раньше узнаешь о болезни, тем щадящим будет исцеление.
Профилактика рака шейки матки
Главная мера предосторожности – это соскоб, когда берется немного слизи, чтобы исследовать ее на наличие новообразований. Такое обследование стоит проводить всем женщинам, которые начали вести половой образ жизни, но не позже того, как девушке исполнился двадцать один год. После чего следует сдавать анализ на рак шейки матки каждый год. Если результаты будут отрицательными, то можно при прекращении половой жизни посещать гинеколога раз в три года.
Профилактика рака шейки матки заключается в том, чтобы на ранней стадии выявить проблему, в частности узнать о других возможных заболеваниях, особенно если женщина ведет беспорядочный образ жизни. Таким пациенткам лучше обследоваться каждые полгода.
Если речь идет о предотвращении заболевания, то девочкам от девяти лет и девушкам до двадцати шести стоит делать вакцину Гардасил или же Церварикс, чтобы предотвратить появления в дальнейшем заболевания.
Рак шейки матки мкб 10
Рассмотрим, как классифицируется рак шейки матки по МБК 10:
Рак шейки матки: причины
Главной причиной заболевания служит папилломавирусная инфекция, которая воздействует на эпителий половых органов женщины. Например, можно выделить серотип высокого риска, который обнаруживается в девяноста пяти процентах случаев.
Также причиной может стать некоторые сопутствующие заболевания. Речь идет о:
- Генитальном герпесе;
- Инфекции цитомегаловиросной;
- Хламидиозе;
- ВИЧе.
Получается, проблема появления рака шейки матки, не взирая на симптомы, появляется у тех женщин, которые ведут беспорядочный образ жизни, пренебрегая методами контрацепции, делая много абортов. Также ранее начало половой жизни с четырнадцати или даже восемнадцати лет ведет к тому, что нежный эпителий влагалища подвергается воздействию агентов, несущих болезни.
Причиной можно назвать и слабый иммунитет, когда женщина курит, мало ест овощей и фруктов. Если она страдает ожирением, ей не хватает таких витаминов, как А и С. При приеме контрацептивов свыше пяти лет, большом количестве родов также возрастает риск заболевания.
Но самой главной проблемой остается позднее выявление болезни. Это происходит чаще всего потому, что наши женщины пренебрегают услугами гинеколога, не обращаясь за профилактическим осмотром.
Диагностика рака шейки матки
Выявить наличие опухоли можно при помощи регулярных осмотров в гинекологии, совершая соскоб из влагалища. Только так можно выяснить, есть ли раковые клетки в организме. Также осматривая женские половые органы, врач визуально может увидеть, нет ли новообразований, не изменился ли цвет внутренних органов.
Обычно, если гинеколог обнаруживает наложения, опухоли, красноватые оттенки, либо, наоборот, белесый или розовато-серый цвет влагалища, кровоточащего при прикосновении, то он сообщает пациентке, что ей нужно провериться на наличие злокачественных новообразований.
Таким женщинам делается кольпоскопия, увеличивающая изображение в сорок раз, что позволяет подробно изучить проблему. Врач скажет точно, есть ли у пациентки рак шейки матки или нет. На определение ее качества нужно сделать биопсию.
Дополнительно проводится УЗИ органов малого таза, что помогает понять, на какой стадии находится заболевание. А это, в свою очередь, показывает, как бороться с проблемой. Для того чтобы исключить прорастание опухоли в мочевой пузырь и почки, делается УЗИ и этих органов. Врач дает направление на консультацию у уролога, проктолога и пульмонолога.
Химиотерапия при раке шейки матки
Когда идет развитие рака шейки матки, следует обратиться к химиотерапии для лечения. Ясно, что преимущество такого лечения рака шейки матки заключается в том, что отдельные клетки опухоли умирают. Но есть еще и отрицательная сторона. Она заключается в том, что проявляются побочные эффекты. Рассмотрим какие:
- Иммунодефицит, так как иммунная система ослабляется, поэтому многие женщины потом болеют гриппом;
- Падает гемоглобин, находящийся в крови;
- Кровь становится более жидкой или же густой, так как меняется уровень тромбоцитов;
- Наблюдается тошнота и рвота;
- Болят почки, суставы;
- Падает работоспособность;
- Нарушается аппетит, сон;
- Появляется стоматит, вагинальный кандидоз;
- Выпадают волосы;
- Женщина временно становится бесплодной.
К тому же и не всем женщинам можно делать химиотерапию. Если нарушена функция почек, есть проблемы с печенью, в наличии сердечные болезни либо заболевания крови, наблюдается болезнь желчного пузыря, запущена астма, тогда нельзя пользоваться таким способом лечения рака шейки матки.
Как мы увидели, для успешного избавления от опухоли, нужно вовремя ее диагностировать, а потом индивидуально подобрать препараты, учитывая противопоказания и побочные эффекты.
18:39, 31.01.2020 // Росбалт, Петербург

Во многих странах январь объявлен месяцем осведомленности о раке шейки матки. В России о проблеме все еще говорят не слишком громко, хотя РШМ у нас, как и во всем мире — один из самых распространенных видов женской онкологии.
Так, по данным Всемирной организации здравоохранения, только в 2018 году в европейских странах зафиксировали 69 тысяч новых случаев этого заболевания. Но есть и хорошие новости: рак шейки матки, в отличие от большинства других видов онкологии, можно предотвратить.
РШМ — глобальная угроза
Рак шейки матки — одна из наиболее частых злокачественных опухолей женских половых органов. Она вызывает злокачественное перерождение эпителиальной ткани шейки матки в виде разрастаний, которые метастазируют в отдаленные органы.
По данным ВОЗ, ежегодно в мире раком шейки матки заболевают свыше 500 тысяч женщин, а 266 тысяч умирают. Широко распространен этот вид онкологии в развивающихся странах — так, на юге Африки РШМ поражает более 28 женщин на 100 тысяч.
Для сравнения: по данным Международного агентства по изучению рака, в 2018 году наименьшие показатели заболеваемости зарегистрировали в Ираке (1,9), Иране (2,2), Египте (2,3), Саудовской Аравии (2,5), Иордании (2,9), Швейцарии (3,8) и Финляндии (4,7).
Также за последние десять лет отмечают снижение показателей заболеваемости и смертности от РШМ в США, Австралии, Новой Зеландии и странах Восточной и Западной Европы.
По прогнозу ВОЗ, при сохранении того же прироста и старения населения к 2040 году ожидается увеличение заболеваемости до 776 857 новых случаев в год.
Масштабы бедствия в России
В России довольно высокая заболеваемость раком шейки матки — это 14,7-20,2 случая на 100 тысяч. Такие же данные в Индии, Казахстане и Республике Чад.
За 2019 год статистики по России еще нет, однако, как сообщает Национальный медицинский исследовательский центр радиологии Минздравава, в 2018 году в России на долю РШМ в структуре заболеваемости женщин злокачественными новообразованиями пришлось 5,2%.
Откуда берется РШМ?
Часто РШМ развивается у женщин, шейка матки которых неоднократно подвергалась негативному воздействию. Среди них — многократные послеродовые разрывы, искусственные аборты, хронический воспалительный процесс в виде эндоцервита или эрозии шейки матки.
Сюда же относят развитие диспластических изменений в шейке матки, которые являются предраком. Такое же воспаление можно получить в результате запущенной инфекции, передающейся половым путем, и инфицирования онкогенными типами вируса папилломы человека.
Вероятность появления РШМ возрастает после 30 лет и резко увеличивается после 40 и 50 лет. А заболеваемость в возрасте от 40 до 59 лет в 7 раз превышает заболеваемость лиц моложе 40 лет. В группу риска попадают и женщины, близкие родственники которых уже сталкивались с онкологией. Курящие также попадают в группу риска.
ВПЧ вызывает рак?
Рак шейки матки сегодня четко ассоциируется с этой инфекцией, так как онкогенные подтипы ВПЧ 16/18 обнаруживают у 99% больных. За это открытие немецкий ученый Харальд цур Хаузен в 2008 году получил Нобелевскую премию по физиологии и медицине.
Вирусы папилломы человека — это возбудители вирусной инфекции половых путей, поражающей кожу и слизистые оболочки. Передается вирус от матери к младенцу, во время полового акта и через контакт кожи гениталий (с помощью презервативов от него не спастись). Большинство женщин и мужчин рано или поздно приобретают эту инфекцию, а некоторые заражаются несколько раз в течение жизни.
Симптомы возникают спустя годы после заражения или не появляются вовсе. Лекарства от ВПЧ нет, но у 85—90% инфицированных женщин вирус исчезает из организма в течение 1—2 лет под действием иммунной системы. Правда, потом можно заразиться опять. И только у 10—15% возникает длительная персистенция ВПЧ в клетках эпителия шейки матки, которая и приводит к раку.
У РШМ есть симптомы?
Наиболее частые симптомы — нерегулярные мажущие кровянистые выделения или слабое кровотечение в период между месячными или после секса. В этом случае необходимо немедленно обратиться к гинекологу, поскольку эти симптомы появляются уже на 2-й и 3-й стадиях заболевания.
Как диагностируют РШМ?
Если регулярно обследоваться, обнаружить рак можно буквально в зародыше. Так, ранняя стадия РШМ, а также предраковые состояния легко выявляются на приеме акушера-гинеколога. Сегодня в обследование женщин входит:
— осмотр и консультация врача;
— ПЦР-диагностика и гистологическое исследование ткани шейки матки;
— PAP-тест — скрининговое исследование мазка шейки матки;
— комплексный анализ крови на ВПЧ;
— при необходимости УЗИ, рентгенологическое обследование и МРТ.
Окончательный диагноз ставится по итогам гистологического исследования.
Рак шейки матки лечится?
Выбор метода лечения зависит от стадии рака: на ранних стадиях рекомендуется хирургическое вмешательство, на поздних — лучевая терапия, химиотерапия или комбинированное лечение. В ходе хирургической операции опухоль удаляют с частью шейки матки или с самой маткой. Нередко операцию дополняют удалением лимфатических узлов малого таза, если туда успели проникнуть раковые клетки.
Прогноз зависит от стадии. Выживаемость при раке шейки матки на 0-1 стадиях — до 99%. Нулевая стадия сопровождается незначительным образованием патологичных клеток на поверхности эпителия. На первой формируется опухоль небольшого размера, которая успешно удаляется с сохранением у женщины возможности забеременеть и родить ребенка.
А предотвратить РШМ можно?
Да, ведь он проявляется не сразу. Сначала развиваются дораковые заболевания шейки матки, которые за 10-20 лет могут привести к раку. Поэтому даже при отсутствии жалоб женщины должны регулярно посещать гинеколога для профилактики и ранней диагностики.
Европейское региональное бюро ВОЗ также призывает проводить вакцинацию против вируса ВПЧ в сочетании с регулярным скринингом на рак шейки.
Общие рекомендации по обследованиям следующие: с 21 года до 30 лет необходимо проходить скрининг на РШМ каждые 3-5 лет. С 30 лет — сдавать тест на 16 и 18 типы ВПЧ и скрининг каждые 3-5 лет. После 65 лет обследоваться не нужно, если предыдущие тесты были отрицательные.
Кому делать прививку от ВПЧ?
Есть доказательства, что вакцины против ВПЧ защищают от предрака шейки матки девушек до 26 лет. Оптимально вакцинироваться до начала половой жизни — в 8-12. Возможна вакцинация мальчиков — так они не станут переносчиками ВПЧ и у них не разовьются ассоциированные с вирусом виды рака (прямой кишки, полового члена и т. п.).
Более того, управление по санитарному надзору за качеством пищевых продуктов и медикаментов США недавно одобрило прививку от ВПЧ для людей старше 27 лет.
Кстати, даже если у человека уже есть ВПЧ, прививка небесполезна: вакцинация защитит от остальных типов вируса.
Вакцина: мировой опыт
Плановая вакцинация сегодня применяется в более чем в 86 странах мира, среди которых США, Канада, Австралия, Франция, Германия, Швейцария, Норвегия. По данным ВОЗ, вакцинация для девочек 9—14 лет входит в календари профилактических прививок в 37 из 53 стран в европейском регионе.
Хорошие результаты получили в Австралии, где с 2007 года действует Национальная программа вакцинации против ВПЧ: прививку бесплатно делают всем детям до 19 лет и платно — всем взрослым. Сегодня уровень заболеваемости раком шейки матки среди австралиек в возрасте от 18 до 24 лет снизился с 22,7 до 1,1%.
А что в России?
В нашей стране зарегистрированы две вакцины против ВПЧ, защищающие от самых опасных типов вируса — 16 и 18. Правда, сделать их можно только за деньги в частных клиниках.
Однако сейчас готовится проект распоряжения о расширении Национального календаря профилактических прививок, куда собираются включить вакцину от ВПЧ. Об этом 29 января сообщила первый заместитель министра здравоохранения Татьяна Яковлева на расширенном заседании Комитета Совета Федерации по социальной политике.
Это значит, что сделать прививку от ВПЧ в скором времени можно будет бесплатно.

Это онкологическое заболевание, при котором диагностируется злокачественное перерождение слизистой оболочки шейки матки. По частоте клинически выявленных случаев, рак шейки матки превосходит только рак молочных желез и рак эндометрия.
Основной зоной риска развития рака шейки матки являются женщины в возрасте между 40 и 55 годами. Но, за последнее время заболевание катастрофически молодеет. Все чаще РШМ (рак шейки матки) выявляют у пациенток моложе 30 лет. Есть еще одна проблема — несвоевременное диагностирование. Хоть заболевание достаточно легко выявить, в более чем половине случаев рак шейки матки находят уже на поздних стадиях. При подозрении на заболевание следует срочно обратиться к врачу-гинекологу.
Виды рака шейки матки
Основная классификация РШМ вытекает из типа тканей, пораженных опухолью. Самым верхним и защитным слоем является плоский эпителий. В этом случае можно говорить о следующих формах:
- Дисплазия (у нее может быть 3 степени) - предраковое состояние;
- Рак in situ. Так называют степень опухоли с минимальным прорастанием в другие слои;
- Плоскоклеточный рак матки.
Непосредственно у плоскоклеточного рака шейки могут проявляться следующие разновидности:
- Сосочковый;
- Бородавчатый;
- Ороговевающий;
- Неороговевающий;
- Лимфоэпителиомоподобный;
- Базалоидный;
- Плоскоклеточный переходный.
Опухоли, поразившие секретирующий эпителий называют аденокарциномами. Они могут быть:
- Эндометриоидными;
- Серозными;
- Светлоклеточными;
- Мезонефральными;
- Муцинозными.
Нередко процесс сопровождается образованием сопутствующих опухолей других этиологий:
- Нейроэндокринные и крупноклеточные карциномы;
- Карциноиды;
- Саркомы;
- Мелкоклеточный рак шейки матки.
Различают рак по месту расположения (влагалищная часть шейки и внутренняя часть). Помимо этого, выделяют несколько форм роста:
- Преинвазивная. В этом случае присваивается нулевая стадия. Злокачественный процесс развивается строго внутри эпителия;
- Микроинвазивная. Глубина поражения не превышает 0,5 см, без метастазов;
- Неинвазивная (1 стадия). Клетки рака шейки не имеют широкого распространения, прогрессирует очень медленно;
- Экзофитная. Самый часто встречающийся тип, при котором опухоль разрастается в просвете влагалища. Внешне напоминает вилок цветной капусты. Это 3 стадия (с поражением тканей влагалища). На 4 стадии могут наблюдаться метастазы в различные органы;
- Эндофитная. Опухоль разрастается скрытно в цервикальном канале. Заметной становится только на поздних стадиях распада опухоли, приводя к рыхлости и неровности шейки матки. Внешне определяется как кровоточащая язва, разрастающаяся вглубь тканей матки;
- Смешанная. Это довольно редкий вариант, поскольку предусматривает наличие сразу нескольких опухолей различных видов.
Причины
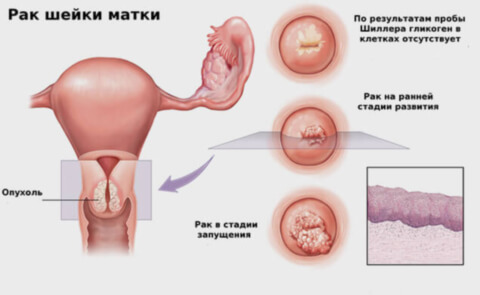
Основной угрозой возникновения рака шейки матки у женщин являются вирусы, приводящие к мутациям и перерождению здоровых клеток тканей в злокачественные образования. Фактором риска № 1 является вирус человеческой папилломы (ВПЧ). А ведь у данного вируса больше 100 разновидностей с различной степенью риска развития онкологии. Именно из-за этой особенности развивается свыше 90% случаев появления рака шейки матки. После попадания в организм, вирус ВПЧ может протекать в 3 формах:
- Бессимптомная форма;
- Субклиническая форма;
- Клиническая форма. В области гениталий расположены множественные или одиночные наросты (кондиломы и папилломы).
Самыми опасными и с высоким уровнем онкогенного риска являются штаммы ВПЧ, носящие маркеры 16, 18, 45 и 46. Средним уровнем риска развития раковых перерождений шейки матки являются штаммы 31, 33, 51, 52 и 58 типа.
Другие причины возникновения рака шейки матки:
- Предрасположенность. Если у женщин среди родственников были случаи рака шейки матки, то стоит крайне аккуратно относиться к своему здоровью и регулярно обследоваться;
- Вирусы — генитальный герпес, ВИЧ, хламидиоз, цитомегаловирус;
- Невылеченные или недолеченные до конца инфекции половой сферы;
- Болезни шейки матки, сопровождающиеся изменениями в тканях (эрозии, дисплазия, лейкоплакия);
- Наличие доброкачественных опухолей (миомы, фибромиомы), которые при долгосрочных неблагоприятных условиях могут переродиться в злокачественные,другие новообразования;
- Сильное ослабление иммунитета;
- Бесконтрольное воздействие на человека радиации, химические токсины;
- Частые аборты или выскабливания, а также осложнения, связанные с этими и другими хирургическими процедурами;
- Часто повторяющиеся беременности и роды;
- Микротравмы шейки или самой матки, а также цервикального канала;
- Раннее начало половой жизни;
- Смена партнеров чаще 2 — 3 раз за год;
- Долгосрочные стрессы;
- Бесконтрольный прием оральных комбинированных контрацептивов;
- Длительное курение или пристрастие к алкоголю;
- Наличие хронических воспалений в области малого таза без должного лечения. Другие хронические болезни, связанные с воспалительными процессами.
Симптомы
Основными и самыми тревожными симптомами являются:
- Непредвиденные и частые кровотечения (после визита к гинекологу, после половых актов, между нормальными месячными, в период климакса);
- Менструальные кровотечения по продолжительности длятся больше недели;
- Выделения с кровью, они могут иметь неприятный запах и сигнализировать о начале опухолевого распада;
- Гнойные выделения с резким и неприятным запахом;
- Продолжительные рези (низ живота и область матки);
- Боль, носящая спазматический характер. При этом часть боли может отдавать в поясницу;
- Излишняя сухость влагалища и болевые ощущения во время половых актов;
- Резкая потеря веса (от 10 до 15 кг за несколько недель). Этот симптом является безусловным и требует быстрого обращения к врачу;
- Постоянные запоры и боль во время опорожнения кишечника. Другие болезни, связанные с кишечником;
- Резкое учащение или наоборот, серьезные задержки в мочеиспускании. Это связано с разрастанием опухоли, которая сдавливает мочевой пузырь. В моче может присутствовать кровь;
- Постоянная сильная слабость;
- Излишне быстрая утомляемость;
- Слишком высокая потливость без видимых причин;
- Незначительное повышение температуры без признаков простуды (от 37°C до 37,8°C);
- Постоянная отечность конечностей. Особенно это касается ног и ступней;
Перечисленные выше симптомы не являются обязательным условием, но, их наличие может говорить и о других серьезных заболеваниях, в том числе и гинекологических или венерических. Поэтому, не стоит откладывать визит к врачу-гинекологу.
Диагностика
Диагностика рака шейки матки состоит из нескольких этапов:
- Обследование у гинеколога с целью выявления онкологии. Проходить его нужно 2 раза в год обязательно;
- Соскоб с поверхности шейки для проведения цитологического исследования (мазок по Папаниколау);
- Кольпоскопия. Обследование с использованием специального прибора, помогающего увеличить и приблизить изображение тканей шейки матки;
- Биопсия - при помощи этого микроинвазивного метода происходит взятие биоматериала для гистологического исследования;
- Процедура выскабливания цервикального канала. Нужна и проводится только в том случае, когда цитология показывает онкологию или дисплазию, а кольпоскопия ничего не выявляет;
- Пробы на тест Шиллера (с уксусом или йодом);
- Обследование органов малого таза при помощи УЗИ. Позволяет довольно точно выявить наличие или отсутствие опухолевых образований. Если УЗИ оказывается недостаточно для определения точного расположения и качества опухоли, то могут назначить МРТ тазовых органов.
При наличии сразу нескольких симптомов и серьезных подозрений на рак шейки матки, гинекологом могут назначаться и смежные обследования, касающиеся других органов на предмет обнаружения метастазов:
- УЗИ печени и почек;
- Исследование ультразвуком мочевого пузыря;
- Рентгенография легких. Так выявляют отдаленные метастазы в грудную клетку;
- Рентген толстой кишки (ирригоскопия);
- Назначение цистоскопии и ректоскопии. Данные обследования мочевого пузыря и прямой кишки позволяют выяснить наличие метастаз или опухолей, проникших в их стенки;
- Внутривенная урография. Рак шейки нередко сопровождается сдавливанием мочеточников и приводит к серьезным нарушениям в работе почек. Вплоть до развития атрофии почечных тканей или мочеточников. Этот метод позволяет выявить такие нарушения.
К каким врачам обращаться
Основным врачом, проводящим осмотры и назначающим лечение, является гинеколог. Если в процессе обнаружится рак, то дополнительно надо будет наблюдаться у онколога. Врачи другого профиля (терапевт, эндокринолог) посещаются по мере необходимости или в случаях обнаружения или развития других заболеваний.
Лечение
Способы лечения во многом зависят от степени развития заболевания. Здесь нужно помнить, что, хотя стадий рака всего 5 (включая нулевую), но у каждой из них есть по 2 — 3 степени сложности (категории А или B). Обозначение зависит от размера и дислокации опухоли:
- Стадия 1А1. (инвазивная стадия). Опухоль выявляется только при микроскопическом исследовании. Поражена область только шейки матки (без метастаз). Размеры не превышают 7 мм в объеме и 3 мм поражения в глубину эпителия. Лечением являются конизация (иссечение пораженных тканей) у молодых пациенток или традиционная гистерэктомия (удаление) матки у женщин после наступления менопаузы. При сопутствующем поражении лимфоузлов или кровеносных сосудов назначается лимфаденэктомия (удаляются лимфатические узлы) области таза. После проведения операции назначают лучевую терапию (может быть с химиотерапией или без);
- Стадия 1А2 (инвазивная стадия с осложнениями). Опухоль также невозможно обнаружить визуально, но при обнаружении выясняется, что ее размеры превышают 7 мм по ширине поражении и 3 мм в глубину. Лечением для пациенток детородного возраста становится иссечение шейки или ее конизация, а для пожилых - назначается гистерэктомия. Тазовая лимфаденэктомия проводится обязательно. При выявлении метастаз проводят химиотерапию и лучевую терапию;
- Стадия 1B Опухоль видна визуально, а ее размеры не превышают 4 см. Способа лечения может быть 2: хирургическое вмешательство с наружным облучением. В первом случае проводится радикальная гистерэктомия (удаление матки полностью с придатками и трубами) и двусторонняя овариоэктомия. Обязательно назначается и проводится тазовая лимфаденэктомия. В особо благоприятных случаях хирургическое лечение проводят с сохранением всех органов. Во втором случае проблема решается радиохирургическим способом. Сначала проводят брахитерапию, а через 1,5 — 2 месяца — непосредственно операцию;
- Стадии 1B2 — 5А. опухоль обнаруживается визуально, а ее размеры равны или чуть превышают 4 см. в такой ситуации возможны поражения опухолью влагалища, прямой кишки с мочевым пузырем. Самым оптимальным лечением является лучевая терапия и химиотерапия. ;
- Стадия 5B. Область поражения и общие размеры опухоли могут быть любыми. Также в этой стадии присутствуют отдаленные метастазы. На этой стадии проводится паллиативное лечение.
Наблюдение после лечения
Всем пациенткам, которым был диагностирован рак шейки матки и проводилось соответствующее лечение, необходимо регулярно посещать гинеколога и проходить необходимую инструментальную и лабораторную диагностику.
В течение 2 лет после лечения, каждые 3 месяца необходимо проводить анализ на цитограмму. Еще 3 года после этого мазок берется раз в полгода. Всю последующую жизнь цитограмма сдается ежегодно. Это необходимо для того, чтобы избежать рецидивов заболевания.
Для контроля над появлением или развитием метастаз, а также для их раннего обнаружения применяют МРТ, КТ и ПЭТ органов брюшной полости и области таза.
Профилактика
Самой эффективной профилактикой признана вакцинация от вируса папилломы (ВПЧ), как основного первоисточника развития рака. Ее можно делать с 9 — 11 лет, поскольку наивысшей эффективностью препараты обладают если прививка сделана до начала сексуальной жизни. А значит до заражения вирусом, который передается половым путем. Также есть смысл прививаться от этого вируса всем женщинам до 45 лет.
Самым изученным и эффективным средством иммунизации является вакцина Gardasil (Гардасил). Препарат эффективно защищает от вируса 4 года после вакцинации. Потом процедуру нужно повторять.
Читайте также:

