Рак прямой кишки гастрит
Рак прямой кишки — злокачественное образование, образующееся в слизистой оболочке прямой кишки. Располагается не далее, чем в 15 сантиметрах от ануса. Рак прямой кишки составляет до 5% всех онкологических патологий 1 . В 2017 году в России было отмечено 29 918 новых случаев этого заболевания, 16 360 больных умерло 2 .
Классификация рака прямой кишки
По расположению новообразования рак прямой кишки может быть:
- нижнеампулярный (до 5 см от анокутанной линии — границы кожи и слизистой);
- среднеампулярный (5-10 см от анокутанной линии);
- верхнеампулярный (10-15 см от анокутанной линии).
Кроме того, специалисты классифицируют рак прямой кишки по клеточному строению и распространенности процесса, оценивая размер первичной опухоли, вовлеченность в процесс лимфоузлов и наличие отдаленных метастазов.
Причины рака прямой кишки
Считается, что вероятность развития рака прямой кишки напрямую зависит от пищевых привычек. Вероятность возникновения заболевания повышает избыток красного мяса и недостаток пищевых волокон (растительной клетчатки, пектинов, камедей, инулина и др.). Косвенным подтверждением этой теории служит то, что в странах с западным (современным) типом питания рак прямой кишки встречается чаще, чем в странах Азии и Африки. Кроме того, отмечено, что частота этой патологии возрастает во втором-третьем поколении иммигрантов в западные страны. Примерно 5% рака прямой кишки связаны с наследственными синдромами, такими как синдром Линча (наследственный ранний рак) и семейные полипозы.
Другие факторы риска:
- ожирение;
- низкая физическая активность;
- сахарный диабет;
- курение, злоупотребление алкоголем;
- неспецифический язвенный колит, болезнь Крона;
- полипы прямой кишки (рассматриваются как предраковое состояние);
- возраст старше 40 лет.
Симптомы рака прямой кишки
Нарушения работы кишечника могут проявляться как чередование запоров и поносов, ложные позывы на дефекацию, ощущение неполного опорожнения кишечника, недержание стула. Возможно вздутие и урчание живота. Может измениться форма кала — сформироваться так называемый ленточный или карандашный стул.
На поздних стадиях роста опухоли появляются боли в области заднего прохода, возможно развитие острой кишечной непроходимости.
Кроме проявлений со стороны кишечника, пациент жалуется на ухудшение общего состояния, беспричинную потерю веса, слабость, апатию, снижение аппетита.
Диагностика рака прямой кишки
До 80% опухолей прямой кишки могут быть диагностированы при пальцевом ректальном исследовании 1 , поэтому обычно обследование начинают с него. Чтобы осмотреть опухоль и взять образцы для подтверждения или опровержения диагноза рака прямой кишки, делают ректороманоскопию — эндоскопическое исследование.
В крупных медицинских центрах, оснащённых современным оборудованием, биоптат исследуют на мутации генов и микросателлитную нестабильность — эти данные могут повлиять на выбор препаратов для таргентной терапии.
Для того, чтобы обнаружить или исключить синхронные опухоли толстой кишки, рекомендуют колоноскопию — эндоскопическое исследование толстого кишечника на всём его протяжении. Если по каким-то причинам сделать это исследование невозможно, проводят ирригоскопию или КТ-колонографию.
Выявить пораженные новообразованием тазовые лимфозулы и оценить глубину прорастания опухоли поможет МРТ малого таза. Чтобы обнаружить метастазы в другие органы, проводят КТ органов брюшной полости и грудной клетки. Если это невозможно, допускается УЗИ-обследование брюшной полости и рентгенография грудной клетки.
Чтобы оценить общее состояние пациента, назначают клинический и биохимические анализы крови, анализ мочи, исследование свертывающей системы крови.
Лечение рака прямой кишки
Если рак прямой кишки диагностирован на самых ранних стадиях, возможна малотравматичная эндоскопическая резекция опухоли. Однако основной метод лечения — операция. Вместе с опухолью удаляют все регионарные лимфоузлы на случай, если в них есть необнаруженные метастазы. Если опухоль поразила соседние органы, по возможности удаляются и они.
При местнораспространенном раке (не выходящем за пределы кишечника) лечение может ограничиться операцией. В случае более обширных новообразований, в зависимости от распространенности опухоли перед и/или после операции могут рекомендовать химиотерапию и лучевую терапию. Перед операцией это способствует уменьшению размера новообразования и при благоприятном стечении обстоятельств позволяет превратить неоперабельную опухоль в резектабельную. После операции — устранению раковых клеток, которые могли сохраниться, несмотря на хирургическое вмешательство.
В зависимости от потребностей пациента проводят и симптоматическое лечение: остановку кровотечения, удаление асцита и т. д.
Прогноз и профилактика рака прямой кишки
Для профилактики рака прямой кишки рекомендуется:
- поддерживать нормальный вес тела;
- соблюдать режим питания с достаточным количеством пищевых волокон: употреблять фрукты, овощи, злаки, бобовые;
- не злоупотреблять алкоголем и не курить;
- уменьшить употребление красного мяса (баранины, свинины, говядины) в пользу птицы и рыбы;
- ограничить употребление переработанного мяса (консервы, колбасы, сосиски) и продуктов с избытком соли;
- поддерживать нормальную частоту стула, избегая запоров;
- после 50 лет регулярно проходить пальцевое ректальное исследование прямой кишки.
1 А. А. Захаренко, М. А. Беляев, А. А. Трушин и соавт. Рак прямой кишки: диагностика и лечение: метод. пособие. СПб.: РИЦ ПСПбГМУ, 2018.
2 Российское общество клинической онкологии, Ассоциация онкологов России, Российское общество специалистов по колоректальному раку. Рак прямой кишки. Клинические рекомендации. 2019.

- Группа особого риска: причины рака прямой кишки
- Полипы кишечника
- Стадии рака прямой кишки
- Чем может проявляться рак прямой кишки?
- Метастазы при раке прямой кишки
- Симптомы рака прямой кишки
- Диагностика рака прямой кишки
- Лечится ли рак прямой кишки?
- Варианты лечения рака прямой кишки на разных стадиях
- Профилактика рака прямой кишки
- Продолжительность жизни
- Цены на лечение рака прямой кишки
Группа особого риска: причины рака прямой кишки
В большинстве экономически развитых стран, за исключением Японии, рак прямой кишки — один из самых частых типов рака, встречающийся и у мужчин, и у женщин. Статистически достоверна взаимосвязь частоты развития рака прямой кишки и большого количества употребляемых в пищу мяса и животных жиров, дефицита в рационе питания грубой клетчатки и пищевых волокон, а также малоподвижного образа жизни. Рак прямой кишки занимает стабильное 3-е место в структуре заболеваемости злокачественными новообразованиями органов желудочно-кишечного тракта, составляет 45-55% среди новообразований кишечника.
К предраковым заболеваниям прямой кишки относят хронические воспалительные заболевания толстого кишечника: хронический проктит, хронический неспецифический язвенный проктосигмоидит, болезнь Крона.
Полипы кишечника
К заболеваниям с наиболее высокой онкогенностью относят полипоз кишечника из-за высокой частоты малигнизации (озлокачествления). Трансформация в рак происходит как при одиночных полипах в прямой кишке, так и при наличии множественных очагов. Особенно это касается случаев наследственного полипоза в семье.
В соответствии с классификацией Всемирной Организации Здравоохранения, аденомы кишки делятся на три разновидности: тубулярные, ворсинчато-тубулярные и ворсинчатые. Важную роль имеет первичная гистологическая диагностика биопсии полипов, полученной в ходе колоноскопии: например, ворсинчатые аденомы малигнизируются в 35-40% случаев, а в случае трубчатых аденом риск озлокачествления ниже - до 2-6%. Риск озлокачествления увеличивается в зависимости от размеров аденомы, особенно если ее диаметр более 1 см.

Когда опухоль прорастает в подслизистую основу, такой рак уже считается инвазивным, он может распространяться в лимфатические узлы и давать отдаленные метастазы.
Стадии рака прямой кишки
Опухоли прямой кишки классифицируются в соответствии с общепринятой системой TNM, в которой учитываются характеристики первичной опухоли (T), наличие очагов поражения в регионарных лимфатических узлах (N) и отдаленных метастазов (M).
Буква T может иметь индексы is, 1, 2, 3 и 4. Tis – опухоль, которая находится в пределах поверхностного слоя слизистой оболочки, не распространяется в лимфатические узлы и не метастазирует. T4 – рак, который пророс через всю толщу стенки прямой кишки и распространился в соседние органы.
Буква N может иметь индексы 0, 1 и 2. N0 – опухолевых очагов в регионарных лимфоузлах нет. N1 – очаги в 1–3 регионарных лимфоузлах или поражение брыжейки. N2 – очаги более чем в трех регионарных лимфатических узлах.
Буква M может иметь индексы 0 или 1. M0 – отдаленные метастазы отсутствуют. M1a – отдаленные метастазы в одном органе. M1b – отдаленные метастазы в двух и более органах, либо опухолевое поражение брюшины .
В зависимости от этих характеристик, выделяют пять стадий:
Чем может проявляться рак прямой кишки?
Прямая кишка (лат. rectum) — это конечный участок толстого кишечника длиной около 14-18 см, в котором заканчиваются пищеварительные процессы и происходит формирование каловых масс. Прямая кишка состоит из нескольких анатомических участков, имеющих различное эмбриональное происхождение и гистологическое строение , что обуславливает существенные различия в характере течения рака прямой кишки в зависимости от уровня её поражения.
Прямая кишка делится на 3 части:
- анальную (промежностную), длиной 2,5 – 3,0 см, в которой расположены мышцы-сфинктеры, управляющие процессом дефекации,
- среднюю – ампулярную, длиной 8,0-9,0 см, в которой происходит всасывание жидкой части пищевого комка и формируются каловые массы,
- надампулярную, покрытую брюшиной, длиною около 4,0-5,0 см.
Злокачественные новообразования прямой кишки чаще всего локализуются в ампулярном отделе (до 80 % случаев), реже всего - в аноректальном отделе (5-8 %).
В ампулярном и надампулярном отделах прямой кишки, покрытом однослойным железистым эпителием, чаще наблюдается железистый рак - аденокарцинома, солидный рак, перстневидно-клеточный, смешанный, скирр. В целом аденокарцинома составляет 96% от всех случаев колоректального рака. Эта опухоль развивается из железистых клеток слизистой оболочки, которые продуцируют слизь. Чаще всего, употребляя термин "колоректальный рак", врачи имеют в виду именно аденокарциному.
Аноректальный отдел прямой кишки, выстланный многослойным плоским неороговевающим эпителием, чаще поражает плоскоклеточный рак и меланома. Плоскоклеточный рак составляет около 90% злокачественных опухолей аноректального отдела.
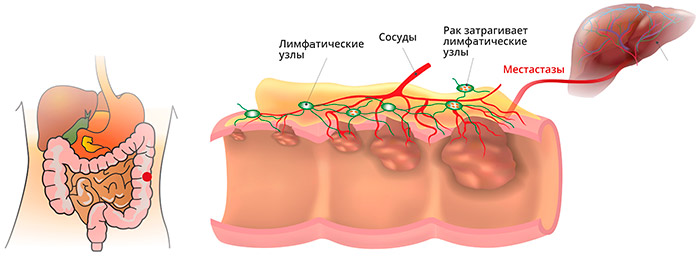
Метастазы при раке прямой кишки
Анатомические особенности прямой кишки, ее кровоснабжения и лимфооттока, определяют и характер преимущественного распространения метастазов:

Симптомы рака прямой кишки
- Первыми признаками рака прямой кишки при большинстве локализаций являются нарушения стула в виде хронических запоров и поносов, ощущения неполноценной дефекации, ложные позывы к ней (тенезмы), выделения из анального канала (слизь, кровь, гной).
- Кроме того, у большинства пациентов рано появляется болезненность при дефекации, обусловленная прорастанием опухолью стенок кишки и нарушением функции соответствующих нервов.
- При поражении мышц, формирующих анальные сфинктеры , развивается недержание кала и газов.
- Боли являются первым признаком рака прямой кишки только при раке аноректальной зоны c вовлечением в опухолевый процесс сфинктера прямой кишки. Характер боли при раке прямой кишки на ранних стадиях эпизодический, далее она может стать постоянной.
- При растущих в просвет кишки (экзофитных) и блюдцеобразных опухолях, опухолях-язвах первыми проявлениями онкологического заболевания может стать кровотечение или воспалительный процесс. Кровотечение отмечается у 75-90 % больных раком прямой кишки чаще всего в виде примеси крови в кале.
- Вместе с кровью на поздних стадиях рака могут выделяться слизь и гной.
- Ухудшение общего самочувствия (общая слабость, быстрая утомляемость, анемия, похудение, бледность кожных покровов), обусловленное длительной хронической кровопотерей и опухолевой интоксикацией, характерно для поздних стадий злокачественных образований прямой кишки.
Диагностика рака прямой кишки
Основу диагностики рака прямой кишки составляют эндоскопические методики и биопсия. Опухоль можно выявить с помощью проктоскопа – специального инструмента с миниатюрной видеокамерой, который вводят в прямую кишку. При этом врач может увидеть новообразование, определить его размеры, положение, оценить, насколько близко оно расположено по отношению к сфинктеру.
Колоноскопия позволяет оценить состояние не только прямой, но и всей толстой кишки. При этом через задний проход вводят колоноскоп – инструмент в виде тонкой длинной гибкой трубки с видеокамерой. Его проводят через всю толстую кишку, осматривая ее слизистую оболочку. Колоноскопия – безболезненная процедура, во время нее пациент находится в состоянии медикаментозного сна.

Во время эндоскопии проводят биопсию: врач получает фрагмент патологически измененного участка слизистой оболочки и отправляет в лабораторию для цитологического, гистологического исследования.
Для оценки стадии рака прямой кишки и поиска метастазов применяют УЗИ брюшной полости, рентгенографию грудной клетки, МРТ, компьютерную томографию, ПЭТ-сканирование. Трансректальное УЗИ проводят с помощью специального ультразвукового датчика, который вводят в прямую кишку. Исследование помогает оценить, насколько опухоль распространилась в окружающие ткани за пределами кишки.
Лечится ли рак прямой кишки?
В соответствии с международными протоколами по результатам диагностического обследования определяется распространенность рака прямой кишки. При этом в дополнение к международной классификации TNM, часто применяют разделение рака на 1-4-ю стадии, а также классификацию Дюка, учитывается гистологическое строение опухоли, степень дифференцировки и особенности метастазирования в зависимости от расположения в прямой кишке, наличие осложнений.
Правильно поставленный диагноз стадии опухолевого процесса при раке прямой кишки позволяет выбрать наиболее рациональную схему лечения с учетом международных руководств, включив в нее хирургическую операцию, лучевую терапию, химиотерапию и терапию таргетными препаратами.
Варианты лечения рака прямой кишки на разных стадиях
На выбор тактики лечения при раке прямой кишки влияют разные факторы, но ведущее значение имеет стадия опухоли.
На 0 и I стадии обычно показано только хирургическое вмешательство. Иногда можно ограничиться удалением полипа – полипэктомией. В других случаях выполняют трансанальную резекцию прямой кишки, низкую переднюю резекцию, проктэктомию с коло-анальным анастомозом, абдоминально-промежностную резекцию. Если операция не может быть проведена из-за слабого здоровья пациента, применяют лучевую терапию,
На II стадии хирургическое лечение сочетают с химиотерапией и лучевой терапией. Наиболее распространенная схема выглядит следующим образом:
- На начальном этапе пациент получает курс химиотерапии (обычно 5-фторурацил или капецитабин) в сочетании с лучевой терапией. Это помогает уменьшить размеры опухоли и облегчить ее удаление.>
- Затем выполняется хирургическое вмешательство. Обычно это низкая передняя резекция, проктэктомия с коло-анальным анастомозом или абдоминально-промежностная резекция – в зависимости от локализации опухоли.
- После операции снова проводится курс химиотерапии, как правило, в течение 6 месяцев. Применяют разные комбинации препаратов: FOLFOX, CAPEOx, 5-фторурацил + лейковорин или только капецитабин.
На III стадии схема лечения будет выглядеть аналогичным образом, но объем хирургического вмешательства будет больше, так как в процесс вовлечены регионарные лимфатические узлы.
На IV стадии тактика зависит от количества метастазов. Иногда они единичные, и их можно удалить, как и первичную опухоль. Операцию дополняют химиотерапией и лучевой терапией. Для борьбы с очагами в печени может быть применена внутриартериальная химиотерапия, когда раствор лекарственного препарата вводят непосредственно в артерию, питающую опухоль.
Если метастазов много, удалить их хирургическим путем невозможно. В таких случаях бывают показаны лишь паллиативные операции, например, для восстановления проходимости кишки, если ее просвет заблокирован опухолью. Основным же методом лечения является применение химиопрепаратов и таргетных препаратов. Врачи в Европейской клиники подбирают лечение в соответствии с международными протоколами и особенностями злокачественной опухоли у конкретного больного.
Профилактика рака прямой кишки
Хотя защититься от рака прямой кишки, как и от других онкологических заболеваний, на 100% невозможно, некоторые меры помогают снизить риски:
- Ешьте больше овощей и фруктов, сократите в рационе количество жирного мяса.
- Откажитесь от алкоголя и курения.
- Регулярно занимайтесь спортом.
- Некоторые исследования показали, что защититься от колоректального рака помогает витамин D. Но прежде чем принимать его, нужно проконсультироваться с врачом.
- Если в вашей семье часто были случаи рака прямой кишки, вам стоит проконсультироваться с клиническим генетиком.
- Если у вас диагностировали наследственное заболевание, которое приводит к образованию полипов и злокачественных опухолей кишечника, вам нужно регулярно проходить колоноскопию. Запись на консультацию круглосуточно
Злокачественные и доброкачественные опухоли изучает онкология. Злокачественная опухоль, как крайне опасная для организма, представляет собой новообразование бесконтрольно делящихся клеток, способных на проникновение (метастазирование) в другие органы и ткани. Не все злокачественные опухоли являются раком, но как наиболее серьезное и частое заболевание, возникающее у детей и у взрослых, оно стало именем нарицательным.

Рак кишечника может возникнуть в любом из его отделов
Методы проведения диагностики, профилактики и лечения зависят от вида опухоли и места ее локации. Назначают лечение после проведения ряда анализов. Оно может быть хирургическим, химиотерапевтическим, гормональным, иммунотерапевтическим. Лучевая терапия и фотодинамическое лечение, как и другие варианты восстановления пациента, могут назначаться в комплексе или по отдельности.
Онкогастроэнтерология – раздел медицины, изучающий опухоли желудочно-кишечного тракта (ЖКТ). Рак желудка, злокачественные новообразования пищевода и тонкой, толстой кишки, рак поджелудочной железы – неполный перечень возможных патологических образований. Все процессы и изменения проходят в клетках, соответственно нарушение механизма их деления, роста и дифференцировки являются признаками развития заболевания.
Причины рака кишечника
Злокачественная опухоль, которая развивается в слизистой оболочке толстой, тонкой и прямой кишки, называется раком кишечника. Образования чаще всего возникают из мелких наростов, полипов. Мужчины и женщины одинаково подвержены риску заболевания и зависит исход болезни всегда от времени постановки диагноза. Часто рак обнаруживают на поздних стадиях, именно поэтому его лечение не всегда бывает эффективным.
Конкретные причины рака кишечника пока неизвестны даже ведущим мировым специалистам. Учитывая то, что рак редко сопровождается болевыми ощущениями и хорошо заметными симптомами, обнаружение и лечение не всегда бывают своевременными. Отсюда грустная статистика по диагностике и результатам. Принято считать, что дополнительными факторами риска могут быть возраст, кишечные заболевания, нездоровый образ жизни и даже наследственность.
Конечно, курение, алкоголь, избыточный вес, колоссальные нагрузки в работе и отсутствие нормальных, регулярных физических нагрузок спортивного характера негативно сказываются на здоровье человека в целом и могут, в комплексе с другими провокаторами и проблемами, влиять на развитие раковых клеток в теле. Наличие полипов (доброкачественных образований) и длительное протекание язвенного колита тоже могут стать причиной развития рака кишечника. Так или иначе, конкретно, четко выделить список опасных факторов и причин появления отклонений в организме никто не может. Есть к тому же мнение, что почти все виды рака имеют психологическую и эмоциональную составляющую. Это значит, что депрессивное состояние, душевное беспокойство и всевозможные стрессы только усугубляют ситуацию и затягивают процесс выздоровления.
Симптомы заболевания
Первичные симптомы рака кишечника включают:
— кровянистые испражнения или просто наличие небольших фрагментов крови в стуле;
— ректальную боль;
— необъяснимую утомляемость и нервозность;
— физиологические изменения в перистальтике кишечника (более частый или редкий стул и т.п.);
— возникновение анемии;
— длительно одинаковую температуру тела около 37 °С;
— резкую потерю веса.
Безусловно, симптомы и проявления рака кишечника не всегда соответствуют описанным. Нередко заболевший не ощущает никаких явных изменений, а на ранних стадиях развития болезнь практически всегда протекает бессимптомно. Больного не тревожат резкие боли и негативные ощущения. Учитывая, что периодические разлады в работе организма, время от времени возникают у каждого человека, мы редко подозреваем столь опасные последствия простых недомоганий.

Симптомы рака кишечника усиливаются с ростом опухоли
Характерные признаки рака кишечника заметно возрастают в количестве и усиливаются в период активного развития заболевания и прогрессирования роста опухоли. Может беспокоить регулярная непроходимость кишечника, запоры, вздутия, боли в животе и общее плохое самочувствие. Поэтому, обнаружив первые признаки рака кишечника, необходимо немедленно показаться доктору и пройти рекомендованные процедуры диагностики. Основной проблемой лечения была и есть несвоевременная хирургия. Почти всегда пациенты обращаются за помощью на той стадии развития заболевания, когда помощь маловероятна. Кроме того, длительное игнорирование симптомов болезни дает возможность опухоли прогрессировать, распространяясь на близлежащие органы и ткани. Именно поражение других участков тела является второй, не менее важной проблемой в лечении рака. Важно знать и понимать, что история успеха в лечении рака большей частью зависит от степени, места локации опухоли и психологического настроя пациента.
Симптомы рака толстого кишечника, как и признаки заболевания в других органах, зависят от стадии развития опухоли. Чем дольше злокачественное образование находится в теле человека, тем крупнее оно становится. Большая опухоль сдавливает кровеносные сосуды, нервы, ткани – отсюда ряд негативных последствий, заметных в быту. Также, нормальная работа организма нарушается из-за выделения токсинов раковыми клетками. Нарушения иммунитета и обмена веществ провоцируют появление весьма определенных симптомов, описанных ранее.
Кроме того, могут появиться такие проблемы, как:
— сложности с дефекацией (боль, зуд, частые позывы);
— выделения слизи и гноя;
— боль в области анального отверстия;
— диарея или запор;
— вздутие живота и колики.
Могут волновать схваткообразные боли и рвота, но эти симптомы более характерны для больных на поздних стадиях обнаружения рака. Симптомы рака тонкого кишечника тоже появляются не сразу. Как и в других случаях, диагностика заболевания чаще носит случайный характер. Среди наиболее выраженных признаков развития опухоли могут быть:
— вздутие кишечника;
— колики в области пупка;
— изменения стула (запор, понос);
— анорексия.
Наиболее ранним симптомом принято считать анемию (дефицит железа), поскольку она обусловлена интоксикацией и нарушением абсорбции, вызванными ростом и развитием раковых клеток. Косвенным признаком служит нарушение функций печени и поджелудочной железы. Симптомы рака кишечника у женщин такие же, как и признаки заболевания у мужчин. Рак не имеет гендерной принадлежности и согласно статистике, поражает организмы мужчин и женщин практически в равной степени. Поэтому, при наличии крови в стуле, постоянной, хронической усталости, необычным ощущениям в кишечнике и неприятных ощущениях во время опорожнения (не только хроническим, поскольку режим и характер испражнений могут меняться) – следует пройти диагностику. Вообще, наряду с раком молочной железы (груди) и раком шейки матки, опухоли у женщин довольно часто возникают в кишечнике. Рак, практически бессимптомно развивающийся в начале развития опухоли и размножения раковых клеток, серьезное и требующее немедленного лечения, заболевание.
Диагностика
Диагностика рака кишечника проводится в клинике. Часто первые симптомы рака похожи на признаки начала других заболеваний, таких как гастрит и геморрой, так что не стоит преждевременно паниковать. Полное обследование дает возможность четко определить наличие злокачественной опухоли, стадию и степень ее распространения, а также выбрать индивидуально наиболее успешный курс лечения. Как правило, доктора определяют уместный вариант терапии и радикальной хирургии совместно. После получения всех анализов проводится консилиум медиков и назначается комплексная реабилитация.

На первичном приеме проводится пальпация живота
На первичном приеме доктор непременно проведет пальпацию (ощупывание живота) и ректальное пальцевое исследование (для исключения колоректального рака). Женщинам дополнительно могут назначать влагалищное исследование, для определения наличия метастаз. Затем, доктор назначит проведение анализов и других видов диагностики. Обязательным является полный анализ крови (общий анализ, биохимический и анализ на свертываемость) и лабораторное исследование кала на наличие кровянистых выделений.
Перед назначением хирургической операции часто проводят дополнительную диагностику. В общий список входят:
— ирригоскопия;
— колоноскопия;
— ректороманоскопия;
— МРТ (магнитно-резонансная томография) малого таза помогает выявить опухоль мышц анального канала и проверить малый таз;
— КТ (компьютерная томография) брюшной полости и грудной клетки помогает увидеть состояние печени и легких, определить наличие метастаз;
— ПЭТ (позитронно-эмиссионная томография) основана на использовании контрастного вещества и позволяет выявить даже скрытую для других методов диагностики опухоль. Чаще используется для определения рака в других органах, а не в ЖКТ;
— УЗИ (ультразвуковое исследование) брюшной полости;
— электрокардиография (ЭКГ) позволяет исключить риски до проведения операции (определяет заболевания сердца);
— рентген грудной клетки (для исключения заболеваний сердца и легких, а также проверки легких на наличие опухолевых узлов).
Бывает еще трансректальное ультразвуковое исследование (специальный датчик вводится через анальное отверстие прямой кишки). В таком случае легче оценить распространение опухоли по толстой кишке. Главным способом диагностики в онкологии принято считать проверку уровня онкомаркеров. Самые используемые онкомаркеры при раке кишечника (их больше 8), хорошо знакомы всем онкологам. Среди наиболее известных: АФП, СА 242, РЭА. Конечно, 100% гарантии добиться сложно и рассчитывать на абсолютную достоверность анализов не приходится. Поэтому, медики часто назначают всестороннее обследование и перекрестную диагностику.
Бывает два вида онкомаркеров:
— высокоспецифичные, при определенном типе опухоли;
— другие, при заболевании в различных локациях.
Своевременное обнаружение маркеров позволяет определить локализацию, предугадать возможное развитие рецидива, оценить результаты предшествующего лечения и даже выявить возможность отнесения к группе риска. Анализ крови при раке кишечника играет важную роль. Определение группы крови, резус-фактора и тест на сворачиваемость дают точные данные для возможного переливания крови во время операции. Общий анализ дает представление о процессах в организме и помогает предотвратить возможные внутренние кровотечения. Биохимический анализ крови выявляет ионы калия и натрия. Их баланс важен для успешного проведения операции.
Определение маркеров инфекционных заболеваний всегда предшествует назначению операции. Доктора должны убедиться, что пациент не ВИЧ инфицирован, не болен сифилисом и не является носителем гепатита В и С.

Анализ крови при раке кишечника играет важную роль
Стадии рака кишечника
Стадию развития новообразования во всем мире определяют согласно общепринятой классификации. Всего стадий четыре и в медицинской документации они обозначаются римскими цифрами.
- 1 стадия означает опухолевый процесс размером менее 2 см, без поражения ближайших лимфатических узлов.
- 2 стадия предполагает наличие в организме опухоли размером более 2 см и метастаз в ближайшем лимфоузле.
- 3 стадия распространения опухолевого процесса означает наличие опухоли еще более крупного размера и метастазы в лимфатических узлах. Начиная с данной стадии, процесс развития злокачественного образования приближает пациента к точке невозврата.
- 4 стадия означает наличие опухоли, активно прорастающей в соседние с пораженным органы и неограниченное количество метастаз. 4 стадия рака кишечника – это процесс нерегулируемого и неконтролированного роста раковых клеток, и постоянное прогрессирование заболевания.
Лечение
Лечения онкологического заболевания до полного восстановления организма пока не существует, но даже на этой стадии болезни пациенту можно существенно облегчить физическое состояние и, при должном соблюдении рекомендаций докторов, продлить жизнь на пять-семь лет. Для этого обычно назначают комплексное лечение, сочетающее хирургию и химиотерапию (лечение лекарственными препаратами, имеющими ряд неприятных побочных эффектов). В современной медицине существует опыт восстановления проходимости кишечника и методы частичного восстановления функций организма. Пятилетняя выживаемость считается хорошим результатом, но почти всегда ограничивается указанным сроком. Последствия выявления рака на четвертой стадии всегда одинаковы, но летальный исход наступает через разные периоды времени. Некоторым удается прожить еще много счастливых месяцев, дней и минут, поскольку ценность жизни выходит в таких ситуациях на первый план. За три, пять, семь лет можно успеть многое.
Наряду с ростом и распространением клеток рака, в организме довольно часто возникают метастазы. Это вторичные опухолевые узлы, растущие на месте расположения первичной опухоли либо в других участках тела больного. В зависимости от путей распространения, метастазы бывают четырех видов:
— лимфогенные, когда поражаются лимфоузлы и опухолевые клетки проникают по лимфатическим сосудам в соседние органы;
— гематогенные, когда ткани и органы подвергаются атаке раковых клеток по кровеносным сосудам;
— имплантационные, когда опухоль непосредственно контактирует с другим участком тела;
— интраканаликулярные, когда распространение идет по каналам, щелям и другим внутренним пространствам.
Рецидивы и метастазы рака кишечника – тяжелое и опасное для жизни больного осложнение. Метастазы могут возникать параллельно с развитием и ростом основной опухоли (синхронные метастазы), а могут проявиться спустя шесть месяцев после хирургии (метахронные метастазы). В любом случае, вторичные очаги образования злокачественной опухоли не предвещают быстрого избавления от болезни. Дабы предотвратить появление метастаз, после удаления опухоли, практически всем пациентам назначают лучевую терапию и курс химиотерапии, с возможными повторениями лечения, до приемлемого уровня восстановления организма и избавления от раковых клеток. Если, например, рак тонкого кишечника, был обнаружен на 1 или 2 стадии развития, велики шансы на выздоровление и продолжение полноценной жизни, с учетом некоторых корректировок относительно правильного питания, физических нагрузок и регулярного проведения диагностики. Метастазы рака кишечника проявляются чаще всего в легких и в печени. В последнем случае назначают комбинированное лечение, включающее резекцию печени.

Больные с раком кишечника должны придерживаться диеты
Диета
Конечно, после лечения рака кишечника, приема различных препаратов, облучения и употребления огромного количества лекарств, полноценная жизнь пациента во многом изменится. Для предотвращения появления рецидива, надо будет изменить привычки и образ жизни, следить за весом и питанием, контролировать нагрузки на собственный организм, проходить регулярные проверки и диагностику, а также следить за своим самочувствием. Чтобы новый рацион был полезен, врач назначит специальную диету. Следует отметить, что все онкологические больные подлежат обязательной диспансеризации и становятся на учет в онкологических центрах. Там же можно получить консультацию и регулярно сдавать анализы.
Диета при раке кишечника назначается с учетом подбора тех продуктов, которые максимально полезны и безопасны для пациента. Акцент смещается на продукты, богатые клетчаткой, потому что они обеспечивают необходимое очищение организма. Среди наиболее распространенных продуктов питания рекомендуют такие: хлопья, кукуруза, картофель, капуста, бобовые, коричневый рис, чечевица, томаты, бананы, авокадо, орехи. Все свежие желтые и зеленые фрукты и овощи, чеснок и зелень препятствуют развитию раковых клеток. Хорошие отзывы получили морепродукты, цельные зерна (пророщенные) и брокколи. Правильное питание при раке кишечника способно серьезно помочь в лечении и послеоперационном восстановлении.
Профилактика
Профилактика рака кишечника тоже предполагает полноценное питание, отказ от вредных привычек, контроль собственных органов, особенно при наличии полипов и наследственной предрасположенности. Учитывая, что смертность от рака упорно держит второе место в мировой статистике после сердечно-сосудистых заболеваний, имеет смысл чаще проводить диагностику и проверяться. Особенно это важно делать осознанно и добровольно, зная, что симптомы рака весьма скудны и слабо выражены. Было бы гораздо больше положительных результатов лечения рака, если бы будущие пациенты обращались за помощью на первой и второй стадии развития опухоли.
Лечение рака кишечника народными методами активно обсуждается знахарками и отчаявшимися пациентами. Многие говорят об исцеляющих свойствах различных трав и настоек, некоторые озвучивают конкретные рецепты отваров и смесей. Вероятно, применение трав и избавление от рака народными средствами, не помешает медицинскому лечению и не ухудшит состояние больного, поэтому стоит надеяться и верить, используя все доступные методы лечения.
Как и при любом заболевании, людям, кроме своевременного лечения, нужны поддержка, внимание и забота. Эти простые составляющие являются основой успеха терапии и быстрого выздоровления. Остальное – дело техники и мастерства медиков.
Видео
Читайте также:

