Рак при единственной почке
Аннотация научной статьи по клинической медицине, автор научной работы — Перлин Дмитрий Владиславович, Александров Д. В., Каргин К. А., Грызлов А. Ю.
Рак единственной почки является одним из наиболее сложных заболеваний по выбору лечебной тактики. Удаление единственного функционирующего жизненно важного органа с переводом на заместительную почечную терапию приводит к угрожающим жизни осложнениям и обуславливает серьезность прогноза. Приоритетным направлением является разработка мер по раннему выявлению рака и органосохраняющих методов лечения: от малоинвазивных эндоскопических операций до экстракорпоральной резекции с аутотрансплантацией почки .
Похожие темы научных работ по клинической медицине , автор научной работы — Перлин Дмитрий Владиславович, Александров Д. В., Каргин К. А., Грызлов А. Ю.
CACER OF SINGLE KIDNEY
Single kidney cancer is one of the most difficult diseases in choice of the optional treatment tactics. Removing the only functioning of vital organ with subsequent renal replacement therapy leads to life-threatening complications and determines the outcome. The priority is the development of measures for the early detection of cancer and nephron-sparing surgery from minimally invasive endoscopic surgeries to extracorporeal kidney tumor resection with kidney autotransplantation .
РАК ЕДИНСТВЕННОЙ ПОЧКИ
Д. В. Перлин, Д. В. Александров, К. А. Каргин, А. Ю. Грызлов
Кафедра урологии, нефрологии и трансплантации факультета усовершенствования врачей ВолГМУ
Рак единственной почки является одним из наиболее сложных заболеваний по выбору лечебной тактики. Удаление единственного функционирующего жизненно важного органа с переводом на заместительную почечную терапию приводит к угрожающим жизни осложнениям и обуславливает серьезность прогноза. Приоритетным направлением является разработка мер по раннему выявлению рака и органосохраняющих методов лечения: от малоинвазивных эндоскопических операций до экстракорпоральной резекции с аутотрансплантацией почки.
Ключевые слова: рак единственной почки, лапароскопическая резекция, экстракорпоральная резекция опухоли почки, аутотрансплантация почки.
CACER OF SINGLE KIDNEY
D. V. Perlin, D. V. Aleksandov, K. A. Kargin, A. Yu. Grizlov
Single kidney cancer is one of the most difficult diseases in choice of the optional treatment tactics. Removing the only functioning of vital organ with subsequent renal replacement therapy leads to life-threatening complications and determines the outcome. The priority is the development of measures for the early detection of cancer and nephron-sparing surgery from minimally invasive endoscopic surgeries to extracorporeal kidney tumor resection with kidney autotransplantation.
Key words: single kidney cancer, laparoscopic resection, extracorporeal kidney tumor resection, kidney autotransplantation.
В настоящее время почечно-клеточный рак является одним из распространенных онкологических заболеваний как в структуре заболеваемости, так и в структуре смертности. По данным Европейской ассоциации урологов, он составляет 2—3 % в структуре заболеваемости злокачественными опухолями. Общемировой прирост заболеваемости ежегодно составляет до 2 %. По темпам прироста заболеваемость раком почки уступает лишь раку предстательной железы. Неуклонный рост заболеваемости, как истинный, так и связанный с улучшением выявляе-мости вследствие развития скрининга и диагностики, заставляет разрабатывать и внедрять все более современные хирургические методики. На этом фоне все более актуальной становится проблема рака как единственной почки, так и билатерального почечно-клеточного рака.
у мужчин, чем у женщин, пик заболеваемости приходится на возраст 60—70 лет.
Морфологически почечно-клеточный рак представляет собой чаще всего округлую опухоль, часто достигающую больших размеров, на разрезе пестро-желтого цвета, имеющую полиморфную структуру, кистоз-ные включения, очаги кровоизлияния. Чаще всего опухоль окружена псевдокапсулой, представляющей собой слои раздвигаемой почечной паренхимы. Иногда в структуре опухоли могут встречаться очаги распада и множественные опухолевые узлы.
Опухоль почки часто может достигать больших размеров, длительное время не проявляя себя клинически. Триада симптомов при раке почки: пальпируемая опухоль, гематурия, боли в поясничной области — в настоящее время встречается все реже, так как опухоли выявляются на более ранних стадиях. Чаще встречаются разнообразные паранеопластические синдромы: гипертензия, кахексия, потеря массы тела, гипертермия, нейромиопатия, амилоидоз.
Несмотря на относительно недавнее появление таргетных противоопухолевых препаратов, единственным радикальным методом лечения рака почки остается хирургический. Иммунотерапия препаратами интерферона, интерлейкина может рассматриваться лишь как
ЦоетврСз Щ(Ш(Г ОМЩ
вспомогательный метод лечения. Лучевая терапия, по данным множества исследований, при раке почки также неэффективна.
В каких же случаях мы сталкиваемся с проблемой рака единственной почки?
Во-первых, это — перенесенная нефрэктомия в анамнезе по поводу рака, такие случаи могут рассматриваться как первично-множественный мета-хронный рак.
Во-вторых, врожденная гипоплазия, аплазия, аге-незия контралатеральной почки.
В-третьих, другие заболевания, приведшие к потере контралатеральной почки или потере ее функции, такие как мочекаменная болезнь, пиелонефрит, гидронефроз, пионефроз, абсцессы, карбункулы и т. д.
В-четвертых, билатеральный рак почки.
Принято выделять несколько типов показаний к органосохраняющему лечению при почечно-клеточном раке (согласно рекомендациям Европейской ассоциации урологов):
1. Императивные показания: рак единственной почки, рак единственной функционирующей почки, билатеральный рак почки.
2. Относительные показания: снижение функции контралатеральной почки по данным радиоизотопного исследования, наличие заболевания контралатеральной почки (мочекаменная болезнь, хронический пиелонефрит и т. д.), наличие хронических заболеваний, потенциально приводящих к развитию хронической почечной недостаточности (сахарный диабет, гипертоническая болезнь, аутоиммунные системные заболевания).
3. Элективные показания: при наличии здоровой контралатеральной почки и размерах опухоли до 4 см, а также преимущественно экстраорганном росте опухоли. Выбор типа операции в каждом конкретном случае зависит от опыта хирурга. В настоящее время существует общемировая тенденция к расширению показаний к органосохраняющему лечению рака почки. Эта тенденция основана на значительном опыте наблюдения за больными, подвергшимися резекции почки, которая при определенных стадиях заболевания (Т1 а-опухоль до 4 см в диаметре) и отсутствии опухолевого роста в границах резекции не уступает по радикальности нефрэктомии.
К сожалению, во многих клиниках России при раке почки по-прежнему часто выполняется нефрэктомия, когда при технически удалимых опухолях почки с сохраненной функцией выполняется нефрэктомия, причем зачастую операция осуществляется нерадикально, без необходимой регионарной лимфодиссекции. Конечно, нефрэктомия по сравнению с резекцией почки технически проще, требует меньше операционного времени и сопровождается меньшей кровопотерей. Поэтому во многих онкологических клиниках практикуется такой порочный подход. В то же время риск появления отдаленных гематогенных и лимфогенных метастазов у пациента существенно выше, чем риск локального реци-
дива (в резецированной почке). Таким образом, операцию резекции почки можно считать оправданной с точки зрения онкологического радикализма.
Удаление единственной почки и перевод пациента в ренопривное состояние, помимо несомненного ухудшения качества жизни, инвалидизации и зависимости от диализного центра, также менее безопасны с точки зрения прогрессирования рака, что связано с постоянной гепаринизацией и субуремией на программном гемодиализе. Кроме того, уремия у таких пациентов развивается по типу острой почечной недостаточности, в отличие от пациентов, длительное время страдающих хроническими заболеваниями почек, и ввод в программный гемодиализ они переносят более тяжело. Нельзя не упомянуть и об материальных расходах на программный гемодиализ. Вероятность выполнения в дальнейшем трансплантации почки у таких пациентов низка, а назначение иммуносупрессивных препаратов снижает противоопухолевый иммунитет и повышает риск прогрессирования опухолевого процесса.
Операция резекции почки, в зависимости от размеров опухоли и функции почки, может выполняться как при сохраненном кровотоке, так и с пережатием почечной артерии. В последнем случае тепловая ишемия возможна лишь на короткое время, с обязательным сохранением ретроградного венозного кровотока. При наличии добавочных артерий или раннего деления почечной артерии резекция может выполняться с по-сегментной тепловой ишемией (поэтапное пережатие сегментарных артерий). Холодовая ишемия (как с хо-лодовой перфузией, так и без нее) позволяет выполнять резекцию почки достаточно долгое время с минимальным риском повреждения паренхимы. Время хо-лодовой ишемии до 20—30 минут считается допустимым и практически не приводит к повышению показателей креатинина крови в послеоперационном периоде. Этот метод прост и доступен: почка обкладывается ледяной крошкой. Для профилактики развития острого канальцевого некроза в момент ишемии пережатие почечной артерии необходимо осуществлять при заполненных почечных канальцах. С этой целью за 15—20 минут до перекрытия кровотока внутривенно вводится 200 мл маннита, 40—60 мг лазикса. Ответственным этапом операции является гемостаз ложа удаленной опухоли. Современные дополнительные методы гемостаза, такие как электрокоагуляция, применение гемоста-тических салфеток, аргоно-лазерной коагуляции, гемо-статического клея, а также современные шовные материалы позволяют выполнить операцию с минимальной кровопотерей. При небольших опухолях и наличии четко выраженной псевдокапсулы у опухоли выполнение резекции почки с частичным вылущиванием опухоли (энуклеорезекция) при меньшей травматичности и кро-вопотере по результатам сопоставимо с типичной ре-
зекцией. Оптимальным оперативным доступом при резекции почки является люмботомия в 10-м межребе-рье. Такой доступ, несмотря на некоторые технические сложности (риск повреждения париетальной плевры), позволяет отлично визуализировать сосуды почечной ножки, выполнить полноценную лимфодиссекцию, обеспечивает возможность работы на любых отделах почки, исключает контакт с органами брюшной полости в случае таких осложнений, как мочевые свищи и мочевые затеки. Кроме того, он практически исключает возможность развития послеоперационных грыж. При выполнении резекции почки часто неизбежным бывает повреждение элементов чашечно-лоханочной системы. В таких случаях, помимо тщательного ушивания дефекта, чашечно-лоханочная система обязательно должна быть дренирована (установлена нефростома или мочеточниковый внутренний стент). Гемостаз осуществляется как прошиванием отдельных кровоточащих сосудов в ложе опухоли, так и биполярной коагуляцией и П-образными швами на паренхиму почки с захватом капсулы. Хорошего гемостатического эффекта позволяет достичь и тампонирование ложа опухоли лоскутом паранефральной клетчатки на ножке. Некоторые хирурги для этих целей предпочитают использовать лоскут поясничной мышцы на ножке (таким образом выполняется и нефропексия.) При операциях резекции почки рекомендуется восстанавливать целостность фасции Героты над почкой. Это позволяет в случае повторных операций осуществить доступ к почке. Несмотря на тщательное ушивание дефектов чашечно-лоха-ночной системы и ее дренирование, весьма частым осложнением являются мочевые затеки и мочевые свищи. При хорошо дренированной ране они обычно закрываются в течение 1 месяца. Выполнение регионарной лимфодиссекции при резекции почки мы считаем обязательным, так как она позволяет точно стадировать опухолевый процесс, а в случае наличия лимфоген-ных метастазов и улучшить прогноз. Границы стандартной лимфодиссекции при раке левой почки - парааор-тальные, преаортальные и ретроаортальные лимфоузлы от уровня отхождения нижней брыжеечной до верхней брыжеечной артерии. При опухолях правой почки выполняется паракавальная, ретрокавальная лимфо-диссекция, а также удаляются лимфоузлы аортокаваль-ного промежутка. В случае наличия уплотненных и увеличенных лимфоузлов, подозрительных на метастази-рование, границы лимфаденэктомии могут быть расширены от диафрагмы и до бифуркации аорты, в некоторых случаях - по ходу подвздошных сосудов. На наш взгляд, лимфодиссекция при раке почки носит лечебный характер и позволяет улучшить прогноз и снизить риск прогрессирования опухолевого процесса. Наиболее частым осложнением лимфодиссекции является лимфо-рея в послеоперационном периоде, которая иногда может быть весьма обильной и достигать до 1 литра в сутки. Для компенсации потерь белка при этом в большинстве случаев достаточно лишь энтерального питания.
При подготовке к операции резекции почки необходимо полное клиническое обследование больного. Кроме него, в стандартный объем обследования обязательно входит компьютерная томография с максимально подробной информацией о строении почечной ножки, наличии дополнительных сосудов и аномалий положения сосудов, возможности прорастания чашеч-но-лоханочной системы: на операции должно быть как можно меньше неожиданностей. Важно выполнение радиоизотопного исследования костей, компьютерной томографии легких с целью выявления отдаленных метастазов. Выполнение радиоизотопной нефросцинти-графии и пробы Реберга также необходимо, чтобы оценить функцию почки и целесообразность органосохра-няющего лечения. Посев мочи на бактериурию с определением чувствительности к антибиотикам имеет первостепенное значение для ведения пациента в послеоперационном периоде.
Лапароскопическая резекция, все чаще выполняемая при раке почки, в случае рака единственной почки остается лишь методом выбора. Безусловно, такая операция менее травматична, сопровождается меньшей кровопотерей, ранний послеоперационный период протекает без выраженного болевого синдрома, однако время ишемии при лапароскопической резекции существенно выше, исключена возможность осуществить противоишемическую холодовую защиту. Таким образом, возрастает риск потери единственной функционирующей почки. Золотым стандартом в лечении рака единственной почки все еще является открытая резекция.
Применение методик радиочастотной абляции, кри-оабляции, ультразвуковой абляции и подобных мало-инвазивных методик сопровождается рядом минусов: отсутствие визуализации границ абляции, отсутствие морфологического подтверждения диагноза и эффективности лечения, возможность повреждения здоровой паренхимы. Однако у престарелых, ослабленных пациентов с высоким риском операции и множественными небольшими, поверхностно расположенными, опухолями эти методики могут быть методом выбора.
В ряде случаев (большие размеры опухоли или мультифокальный рост, поражение элементов лоханки или сосудистой ножки) единственно возможным методом органосохраняющего лечения является экстракорпоральная резекция почки. Операция выполняется в 3 этапа. Первым этапом является радикальная нефрэк-томия, выполняемая с удалением почки в пределах фасции Героты, регионарной лимфаденэктомией. Особенность операции в том, что, как и при родственном органном донорстве, вена и артерия пересекаются в последнюю очередь вместе с удалением препарата. После этого почка помещается в ледяную ванну и выполняется ее перфузия консервирующим раствором (кустоди-ол, Евро-Коллинз). Далее выполняется удаление опухоли в пределах здоровых тканей. Несмотря на всю сложность этой операции, она обладает рядом несомненных
При раке единственной функционирующей почки всегда необходимо стремиться к максимальному сохранению функционирующей почечной паренхимы.
Золотым стандартом лечения является открытая резекция почки.
Лапароскопическая резекция почки, в том числе и применение аблятивных методик являются методом выбора у пациентов с высоким риском операции.
В некоторых случаях экстракорпоральная резекция почки является единственно возможным методом органосохраняющего лечения.
1. Аляев Ю. Г., Крапивин А. А. Резекция почки при раке. — М., Медицина, 2001. — С. 42—51.
2. Akcetin Z., Zugor V., Elsasser D. // Anticancer Res. — 2005. — Vol. 25 (3A). — P.1629—1632.
3. Clark P. E., Schover L. R., Uzzo R. G., et al. // Urology. — 2001. — Vol. 57 (2). — P. 252—256.
4. Desai M. M., Gill I. S., Kaouk J. H., et al. // Urology. — 2003. — Vol. 61. — P. 99—104.
5. Duvdevani M., Laufer M., Kastin A, et al. // J Urol. —
2005. — Vol. 173 (2). — P. 385—387.
6. Frank I., Blute M. L., Cheville J. C., et al. // J Urol. —
2003. — Vol. 170 (6 Pt 1). — P. 2217—2220.
7. Jeschke K., Peschel R., Wakonig L., et al. // 2001. — Vol. 58. — P. 688—692.
8. Kubinski D. J., Clark P. E., Assimos D. G., Hall M. C. // Urology. — 2004. — Vol. 64 (1). — P. 31—34.
9. Lau W. K., Blute M. L., Weaver A. L., et al. // Mayo Clin Proc. — 2000. — Vol. 75 (12). — P. 1236—1242.
10. Leibovich B. C., Blute M. L., Cheville J. C. // J Urol. —
2004. — Vol. 171 (3). — P. 1066—1070.
11. Li Q. L., Guan H. W., Zhang Q. P. // Eur Urol. —
2003. — Vol. 44 (4). — P. 448—451.
12. Meng M. V, Freise C. E., Stoller M. L. // J Urol. —
2004. — Vol. 172 (2). — P. 461—464.
13. Moinzadeh A., Gill A. M., Finelli A., et al. // J Urol. —
2006. — Vol. 175. — P. 459—462.
14. Novick A. C. // Br J Urol. — Vol. 1998. — Vol. 82. — P. 321—324.
15. Patard J. J., Shvarts O., Lam J. S. // J Urol 2004. — Vol. 171 (6 Pt 1). — P 2181—2185, quiz 2435.
16. Piper N. Y., Bishoff J. T., Magee C. // Urology. — 2001. — Vol. 58 (6). — P. 849—852.
17. Ramani A. P., Desai M. M., Steinberg A. P. // J Urol. —
2005. — P. 173 (1). — P. 42—47.
18. Rasweiler J., Abbou C., Janetschek G., et al. // Urol Clin North Am. — 2000. — Vol. 27. — P. 721—736.
19. Thompson R. H., Leibovich B. C., Lohse C. M. // J Urol. — 2005. — Vol. 174 (3). — P. 855—858.
20. Timsit M. O., Bazin J. P., Thiounn N., et al. // Urology. — 2006. — Vol. 67 (5). — P. 923—926. Epub
21. Uzzo R. G., Novick A. C. // J Urol. — 2001. — Vol. 166 (1). — Vol. 6—18.
22. Van Poppel H., Da Pozzo L., Albrecht W., et al. // Eur Urol. — 2006. — Nov. [Epub ahead of print].

В большинстве случаев рак почки выявляется на последних стадиях, поэтому показатель пятилетней выживаемости невысокий и составляет примерно 59,7%.
Прогнозы выживаемости при раке почки
Злокачественные новообразования представляют серьезную опасность для пациентов, так как очень часто диагностируются на последних стадиях, при которых невозможно провести полноценное лечение. Прогнозы при раке почки без эффективного лечения крайне неблагоприятны: без оперативного вмешательства пациенты живут примерно год (в редких случаях 2 года).
Основным показателем эффективности терапии является пятилетняя выживаемость, этот показатель зависит от множества факторов, в первую очередь, от стадии, на которой выявлена патология, именно она определяет комплекс терапевтических процедур. Хотя основное лечение рака почки – удаление очага поражения и метастазов.
На прогнозы выживаемости также влияет возраст больных. Конечно, рак почки преимущественно развивается в 50-60 лет, но описаны случаи его формирования и в более раннем возрасте. Согласно статистических данных, показатели выживаемости у пожилых пациентов ниже, чем у молодых: в течение года после постановки диагноза показатель у лиц до 40 лет равен 78%, у пожилых - 55%. Метастазы оказывают негативное влияние на течение процессов и приводят к ухудшению прогнозов: в 40 лет годичная выживаемость равна 28%, пятилетняя - 4%, в пожилом возрасте показатели составляют 8% и 1% соответственно.
Прогнозы выживаемости и методы лечения 1 стадии рака почки
1 стадия рака почки характеризуется небольшим по размерам очагом поражения, который не распространяется за пределы органа. Часто опухоль не больше 2,5 см в диаметре, не выходит за края почки, поэтому ее невозможно пропальпировать. Проблема этого этапа – трудность диагностики и бессимптомное течение. Очень часто болезнь выявляют совершенно случайно при проведении медицинских осмотров либо обращения по поводу другой патологии. Прогноз выживаемости при раке почки на 1 стадии максимально возможный – 80-90%. Согласно мировой статистике, прогнозы пятилетней выживаемости равны 81%.
Положительного эффекта от лечения на этой стадии можно добиться путем удаления очага поражения, как правило, выполняют частичную резекцию почки (если опухоль не больше 4 см.) или же тотальное ее удаление. Вид операции определяется в индивидуальном порядке и зависит от функциональных возможностей второй почки. Химиолучевую терапию не применяют, так как эффект от нее незначителен, но она вызывает появление многочисленных побочных эффектов. На прогнозы после удаления почки оказывают влияние общее состояние пациента, а также сопутствующие заболевания, в частности, сахарный диабет и гипертония.
Прогнозы выживаемости и методы лечения 2 стадии рака почки
2 стадия рака почки характеризуется появлением клинических признаков, а точнее, триадой симптомов (в 20% случаев): кровь в моче (гематурия), боль в области пораженной почки и выявление опухоли с помощью пальпации. Также пациент жалуется на негативные общие симптомы: увеличение температуры тела до 38 градусов, слабость, усталость и т.п.
Прогнозы выживаемости при раке почки 2 стадии равны 70%. По данным мировой статистики, показатель достигает 74%. На этом этапе опухоль распространяется на ткани почки, но не выходит за ее пределы и не поражает лимфатические узлы. Основной метод лечения – радикальная нефрэктомия, рекомендуется также удалить регионарные лимфоузлы с целью предупреждения развития рецидивов. Резекция (органосохраняющая операция) выполняется строго по показаниям: когда есть двустороннее поражение или развивается рак единственной почки.
Прогноз выживаемости и методы лечения 3 стадии рака почки
3 стадия рака почки связана со значительным увеличением новообразования, его распространением по тканям почки, проникновением в лимфатические и кровеносные сосуды, а также формированием регионарных метастазов. По данным статистики, у 25% пациентов на этом этапе диагностируют метастазы, которые значительно снижают продолжительность жизни больных.
Прогнозы при раке почки после удаления органа неутешительны и составляют 50%. По данным мировой статистики, пятилетняя выживаемость равна 53%. На этом этапе проводят не только удаление пораженной почки, но и лимфоаденэктомию, резекцию стенки полой вены, эмболизацию почечных артерий. Химиолучевая терапия не всегда дает положительные результаты, так как невозможно на 100% уничтожить все раковые клетки, поэтому она редко назначается.
Прогноз выживаемости и методы терапии 4 стадии рака почки
Прогнозы при раке почки 4 стадии неблагоприятны, так как новообразование распространяется на окружающие ткани, дает множественные метастазы в отдаленные органы (чаще всего в легкие, печень, кишечник). Только 8% пациентов могут прожить в течение 5 лет после постановки диагноза.
Некоторым пациентам проводят нефрэктомию, удаление лимфоузлов и метастазов. Но многие больные неоперабельные, поэтому им проводят паллиативное лечение, направленное на поддержание общего состояния и устранение симптомов. Химиолучевая терапия не вызывает увеличение продолжительности жизни, более выраженного эффекта можно добиться при помощи таргетной терапии.
Это современный метод лечения, который успешно практикуется во многих клиниках, он направлен на прямое воздействие на рецепторы опухоли с целью подавления ее роста и размножения клеток. Но метод можно использовать не более 2 лет, так как после этого срока развивается устойчивость к лекарственным препаратам.
Большое значение имеет иммунотерапия: пациентам назначают альфа-интерферон (эффективен в 15% случаев), интерлейкин (в 5%) и комбинацию этих препаратов (длительная ремиссия развивается в 18%). Часто проводят сочетанное лечение иммунопрепаратами и химическими средствами, при этом можно добиться положительных результатов в 19% случаев.
Удельный вес пациентов на различных стадиях от первично выявленных случаев

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
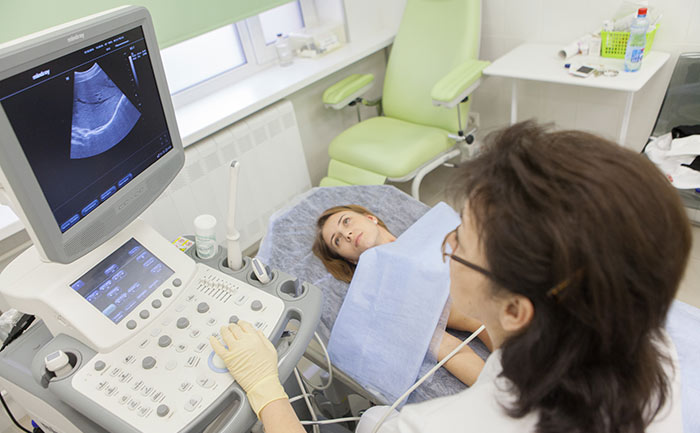
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Читайте также:

