Рак мозга и спинномозговая жидкость
Первые признаки опухоли головного мозга легко спутать с симптомами других, менее опасных заболеваний. Поэтому и пропустить начало развития онкологии мозга очень легко. Рассказываем, как этого не допустить.

В России ежегодно выявляют около 34 000 случаев опухоли головного мозга. Как и прочие заболевания, оно молодеет. Дело в том, что первые признаки опухоли головного мозга напоминают усталость, депрессию и тревожные расстройства. А при жалобах на головную боль, бессонницу и потерю внимания обычно советуют взять отпуск, а не сделать МРТ, особенно в молодом возрасте. Именно поэтому так легко пропустить начало болезни.
Первые симптомы новообразований
Первые признаки болезни не дают чёткой картины — очень уж сильно они схожи с симптомами многих других заболеваний:
- тошнота. Она будет присутствовать независимо от того, когда вы последний раз принимали пищу. И, в отличие от отравления, самочувствие после рвоты не улучшится;
- сильная головная боль, усиливающаяся при движении и ослабевающая в вертикальном положении;
- судороги и эпилептические припадки;
- нарушение внимания и ослабление памяти.
О наличии опухоли говорит совокупность этих симптомов. Конечно, есть вероятность, что они появятся по другим причинам независимо друг от друга, но встречается такое достаточно редко.
Именно на этой стадии вылечить опухоль проще всего. Но, к сожалению, редко кто принимает подобные симптомы всерьёз.
Первые общемозговые симптомы опухоли
Когда наступает вторая стадия развития заболевания, возбуждаются мозговые оболочки и повышается внутричерепное давление. В результате наступают общемозговые изменения.
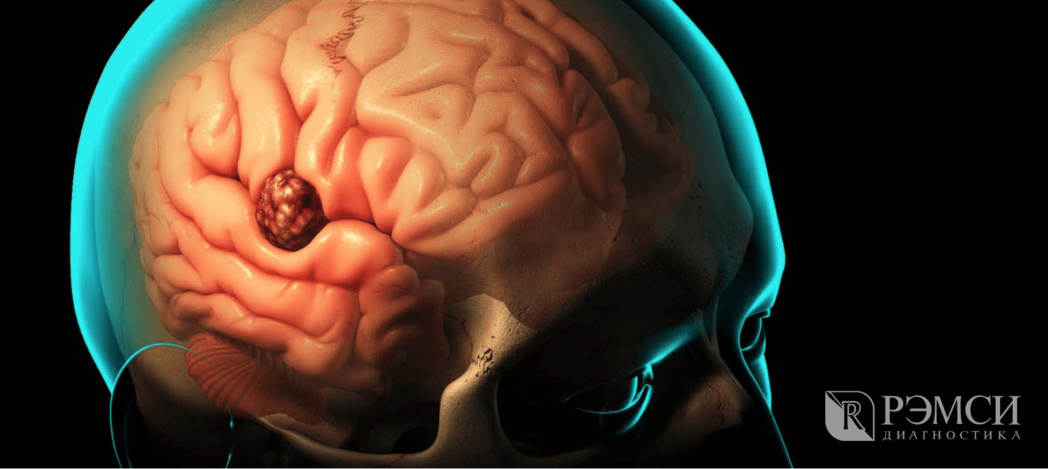
Опухоль давит на мозг, влияя на его работу.
В это время лечение ещё успешно, но проходит дольше и сложнее. Симптомы второй стадии уже не так легко спутать с симптомами других болезней:
- теряется чувствительность на отдельных участках тела;
- случаются внезапные головокружения;
- ослабевают мышцы, чаще на одной стороне тела;
- наваливается сильная усталость и сонливость;
- двоится в глазах.
Вместе с тем, общее самочувствие портиться, продолжается утренняя тошнота. Всё это проявляется у больного независимо от того, в какой части мозга находится новообразование.
Однако, спутать симптомы всё-таки можно — они примерно такие же, как и при эпилепсии, нейропатии или гипотонии. Так что если вы обнаружили у себя эти симптомы, не спешите впадать в панику. Но к врачу обязательно сходите — неизвестность ещё никому не шла на пользу. Да и с такими симптомами не стоит шутить.
Очаговые признаки опухолей на ранних стадиях
Если общемозговые симптомы проявляются из-за поражения всего головного мозга и влияют на самочувствие всего организма, то очаговые зависят от участка поражения. Каждый отдел мозга отвечает за свои функции. В зависимости от местонахождения опухоли поражаются различные отделы. А значит и симптомы болезни могут быть разными:
- нарушение чувствительности и онемение отдельных участков тела;
- частичная или полная потерей слуха или зрения;
- ухудшение памяти, спутанность сознания;
- изменение интеллекта и самосознания;
- спутанность речи;
- нарушение гормонального фона;
- частая смена настроения;
- галлюцинации, раздражительность и агрессия.
Симптомы могут подказать, в какой части мозга располагается опухоль. Так, параличи и судороги характерны для поражения лобных долей, потеря зрения и галлюцинации — затылочных. Поражённый мозжечок приведёт к расстройству мелкой моторики и координации, а опухоль в височной доле приведёт к утрате слуха, потере памяти и эпилепсии.
Диагностика при подозрении на опухоль головного мозга
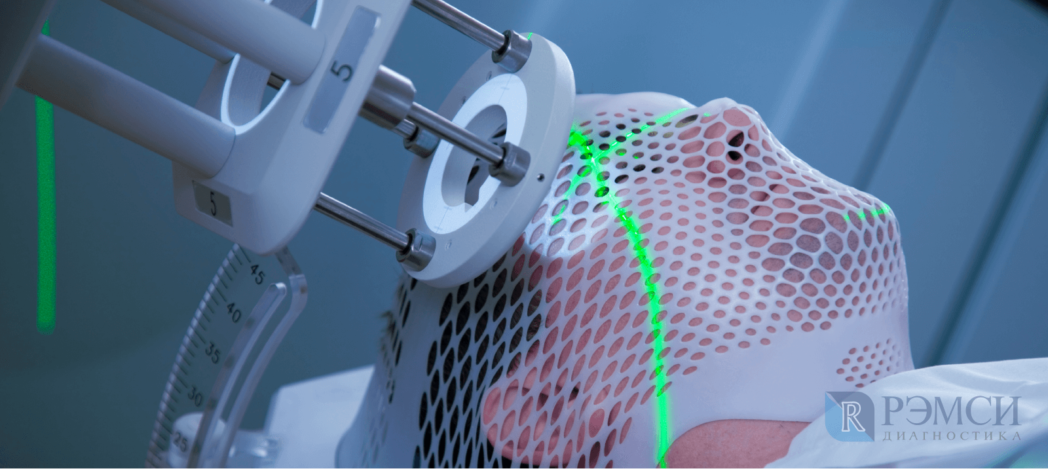
На наличие опухоли могут косвенно указывать даже общий или биохимический анализ крови. Однако, если есть подозрения на новообразование, назначают более точные анализы и исследования:
- электроэнцефалография покажет наличие опухолей и очагов судорожной активности коры мозга;
- МРТ головного мозга покажет очаги воспаления, состояние сосудов и самые мелкие структурные изменения головного мозга;
- КТ головного мозга, особенно с применением контрастной жидкости, поможет определить границы поражения;
- анализ ликвора — жидкости из желудочков мозга — покажет количество белка, состав клеток и кислотность;
- исследование спинномозговой жидкости на наличие раковых клеток;
- биопсия опухоли поможет понять, доброкачественное это или злокачественное новообразование.
Когда бить тревогу?
Так как первые признаки опухоли головного мозга могут встречаться даже для относительно здоровых людей, следует отнестись к ним разумно: не игнорировать, но и не паниковать раньше времени. К врачу следует обратиться в любом случае, но особенно важно это сделать, если у вас:
- есть все ранние симптомы новообразования (усталость, головная боль и т. д.);
- была черепно-мозговая травма или инсульт;
- отягощённая наследственность: некоторые родственники страдали от онкологических заболеваний.
В ходе осмотра, любой врач может направить вас к неврологу, заподозрив опухоль по косвенным признакам. Офтальмолог, проверяя внутричерепное давление, а эндокринолог — после анализа крови на гормоны. Внимательный врач обратит внимание даже на речь и координацию. Не игнорируйте такие советы: лучше посетить невролога и убедиться, что вы здоровы, чем пропустить развитие заболевания.
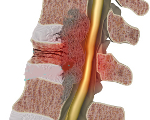
Злокачественные опухоли спинного мозга – новообразования различного происхождения, расположенные в области спинномозгового канала. Развитие опухолей сопровождается прогрессирующим волнообразным нарастанием клинических симптомов, обусловленных сдавлением нервной ткани. Возникают боли, нарушения чувствительности и двигательных функций и расстройства деятельности тазовых органов. Диагноз устанавливается на основании симптомов, данных осмотра, результатов МРТ, рентгенографии, спинномозговой пункции и других исследований. Лечение хирургическое с последующей лучевой терапией.
- Общие симптомы злокачественных опухолей спинного мозга
- Очаговые симптомы злокачественных опухолей спинного мозга
- Диагностика злокачественных опухолей спинного мозга
- Лечение и прогноз при злокачественных опухолях спинного мозга
- Цены на лечение
Общие сведения
Злокачественные опухоли спинного мозга – разнородная группа новообразований, исходящих из собственного вещества, оболочек или корешков спинного мозга. Отличаются от доброкачественных опухолей той же локализации агрессивным ростом и быстрым прогрессированием. Не образуют отдаленных метастазов, диссеминирование происходит по ликворным пространствам. Встречаются в 9 раз реже новообразований головного мозга. Могут возникать в любом возрасте, но обычно диагностируются у пациентов 30-55 лет. У мужчин вероятность развития злокачественной опухоли спинного мозга немного выше, чем у женщин. Клиническая симптоматика определяется уровнем поражения, отношением новообразования к веществу и оболочкам мозга и его прилеганием к той или иной поверхности спинного мозга. Лечение осуществляют специалисты в сфере онкологии, неврологии и нейрохирургии.
Причины возникновения данной патологии окончательно не выяснены. В числе возможных факторов риска онкологи указывают повышенный уровень радиационного излучения, неблагоприятную экологическую обстановку, контакт с некоторыми токсическими химическими веществами, травматические повреждения и наследственную предрасположенность. В зависимости от локализации первичного процесса выделяют первичные (происходящие из мозгового вещества и окружающих тканей) и вторичные (возникшие в результате отдаленного метастазирования) злокачественные опухоли спинного мозга.
С учетом происхождения различают интрамедуллярные опухоли, образовавшиеся из вещества мозга, и экстрамедуллярные, развившиеся из корешков или оболочек. Интрамедуллярные новообразования локализуются внутри спинного мозга, экстрамедуллярные – за его пределами. Экстрамедуллярные опухоли делятся на субдуральные (расположенные под мозговой оболочкой) и эпидуральные (локализующиеся над мозговой оболочкой).
Большинство злокачественных опухолей спинного мозга метастатические. Чаще всего метастазирует рак молочной железы, рак легких и лимфома. Происхождение первичных новообразований может различаться. Патологически пролиферирующие и мутирующие клетки соединительной ткани (сухожилий, связок и твердых структур) дают начало экстрадуральным саркомам, клетки мозговой оболочки – интрадуральным менингиомам, клетки нервных корешков – интрадуральным нейрофибромам, нейроглиальные клетки – интрамедуллярным астроцитомам, клетки выстилки спинномозгового канала – эпиндиомам. Большинство перечисленных новообразований могут быть как доброкачественными, так и злокачественными.
Клиническая симптоматика злокачественных опухолей спинного мозга обусловлена сдавлением нервных тканей. На начальных этапах возникают явления парабиоза (временное прекращение функционирования нервных клеток при сохранении их структурной целостности). При прогрессировании процесса структура клеток все больше нарушается, обратимые изменения сменяются необратимыми. Нервные волокна, расположенные на уровне новообразования и ниже опухоли, подвергаются валлеровской дегенерации. Поражение нервных клеток усугубляется из-за сдавления сосудов и расстройств местного кровообращения.

Общие симптомы злокачественных опухолей спинного мозга
При всех новообразованиях наблюдается нарастающее волнообразное нарушение функций спинного мозга. Первым признаком заболевания обычно является боль в зоне поражения. На начальных стадиях боль непостоянная, провоцируется резкими движениями (поворотами, наклонами), кашлем или натуживанием. По мере прогрессирования злокачественной опухоли спинного мозга интенсивность болевого синдрома нарастает, боли становятся разлитыми, постоянными.
Нарушения чувствительности вначале проявляются гиперестезией, потом – гипестезией, а в последующем – анестезией. Иногда сначала появляются расстройства чувствительности и двигательных функций, а затем к этим симптомам присоединяется болевой синдром. Характер нарушений проводимости зависит от вида злокачественной опухоли спинного мозга. При интрамедуллярных новообразованиях выявляются двухсторонние расстройства проводимости, проявляющиеся в виде центрального парапареза либо тетрапареза. Больной чувствует слабость в конечностях, быстро устает при ходьбе. Возникают нерезко выраженные нарушения функции тазовых органов, постепенно сменяющиеся грубыми тазовыми расстройствами.
Наблюдается угасание тактильной, болевой, проприоцептивной и других видов чувствительности. Со временем наступает полная анестезия. Парез сменяется параличом, сопровождающимся выраженными спастическими явлениями. Быстро формируются контрактуры. Образуются пролежни. При экстрамедуллярных злокачественных опухолях спинного мозга развивается унилатеральный радикулярный синдром, к которому в последующем присоединяются явления компрессионной миелопатии.
Особенности симптоматики определяются расположением новообразования по отношению к поверхностям спинного мозга. При локализации в боковых отделах, особенно – в случае интрамедуллярной опухоли возможно развитие синдрома Броун-Секара (возникновение двигательных расстройств на стороне злокачественной опухоли спинного мозга и нарушений чувствительности – на противоположной). При новообразованиях, расположенных по передней либо задней поверхности спинного мозга, обычно выявляются симметричные неврологические расстройства.
Динамика распространения двигательных нарушений и расстройств чувствительности при интрамедуллярных и экстрамедуллярных злокачественных опухолях спинного мозга также различается. Для экстрамедуллярных новообразований характерны восходящие расстройства (нарушения движений и чувствительности возникают в дистальных отделах конечностей, а затем распространяются проксимально), для интрамедуллярных – нисходящие. При экстрамедуллярных опухолях возможно сохранение чувствительности в зоне промежности, при интрамедуллярных новообразованиях чувствительность в данной области нарушается наравне с другими пораженными зонами.
Специфическим проявлением доброкачественных и злокачественных опухолей спинного мозга является сужение и последующая блокада субарахноидального пространства. Для подтверждения блокады выполняют рентгенконтрастное исследование или люмбальную пункцию с ликвородинамическими пробами. Клинические данные подтверждаются результатами исследования ликвора. Выявляется клеточно-белковая диссоциация. Гиперпротеинархия прямо пропорциональна степени блокады. Возможна зеленовато-желтая окраска ликвора.
Очаговые симптомы злокачественных опухолей спинного мозга
Очаговая симптоматика определяется локализацией новообразования. При опухолях в области верхних шейных позвонков развивается спастическая тетраплегия. Пациентов беспокоят боли в шее и надплечьях. При новообразованиях на уровне нижних шейных и первого грудного позвонка выявляется вялый паралич верхних конечностей и спастический – нижних. Тазовые расстройства обычно появляются на поздних стадиях. Для злокачественных опухолей спинного мозга, расположенных в грудном отделе, характерны опоясывающие боли, спастический паралич нижних конечностей, недержание мочи и кала.
При опухолях в поясничном отделе наблюдаются параличи (обычно вялые, реже спастические) и ранние расстройства функции тазовых органов. Новообразования в области крестца проявляются болями по задней поверхности конечностей, параличами мышц-сгибателей, грубыми тазовыми расстройствами и ранними обширными пролежнями в зоне крестца. Опухоли конского хвоста сопровождаются выраженными болями в ногах, ранней утратой рефлексов, поздним развитием параличей, задержкой мочеиспускания и частыми пролежнями. Характер нарушений чувствительности во всех случаях соответствует уровню поражения.
Диагностика злокачественных опухолей спинного мозга
Диагноз устанавливается с учетом жалоб и анамнеза заболевания, данных общего и неврологического осмотра и результатов инструментальных исследований. Классической диагностической методикой является рентгенография позвоночника, однако этот метод недостаточно информативен на ранних стадиях болезни, поскольку не позволяет выявлять изменения мягких тканей. В запущенных стадиях на рентгенограммах определяется разрушение или смещение позвонков.
Более достоверные результаты позволяет получить люмбальная пункция со специальными пробами и последующим исследованием цереброспинальной жидкости. При положительной пробе Квекенштедта давление ликвора во время надавливания на яремные вены не изменяется. При расположении злокачественной опухоли спинного мозга в зоне пункции ликвор не вытекает. Возникает боль, вызванная раздражением новообразования пункционной иглой. Исследование ликвора подтверждает увеличение количества белка. Опухолевые клетки в спинномозговой жидкости обнаруживаются очень редко.
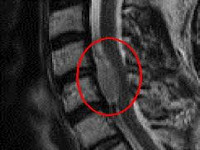
Наиболее информативным методом исследования является МРТ позвоночника, позволяющая оценить локализацию и размер злокачественной опухоли спинного мозга, ее отношение к различным мягкотканным и костным структурам. При недоступности МРТ пациента направляют на контрастную миелографию, при помощи которой можно определить тип (экстрамедуллярная или интрамедуллярная) и уровень расположения опухоли. Пневмомиелографию и изотопную миелографию в настоящее время почти не применяют из-за высокого риска развития осложнений. Диагноз подтверждают на основании результатов гистологического исследования образцов новообразования, полученных во время хирургического вмешательства.
Лечение и прогноз при злокачественных опухолях спинного мозга
Лечение злокачественных опухолей спинного мозга представляет собой крайне сложную задачу. Радикальные операции при опухолях спинного мозга в большинстве случаев невозможны из-за прорастания окружающих тканей. Тактику лечения определяют с учетом клинических проявлений. Пациентам назначают лучевую терапию и химиотерапию. При нерезко выраженной компрессии применяют кортикостероидные препараты, способствующие уменьшению воспалительных реакций и снижению давления на нервную ткань.
При грубом сдавлении спинного мозга осуществляют хирургическую декомпрессию путем частичного удаления интрамедуллярной опухоли либо иссечения экстрамедуллярного новообразования. При интенсивных болях проводят операции по перерезке спинально-таламического пути либо нервного корешка. Прогноз при злокачественных опухолях спинного мозга неблагоприятный. Полное выздоровление в большинстве случаев невозможно. Лечение носит паллиативный характер, направлено на уменьшение симптомов и улучшение качества жизни больных. Продолжительность жизни определяется видом и степенью злокачественности опухоли, эффективностью химиотерапии и лучевой терапии.
Отек спинного мозга, как и любые разновидности отечности это излишнее скопление жидкости, однако в данном случае страдает довольно важная часть тела. Проблема касается не только тканей (клеток), но и межклеточного пространства. Если игнорировать лечение, то это может угрожать вам не одним осложнением, нарушенный иммунитет и кровообращение, двигательная дисфункция – это лишь часть того чем грозит отек спинного мозга позвоночника.
Классификация образований спинного мозга
В отличия от опухолей головного мозга, новообразования на спинномозговом участке встречаются намного реже. Наиболее часто заболевание поражает жителей, достигших возраста 30-50 лет.
Основные разновидности опухолей спинного мозга:
- интрамедулярные и экстрамедулярные новообразования;
- субдуральные и эпидуральные опухоли твердой оболочки;
- образования шейного, крестцового, поясничного, а также грудного отдела спинного мозга, опухоли также встречаются на корешках костного хвоста;
- некоторые образования различаются по гистологической структуре.
Наиболее распространенными из всех являются невриномы, образующиеся из швановских клеток, расположенных на оболочках корешков спинномозговой ткани.
Строение некоторых опухолей время от времени напоминает форму песочных часов, если образование возникает в районе корешкового канала. Соответствующая симптоматика может проявляться в результате сдавливания спинномозговых тканей образованием в позвоночном канале.
Также образования делятся на:
- Первичные. В данном случае фрагменты опухоли по происхождению являются результатом преобразования нервных клеток или отдельных элементов мозговых оболочек.
- Вторичные. В таких случаях образование размещается в районе спинного мозга, и представляет собой по сути метастатический процесс, что подразумевает наличие опухоли в другом месте.
Интрамедуллярные опухоли спинного мозга развиваются внутри самого позвоночника. Образования формируются из непосредственно из спинномозговой ткани, расположенной в районе корешков и оболочек, а также из некоторых фрагментов костных стенок внутри канала позвоночника.
В некоторых случаях образования могут врастать в каналы, проходя через отверстия между отдельными позвонками.
Следует отметить, что только 15-20% всех опухолей, образованных внутри позвоночного канала, формируются конкретно из спинномозговых тканей.
Таким образом образования могут развиваться внутри канала спинномозговой оболочки, а также за его пределами и, соответственно, классифицироваться, как интрадуральные и экстрадуральные.
Интрадуральные образования делятся на внемозговые (экстрамедуллярные, сформированные в паутинной оболочке), а также внутримозговые (интрамедуллярные, произрастающие из глиомы).
Интрадурально локализованные образования могут иметь воспалительное происхождение, например, в результате перенесения такой болезни, как менингит. Их еще называют арахноидальными кистами. Образования, определяемые, как туберкулома или даже гумма, имеют экстрадуральный характер.
Любое внутрипозвоночное образование со временем увеличивается в размерах и оказывает давление на все содержимое спинномозгового канала.
Эксцентрически расположенные интрамедуллярные образования прежде всего оказывают давление на элементы, размещенные возле спинномозговых тканей. По этой причине возникает нарушение кровообращения, а также нормального течения спинномозговой жидкости.
Интрамедуллярные образования способствуют нарушению функциональности самого спинного мозга.
Весь фрагмент спинного мозга, расположенный ниже сдавливающего образования, функционирует с нарушением кровообращения, а также ликвообращения.
В наиболее податливых сосудах сдавливается и застаивается кровь, при этом существенно увеличивается показатель внутривенного давления.
В спинномозговую жидкость в избыточном количестве поступают эритроциты и белковая жидкость. В результате чрезмерного количества вышеупомянутых кровяных телец меняется расцветка спинномозговой жидкости, что в медицинской практике определяется, как ксантохромия.
Описание
Отек спинного мозга имеет несколько форм развития, которые разделяются в зависимости от первопричины недуга. Стоит сразу сказать, что такая проблема является лишь следствием других патологических болезней, а не самостоятельным заболеванием. Если рассматривать отёк спинного мозга позвоночника что это такое, то можно выделить 3 основных группы, которые отличаются по своей природе:
- Цитотоксический отек спинного мозга. Чаще всего данная проблема наблюдается после различных физических травм позвоночника. Нарушается процесс притока кислорода и крови, гипоксия же вызывает ряд химических реакций, из-за которых нарушается обмен веществ в межпозвоночной области. Начинает скапливаться натрий (который, как известно, обладает сильнейшей функцией накопления жидкости). Если игнорировать данную проблему, то со временем начнут погибать астроциты, вызывая дисфункцию и деструкцию нейронов. Несмотря на это, своевременное лечение имеет огромную эффективность и уже спустя 6-8ч будет восстановлено кровообращение, а сама опухлость полностью спадет,
- Интерстициальный отек спинного мозга. При таких опухолях виной всему является наличие у больного гидроцефалии. Спинномозговая жидкость начинает скапливаться, кроме этого, повышается церебральное (внутричерепное) давление,
- Вазогенный отек спинного мозга. Проявляется при нарушении целостности гематоэнцефалического барьера (ГЭБ). Он служит перегородкой между кровью и нервной тканью, чем препятствует попаданию в мозг не только клеток самой крови, но и крупных, полярных молекул. В процессе сбивается осмотическое давление, из-за чего и нарушается нормальная работа ГЭБ теперь он пропускает ионы, а в межклеточном пространстве начинает скапливаться жидкость. Скорость данного процесса прямо пропорционально зависит от артериального давления (больше давление быстрее накаливается жидкость). В этом случае отек спинного мозга позвоночника последствия несет куда более серьезные это новообразования и микроэмболия сосудов.
Кроме этого, существует некоторая классификация и в зависимости от того, какая причина стала поводом появления такого отека:
- Травматический,
- Воспалительный,
- Токсический,
- Ишемический,
- Гипертензивный,
- Отек спинного мозга после операции.
Причины возникновения образований
На сегодняшний день выявление причин образования спинномозговых опухолей является недостаточно изученной областью медицины.
Врачам известно, что сама суть процесса формирования опухолевых тканей заключается в послаблении работы иммунной системы, что и обуславливают самые разнообразные негативные факторы внутреннего и наружного действия.
Подобные заболевания всегда развиваются замедленными темпами и незаметно, поэтому пациенты обращаются к докторам уже на прогрессирующих стадиях, когда оказание квалифицированной медицинской помощи может быть безрезультатным.
Если проанализировать образ жизни пациентов, можно определить в качестве причины возникновения рака спинного мозга ранее перенесенную травму, интоксикации, а также различные инфекции, продолжительные расстройства, психологические, а также физические перегрузки, перенесенный стресс.
При этом никакой связи практически не удается установить с началом процесса формирования опухолевых тканей.
На сегодняшний день единственным определенным фактором среды, вызывающим риск образования опухолевых тканей, является радиационное воздействие на человеческий организм.
Поскольку в медицине до сих пор не сформировано четкое определение причин образования опухолевых тканей, можно перечислить только основные провоцирующие факторы:
- наследственность;
- воздействие канцерогенов;
- заболевание Гиппеля-Ландау;
- затруднение циркуляции лимфатической жидкости.
Лечение
Первое, что нужно предпринять в лечении – устранение причины отечности, чтобы снять нагрузку на позвонок. Нужно учесть, что различного рода воздействия и изменения не закончатся на этом.
С помощью специфического лечения можно уменьшить объемы и размеры отека. Для этого используют препараты, которые способны воздействовать на электролитный баланс и нормализовать его. К таким средствам относятся Верошпирон и Бринальдикс. В комплексе с ними применяют фармацевтические препараты, снижающие выработку спинномозговой жидкости, а так же тормозящие диурез. Дабы не получить еще большее осложнение в лечение нежелательно использовать осмотические диуретики, а так же сосудорасширяющие препараты.
Следующие препараты, которые применяют при отеке – вещества, нормализующие состояние клеточных мембран и выступают профилактическими средствами лизосомальных патологий в клетках поврежденного мозга. Обычно в этом случае применяются клюкокортикостероидные лекарства.
Обезболивающие, ноотропные и противовоспалительного действия препараты, которые помогают быстрому снятию отечности и устранению болевых синдромов.
Во время реабилитации врач может выписать курс витаминов и микроэлементов для восстановления утраченного иммунитета, нормализации метаболизма, улучшений кровообращения и обогащения клеток кислородом.
При параличах применяются миорелаксанты по типу Тубокурарина.
Особо сложные и запущенные процессы решаются оперативным путем, когда альтернативные методы медицины бессильны в борьбе за уменьшение отека и восстановление клеток. Во время операции применяется спинальный наркоз.
Особенности клинической картины
Общая клиническая характеристика опухолей в районе спинного мозга представлена только двумя главными видами симптомов. Это могут быть как очаговые симптомы поражения, причиной которых может быть сдавливание или деформация каких-то участков мозговых тканей, а также общемозговые симптомы, развитие которых обусловлено повышением давления.
Каждое образование прогрессирует постепенно. На начальных стадиях полностью сохраняется функциональность спинного мозга. Такое состояние сохраняется до следующего этапа, когда начинают проявляться основные признаки декомпенсации, нарушение кровообращения в проблемной области позвоночника.
У пациента могут возникать локализованные болевые ощущения. Нередко случаются судорожные припадки или нарушения работы рецепторов, ухудшение памяти, галлюцинации, нарушение двигательных функций. При развитии образования до следующей стадии могут возникать ощущения мышечной слабости в конечностях.
На следующем этапе развития проявляется определенная неврологическая симптоматика поражения спинальных образований. Начинают проявляться такие расстройства, как общая слабость или паралич конечностей, изменение чувствительности, нарушение функций мочеполовой системы, а также задержка стула.
Виды опухоли
Сам отек проявляется на фоне не только какого-то недуга. Если быть конкретным на фоне появления опухоли, которые бывают нескольких видов:
- Менингиомы. Образуется из самой оболочки спинного мозга,
- Шваннома. Формируется из нервных окончаний.
Злокачественные же новообразования чаще всего являются следствием мутации глиальных клеток астроцитов, микроглий и олигодендроглиоцитов. Довольно редко мутировать начинает соединительная ткань. При разрастании такая опухоль рано или поздно начнет сдавливать нервные корешки, что и вызывает основные симптомы.
Постановка диагноза
Диагностика опухолей спинного мозга проводится такими способами:
- Неврологические исследования представляют собой процедуру осмотра пациента и проверку всех его рефлексов и проверки на устойчивость человека в положении стоя.
- Рентген позволяет определить деформацию или смещение позвонков. Чтобы диагностировать образование в районе спинного мозга нередко используются процедура миелографии, суть которой заключается во введении специального вещества в спинномозговое подпаутинное пространство в процессе выполнения рентгеновских снимков.
- Томография с применением цифровой техники, а также магнитно-резонансных устройств сегодня считается наиболее современной методикой проведения диагностики подобных заболеваний. Специальная аппаратура осуществляет послойную рентгенографию с последующей цифровой обработкой.
Диагностика болезни
Симптомы опухоли шейного отдела спинного мозга во многом схожи с поражением других его частей, но тактика лечения всегда подбирается индивидуально. Для этого следует пройти обследование, которое предполагает такие исследования:
- Сбор анамнеза. Специалист должен выяснить, когда появились первые симптомы, чем характеризуется клиническая картина.
- Исследование структуры хромосом. При онкологическом поражении клеток изменяется их ДНК.
- Рентгенография. Делается она в двух проекциях. Благодаря такому исследованию можно обнаружить расширение позвонковых дужек, разрушение костной ткани, ее смещение.
- Миелография. Представленное исследование предусматривает использование водорастворимого контраста.
- Анализ крови на онкомаркеры.
- Ангиография — контрастное определение состояния кровеносных сосудов спинного мозга.
- Неврологическое исследование. Тут проверяется чувствительность частей тела, рефлексы, уровень мышечного тонуса, сенсорная сила.
- КТ или МРТ. Указанные методики дают полную и точную информацию относительно типа и локализации образования, степени поражения позвоночника и спинного мозга.
- Спинномозговая пункция. В ликворе может присутствовать слишком большое количество белка.
- Сцинтиграфия. Она применяется при подозрении на наличие онкологической опухоли. Исследование способно обнаружить ее на ранних стадиях развития.
Диагностика обязательно должна быть дифференциальной. Важно отличить опухоль от межпозвоночной грыжи, врожденных аномалий строения позвоночника, атрофического склероза (не менее опасное заболевание), спинномозгового инсульта.
Хирургия — единственный шанс
Единственный метод, помогающий избавиться от образований в спинном мозге, — это хирургическое вмешательство. Такая процедура имеет 100% эффект для доброкачественных опухолей.
Болевые ощущения могут быть уменьшены, благодаря применению общеукрепляющих и обезболивающих препаратов. Благоприятные результаты всегда достигаются после хирургического вмешательства для решения проблемы доброкачественной опухоли. Результаты данного метода лечения наиболее успешным образом можно определить посредством проведения диагностики.
Методика радикального удаления также используется при злокачественных образованиях. Постоперационная процедура рентгенографии может существенным образом снизить темпы развития опухолевых тканей и послабить некоторые невропатологические симптомы. Показанием к использованию данной методики являются серьезные болевые ощущения.
Прогноз эффективности оперативного вмешательства может быть обусловлен гистологическим характером образования, его локализации и размеров. Своевременное хирургическое вмешательство чаще всего приводит к абсолютному выздоровлению.
Сегментарные изменения
Спинной мозг принято делить на сегменты, каждый из которых берет участие в деятельности конкретных мышц, органов и участков кожи. Связь между пораженными структурами и сегментами известна только врачу и он сможет определить, с чем связаны нарушения в работу определенных мышц или органов.
Анализируя такие изменения можно без труда определить локализацию новообразования. Каждый сегмент спинного мозга оснащен рогами – задними, передними и иногда боковыми.
- Сенсорные нарушения возникают в результате патологии задних рогов. Проблемы могут быть связаны с определением разницы между теплом и холодом, ощущением тактильных действий, утратой болевой реакции;
- Поражение переднего рога приводит с внезапным и неконтролируемым подергиваниям мышц, снижению и полной утрате рефлексов, истощением мышц и потерей тонуса. Если речь идет об опухоли, все эти патологические изменения будут затрагивать только те мышцы и органы, за которые отвечает пораженный сегмент. Если мышечные подергивания локализуются по всему телу, речь идет явно не о новообразовании. Если же деформации имеют локальный характер, вероятность поражения спинного мозга опухолью достаточно высока;
- Вегетативные деформации характерны для сдавливания боковых рогов. Питание тканей ухудшается, изменяется цвет и температура кожного покрова, возникает шелушение и сухость или наоборот чрезмерная потливость. В данном случае тоже стоит относить к опухоли только локальные нарушения. Определенные рока отвечают за особые вегетативные центры, например, новообразование в зоне 8 шейного или первого грудного сегмента приводит к западанию глазного яблока, сужению зрачка и опущению нижнего века. Проблемы с дефекацией и мочеиспусканием возникают при поражении зоны мозгового конуса. Чаще всего речь идет о недержании.
Осложнения и последствия
Даже после консервативного лечения отёка спинного мозга больной должен придерживаться профилактических мероприятий. Особенно важно строго придерживаться всех предписаний и инструкций лечащего специалиста, не пропускать прием препаратов и обязательно своевременно посещать доктора. В противном случае могут возникнуть некоторые последствия. Осложнения развиваются и при запущенных стадиях, попытках самостоятельного лечения.
Чем опасен отёк спинного мозга:
- дисфункциональность иммунной системы;
- сбой в дыхательной системе;
- из-за нарушенного кровообращения могут возникнуть заболевания кровеносной системы и сердца;
- паралич и инвалидизация;
- спинальный шок;
- разрыв позвоночника;
- сдавливание спинного мозга;
- зажим сосудов;
- летальный исход.
Читайте также:

