Рак молочной железы в 29 лет

Как я узнала об этом
Помню, как в день биопсии я смотрела на экран, сжимая ладонь своего парня. Тогда я увидела это уплотнение впервые. Очень длинная игла, несколько заботливых медсестер, перевязка — мне пообещали перезвонить через несколько дней, если все в порядке. Тогда я еще не понимала, что эта игла оставила на мне вечный шрам и навсегда изменила мою жизнь.
Что происходило в моей голове
Вместо звонка я получила письмо с назначением новой консультации. 15 декабря, в разгар предпраздничной суеты, когда я собиралась навестить родственников в Норвегии и разгребала рабочий завал, мне поставили диагноз — агрессивная форма рака молочной железы на ранней стадии. Мне придется сделать операцию, пройти химиотерапию и облучение. Более того — химиотерапия может задеть мою репродуктивную систему, так что мне срочно нужно повысить фертильность. Я была ошарашена. Мне выдали ворох брошюр. Помню, как сжимала руку Марка и надеялась, что он не бросит меня: внезапно я превратилась в ходячее бедствие.
Я не могла сидеть дома и плакать. Страх поглотил бы меня целиком, а от этого никакого толку
Я изменила отношение к болезни и пропустила 10 рабочих дней. Заставляла себя соблюдать привычное расписание. К консультациям относилась словно к деловым встречам, с максимальным хладнокровием. Привычный образ жизни единственное, что помогло мне не сойти с ума.
Начало лечения
Праздники выдались тяжелыми. Я прошла череду анализов, магнитно-резонансных и компьютерных томографий. Мне предложили выбрать между центральным венозным катетером — трубкой, которая будет торчать из плеча 3 месяца, или легкой операцией по вживлению порта — трубки от шеи до правого желудочка сердца. Я выбрала порт, хотя оба варианта не вызывали восторга.
4 января мне удалили опухоль и лимфоузлы из правой подмышечной впадины. Через 2 недели реабилитации началась интенсивная программа подготовки для экстракорпорального оплодотворения. Дважды в день мне ставили уколы, один для подавления цикла, другой для стимуляции выработки яйцеклеток, и брали анализы крови.
Боль была такой, что меня рвало
Так как лимфоузлы удалили, кровь брали только из одной руки. Медики выкачивали кровь из вен на ладонях и в предплечьях. Порой было так больно, что я теряла сознание. Потом пришло время собирать яйцеклетки. Для запуска процесса нужен был еще один укол. Дело было за два дня до начала химиотерапии. Мне стало плохо во время процедуры. Яичники так разбухли, что вывернулись и наполнили живот жидкостью. Боль была такой, что меня рвало. Я провела ночь в отделении экстренной медицинской помощи. К утру мне стало лучше, и я поехала домой отдыхать, чтобы в 7 утра следующего дня снова вернуться в больницу и начать лечение. Я была измотана и напугана, но отчаянно держалась за жизнь.
Химиотерапия и выпадение волос
Химиотерапия отнимала силы, часто я чувствовала себя слабой. Но тяжелее всего пережить выпадение волос. Специалист выписал шампунь, кондиционер и лекарства — их нужно использовать наряду с защитной шапкой, сквозь которую подают жидкий азот во время каждого сеанса химиотерапии, чтобы химикаты не сжигали волосяные луковицы. По ощущениям как засунуть голову в ведро со льдом и сидеть так часами.
Я купила парик и стала надеяться на лучшее. Через 3 недели после первой процедуры волосы начали выпадать. Прядка здесь, прядка там, а потом внезапно выпали все сразу. Я отчетливо помню, как пришла в уютную сайкл-студию и после тренировки приняла душ в безупречно чистой раздевалке. Увидев клок волос в руке, я вскрикнула. Я быстро схватила вещи и ринулась в февральское утро с мокрыми волосами. Утонченные девушки из группы сайклинга остались стоять с раскрытыми ртами.
К маю я потеряла брови, а в июне исчезли некогда густые ресницы
Уроки, которые я извлекла
Я узнала, что наше тело невероятно сильное. Мы можем разумом контролировать самочувствие
Утреннюю пробежку я заменила прогулкой. Один из моих друзей собрал календарь с подарками от друзей со всего мира, чтобы я открывала его до и после каждого сеанса химиотерапии. Я не могу представить себе более продуманного и искусного подарка. Мы не могли отпраздновать день рождения Марка, как я планировала. Вместо этого мы решили отправиться на Калифорнийское побережье, когда закончится мое лечение. В августе мы сели в самолет до Калифорнии с осознанием, что победили рак.
Мое здоровье восстанавливается. Впервые за несколько месяцев мы смогли по-настоящему расслабиться. Однажды вечером, когда мы наблюдали закат на Биг-Суре, Марк сделал мне предложение. После всего, что мы пережили вместе, нет другого человека, с которым я хотела бы разделить жизнь.

Ники Дим (Nicky Deam), редактор The Zoe Report.

Чему меня научила моя болезнь
Внезапное тяжелое заболевание порождает смятение и страх, порой даже отчаяние. Но оно же способно приблизить нас к своей глубинной сути и помогает понять свое предназначение. Светлана, Елена и Валентина придали своей болезни смысл и так обрели силы для ее преодоления. Важный урок жизни.

Как помочь близкому человеку победить болезнь
Как выявить рак молочной железы на ранней стадии и подобрать эффективное лечение

Ирина Суховей редактор сайта 7ya.ru
Почти каждая третья женщина носит в груди зачатки рака, но у большинства они никогда не разовьются в болезнь благодаря работе иммунной системы. Это показало исследование женщин, погибших от других, не онкологических причин, в основном в автокатастрофах. На этой стадии еще неинформативны обследования, и анализы на онкомаркеры тоже ничего не покажут. Как же не упустить момент, когда злокачественное новообразование уже можно обнаружить и победить?
В России в 80% случаях рак молочной железы (РМЖ) выявляется больной самостоятельно, в 10% — при врачебном осмотре, и только в 10% — при маммографии. Хотя в современной ситуации, когда обследования молочной железы — УЗИ и маммография — доступны по ОМС, должно быть наоборот. Однако лишь 20% женщин проходят маммографию по графику. Остальные или не задумываются о своем здоровье, или боятся, что у них что-то найдут.
Если удастся заменить этот иррациональный страх конструктивным поведением, сразу изменится и статистика смертности от рака груди, которая пока в России неутешительная, говорит Татьяна Владимировна Чичканова, врач-маммолог, онколог, рентгенолог клиники К+31:
— Опухоли, обнаруженные на 1-й стадии, успешно лечатся в нашей стране в 98% случаев — так же, как и в США. Но у них на 1-2-й стадии выявляется более 90% РМЖ, а у нас — лишь 68%. Вывод: не страшно услышать диагноз, страшно не узнать о нем вовремя.
Зачем нужна ранняя диагностика
Рак молочной железы развивается медленно. От возникновения мутации, которая вызывает неконтролируемое деление клеток, до того момента, как опухоль достигнет размера 5-10 мм и ее можно будет обнаружить при УЗИ или маммографии, обычно проходит 5-10 лет. Если ежегодно делать исследование, в идеале — у одного и того же врача, чтобы он мог заметить разницу между прошлой маммограммой и нынешней, нет риска, что у вас выявят рак груди на 3-4-й стадии.
Как развивается опухоль
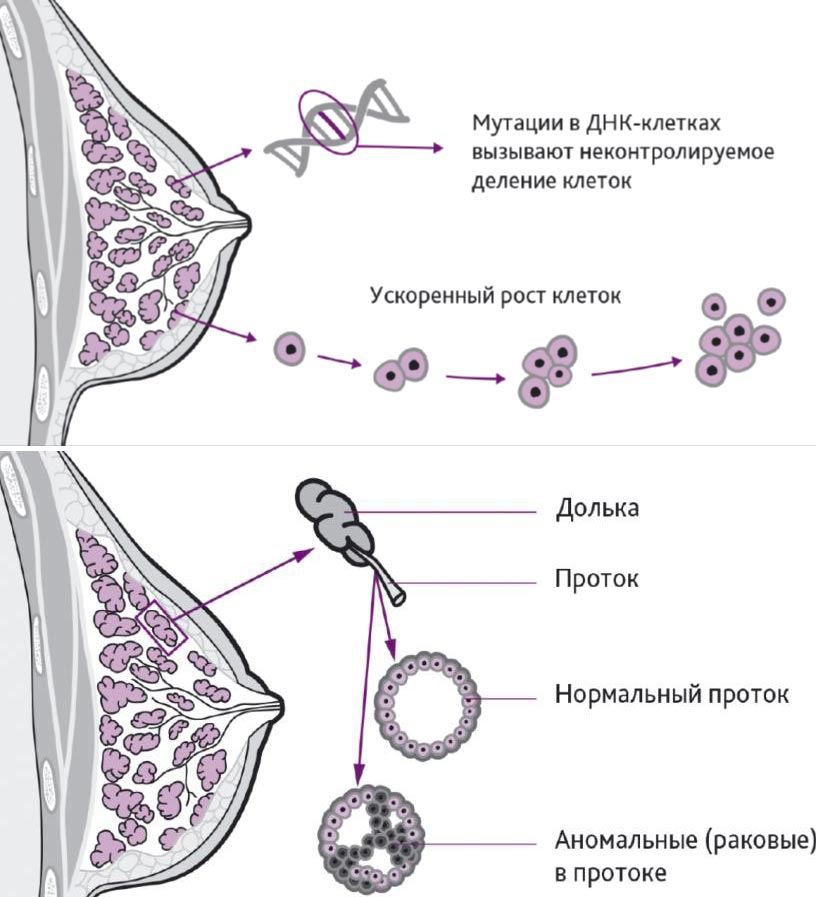
В 90% случаев обнаруженная при маммографии опухоль будет доброкачественной — на рак приходится только 10%. Проблема в том, что раковые клетки способны прорастать в окружающие ткани и метастазировать — попадать с током крови или лимфы в другие органы.
Увы, повлиять на заболеваемость раком груди современная медицина не может. Но может выявить его как можно раньше и удлинить так называемый клинический этап. Что это значит?
— Доклинический этап болезни — это когда пациента ничего не беспокоит, и он никуда не обращается, — объясняет Сергей Юрьевич Абашин, профессор, врач-онколог, ведущий эксперт центра ядерной медицины "ПЭТ-Технолоджи". — Клинический этап — тот, когда можно выявить заболевание и начать лечение. Скажем, при сахарном диабете доклинический этап короткий, а клинический — довольно длинный. От возникновения жалоб и проблем со здоровьем до возможного фатального финала проходит много времени.
У онкологических заболеваний все наоборот: очень длинный доклинический этап, когда пациент ничего не чувствует, а клинический — очень короткий. И идея ранней диагностики заключается в том, чтобы увеличить клинический этап. Чем раньше выявлено онкологическое заболевание, тем больше времени для его лечения и тем выше вероятность успеха.
Когда делать УЗИ и маммографию
Первое, с чего стоит начать женщине любого возраста, — самообследование молочных желез. Его рекомендуют делать ежемесячно, начиная с 20 лет, на 5-12-й день месячного цикла, когда ткани груди мягкие и нет предменструального нагрубания груди. Научить делать самообследование груди может врач гинеколог или маммолог, можно воспользоваться многочисленными памятками.
Чек-лист для самообследования молочных желез

Клиническое обследование молочных желез для женщин, не входящих в группу риска, заложено в программу ОМС начиная с 25 лет. Раз в год до 40 лет делается УЗИ молочных желез, раз в два года после 39 лет — рентгеновская маммография. После 50 лет она делается раз в год. Эти сроки основываются на данных о заболеваемости раком груди, которая повышается с возрастом, но не учитывают индивидуальных особенностей организма женщины. В чем они могут заключаться?
— В идеале метод диагностики надо выбирать в зависимости от структуры молочной железы, — считает Татьяна Чичканова. — Самый удобный вариант и для врача, и для пациента — когда УЗИ-аппарат и маммограф стоят в одном кабинете, и такое случается все чаще. Сначала женщине любого возраста делают УЗИ молочных желез и регионарных лимфатических узлов (подмышечных, надключичных, подключичных). А затем врач решает, надо ли делать маммографию.
Дело в том, что структура молочных желез у женщин часто зависит не только от возраста. Три основных вида ткани — жировая, железистая и соединительно-опорная — могут находиться примерно в равной пропорции. Но может преобладать железистая ткань — например, у худеньких молодых женщин и во время лактации, или жировая — например, у женщин с пышными формами. В одних случаях информативнее УЗИ, в других — маммография.
Самые распространенные опасения по поводу маммографии касаются вреда рентгеновского излучения и сдавливания молочной железы, которое неизбежно происходит при исследовании.
— Давление на грудь гарантированно не вызывает травматизации тканей, — успокаивает доктор Чичканова. — Кстати, с грудными имплантами маммографию делать можно — надо только найти врача, который имеет такой опыт. Что касается рентгеновских лучей, то при маммографии используются более низкие дозы, чем, например, в стоматологии.
Рентгеновская маммография
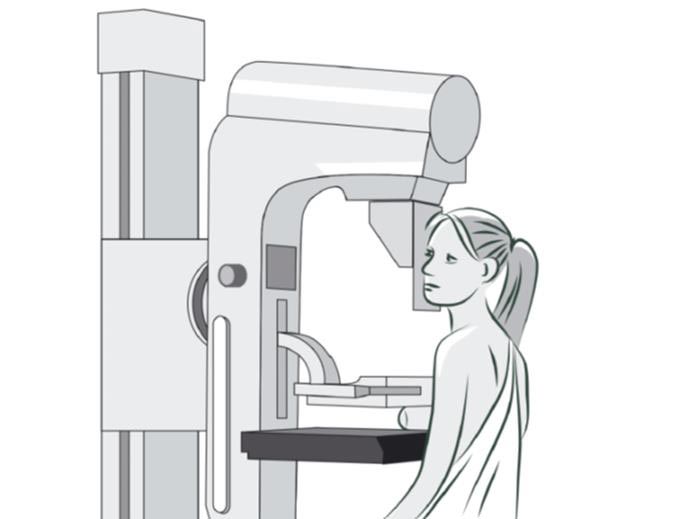
Для женщин, чьи матери страдали раком молочной железы, у врачей-онкологов такая рекомендация: начинать регулярно наблюдаться у маммолога за 10 лет до того возраста, когда рак груди был обнаружен у матери, — или еще раньше. Остальным женщинам из группы риска график наблюдений стоит согласовать с врачом-маммологом.
Как происходит лечение рака молочной железы
Если в молочной железе обнаружено новообразование, пациентку направят на дообследование. Оно включает трепан-биопсию опухоли — с помощью иглы берется столбик ткани толщиной 2-3 мм и высотой до 10 мм, он называется биоптат. Его клеточный состав уточняется с помощью гистологического исследования. Если в биоптате обнаруживаются злокачественные клетки, проводится еще одно исследование — иммуногистохимическое (ИГХ). Оно позволяет определить молекулярно-биологический подтип опухоли, а от него, в свою очередь, будет зависеть программа лечения.
Важно понимать, что все эти исследования занимают время, и сразу после постановки диагноза начать лечение не получится — и не из-за чьей-то нерасторопности или злого умысла. Несколько недель уходит на гистологическое исследование. Далеко не всегда сразу ясна клеточная структура опухоли. Иммуногистохимия будет готова тоже не на следующий день. Это еще одна причина, почему врачи предпочитают выявлять онкологические заболевания на ранней стадии: чтобы оставалось как можно больше времени на лечение.
— Биологические особенности развития рака молочной железы таковы, что большая часть пациенток начнет своё лечение с хирургического этапа, — рассказывает профессор Сергей Абашин. — Остальным будет назначена химиотерапия, гормональная или лучевая терапия. Чтобы оценить ее эффективность, до начала лечения и после него проводится позитронно-эмиссионная томография в сочетании с компьютерной томографией (ПЭТ-КТ).
В отличие от других методов визуальной диагностики (УЗИ, рентген, КТ, МРТ), которые позволяют видеть только анатомические структуры, с помощью ПЭТ можно отслеживать, как меняется метаболизм образований — например, злокачественных опухолей.
Для этого за 30-40 минут до исследования пациенту вводится радиофармпрепарат, который изготавливается индивидуально, исходя из его роста и веса, и имеет ограниченный срок годности, так как в его основе — аналог глюкозы, который метят радиоактивным веществом. Так, ПЭТ-КТ с 18-ФДГ означает, что радиофармпрепарат изготовлен из фтордезоксиглюкозы и помечен фтором 18, продолжительность жизни которого составляет 14 часов.
— В организме меченую глюкозу начинают активно поглощать злокачественные клетки, — поясняет Сергей Абашин. — Те образования, которые накопили больше радиофармпрепарата, имеют более высокий метаболизм и ярче светятся на изображении. Если по окончании курса лечения метаболизм опухоли меняется, она стала потреблять меньше радиофармпрепарата, значит, лечение подобрано верно. Это касается в том числе и лечения метастатического рака.
Для чего ПЭТ комбинируется с КТ — компьютерной томографией? Последняя выполняет роль навигатора, т.к. хорошо видит расположение новообразования в организме и приостанавливает кольцо сканера, чтобы оценить уровень метаболизма в конкретной точке.
Здесь важно отметить, что количество лекарственных препаратов, дающих положительный эффект, при лечении рака груди гораздо выше, чем при любой другой злокачественной опухоли. Современные таргетные препараты позволяют лечить те формы рака, которые раньше считались неизлечимыми.
Онкологические заболевания по степени угрозы для жизни сегодня не очень сильно отличаются от других хронических болезней, убеждены специалисты. Однако диагноз, который раньше старались вообще не сообщать больному, по-прежнему вызывает страх — хотя давно перестал равняться смертному приговору. Как только пациент перестает бояться и начинает понимать, что с ним происходит, он видит, что для лечения рака есть все возможности, и начинает действовать.
Анастасии 28 лет. Год назад она закончила лечение от рака груди и согласилась рассказать Onliner свою историю, чтобы показать: жизнь после рака существует. Более того — счастливая жизнь.
— До 27 лет я, конечно, знала, что онкология существует. Но искренне думала, что меня это никогда не коснется.

Когда в поликлинике мне делали биопсию (берут большой шприц, вставляют иголку — и прямо в грудь, без анестезии), я потеряла сознание. Пришлось онкологу нашатырь мне нести. А потом сказали ждать 10 дней — и будет готов результат.

Онколог сказал, что мне придется удалять грудь полностью. Тяжело было это принять. Я каждый день плакала. Долго думала, советовалась с мамой, с женихом, но в итоге согласилась. Меня оперировал Ростислав Киселев — спасибо ему большое, он человечный доктор. Успокаивал меня, объяснял нюансы. В итоге мне вырезали не только грудь, но и лимфоузлы. Операция прошла хорошо.

На химию я ездила на метро, боялась садиться за руль из-за слабости. Представьте: лето, я сижу в парике, мне жарко, ресниц уже нет, на руках синяки от капельниц… И мне кажется, что все, абсолютно все в вагоне смотрят на меня и понимают, что я онкобольная. Такое неприятное чувство.

Честно, я не ожидала такого поступка от мужа. Я ведь специально рассказала ему все в максимально страшных подробностях. А он все равно от меня не отказался.

Пока что я стесняюсь своего тела — такого, каким оно стало после операции. Пробовала ходить в бассейн, но там раздевалки общие. Я прямо в шкафчик этот залажу, только бы никто не увидел меня без купальника. На очередном осмотре онколог посоветовал удалить и вторую, здоровую грудь, чтобы обезопасить себя. А потом сделать операцию по восстановлению груди, вставить импланты. Сама операция бесплатная, но один имплант в среднем стоит около $1500 по курсу. То есть нужно $3000. Это очень большие деньги для нашей семьи. Как собрать такую сумму.
Мне хотелось бы сказать всем женщинам: пожалуйста, не забывайте, не откладывайте, регулярно делайте УЗИ и маммографию! При малейших подозрениях сразу же идите к врачу. Об этом нужно говорить в СМИ постоянно.

— Маммография — наследница рентгена?
— Это самый первый метод лучевой диагностики, который подарил нам Вильгельм Рентген, когда в 1895 году открыл икс-лучи. Изначально о маммографах речь не шла, возможность рентгеновской визуализации молочной железы появилась после изучения удаленного постоперационного материала на обычном рентген-аппарате. Технический прогресс с 1900 года и до наших дней занимался тем, чтобы улучшить качество изображения, а еще — снизить лучевую нагрузку, ведь ткань молочной железы очень чувствительна к излучению. Сначала появились аналоговые маммографы, а начиная с 2000-х годов — цифровые. Сегодня и в Центральной Европе, и в Минске практически все исследования молочной железы проводятся с помощью цифровой аппаратуры.

— Что изменила цифровая эпоха?
Но, несмотря на высокое качество оборудования, опыт и квалификация врача имеют решающее значение. Важно иметь возможность эту квалификацию поддерживать на высоком уровне. Например, в Великобритании, в Лондоне, где я была на стажировке, есть программа по обучению и аттестации врачей-рентгенологов. Есть пакет изображений, врач должен их оценить, а система начислит определенное количество баллов за правильно поставленный диагноз. И доктор тут же увидит, какое место он занимает среди коллег своего района, области, Лондона, всей Великобритании. Это не карательная мера. Смысл в том, чтобы врачи более тщательно подходили к обучению и стандартам. Важный момент — эта программа с помощью видеозаписи может фиксировать, как именно доктор читает снимки: на всех ли изображениях он начинает с соска и ареолы, потом идет по часовой стрелке, рассматривая всю молочную железу, и заканчивает аксиллярным отростком? Если у доктора есть стандарт чтения снимка, вряд ли он что-либо пропустит.
— Многие женщины опасаются, что маммография вредна. Почему-то этот миф очень устойчив. А что на самом деле?
— Это миф, конечно. Любое направление на лучевое исследование (и маммографию в том числе) обосновывается врачом. Цифровые маммографы последнего поколения обладают малой лучевой нагрузкой, которая сопоставима с рентген-исследованием органов грудной клетки.
Наблюдать за состоянием молочных желез нужно начинать с 20 лет. В первую очередь, необходимо раз в год проводить УЗИ молочных желез, а также раз в год посещать маммолога. Это касается тех женщин, которых ничего не беспокоит. Если же что-то беспокоит, то начать нужно с посещения врача-маммолога, который, учитывая возраст пациентки, направит изначально либо на УЗИ, либо на маммографию.
Начиная с 45—50 лет женщина в первую очередь выполняет маммографию с последующей консультацией маммолога, который при необходимости может добавить УЗИ молочной железы. Такая комбинация методов в разном возрастном периоде у женщин обусловлена разным структурным состоянием молочных желез.
— МРТ молочных желез подходит молодым женщинам?
— МРТ — это не метод массового обследования. МРТ молочных желез применяется в трудных диагностических случаях, когда результаты УЗИ и маммографии не совпадают; когда у женщины известен генетический статус: она является носителем BRCA1 и BRCA2; когда в семье было заболевание молочной железы у близких родственников: мамы, родной сестры, тети и так далее.

Статистика заболеваемости раком молочной железы
Какова же ситуация с заболеваемостью раком груди в России? За год врачи регистрируют более 50000 новых случаев болезни. Заболеваемость раком груди с каждым годом растёт, а возраст пациенток, которым диагностирована опухоль, снижается. Согласно статистическим данным, в 2010 году онкологи зарегистрировали 44841 новый случай рака груди.
Давайте проанализируем заболеваемость раком груди в городах-миллионниках. Согласно данным статистики, лидирует в этом плане столица. В Москве коэффициент заболеваемости составляет 53,10 на одну тысячу женщин. Второе место занял Санкт-Петербург. В нём этот показатель 49, 61. В Челябинске он равен 48,36, в Омске – 54,62, в Нижнем Новгороде 47,8, а в Уфе 40,5.
С каждым годом увеличивается показатель смертности пациентов от рака молочной железы. Так, в 2000 году от рака груди умерло 21706 женщин, а в 2010 году показатель смертности этой группы населения страны составил до 23 281. Пик смертности от рака груди пришёлся на 2009 год, в котором зарегистрировано 23516 умерших женщин. Прискорбно, что средний возраст умерших составляет 63,4 года.
Для сравнения проанализируем показатель смертности от рака груди на 1000 женщин в некоторых городах РФ:
Нижний Новгород – 15,78;
Прогноз выживаемости в зависимости от стадии заболевания
Прогноз выживаемости пациентов с раком груди во многом зависит от того, на какой стадии выявлено заболевание. Первая стадия рака молочной железы характеризуется наличием новообразования, размеры которого не превышают двух сантиметров. Подмышечные и окологрудные лимфатические узлы интактны. На этой стадии заболевания показатель пятилетней выживаемости составляет от71 до 94%.
Во второй стадии опухоль имеет размеры от двух до пяти сантиметров, но раковые клетки выявляют в четырёх или пяти лимфатических узлах. Эта стадия характеризуется выживаемостью в пределах 51-79%.
При третьей стадии рака груди выживаемость меньше. Она находится в диапазоне от 10% до 50%.Опухоль размером более пяти сантиметров, лимфатические узлы поражены раковыми клетками, которые распространяются к основанию молочной железы.
Размеры опухоли при четвёртой стадии рака груди не имеют значения. Заболевание характеризуется наличием отдалённых метастазов, которые находят в печени, лёгких, костях и на коже. Прогноз пятилетней выживаемости в этом случае не утешительный, он составляет 0-11%.
Несколько иную картину наблюдаем, когда анализируем показатель десятилетней выживаемости пациенток, страдающих раком груди. Его видно на таблице
Рак груди. Десятилетняя выживаемость
Стадия рака груди
Выживаемость при раке груди зависит от количества поражённых раковыми клетками лимфатических узлов. Так, при отсутствии метастазов в регионарных лимфоузлах показатель десятилетней выживаемости составляет 74%, а при обнаружении в них метастазов он снижается до 25%. При поражении трёх и менее лимфатических узлов прогноз выживаемости пациенток, у которых диагностирован рак груди, хуже. Он находится в пределах 33-35%. Если поражено метастазами более четырёх лимфатических узлов, спустя десять лет выживает не более 15% женщин.
Выживаемость пациентов, прооперированных по поводу рака груди следующая: после пяти лет выживает 85% женщин, а после десяти – 72%. При комбинированном лечении пятилетняя выживаемость 82%, а спустя десять лет живыми остаётся только 66% пациенток.
Прогноз выживаемости при проведении лучевой терапии
Для улучшения прогноза выживаемости пациентов, у которых выявлен рак молочной железы, следует осуществлять локальный контроль над новообразованием. Об этом свидетельствуют результаты анализа причин смертности онкологических больных, которые умерли в США на протяжении одного года.
Разные причины летальности пациентов от рака груди в США
Рецидив или прогрессирование опухоли
Диссеминация раковых клеток
Эти данные свидетельствуют о том, что 50% пациентов погибли по той причине, что им недостаточно эффективно лечили или же недолечили первичный очаг рака в молочной железе. У некоторых женщин продолжался рост раковой опухоли. А если не без основания предположить, что у некоторых пациенток недостаточный контроль над опухолью первичной локализации мог стать причиной диссеминации и последующей их гибели, то картина становится и вовсе удручающей: более 50% больных раком грудной железы погибает по причине либо недостаточности, либо отсутствия локального контроля. Становится ясно, что локальные рецидивы являются крайне нежелательными, поскольку они могут оказывать негативное воздействие на выживаемость.
Добавление лучевой терапии после операции по поводу рака груди привело к снижению риска локального рецидива за лет на 18%. Оно на 5% снизило смертность от рака грудной железы за пятнадцать лет. На каждые четыре предотвращённых за пять лет локальных рецидива приходится не менее 1 жизни пациентки, которая перешагнула 15 летний рубеж выживаемости. Это заключение справедливо в отношении всех методик оперативного лечения рака молочной железы.
Рассмотрим результаты анализа выживаемости при проведении лучевой терапии онкологическим больным, у которых выявлен рак груди, проведенные онкомаммологами США. При обнаружении более 4 лимфоузлов, в которых обнаружены раковые клетки, после радикальной мастэктомии женщинам назначили радиотерапию. Наблюдались 1500 женщин с первой или второй стадией рака, которым наряду с мастэктомией выполнили подмышечную лимфодиссекцию. 50% из них облучали только молочную железу, а второй половине воздействовали рентгеновскими лучами на подмышечную и надключичную области.
Учёные получили следующие результаты: в случае выявления метастазов рака более чем в четырёх лимфатических узлах при дополнительном облучении участков регионарного метастазирования процент рецидивов в подмышечной ямке уменьшился до 0%, в то время как в надключичной ямке зарегистрировано всего лишь 2% рецидивов.
Прогноз выживаемости при разных методах лечения
При применении разных стандартов лечения рака груди отмечаются неодинаковые результаты. Так, при комплексном подходе к лечению рака груди, который предполагает применение в послеоперационном периоде химиотерапии или же гормонального лечения, пятилетняя выживаемость составляет 86%, а прогноз выживаемости спустя десять лет после лечения – 68%.
Выживаемость пациентов, страдающих раком молочной железы, после проведенного лечения разными методами
Одним из методов лечения рака груди у женщин является полная резекция молочной железы. Эта операция считается радикальной. Однако, как выяснилось в результате исследования выживаемости пациенток, которым выполнено удаление органа, в 36% случаях всё же появляются метастазы в лимфоузлах, расположенных в подмышечных впадинах. Но что радует: после радикальной резекции грудной железы показатель пятилетней выживаемости составляет 98%. Рецидивы заболевания возникают не более чем в 2% случаях.
Для того чтобы выяснить эффективность экономных операций при раке груди, израильские маммологии провели семилетний эксперимент. В нём участвовало 117 женщин, у которых диагностирован рак молочной железы на стадии Т1-2. Опухоль располагалась в наружно-верхнем квадранте грудной железы. 62,4% пациенток выполнили радикальную резекцию груди. После операции у 16 из них выявили единичные метастазы в лимфатические узлы. 37,6% женщинам выполнили радикальную мастэктомию, во время которой сохранили большую грудную мышцу. У шести пациенток в подмышечных лимфоузлах были обнаружены единичные метастазы рака. У первой группы пациенток показатель пятилетней выживаемости составил 92,6%, а семилетней – 91%. После выполнения радикальной мастэктомии пятилетняя выживаемость составила 87,9%, а семилетняя, соответственно, 76%.
Разная и частота рецидивов заболевания при применении этих методик оперативного вмешательства. Так, после радикальной резекции местный рецидив заболевания возник в 8,2% женщин, а после радикальной мастэктомии, выполненной с сохранением большой грудной мышцы, всего лишь у 2,2%. Он был в 3,5 раза ниже, чем в предыдущей группе. Прогноз метастазирования почти одинаков в обеих группах исследуемых женщин: после резекции грудной железы метастазы развились в 10,9 случаях, а после мастэктомии в 13,6%.
Прогноз выживаемости после модифицированной мастэктомии
В настоящее время в ведущих онкологических клиниках мира радикальная мастэктомия практически полностью заменена иной оперативной методикой – модифицированной радикальной мастэктомии. При этом хирургическом вмешательстве удаляют всю ткань грудной железы и сохраняют большую грудную мышцу. Это впоследствии не требует дополнительной имплантации кожного лоскута. Выживаемость после проведения модифицированной радикальной мастэктомии не ниже после традиционной радикальной операции. Последующая пластика молочной железы становится более лёгкой.
Во время этой операции либо через отдельный разрез аксиллярной области, либо во время модифицированной операции иссекают лимфатические узлы. Их отправляют на гистологическое исследование. Частота осложнений снижается на 48%. Если в лимфатических узлах не было обнаружено раковых клеток, то прогноз был более чем оптимистичным: десятилетняя выживаемость превышала 72%, а общая – 81%.
У пациенток с метастазами эти показатели несколько иные: они соответствовали 25% и 41%. Этих женщин условно разделяют на три группы:
первая – узлы отрицательные;
вторая – имелись от одного до трёх положительных лимфоузлов;
третья – число положительных лимфоузлов превышало 4.
В последней группе показатель выживаемости без зарегистрированных рецидивов и общая выживаемость были соответственно 14% и 25%.
Таким образом, можно с уверенностью сказать, что прогноз выживаемости пациентов, страдающих раком груди, зависит от своевременного обращения к специалисту.
Читайте также:

