Рак молочной железы к 47
Возраст является одним из нескольких факторов, связанных с риском развития рака молочной железы. Чем старше человек, тем выше вероятность.Рак груди появляется, когда клетки молочной железы неконтролируемо растут и образуют опухоль. Злокачественные опухоли могут распространиться на окружающие ткани или даже на отдаленные участки тела. Однако ранняя диагностика и лечение могут помочь предотвратить это.
По данным Всемирной Организации Здравоохранения (ВОЗ) за 2018 год, рак молочной железы является наиболее распространенным видом рака у женщин – 2,09 млн случаев, со смертностью в 627 000 случаях.
Знание факторов риска развития болезни помогает принять решение относительно профилактики и образа жизни.
Вероятность возникновения аномальных изменений в клетках увеличивается с возрастом. Рак молочной железы наиболее распространен среди женщин старше 50 лет. По данным Национального института рака (National Cancer Institute), врачи чаще всего диагностируют рак молочной железы у женщин в возрасте 55-64 лет.
Согласно данным за 2012-2016 годы, средний возраст постановки диагноза у женщин с раком молочной железы составлял 62 года.
В России в 2017 году онкологические заболевания груды были диагностированы 70 000 раз.
По прогнозам Национального института рака (НИР) риск заболеваемости составляет:
1 из 227 (0,44%) для лиц в возрасте 30 лет;
1 из 68 (1,47%) для лиц в возрасте 40 лет;
1 из 42 (2,38%) для лиц в возрасте 50 лет;
1 из 28 (3,56%) для лиц в возрасте 60 лет;
1 из 26 (3,82%) для лиц в возрасте 70 лет.
НИР также сообщает, что из 437 722 женщин, у которых врачи диагностировали рак молочной железы в период с 2012 по 2016 год, 437 722 женщины:
1,9% в возрасте 20-34 лет;
8,4% в возрасте 35-44 лет;
20,1% в возрасте 44-55 лет;
25,6% в возрасте 55-64 лет;
24,8% в возрасте 65-74 лет и старше;
13,7% в возрасте 75-84 лет;
5,6% в возрасте 84 лет и старше.
Женщинам в возрасте 50-74 лет рекомендуется проходить скрининг каждые 2 года, в возрасте 40-49 лет раз в год.
Подробнее о методах диагностики рака молочной железы читайте здесь.
Факторы риска рака молочной железы
Помимо возраста существуют другие факторы риска, которые люди не могут контролировать.
Молочные железы есть как у мужчин, так и у женщин. Однако вероятность развития рака молочной железы у женщин в 100 раз выше, чем у мужчин.
У женщин с более плотной структурой груди рак молочной железы развивается чаще, чем у женщин аналогичного возраста с преобладанием жировой ткани. Плотные ткани на маммографии выглядят так же как и опухоли, что затрудняет обнаружение рака.
Гены BRCA1 и BRCA2 продуцируют белки, участвующие в восстановлении ДНК различных органов, в том числе грудь. Мутации этих генов значительно повышают риск заболевания раком на 70% по данным НИР.
Помимо этого, у женщин с такими генетическими мутациями чаще развивается рак в обеих молочных железах в молодом возрасте, и наблюдается предрасположенность к заболеваниям яичников.
Риск удваивается, если заболевание было обнаружено у кого-то из родственников первой линии (родители, братья, сёстры, дети).
Менструальный цикл увеличивает уровень женских половых гормонов эстрогена и прогестерона в организме. У тех, у кого менструальный период начинается до 12 лет, и у кого менопауза наступает после 55 лет, увеличиваются шансы заболеть раком груди, поскольку организм становится подвержен более сильному воздействию этих гормонов.
Женщины, которые рожали раньше срока беременности, и те, у кого была первая беременность после 30 лет, также имеют повышенную предрасположенность.
Для женщин, прошедших лучевую терапию грудной клетки или груди до 30-летнего возраста, возрастает риск развития онкологических заболеваний.
Этот риск варьируется в зависимости от возраста и является самым высоким у людей, которые проходили курс лучевой терапии в подростковом возрасте.
Однако проведение лучевой терапии после 40-летнего возраста не влияет на здоровье груди.
Ряд факторов образа жизни способствует прогрессированию онкологии:
отсутствие физической активности;
применение гормональных препаратов;
избыточный вес после менопаузы;
Плюсы и минусы скрининга
Регулярное обследование на рак молочной железы сопряжено как с рисками, так и с преимуществами. Многие приходят к выводу, что плюсы перевешивают минусы, но проходить обследование или нет - это ваше личное решение.
Конечно, главная выгода регулярного скрининга заключается в выявлении рака на ранней стадии. Однако результаты могут быть ложноположительные и ложноотрицательные. В первом случае необходимо прибегнуть к дополнительным анализам и тестам, что отнимает время и средства, во втором же последствия серьезнее - лечение может быть оказано слишком поздно.

Ki-67 — это маркёр пролиферативной активности опухоли (выявляется только в делящихся клетках, в периоде покоя клетки маркёр отсутствует), является раковым антигеном (белком). Поскольку большинство злокачественных клеток находится в фазе деления, Ki-67 рассматривается как предсказывающий фактор — он определяет насколько агрессивен рост опухоли. Тем не менее, использование Ki-67 при раке молочной железы является спорным.
Что собой представляет иммуногистохимическое исследование (ИГХ) на онкомаркер Ki-67?
Анализ на Ki-67 — это исследование биоптата ткани опухоли молочной железы, посредством окрашивания его мечеными антителами, под микроскопом. Этот анализ, который выполняет и интерпретирует врач-морфолог, позволяет определить уровень экспрессия ki-67 (антигена) злокачественными клетками.
Несмотря на то, что иммуногистохимическое исследование индекса пролиферативной активности с применением моноклональных антител к Ki-67 все чаще назначается врачами, его общая польза, особенно в том, что касается принятия решений при выборе тактики лечения рака молочной железы, не определена.
Врач назначает анализ на Ki-67 при раке молочной железы, чтобы определить индекс пролиферативной активности опухоли. Другими словами, с помощью этого анализа врач узнает, как быстро клетки рака молочной железы делятся.
Зачем нужен Ki-67 при раке молочной железы?
ИГХ-определение индекса пролиферации при исследовании экспрессии Ki-67 (MIB-1) является независимым прогностическим признаком, определяющим клиническое течение и прогноз онкозаболевания. То есть, с помощью этого анализа ваш врач может определить насколько агрессивен рост опухоли и ваш шанс на выздоровление. Исследования продемонстрировали, что опухоли с более высоким уровнем Ki-67 имеют худший прогноз, чем опухоли с более низким уровнем.
Более того, исследования также показали, что опухоли с высоким уровнем Ki-67 хорошо реагирует на химиотерапевтическое лечение. По сути, чем выше процент пролиферативной активности, тем с большей вероятностью опухоль ответит на химиотерапию. Именно поэтому некоторые очень агрессивные виды рака (такие как острый лимфоцитарный лейкоз, при котором очень быстро размножаются изменённые белые кровяные клетки) эффективно лечатся с помощью химиотерапии. При низком уровне Ki-67 опухоль молочной железы в большей мере отреагирует на гормонотерапию.
Высокие уровни Ki-67 предопределяют хороший ответ на химиотерапию.
Однако использование Ki-67 в качестве прогностического маркера ответа химиотерапии все еще остается спорным.
Гормон рецептор-позитивный рак молочной железы подразделяются на два молекулярных подтипа, которые имеют разные прогнозы и по-разному реагируют на лечение. Ki-67 используют в качестве дополнительного маркера при верификации этих опухолей, Хотя в настоящее время во многих клиниках предпочтение отдают другому маркеру — MCM2.
- Люминальный подтип A (частоту, с которой они встречаются 30—45 %): положительные по эстрогеновым и прогестероновым рецепторам, отрицательные по HER2 (ER+ и PR+, HER-2–), имеют индекс Ki-67 менее 14%.
- Люминальный подтип B (14—18 %): положительные по рецептору эстрогена и/или рецептору прогестерона, отрицательные по HER2 (ER+ и/или PR+, HER-2–) и имеют индекс Ki-67 более 14% или положительные по рецептору эстрогена и/или по рецептору прогестерона, положительные по HER2 (ER+ и/или PR+, HER-2+) и имеют любые значение индекса Ki-67.
Расшифровка результатов тестирования Ki-67 при раке молочной железы
В иммуногистохимической заключение вы можете увидеть следующие результаты ИГХ Ki-67, выраженные в процентах:
- Менее 10% (норма, уровень Ki-67 считается низким)
- 20% или выше (считается высоким)
Не пугайте, если в вашем иммуногистохимическом заключении вы ее найдёте Ki-67. Не все врачи доверяют этому анализу. Важно понять, что для оценки опухоли молочной железы проводят и другие анализы. Их результаты, а также ваш индекс Ki-67 могут повлиять на ваш план лечения. Другими словами, ваш врач при разработки оптимального лечения вашей опухоли использует результатов нескольких тестов.
Например, другим тестом, который применяется для оценки агрессивности рака молочной железы, является фракция S-фазы (сколько раковых клеток находится в процессе копирования своей ДНК). Этот показатель пролиферативной активности также измеряется в процентах. Значение выше 10% считается высоким.
Опять же, результат анализа Ki-67 — это всего лишь часть головоломки, поэтому старайтесь не вдаваться в подробности. Вместо этого поговорите со своим врачом о том, как лучше всего интерпретировать результаты вашего анализа и как они могут (или не могут) повлиять на ваше лечение.
Споры по поводу пользы
В медицинском сообществе не угасают дискуссии по поводу прогностической значимости фактора пролиферации Ki-67 в отношении ответа на химиотерапию при раке молочной железы.
Исследование, начатое в 2017 год, призвано решить некоторые вопросы. Предварительные данные указывают на целесообразность использования неоадъювантной химиотерапии у пациенток с Ki-67, у которых индекс превышает 20%.
Тем не менее, Ki-67 не эффективен для определения прогноза поведения опухолей, которые не реагируют на неоадъювантную химиотерапию.
Несколько слов от OncoInfo
Поиск информации в интернете или посещение онлайн-сообщество для женщины с таким же диагнозом — отличный способ получения знаний о раке молочной железы, самостоятельно разобраться в своей болезни и вариантах лечения. В этих онлайн сообществах Вы можете найти информацию о последних исследованиях в области онкологии, в том числе и по анализу ki-67.
Список использованных источников:
Наиболее часто рак молочной железы диагностируется после сорока лет, но встречаются более ранние случаи заболевания – в подростковом возрасте, в возрасте 20-30 лет. Исследования на рак проводятся с помощью специальных тестов. Кi67 – это белок, который служит маркером разрастания тканей опухоли при делении клеток. Во время проведения исследований Кi67 обнаруживают только в делящихся клетках. Белок Кi67 указывается в процентах – чем больше процентное содержание, тем выше пролиферативная активность опухоли. Высокое содержание белка указывает на высокий риск метастазирования новообразования, рецидива заболевания. Тест с помощью Кi67 проводят при подозрении на рак молочной железы и другие злокачественные опухоли.
В онкологической клинике Юсуповской больницы пациентки с подозрением на рак молочной железы могут получить консультацию опытного врача-онколога, пройти обследование, лечение заболевания. Онкологическое отделение оснащено современным диагностическим оборудованием, которое позволяет диагностировать рак на ранней стадии развития. Врач направляет пациентку на проведение определенных тестов и анализов. В больнице проводят лечение с помощью химиотерапии, радиотерапии, лучевой терапии. Маркер Ki67 помогает вовремя определить риск развития рецидива – опухоль может появиться в других органах, в области операционного шва, в лимфатических узлах. Показатель белка при развитии рецидива указывает на особенности опухолевого процесса – если процентный показатель белка выше, чем в первичной опухоли, то вторичная опухоль считается агрессивным новообразованием.
Норма
Наиболее применяемым иммуногистохимическим тестом считается тест на определение белка Кi67, являющегося антигеном в ядре клеток во всех циклах, кроме GO. Определение процентного содержания белка позволяет своевременно выявлять развитие риска рецидива рака молочной железы, заменять препараты химиотерапии, которые не показывают высокой эффективности. Исследования на процентное содержание белка проводится на материалах опухоли взятых с помощью биопсии. Ki 67 невозможно определить при обыкновенном гистологическом исследовании, такие исследования выполняются при проведении диагностики во время деления клеток. Диагностическое исследование назначают при подозрении на высокую агрессивность опухоли, для контроля опухолевого процесса и выявления риска рецидива, для выбора эффективного лечения новообразования. Показатели нормы белка говорят о благоприятном прогнозе заболевания.
Прогноз
Существуют определенные показатели содержания белка, которые определяют тактику лечения. Норма Кi 67 составляет до 15 % - это говорит о благоприятном прогнозе выживаемости. Прогноз выживаемости зависит от показателей процентного содержания белка Кi 67:
- Ki 67 менее 10% - прогноз благоприятный для 95% женщин. При увеличении показателя от 10% до 15% пятилетний рубеж преодолевают 85% пациенток.
- Норма составляет до 15% содержания белка – прогноз благоприятный, применяется гормонотерапия.
- Ki 20% при раке молочной железы – это показатель активности развития новообразования. Прогноз при своевременно начатом лечении благоприятный.
- Ki 67 составляет 30% - карцинома активно растет, хорошо отзывается на лечение с помощью химиотерапии. Ки 67 высокий при раке молочной железы – это показатель хорошей реакции на препараты химиотерапии клеток опухоли во время активного роста.
- Ki 67 90% - выживаемость равна нулю, прогноз неблагоприятный.
Рак молочной железы – это распространенное заболевание, которое очень часто связано с повышенной гормональной активностью организма женщины. Период полового созревания, беременности, кормления грудью, предклимактерический – это периоды активного воздействия гормонов на железистую ткань груди, характеризующиеся изменениями в тканях молочной железы. Такие же изменения в тканях может вызывать длительное лечение большими дозами гормонов, отсутствие беременности у женщин старше 35 лет, бесплодие.
Ежегодно следует проходить осмотр у врача гинеколога женщинам до 35 лет, женщинам старше 35 лет следует посещать гинеколога два раза в год. Раз в год женщины старше 40 лет должны проходить маммографическое исследование. При появлении симптомов неблагополучия: изменения цвета и структуры кожи груди, втянутости соска, боли, дискомфорта следует посетить врача-маммолога или онколога. В Юсуповской больнице пациентки смогут пройти все необходимые исследования. В онкологическом отделении проводится диагностика злокачественных заболеваний молочной железы, лечение и реабилитация больных.
- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
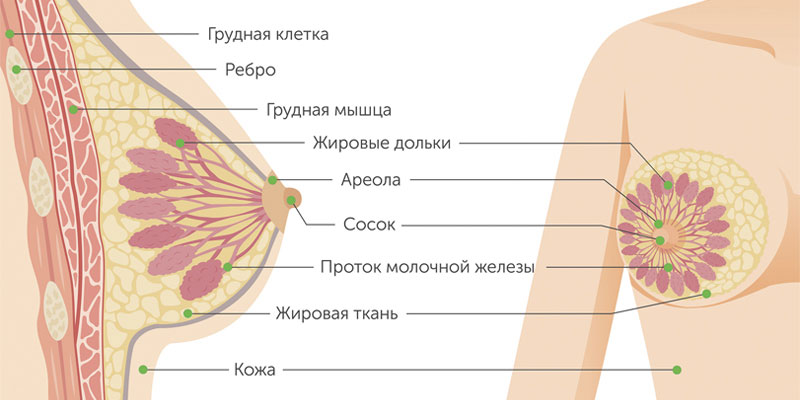
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:
Пластический хирург, онколог-маммолог, доктор медицинских наук
Анастасии 28 лет. Год назад она закончила лечение от рака груди и согласилась рассказать Onliner свою историю, чтобы показать: жизнь после рака существует. Более того — счастливая жизнь.
— До 27 лет я, конечно, знала, что онкология существует. Но искренне думала, что меня это никогда не коснется.

Когда в поликлинике мне делали биопсию (берут большой шприц, вставляют иголку — и прямо в грудь, без анестезии), я потеряла сознание. Пришлось онкологу нашатырь мне нести. А потом сказали ждать 10 дней — и будет готов результат.

Онколог сказал, что мне придется удалять грудь полностью. Тяжело было это принять. Я каждый день плакала. Долго думала, советовалась с мамой, с женихом, но в итоге согласилась. Меня оперировал Ростислав Киселев — спасибо ему большое, он человечный доктор. Успокаивал меня, объяснял нюансы. В итоге мне вырезали не только грудь, но и лимфоузлы. Операция прошла хорошо.

На химию я ездила на метро, боялась садиться за руль из-за слабости. Представьте: лето, я сижу в парике, мне жарко, ресниц уже нет, на руках синяки от капельниц… И мне кажется, что все, абсолютно все в вагоне смотрят на меня и понимают, что я онкобольная. Такое неприятное чувство.

Честно, я не ожидала такого поступка от мужа. Я ведь специально рассказала ему все в максимально страшных подробностях. А он все равно от меня не отказался.

Пока что я стесняюсь своего тела — такого, каким оно стало после операции. Пробовала ходить в бассейн, но там раздевалки общие. Я прямо в шкафчик этот залажу, только бы никто не увидел меня без купальника. На очередном осмотре онколог посоветовал удалить и вторую, здоровую грудь, чтобы обезопасить себя. А потом сделать операцию по восстановлению груди, вставить импланты. Сама операция бесплатная, но один имплант в среднем стоит около $1500 по курсу. То есть нужно $3000. Это очень большие деньги для нашей семьи. Как собрать такую сумму.
Мне хотелось бы сказать всем женщинам: пожалуйста, не забывайте, не откладывайте, регулярно делайте УЗИ и маммографию! При малейших подозрениях сразу же идите к врачу. Об этом нужно говорить в СМИ постоянно.

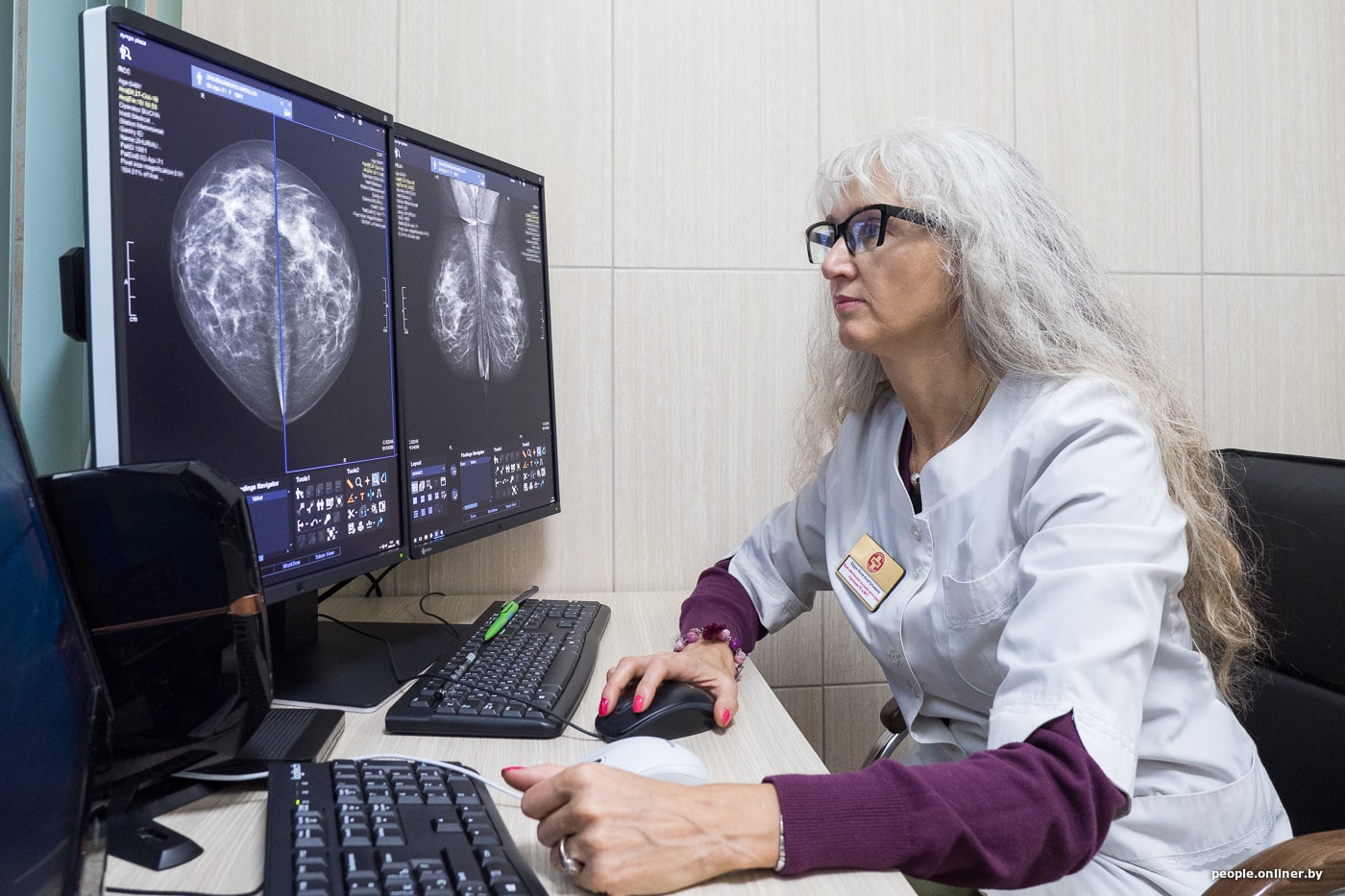
— Маммография — наследница рентгена?
— Это самый первый метод лучевой диагностики, который подарил нам Вильгельм Рентген, когда в 1895 году открыл икс-лучи. Изначально о маммографах речь не шла, возможность рентгеновской визуализации молочной железы появилась после изучения удаленного постоперационного материала на обычном рентген-аппарате. Технический прогресс с 1900 года и до наших дней занимался тем, чтобы улучшить качество изображения, а еще — снизить лучевую нагрузку, ведь ткань молочной железы очень чувствительна к излучению. Сначала появились аналоговые маммографы, а начиная с 2000-х годов — цифровые. Сегодня и в Центральной Европе, и в Минске практически все исследования молочной железы проводятся с помощью цифровой аппаратуры.

— Что изменила цифровая эпоха?
Но, несмотря на высокое качество оборудования, опыт и квалификация врача имеют решающее значение. Важно иметь возможность эту квалификацию поддерживать на высоком уровне. Например, в Великобритании, в Лондоне, где я была на стажировке, есть программа по обучению и аттестации врачей-рентгенологов. Есть пакет изображений, врач должен их оценить, а система начислит определенное количество баллов за правильно поставленный диагноз. И доктор тут же увидит, какое место он занимает среди коллег своего района, области, Лондона, всей Великобритании. Это не карательная мера. Смысл в том, чтобы врачи более тщательно подходили к обучению и стандартам. Важный момент — эта программа с помощью видеозаписи может фиксировать, как именно доктор читает снимки: на всех ли изображениях он начинает с соска и ареолы, потом идет по часовой стрелке, рассматривая всю молочную железу, и заканчивает аксиллярным отростком? Если у доктора есть стандарт чтения снимка, вряд ли он что-либо пропустит.
— Многие женщины опасаются, что маммография вредна. Почему-то этот миф очень устойчив. А что на самом деле?
— Это миф, конечно. Любое направление на лучевое исследование (и маммографию в том числе) обосновывается врачом. Цифровые маммографы последнего поколения обладают малой лучевой нагрузкой, которая сопоставима с рентген-исследованием органов грудной клетки.
Наблюдать за состоянием молочных желез нужно начинать с 20 лет. В первую очередь, необходимо раз в год проводить УЗИ молочных желез, а также раз в год посещать маммолога. Это касается тех женщин, которых ничего не беспокоит. Если же что-то беспокоит, то начать нужно с посещения врача-маммолога, который, учитывая возраст пациентки, направит изначально либо на УЗИ, либо на маммографию.
Начиная с 45—50 лет женщина в первую очередь выполняет маммографию с последующей консультацией маммолога, который при необходимости может добавить УЗИ молочной железы. Такая комбинация методов в разном возрастном периоде у женщин обусловлена разным структурным состоянием молочных желез.
— МРТ молочных желез подходит молодым женщинам?
— МРТ — это не метод массового обследования. МРТ молочных желез применяется в трудных диагностических случаях, когда результаты УЗИ и маммографии не совпадают; когда у женщины известен генетический статус: она является носителем BRCA1 и BRCA2; когда в семье было заболевание молочной железы у близких родственников: мамы, родной сестры, тети и так далее.
Читайте также:

