Рак матки шийки і тіла
Рак матки (рак ендометрію, рак слизової оболонки матки, рак тіла матки) - злоякісна пухлина, яка розвивається з тканин матки, здатна в подальшому поширитися по всьому організму. На сьогоднішній день рак матки отримав дуже широке поширення і займає у жінок четверте місце, поступаючись за частотою розвитку лише раку молочної залози, шкіри і ШКТ.
Розвитку даного злоякісного новоутворення найбільш схильні жінки старше 50 років. Оскільки матка є багатошаровим органом, тип пухлини, що розвивається безпосередньо залежить від місця її локалізації.
Причини виникнення
Існує цілий ряд факторів, здатних збільшити небезпеку захворіти раком матки, проте точна причина розвитку даного захворювання на сьогоднішній день не визначена.
За даними численних досліджень, до факторів ризику розвитку раку матки відносять:
- гіпертонічну хворобу;
![]()
цукровий діабет;- куріння;
- ВІЛ;
- інфікування вірусом папіломи людини;
- порушення менструального циклу і пізня менопауза;
- венеричні захворювання;
- ранній початок статевого життя;
- безпліддя;
- ранні перші пологи і велика кількість сексуальних партнерів.
- серйозним фактором ризику розвитку даного захворювання є ожиріння. Якщо у жінок маса тіла перевищує норму на 10-25 кілограм, ризик розвитку раку матки збільшується в три рази, а якщо маса тіла у жінок перевищує норму на 25 кілограм, то в дев'ять разів.
- значну роль у виникненні даного злоякісного новоутворення відіграють такі передракові стани: рубці після родової травми, ерозії, виразки, лейкоплакії і розростання епітелію (поліпи, кондиломи), хронічні запальні процеси (ендометрити і ендоцервіцити).
Залежно від характеру епітелію різних відділів матки виділяють аденокарциному (залозистий рак) шийного каналу і порожнини матки та плоскоклітинний рак шийки матки. Аденокарцинома є основним морфологічним варіантом з поширеністю близько 70%. Досить рідкісною пухлиною, яка вражає матку, є саркома.
Диференціація пухлини підрозділяється на три ступені: недиференційована, помірнодиференційована і високодиференційована.
Крім диференціювання, розрізняють чотири стадії розвитку раку матки:
1 стадія - новоутворення розташовується в тілі матки.
2 стадія - новоутворення вражає тіло і шийку матки.
3 стадія - новоутворення поширюється на параметральну клітковину з метастазами в піхву.
4 стадія - новоутворення поширюється за межі таза, проростаючи в сечовий міхур і/або в пряму кишку.
Як знизити ризик розвитку раку матки
За результатами численних досліджень було встановлено, що прийом комбінованих оральних контрацептивів (протизаплідних таблеток) значно знижує ризик розвитку раку матки, особливо це стосується жінок, що народили. Передбачається, що захисна дія протизаплідних оральних контрацептивів розвивається після одного року регулярного прийому даних ліків і може зберігатися близько десяти років з моменту припинення їх використання.
Як це не парадоксально, але згідно з дослідженнями, ризик розвитку раку матки значно знижений у жінок, що палять (швидше за все внаслідок раннього настання менопаузи), проте навіть для профілактики раку курити настійно не рекомендується, так як саме куріння значно підвищує ризик розвитку інших злоякісних новоутворень (рак шийки матки, рак легень і ін).
Рак матки - симптоми
Всім жінкам старше сорока років рекомендовано дуже уважно стежити за появою у них можливих проявів симптомів раку матки. Якщо симптоматика буде помічена відразу ж після виникнення цієї злоякісної пухлини і жінка без найменшого зволікання звернеться до лікаря - шанси на повне одужання значно збільшуються. Однак на жаль рак матки є таким захворюванням, явна симптоматика якого проявляється лише на пізніх стадіях.

Якщо жінка перебуває в періоді становлення менопаузи - з піхви можуть спостерігатися нерегулярні кров'янисті виділення, які від місяця до місяця стають менш рясними і приходять все рідше.
У цей період симптомом раку матки слід вважати всі кров'янисті виділення з піхви, які з плином часу не стають більш рідкісними і менш рясними.
Крім цього, запідозрити рак матки можна в тому випадку, якщо місячні поступово ставали все більш мізерними і рідкісними, а потім раптом стали приходити частіше і посилюватися.
Якщо жінка вже досягла періоду клімаксу (менопаузи) і в неї не було місячних кілька місяців, симптоматикою раку матки слід вважати будь-які кров'янисті виділення або кровотечу з піхви, незалежно від їх частоти, тривалості або кількості (мізерні або рясні).
Незалежно від віку та наявності менопаузи, до можливих симптомів раку матки можна віднести:
- кровотечі або больові відчуття після або під час сексу;
- болі в промежині, попереку або внизу живота;
- підвищена стомлюваність і помітне зниження ваги.
У разі наявності будь-якого з вищевказаних симптомів, слід негайно звернутися до лікаря, причому чим раніше це буде зроблено, тим більше шансів на повне одужання.
У вагітних жінок рак матки спостерігається дуже рідко, причому в разі його виявлення під час вагітності, для порятунку життя жінки показано переривання вагітності та видалення матки.
Діагностика раку матки
Діагностика даного захворювання полягає в проведенні внутрішнього гінекологічного обстеження за допомогою дзеркал, що дозволяє лікареві зробити огляд вагінальної частини шийки матки і стінки самої піхви для виключення причин кровотечі, які безпосередньо можуть бути пов'язані з хворобами даних органів. Якщо рак матки захопив більш великі області, через пряму кишку проводиться додаткове дослідження для уточнення переходу злоякісної пухлини на маткові зв'язки і стінки тазу. У всіх випадках будь-яких змін, для виявлення наявності ранніх форм раку, на шийці матки беруться мазки для цитологічного дослідження і проводиться біопсія.
До інших діагностичних методів відносять:
- лімфографія;
- УЗД органів малого тазу;
- внутрішньовенна пієлографія;
- ілеокаваграфія;
- іригографія;
- ректороманоскопія;
- цистоскопія;
- МРТ, КТ;
- біопсія пухлини тонкою голкою і лимфангіографія.
Дані дослідження є дуже важливими для вироблення оптимального плану комбінованого або променевого лікування.
Лікування
Тактика проведеного лікування раку матки безпосередньо залежить від загального стану і віку хворої, а також від клінічної стадії раку. У більшості випадків, при виявленні даного захворювання на ранніх стадіях, лікування представляє собою повне хірургічне усунення як самої матки, так і її придатків (яєчників, маткових труб), причому іноді доводиться одночасно усувати лімфатичні вузли таза.
На пізніших стадіях лікування проводять опроміненням (променева терапія, радіотерапія) і ліками (хіміотерапія). Крім цього можливе проведення комбінованого лікування, коли за оперативним втручанням йде слідом внутрішньопорожнинна гамма-терапія.
На 3-й стадії раку матки показано проведення передопераційної променевої терапії. Як самостійний метод, променева терапія застосовується в разі місцевого розташування злоякісної пухлини, а також при різних протипоказаннях до проведення операції.
На третій і четвертій стадіях хвороби ефективно застосовуються протипухлинні препарати.
У разі своєчасно виявлення та проведення негайного адекватного лікування - прогноз подальшого життя цілком сприятливий. Видалення (екстирпація) матки усуває не тільки уражений орган, але дозволяє уникнути подальшого поширення процесу лімфогенним і гематогенним шляхом.
У разі несвоєчасного звернення до лікаря, частота виживаності дуже різко падає. Навіть після проведеного оперативного втручання, при раку матки 2 стадії - виживання складає близько 60%, на 3-й і більше стадії - близько 20%.
Медичний експерт статті

- Епідеміологія
- Причини
- Фактори ризику
- Симптоми
- Де болить?
- Що турбує?
- Стадії
- Форми
- Діагностика
- Що потрібно обстежити?
- Як обстежувати?
- Лікування
- До кого звернутись?
- Додатково про лікування
- Профілактика
До злоякісних пухлин тіла матки відносяться: рак, саркома. Мезодермальниє пухлини і хоріонкаріінома. Під раком тіла матки мають на увазі рак ендометрія (слизової оболонки матки). Рак ендометрія відноситься до гормонально-залежним пухлинам, т. Е. Обумовлений ендокринно-метаболічними порушеннями, часто поєднується з міомою матки, ендометріоїдної хворобою, гіперплазію тканини яєчника.

[1], [2], [3], [4], [5], [6], [7]
Епідеміологія
Рак ендометрія - широко поширене злоякісне новоутворення. У структурі онкологічних захворювань у жінок посідає друге місце. Це четвертий за поширеністю вид раку, після раку молочної залози, легенів і товстої кишки. Рак тіла матки переважно зустрічається в постменопаузі у пацієнток з кровотечею в цей період життя він виявляється в 10% випадків. Діагностичні помилки у жінок в цьому віці обумовлені неправильною оцінкою кров'яних виділень, які нерідко пояснюються клімактеричний дисфункцією.

[8], [9], [10], [11], [12], [13], [14], [15], [16]
Причини раку тіла матки
Особливе місце в розвитку раку ендометрія займають фонові (залозиста гіперплазія, ендометріальні поліпи) і передракові (атипова гіперплазія і аденоматоз) стану ендометрію.

[17], [18], [19], [20], [21]
Фактори ризику
Група ризику включає в себе жінок, у яких є велика ймовірність виникнення злоякісної пухлини при наявності певних захворювань і умов (факторів ризику). До групи ризику розвитку раку матки можуть бути віднесені:
- Жінки в період сталої менопаузи з кров'яними виділеннями з статевих шляхів.
- Жінки з продовженням менструальної функції після 50 років, особливо з міомою матки.
- Жінки будь-якого віку, які страждають гіперпластіческічі процесами ендометрія (рецидивуючий поліпоз, аденоматоз, залізисто-кістозна гіперплазія ендометрію).
- Жінки з порушенням жирового і вуглеводного обміну (страждають ожирінням, цукровим діабетом) і гіпертонічною хворобою.
- Жінки з різними гормональними порушеннями, які зумовлюють ановуляцию і гіперестрогенією (синдром Штейн-Левенталя, післяпологові нейроендокринні захворювання, міома, аденоміоз, ендокринне безпліддя).
Інші фактори, що сприяють розвитку раку ендометрія:
- Естроген-замісна терапія.
- Сидром полікістозних яєчників.
- Відсутність пологів в анамнезі.
- Раннє настання менархе, пізня менопауза.
- Зловживання алкоголем.

[22], [23], [24], [25], [26]
Симптоми раку тіла матки

[27], [28], [29], [30], [31]
Де болить?
Що турбує?
Стадії
В даний час в клінічній практиці використовуються кілька класифікацій раку матки: класифікація 1985 року і міжнародна класифікація FIGO і TNM.

[32], [33]
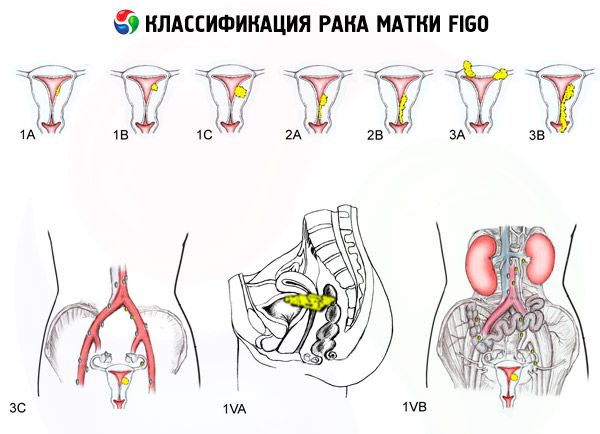
- 0 - Преінваеівіая карцинома (атипова залозиста гіперплазія ендометрію)
- 1 - Пухлина обмежена тілом матки, регіонарні метастази не визначаються
- 1а - Пухлина обмежена ендометрієм
- 1b - вторгнення міометрію до 1 см
- 2 - Пухлина вражає тіло і шийку матки, регіонарні метастази не визначаються
- 3 - Пухлина поширюється за межі матки, але не за межами малого таза
- 3a - Пухлина інфільтрує серозную оболонку матки і / або є метастази в придатках матки і / або в регіонарних лімфатичних вузлах таза
- 3b - Пухлина інфільтрує клітковину таза і / або є метастази в піхву
- 4 - Пухлина поширюється за межі малого таза і / або є проростання сечового міхура і / або прямої кишки
- 4a - Пухлина проростає сечовий міхур і / або пряму кишку
- 4b - Пухлина будь-якого ступеня місцевого і регіонарного поширення з обумовленими віддаленими метастазами

[34], [35], [36], [37], [38], [39], [40]
- Т0 - первинна пухлина не визначається
- Тис - Преінвазивна карцинома
- Т1 - пухлина обмежена тілом матки
- Т1а - Порожнина матки не більше 8 см в довжину
- T1b - Порожнина матки більше 8 см в довжину
- Т2 - пухлина поширюється на шийку, але не за межі матки
- Т3 - пухлина поширюється за межі матки, але залишається в межах малого тазу
- Т4 - пухлина поширюється на слизову оболонку сечового міхура, прямої кишки і / або виходить за межі малого таза
N - регіонарні лімфатичні вузли
- Nx - недостатньо даних для оцінки стану регіонарних лімфатичних вузлів
- N0 - Немає ознак ураження метастазами регіонарних лімфатичних вузлів
- N1 - Метастази в регіонарних лімфатичних вузлах
М - віддалені метастази
- Mx - Недостатньо даних для визначення віддалених метастазів
- М0 - Ні ознак метастазів
- M1 - Є віддалені метастази
G - гістологічна диференціювання
- G1 - Високий ступінь диференціювання
- G2 - Середній ступінь диференціювання
- G3-4 - Низька ступінь диференціювання
Форми
Розрізняють обмежену і дифузну форми раку матки. При обмеженій формі пухлина росте у вигляді поліпа, чітко відмежована від непораженной слизової оболонки матки; при дифузній - ракова інфільтрація поширюється на весь ендометрій. Пухлина найчастіше виникає в області дна і трубних кутів матки. Приблизно у 80% хворих визначається аденокарцинома різного ступеня диференціювання, у 8-12% - аденоакантома (аденокарцинома з доброякісною плоскоклітинної диференціюванням), яка має сприятливий прогноз.
До більш рідкісним пухлин, що відрізняється гіршим прогнозом, відноситься железисто-плоскоклеточіий рак, при якому плоскоклітинний компонент має схожість з плоскоклітинний рак, прогноз при ньому гірше через наявність недиференційованого залозистого компонента.
Плоскоклітинний рак, як і світлоклітинний, має багато спільного з подібними пухлинами шийки матки, виникає у жінок більш похилого віку і відрізняється агресивним перебігом.
Недиференційований рак частіше зустрічається у жінок старше 60 років і виникає на тлі атрофії ендометрія. Має також несприятливий прогноз.
Одним з рідко зустрічаються морфологічних варіантів раку ендометрія є серозно-папіллярниі рак. Морфологічно він має багато спільного з серозним раком яєчників, для нього характерні вкрай агресивний перебіг і висока потенція до метастазування.

[41], [42], [43], [44], [45], [46]
Діагностика раку тіла матки
Гінекологічне дослідження. При огляді за допомогою дзеркал уточнюється стан шийки матки і характер виділень з цервікального каналу - виділення беруться для проведення цитологічних досліджень. При вагінальному (ректо-вагінальному) дослідженні звертається увага на величину матки, стан придатків і околоматочной клітковини.
Аспіраціоіная біопсія (цитологія аспірату з порожнини матки) і дослідження аспіраційних промивних вод з порожнини матки і цервікального каналу. Останнє проводиться в віці постменопаузи, якщо відсутня можливість аспіраціонноі біопсії і діагностичного вискоблювання.
Цитологічне дослідження вагінальних мазків, взятих із заднього склепіння. Даний метод дає позитивний результат в 42% випадків.
Незважаючи на невеликий відсоток позитивних результатів метод може бути широко застосований в поліклінічних умовах, виключає травму, не стимулює пухлинний процес.
Роздільне діагностичне вишкрібання порожнини матки і цервікального каналу, під контролем гістероскопії. Зішкріб доцільно отримати з ділянок, де найчастіше виникають передпухлинні процеси: область зовнішнього та внутрішнього зіву, а також трубні кути.
Гістероскопія. Метод сприяє виявленню ракового процесу в місцях важкодоступних для вискоблювання, дозволяє виявити локалізацію і поширеність пухлинного процесу, що важливо для вибору методу лікування і для подальшого контролю за ефективністю проведеної променевої терапії.
Онкомаркери. Для визначення проліферативної активності клітин карциноми ендометрія можливе визначення моноклональних антитіл Ki-S2, Ki-S4, KJ-S5.
Для виявлення віддалених метастазів рекомендується проводити рентгенографію органів грудної клітини, УЗД і комп'ютерну томографію органів черевної порожнини і заочеревинних лімфовузлів.
Ультразвукове дослідження. Точність ультразвукової діагностики становить близько 70%. В окремих випадках раковий вузол за акустичними характеристиками практично не відрізняється від м'язи матки.
Комп'ютерна томографія (КТ). Проводиться для виключення метастазів в придатках матки і первинно множинних пухлин яєчників.
Магнітно-резонансна томографія (MPT). MPT при раку ендометрія дозволяє визначити точну локалізацію процесу, диференціювати I і II стадії від III і IV, а також визначити глибину інвазії в міометрій і виділити I стадію захворювання серед інших. МРТ є більш інформативним методом у визначенні поширеності процесу за межами матки.

[47], [48], [49], [50], [51]
Що потрібно обстежити?
Як обстежувати?
До кого звернутись?
Лікування раку тіла матки
При виборі методу терапії хворих на рак матки необхідно враховувати три основні чинники:
- вік, загальний стан хворої, ступінь вираженості обмінно-ендокринних порушень;
- гістологічну структуру пухлини, ступінь її диференціювання, величину, локалізацію в порожнині матки, поширеність пухлинного процесу;
- установа, де буде проводитися лікування (важливі не тільки онкологічна підготовка і хірургічні навички лікаря, але і оснащеність установи).
Тільки з урахуванням зазначених факторів можна провести правильне стадирование процесу і адекватне лікування.
Близько 90% хворих, які страждають на рак матки, піддаються оперативному лікуванню. Виконують зазвичай екстирпацію матки з придатками. За розтині черевної порожнини проводиться ревізія органів малого таза і черевної порожнини, заочеревинних лімфатичних вузлів. Крім того, беруть змиви з дугласова простору для цитологічного дослідження.
Обсяг оперативного лікування визначається стадією процесу.
1а стадія: при ураженні тільки ендометрія незалежно від гістологічної структури пухлини і ступеня її диференціювання виконується проста екстирпація матки з придатками без додаткової терапії. З появою методів ендоскопічної хірургії в цій стадії захворювання стало можливим проведення абляції (діатермокоагуляції) ендометрія.
1б стадія: при поверхневій інвазії, локалізації пухлини невеликих розмірів, високого ступеня диференціювання в верхньо-задньої частини матки проводиться проста екстирпація матки з придатками.
При інвазії до 1/2 міометрія, G2- і G3-ступенях диференціювання, великих розмірах пухлини і локалізації в нижніх відділах матки показана екстирпація матки з придатками і лімфаденектомія. При відсутності метастазів в лімфатичних вузлах малого таза після операції проводять ендовагінальное внутрішньопорожнинне опромінення. При нездійсненності лімфаденектоміі після операції слід провести зовнішнє опромінення малого таза до сумарної осередкової дози 45-50 Гр.
При стадії 1б-2а G2-G3; 2б G1 роблять екстирпацію матки з придатками, лімфаденектомію. При відсутності метастазів в лімфатичних вузлах і злоякісних клітин в перитонеальній рідині, при неглибокій інвазії після операції слід провести ендовагінальное внутрішньопорожнинне опромінення. При глибокої інвазії і низького ступеня диференціювання пухлини проводять променеву терапію.
3 стадія: оптимальним обсягом операції слід вважати екстирпацію матки з придатками з виконанням лімфаденектоміі. При виявленні метастазів в яєчниках необхідно провести резекцію великого сальника. Надалі проводиться зовнішнє опромінення малого таза. При виявленні метастазів в парааортальних лімфатичних вузлах доцільне їх видалення. У тому випадку, коли видалити метастатичних змінені лімфатичні вузли не представляється можливим, необхідно провести зовнішнє опромінення даної області. При IV стадії лікування проводиться за індивідуальним планом з використанням при можливості хірургічного методу лікування, променевого і хіміогормонотерапіі.
Даний вид лікування проводять в основному при поширеному процесі, при автономних пухлинах (гормонально-незалежних), а також при виявленні рецидиву захворювання і метастазах.
В даний час хіміотерапія при раку матки залишається паліативної, так як навіть при достатній ефективності деяких препаратів тривалість дії зазвичай коротка - до 8-9 міс.
Використовують комбінації таких препаратів, як похідні платини I покоління (цисплатин) або II покоління (карбоплатин), адриамицин, циклофосфан, метотрексат, фторурацил, фосфамид і ін.
У числі найбільш ефективних препаратів, що дають повний і частковий ефект більш ніж в 20% випадків, слід назвати доксорубіцин (адриамицин, растоцін і ін.), Фармарубіцін, препарати платини I і II покоління (платідіам, цисплатин, ПлатиМО, платінол, карбоплатин).
Найбільший ефект - до 60% - дає комбінація адриамицина (50 мг / м 2 ) з цисплатином (50-60 мг / м 2 ).
При розповсюдженому раку матки, його рецидивах і метастазах як в режимі монохіміотерапії, так і в поєднанні з іншими препаратами можливе використання таксолу. У монорежиме таксол застосовується в дозі 175 мг / м 2 у вигляді 3-годинної інфузії кожні 3 тижні. При комбінації таксолу (175 мг / м 2 ), цисплатину (50 мг / м 2 ) і епірубіціна (70 мг / м 2 ) ефективність терапії значно увелічівантся.

[52], [53], [54], [55]
Якщо до моменту операції пухлина вийшла за межі матки, то місцеве регионарное хірургічне або променеве вплив не вирішують основної проблеми лікування. Необхідно використовувати хіміо- і гормонотерапію.
Для проведення гормонального лікування найчастіше використовують прогестагени: 17-ОПК. Депо-провера, провера, фарлугал, депостат, мегейс в поєднанні з тамоксифеном чи без нього.
При метастатичному процесі в разі неефективності прогестинотерапия доцільно призначення золадека
Проведення будь-якого органосохраняюшего лікування можливо лише в спеціалізованій установі, де є умови для виконання поглибленої діагностики як перед початком, так і в процесі лікування. Необхідна наявність не тільки діагностичної апаратури, а й висококваліфікованих кадрів, в тому числі і морфологів. Все це потрібно для своєчасного виявлення неефективності проведеного лікування і виконання операції в подальшому. Крім того, необхідно постійне динамічне спостереження. Можливості органосохраняюшего гормонального лікування мінімального раку ендометрія у жінок молодого віку з використанням прогестагенів: 17-ОПК або депо-провера в поєднанні з тамоксифеном. При помірному ступені диференціювання застосовують поєднання гормонотерапії з хіміотерапією (циклофосфан, адриамицин, фторурацил або циклофосфан, метотрексат, фторурацил).
Гормонотерапію доцільно призначати хворим з високою або помірним ступенем диференціювання пухлини. При високому ступені диференціювання пухлини, поверхневої інвазії пухлини в міометрій, локалізації пухлини в області дна або верхніх 2/3 матки. Віці хворий до 50 років, відсутності метастазів - гормонотерапія проводиться протягом 2-3 міс. При відсутності ефекту необхідно переходити на хіміотерапію.
Рак шийки матки все частіше діагностується у жінок двох вікових категорій – 35-40 років і 55-65 років. Він є злоякісним ураженням шийки матки, яке формується на тлі типових передракових станів – дисплазії і неоплазії. Це патологічні зміни в епітелії на клітинному рівні шийки, і в 90% випадків їх провокує вірус папіломи людини. Якщо не проводити лікування передракових станів, вони швидко трансформуються в рак двох типів – плоскоклітинний (90%) і залозистий (10%).
Сучасна медицина в лікуванні даної патології досягла успіху і дає шанс на повноцінне лікування практично на будь-якій його стадії (відсоток одужання після проведеного лікування раку шийки матки досягає 70%). Чим раніше виявлено рак, тим вищі шанси пацієнтки.

Причини раку шийки матки
Точних причин раку наука не вказує, але виділяє провокуючі фактори, які мають прямий зв’язок з його появою:
- папіломавірус (16 і 18 штами);
- похилий вік;
- прийом контрацептивів (гормональних) тривалий час;
- радіація;
- патології статевих органів;
- вагітність в дуже молодому віці (до 16 років);
- ерозія шийки матки;
- велика кількість статевих партнерів;
- штучні аборти;
- вірусні захворювання;
- раннє статеве життя;
- куріння;
- травмування шийки в процесі пологів;
- канцерогени;
- порушення роботи імунної системи.
Зверніть увагу: найголовніший фактор – тривалий вплив вірусних інфекцій (герпес, папіломи), які вражають шийку матки і живуть в її слизовій оболонці. Віруси викликають мутації, які є сприятливим фоном дисплазії і як результат ракового переродження.
Рак шийки матки: стадії
Процес переходу передракового стану в рак шийки займає різний час і може тривати від 2 до 14 років. Від моменту утворення нульовій стадії до 4 проходить від 1 до 2 років. Спочатку новоутворення поширюється на саму шийку, а після проростає в сусідні органи. При цьому з струмом лімфи ракові клітини поширюються по тілу і формуються метастази.
0 стадія раку шийки матки
При ній пухлинні клітини вражають верхній епітеліальний шар, що характеризується як преінвазивний рак. Це внутрішньоепітеліальний рак, який не проростає в базальну мембрану епітелію і успішно лікується шляхом видалення патологічної ділянки шийки.
1 стадія раку шийки матки
В даному випадку ракова пухлина проникає в строму шийки матки, але не глибше. Лікується ця стадія також видаленням ураженої зони.
2 стадія раку шийки матки
При ній є серйозні зміни структури органу, рак поширюється і вражає піхву, матку. Виживання з 2 стадією дорівнює в середньому 50%. Цей ступінь раку може мати 3 варіанти:
- вагінальний, коли уражається верхні 2/3 піхви;
- параметральну, з поширенням пухлини на параметрій;
- матковий, при якому рак переходить на тіло матки.
3 стадія раку шийки матки
Присутнє ураження органів, які зачіпаються при 2 стадії і рак поширюється на таз, нирки. Імовірність виживання при цій стадії не вище 30%. Даний рак може протікати в таких формах:
- вагінальний, коли уражено все піхву;
- параметральну, при якому рак перейшов з параметрія на малий таз;
- метастатичний, з окремими метастазами в лімфатичних вузлах в тазу.
4 стадія раку шийки матки
При ній пухлина проростає в пряму кишку, кишечник, сечовий міхур, відбувається метастазування по тілу. Імовірність виживання в даному випадку не вище 10%.
Рак шийки матки: симптоми
На ранній стадії, коли рак ще мікроінвазивний і знаходиться тільки всередині епітелію, жінку може нічого не турбувати. Виявляють його зазвичай в ході профогляду після взяття мазка на цитологічне дослідження або кольпоскопії.
При цьому першою ознакою раку шийки матки на ранньому етапі може бути дискомфорт в області геніталій без явної причини, що також повинно насторожувати і бути приводом для звернення до гінеколога. З прогресуванням захворювання жінка може пред’являти такі скарги з боку статевих органів:
- кровотечі не пов’язані з менструальним циклом різної інтенсивності;
- появ кривавих виділень після сексу і під час нього;
- дисменорея (порушення менструального циклу);
- порушення сечовиділення через здавлювання сечоводів пухлиною (на останніх стадіях);
- лімфостаз, тобто застій лімфи в області нижніх кінцівок як результат здавлення новоутворенням лімфатичних судин;
- водянисті виділення рідкої консистенції, які утворюються в результаті руйнування раком лімфатичних капілярів в епітеліальному шарі;
- біль, поява якого – ознака поширення процесу на параметрій, причому відзначається здавлювання нервів в крижовій області;
- гнійні виділення зі смердючим запахом – ознака останній стадії раку і розпаду пухлини.
Загальносоматичні симптоми раку шийки матки виявляються з боку інших органів і всього організму в цілому:
- швидка стомлюваність;
- субфебрилітет, який тримається довгий час (37,5 С);
- анемія;
- відсутність апетиту;
- підвищена слабкість;
- швидке схуднення.
Важливо: варто особливу увагу також звернути на наявність гострих кондилом, так як вони є симптомом вірусу папіломи людини. Знаходяться вони на слизових, а їх поява на шийці матки збільшує ризик захворіти на рак в 50 разів.
Діагностика
Постановка і підтвердження діагнозу базується на повноцінному огляді і додаткових дослідженнях, призначених лікарем:
- Первинний огляд і збір анамнезу. Гінеколог розпитує жінку про турбуючі її симптоми (виділення, кров, біль), перенесені хвороби, аборти тощо. При бімануальному і гінекологічному огляді лікар відзначає наявність змін на шийці, збільшення її щільності і обмеження рухливості. Якщо є збільшення матки, гіпертрофія шийки, інфільтрація пухлини у піхвові стінки, то це свідчить про поширення ракового процесу. Ректовагінальное дослідження проводиться для отримання максимально точно уявлення поширеності пухлинного процесу.
При необхідності також показана консультація гінеколога-онколога.
- Лабораторні дослідження :
– Цитологічне дослідження мазка. Його беруть з шийки матки і забарвлюють спеціальним барвником. При дослідженні мазка під мікроскопом видно ракові атипові клітини.
– Вірусологічні дослідження з типуванням вірусу і визначення його онкогенности.
- Інструментальна діагностика :
– УЗД. Його призначають при необхідності в деяких випадках.
– Кольпоскопія. Це оптична діагностика, при якій шийку матки обробляють матки розчином Люголя або оцтовою кислотою і прицільно під збільшенням розглядають в кольпоскоп. Здоровий епітелій завжди забарвлюється в певний колір, а вражений раком не змінюється.
– КТ і МРТ. Вони показані для ширшої діагностики органів таза і черевної порожнини. Томографія в даному випадку дозволяє виявити локалізацію і параметри ракової пухлини, а також наявність метастаз.
– Зішкріб з цервікального каналу. Отриманий в ході цієї процедури матеріал зі слизової відправляють на гістологічне дослідження.
– Рентгеноконтрастна лімфографія, флебографія, артеріографія. Використовуються як уточнюючі методи для виявлення метастазів і уточнення ступеня ураження сусідніх органів.
– Біопсія. Її проводять під час кольпоскопії. Маленький шматочок тканин з підозрілої ділянки шийки беруть на гістологічне дослідження.
Рак шийки матки: лікування
Вибір способу лікування залежить від стадії, на якій знаходиться рак, віку жінки, супутніх патологій, бажання зберегти функціональність репродуктивної системи.
Передракові стани у вигляді дисплазії лікують за допомогою кріодеструкції з рідким азотом, електрокоагуляції, методів радіохвильової і лазерної хірургії. Всі ці процедури мінімально травматичні, тому переносяться жінками добре, і відновлення після них займає до 14 днів. Також показано традиційне лікування, що включає гормонотерапію.
На стадіях самого раку вдаються до інших, більш радикальних методів:
- хірургічне видалення;
- хіміотерапія;
- променева терапія.
Хірургічні методики
Конусоподібна ампутація шийки матки
Процедура конізації шийки матки може бути застосована при 0 стадії раку. Вона дозволяє зберегти органи репродуктивної системи і вести статеве життя в майбутньому. Якщо після цієї процедури у жінки через час діагностують міому або рецидив раку шийки, то їй проводять повноцінне видалення матки з придатками.
До неї вдаються при мікроінвазивному типі раку шийки матки. Під час виконання цієї операції видаляють і тіло, і шийку матки, а іноді і частину піхви, залишаючи не пошкодженою клітковину параметрія і лімфовузли в малому тазу. Повне видалення максимально знижує ризик рецидиву в майбутньому і може проводитися вагінальним або лапароскопічним доступом.
Це операція з приводу видалення шийки, тіла матки, частини піхви, сполучної тканини близько матки і регіонарних лімфовузлів при наявності метастаз. Яєчники видаляють зазвичай при аденокарциномі, а при плоскоклітинному раку – зберігають.
Втручання виконують лапаротомічним або лапароскопічним методом. Останній менш травматичний і може проводитися за допомогою роботизованої техніки.
Зверніть увагу: радикальні хірургічні технології вимагають відновлення жінки, що може тривати не менше 2 місяців. Після операції з видалення матки і шийки, необхідно регулярно відвідувати онколога.
Променева терапія
Її можна проводити на будь-якій стадії раку шийки матки, як самостійне лікування або додаткове після операції. Застосовують такі види радіотерапії:
- внутрішньопорожнинна;
- дистанційна.
Даний метод використовується при 1, 2 і 3 стадіях, але за умови, що діаметр пухлини не більше 4 см. Основне показання для променевої терапії – це залучення в раковий процес тканин, які оточують шийку матки. Сьогодні таке лікування проводиться на лінійних прискорювачах з тривимірною планує системою. Максимально ефективна доза опромінення направляється на зону раку, а здорові тканини залишаються незачепленими. Паралельно також використовують радіомодифікатори – це низько дозовані препарати, завдання яких посилити ушкоджуючий ефект на пухлину радіотерапії.
Хіміотерапія
Її призначають зазвичай як частину комплексного лікування або при неможливості провести радіотерапію, тому що рак шийки матки малочутливий до самих хіміопрепаратів. Її проводять при обмеженому місцевому поширенні раку в поєднанні з променевою терапією, що дає хороші результати, особливо на 2 і 3 стадії.
Доведено також, що висока ефективність досягається в ході хіміотерапії плоскоклітинного раку шийки матки препаратами на основі платини. Хіміопрепарати приймаються у вигляді таблеток або вводяться парентерально (крапельниці). Зокрема, хороший ефект дає лікування цисплатином в комбінації з такими засобами як Топотекан, Паклитаксел, Гемцитабін і Вінорелбін.
Профілактика раку шийки матки
Даного захворювання можна уникнути, якщо дотримуватися рекомендацій лікарів щодо його профілактики.
З урахуванням того, що головний провокуючий фактор раку шийки – це вірус папіломи, то первинна профілактика полягає в вакцинації. Сьогодні існує спеціальне щеплення від раку шийки матки, тобто проти ВПЛ 16 і 18 типу. Її роблять дівчаткам починаючи з 10-річного віку, тобто до початку статевого життя, що максимально збільшує ефективність щеплення до моменту контакту з вірусом. Завдяки вакцинації в крові формується імунна відповідь, що попереджає зараження вірусом. Це знижує ризик хворіти на рак шийки матки на 70%.
Вторинна профілактика раку шийки матки включає в себе:
- проведення планового цитологічного дослідження мазка з шийки матки (при відвідуванні жінкою гінеколога двічі на рік);
- виявлення вірусу папіломи;
- своєчасна терапія запальних патологій геніталій;
- обов’язкове лікування дисплазії шийки матки – передракового стану.
Читайте также:


